Épidémiologie des facteurs de risque cardiovasculaire : les facteurs de risque non comportementaux
// Epidemiology of cardiovascular risk factors: Non-behavioural risk factors
Résumé
Les maladies cardiovasculaires sont la première cause de mortalité dans le monde et la deuxième cause en France. Parmi les facteurs de risque cardiovasculaire modifiables, les maladies métaboliques (hypertension artérielle – HTA –, hypercholestérolémie LDL, diabète et obésité) occupent une place prépondérante en contribuant au développement et à l’évolutivité de l’athérosclérose. Cette revue propose une synthèse des dernières données épidémiologiques disponibles au niveau national. En 2015, la prévalence chez les adultes de 18 à 74 ans était de 17,2% pour l’obésité, 7,4% pour le diabète, 30,6% pour l’HTA, 23,3% pour l’hypercholestérolémie LDL, et 1,5% pour la maladie rénale chronique de stades 3-5. La connaissance de ces maladies était très insuffisante avec une méconnaissance par les personnes touchées allant de 23% pour le diabète à 45% pour l’HTA. Si les prévalences de l’obésité et de l’HTA sont restées stable entre 2006 et 2015, celle du diabète a significativement augmenté. La prévention de ces facteurs de risque, notamment nutritionnels, leur connaissance et leur prise en charge doivent s’intensifier afin de diminuer le fardeau des maladies cardiovasculaires en France. Si la prévalence des facteurs métaboliques reste plus élevée chez les hommes, une attention particulière doit également être portée aux facteurs de risques spécifiques des femmes comme les maladies gynécologiques (endométriose, syndrome des ovaires polykystiques) ou les désordres de la grossesse (désordres hypertensifs de la grossesse, diabète gestationnel) qui contribuent significativement au risque cardiovasculaire.
Abstract
Cardiovascular disease is the leading cause of death worldwide, and the second leading cause in France. Among the modifiable cardiovascular risk factors, metabolic diseases (hypertension, low-density lipoprotein hypercholesterolaemia, diabetes and obesity) play a major role, contributing to the development and progression of atherosclerosis. This review summarizes the latest epidemiological data available at a national level. In 2015, the prevalence among adults aged 18–74 years was 17.2% for obesity, 7.4% for diabetes, 30.6% for hypertension, 23.3% for low-density lipoprotein hypercholesterolaemia and 1.5% for stage 3–5 chronic kidney disease. Awareness of these conditions was very poor among the people affected; insufficient knowledge ranged from 23% for diabetes to 45% for hypertension. While the prevalence of obesity and hypertension remained stable between 2006 and 2015, the prevalence of diabetes increased significantly. Prevention of these risk factors, particularly through nutrition, as well as awareness and management of them, must be intensified to reduce the burden of cardiovascular diseases in France. Whereas the prevalence of metabolic factors remains higher in men, particular attention should also be paid to risk factors specific to women, such as gynaecological diseases (endometriosis, polycystic ovary syndrome) and pregnancy disorders (hypertensive disorders in pregnancy, gestational diabetes), which contribute significantly to cardiovascular risk.

Introduction
Les maladies cardiovasculaires représentent la première cause de mortalité dans le monde et la deuxième cause en France derrière les cancers 1,2. Pourtant, une part importante de la morbi-mortalité cardiovasculaire est considérée comme évitable dans la mesure où plusieurs facteurs de risque cardiovasculaire sont modifiables et expliquent une part importante du risque cardiovasculaire, de la mortalité et des incapacités liées à ces maladies 3,4. Parmi les facteurs de risque modifiables, les facteurs métaboliques (hypertension artérielle – HTA –, hypercholestérolémie LDL, hyperglycémie et obésité) occupent une place prépondérante 5. En effet, dans les pays à hauts revenus, ces quatre facteurs de risque métaboliques apparaissent aux cinq premières places des facteurs de risque contribuant le plus à la morbidité cardiovasculaire la plus élevée 6. Le vieillissement de la population devrait encore concourir à augmenter le poids de ces facteurs métaboliques dans les années à venir.
Par des mécanismes différents, l’HTA, le cholestérol LDL (LDL-c), l’hyperglycémie et l’obésité, notamment abdominale, participent à la formation de l’athérosclérose 7,8. Ces facteurs de risque contribuent au développement et à l’évolutivité de l’athérosclérose en amplifiant le dysfonctionnement endothélial et l’inflammation. Enfin, l’obésité abdominale est à l’origine d’une hausse des acides gras libres circulants et des cytokines pro-inflammatoires et une baisse des adipokines responsables de la régulation du métabolisme du glucose et des lipides. Ces éléments, par la résistance à l’insuline, l’état prothrombotique et inflammatoire qu’ils induisent, participent également au développement de l’athérosclérose.
La maladie rénale chronique (MRC) est également un facteur de risque cardiovasculaire majeur dans la mesure où elle augmente le risque d’insuffisance cardiaque, aggrave l’athérosclérose par de nombreux mécanismes parmi lesquels une aggravation de la résistance à l’insuline et l’HTA. Elle est également responsable de la diminution des taux d’apolipoprotéine A-I, de la rigidité artérielle des gros troncs et de l’augmentation de la lipoprotéine (a), de l’homocystéïne, du fibrinogène et des taux de la protéine C réactive, autant de facteurs qui contribuent à l’athérosclérose 9.
Contrairement à certains facteurs comportementaux pour lesquels il existe des outils de recueil validés pouvant être intégrés aux enquêtes déclaratives en population pour estimer leur prévalence, certains facteurs de risque métaboliques sont souvent sous-déclarés en raison d’un sous-diagnostic et de leur importante méconnaissance par la population. Ainsi, pour disposer de données fiables, l’estimation de la prévalence des facteurs de risque métaboliques doit être réalisée à partir d’enquêtes comprenant un examen de santé permettant une mesure standardisée des différents paramètres (taille, poids, pression artérielle, glycémie à jeun, hémoglobine glyquée et LDL-c). Compte tenu du coût et de la complexité de mise en œuvre sur un échantillon représentatif de la population, ces enquêtes ont lieu tous les dix ans environ en France. Après l’Étude nationale nutrition santé (ENNS) réalisée en 2006, l’Étude de santé sur l’environnement, la biosurveillance, l’activité physique et la nutrition (Esteban) a été réalisée en France en 2015 10. Elle reste, à ce jour, la principale source de données au niveau national pour l’estimation de la prévalence de ces facteurs de risque métaboliques. La part des facteurs métaboliques traités pharmacologiquement peut, quant à elle, être étudiée grâce au Système national des données de santé (SNDS) dans lequel sont enregistrées, pour l’ensemble des assurés sociaux, les délivrances des traitements en ville (voir la méthodologie générale en supplément de ce numéro (1)).
L’objectif de cette revue générale est de décrire la prévalence et la prise en charge des facteurs de risque métaboliques (HTA, diabète, LDL-c, obésité, MRC) et de certains facteurs de risque cardiovasculaires spécifiques aux femmes à partir des résultats des études ENNS et Esteban, des données du SNDS jusqu’en 2020, et de la cohorte Conception sur les maladies cardiovasculaires chez les femmes enceintes.
Corpulence | 11,12 |
Indice de masse corporelle (IMC)
En France en 2015, l’IMC moyen mesuré des adultes âgés de 18 à 74 ans dans l’étude Esteban était de 25,8 kg/m2 (intervalle de confiance à 95%, IC95%: [25,5-26,1]), similaire chez les hommes et chez les femmes (tableau 1).
 Agrandir l'image
Agrandir l'imagePrévalence du surpoids et de l’obésité
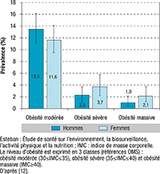
Près d’un adulte sur deux était donc en surpoids ou obèse, c’est-à-dire avec un IMC supérieur ou égal à 25 kg/m2 (figure 1). Cette proportion était significativement plus élevée chez les hommes (53,9%) que chez les femmes (44,2%). La prévalence de l’obésité (IMC supérieur ou égal à 30 kg/m2) dans la population française était de 17,2% et ne différait pas en fonction du sexe (figure 1). Dans plus d’un quart des cas, l’obésité était sévère (35≤IMC≤40) ou massive (IMC≥40kg/m2) (annexe 1). La prévalence de l’obésité augmentait avec l’âge dans les deux sexes tandis que la sévérité de l’obésité diminuait avec l’augmentation du niveau scolaire.
 Agrandir l'image
Agrandir l'imageÉvolutions temporelles
Entre les deux enquêtes ENNS (2006) et Esteban (2015), la corpulence moyenne n’a pas connu d’évolution significative puisque l’IMC moyen était de 25,6 kg/m2 en 2006 (vs 25,8 kg/m2 en 2015) 11,12. La prévalence de l’obésité est également restée stable entre les deux enquêtes, en population totale comme chez les hommes. Chez les femmes en revanche, l’évolution dépendait de l’âge : la prévalence du surpoids et de l’obésité augmentait de près de 21% entre 40 et 54 ans mais diminuait de 14% entre 55 et 74 ans (annexe 2).
Ces prévalences issues de l’étude Esteban et de l’étude ENNS reposent sur des données anthropométriques mesurées de façon standardisée. Cette méthodologie garantit des prévalences fiables, en évitant les problèmes de sous-estimation de la corpulence liés aux biais de déclaration des personnes interrogées, sous-estimant généralement leur poids et surestimant leur taille.
La prévalence de l’obésité en France se situait ainsi dans la moyenne des pays d’Europe occidentale, demeurant toutefois inférieure à celles observées au Royaume-Uni ou en Hongrie. Hors Europe, la prévalence française de l’obésité était supérieure à celle décrite dans certains pays d’Asie comme le Japon ou la Corée, mais restait inférieure aux niveaux observés aux États-Unis ou dans plusieurs pays d’Océanie. La stabilisation de la prévalence observée entre 2006 et 2015 se retrouvait dans d’autres pays comme l’Irlande, le Luxembourg, la Corée ou le Japon alors que l’obésité continuait de croître aux États-Unis, en Nouvelle-Zélande ou au Royaume-Uni 13.
Diabète | 14 |
Prévalence du pré-diabète et du diabète
Près d’un adulte sur 10 (9,9% [8,3-11,5]) était pré-diabétique selon les normes de l’Organisation mondiale de la santé (OMS), définies par une glycémie à jeun comprise entre 1,1 g/L et 1,26 g/L, avec une prévalence plus élevée chez les hommes que chez les femmes (respectivement 13,2% [10,5-15,8] et 7,0% [5,1-8,9%]).
La prévalence du diabète (défini comme glycémie à jeun supérieure ou égale à 1,26 g/L lors de l’examen de santé, la délivrance d’un traitement pharmacologique du diabète ou si un diabète avait été déclaré par les personnes) était de 7,4% [5,9-8,9%] au sein de la population adulte française. La prévalence du diabète chez les hommes représentait plus du double de celle chez les femmes (figure 1).
Connaissance et traitement
Dans l’étude Esteban, près d’une personne diabétique sur quatre n’avait pas connaissance de son diabète (figure 2). Chez les personnes ayant connaissance de leur statut diabétique, près de 80% recevaient un traitement pharmacologique.
 Agrandir l'image
Agrandir l'imageÉvolutions temporelles
Les prévalences du pré-diabète et du diabète ont augmenté depuis l’étude ENNS, passant respectivement de 5,6% à 9,9% et de 5,1% à 7,4% entre 2006 et 2015. La proportion de diabète méconnu a également augmenté sur la même période (elle était de 19% en 2006 contre 23% en 2015).
Si un dosage unique de la glycémie à jeun peut constituer une limite dans l’estimation de la prévalence du diabète méconnu et du prédiabète dans l’enquête Esteban, la multiplicité des sources de données utilisées dans cette enquête (questionnaire, dosage de la glycémie à jeun et délivrances de traitements issus du SNDS) permettent de donner une bonne évaluation du fardeau du diabète dans la population française.
Surveillance du diabète traité dans la population française
Une surveillance régulière (grâce au SNDS) du diabète traité pharmacologiquement en France montre une augmentation régulière de la prévalence entre 2010 et 2020 suivant les mêmes tendances que la prévalence estimée à partir des enquêtes avec examen de santé 15. En revanche, l’incidence du diabète de type 2 standardisée sur l’âge a, quant à elle, baissé sur une période concomitante pour les deux sexes 16. En 2020, on dénombrait plus de 3,5 millions de personnes diabétiques traitées en France incluant 215 000 personnes diabétiques de type 2 traitées incidentes.
Par ailleurs, un gradient social important est observé dans le diabète de type 2 avec une prévalence et une incidence qui augmentait avec le niveau de désavantage social de la commune de résidence 16. Ce phénomène est probablement lié à l’adoption de comportements plus défavorables à la santé notamment vis-à-vis de l’alimentation ou de l’activité physique et une prévalence plus élevée de l’obésité chez les personnes les plus défavorisées. Comme dans d’autres pays, ce gradient social était plus marqué chez les femmes en raison de l’adoption de comportements de santé encore plus délétères chez les femmes défavorisées en comparaison des hommes défavorisés, mais également au regard de la présence de facteurs de risque psychosociaux (conditions de travail plus stressantes, horaires, charge mentale…) plus fréquents.
Hypertension artérielle (HTA) | 17 |
Niveau de pression artérielle
En France en 2015, les chiffres moyens de pressions artérielles systolique et diastolique étaient respectivement de 126,3 mmHg et 76,7 mmHg chez les adultes de 18 à 74 ans. Ces valeurs moyennes étaient plus élevées chez les hommes (respectivement 131,2 et 78,6 mmHg) que chez les femmes (121,8 et 74,9 mmHg) (tableau 1, annexe 3).
Prévalence de l’HTA
La prévalence de l’HTA, définie comme une mesure de la pression artérielle supérieure ou égale à 140/90 mmHg, ou par la prise d’un traitement antihypertenseur, était de 30,6% [28,1-33,2]. Elle était plus élevée chez les hommes que chez les femmes (figure 1) et augmentait avec l’âge pour les deux sexes (annexe 4).
Estimation du nombre de cas prévalent 18
La non-prise en compte de la variabilité intra-individuelle de la pression artérielle dans les études épidémiologiques dans lesquelles la pression artérielle n’est mesurée qu’au cours d’une visite unique conduit à une surestimation de la prévalence de l’HTA. En effet, dans la pratique clinique, plusieurs mesures sont réalisées des jours différents avec des automesures à domicile ou une mesure ambulatoire sur 24 heures pour confirmer le diagnostic. Après prise en compte de cette variabilité et redressement de la prévalence de l’HTA (27,9% [25,5-30,5]), le nombre d’hypertendus prévalent en France était estimé à 17 millions d’adultes.
Connaissance, traitement et contrôle
L’HTA était méconnue dans 45,5% des cas. Cette proportion était plus élevée chez les hommes que chez les femmes. Concernant les personnes ayant connaissance de leur HTA, 72,6% étaient traités pharmacologiquement (74,5% chez les hommes et 70,6% chez les femmes) (figure 2). Environ 60% des adultes traités pour HTA recevaient une monothérapie 19,20. Chez les patients traités pour HTA, la proportion moyenne de jours couverts par un traitement d’après les données du SNDS n’était que de 64% dans l’année précédant l’étude. Ainsi, seuls 34% des hypertendus traités pouvaient être considérés comme observants, c’est-à-dire qu’ils avaient au moins 80% des jours de l’année couverts par un traitement 20. Chez les personnes ayant connaissance de leur hypertension, moins d’un sur deux déclarait avoir reçu des recommandations hygiéno-diététiques en lien avec l’HTA concernant l’alimentation, l’activité physique ou le poids dans les 12 mois précédant l’étude 21.
Chez les personnes traitées pharmacologiquement, la pression artérielle était contrôlée chez moins d’une personne sur deux (49,6% [42,6-56,7]), soit un taux de contrôle inférieur à 25% de l’ensemble des personnes hypertendues. Le niveau de contrôle parmi les hypertendus traités était plus élevé chez les femmes (60,1% [49,5-70,7]) que chez les hommes (41,4% [32,3-50,5]). Si la proportion de contrôle de l’HTA chez les patients traités était comparable à celle observée dans les autres pays développés (50%), la proportion de contrôle parmi l’ensemble des hypertendus restait faible, avec moins d’un hypertendu sur quatre qui avait une pression artérielle contrôlée 22,23. Ce mauvais résultat est lié à la plus faible proportion de patients hypertendus traités en France, comparativement aux autres pays développés 22.
Évolutions temporelles 17
Alors qu’en 2006 la France se situait dans la moyenne des pays développés pour la prévalence et la prise en charge de l’HTA, elle accusait en 2015 un retard important dans la prise en charge, en raison d’une absence d’amélioration sur cette période. En effet, si la prévalence est restée stable, le dépistage de l’HTA par une mesure de la pression artérielle en 2015 était en baisse par rapport à 2006 (84% des personnes de l’étude rapportaient avoir eu une mesure de la pression artérielle dans l’année, contre 88% en 2006). En 2015, aucune amélioration significative n’était observée depuis 2006 sur le niveau de connaissance, de traitement et de contrôle de l’HTA 17. La prise en charge pharmacologique chez les femmes s’est même dégradée depuis 10 ans avec une moindre proportion de femmes traitées (49,1% vs 67,7% en 2006). La France accusait ainsi, en 2015, un retard énorme sur le niveau de connaissance de l’HTA chez les hypertendus par rapport à de nombreux pays développés et notamment européens 24. Ce faible niveau de connaissance est l’une des causes de la faible proportion de patients traités et ainsi de la faible proportion de patients hypertendus avec une pression artérielle contrôlée (23,4% en 2015).
Surveillance de l’HTA traitée dans l’ensemble de la population française
Les données du SNDS montrent qu’un traitement antihypertenseur avait été initié chez plus de 1 600 000 adultes en France en 2019 25. La crise sanitaire a eu un impact important sur ces initiations de traitements, en raison de la diminution du recours aux soins avec une baisse observée des initiations de traitements antihypertenseurs au cours de l’année 2020 de 11%, plus marquée chez les femmes (-16%) que chez les hommes (-5%). En 2021, la situation n’était pas revenue à la normale avec des initiations de traitements antihypertenseurs toujours inférieures à celles attendues.
Fardeau de l’HTA en France 26
L’HTA est un facteur causal de nombreuses maladies cardiovasculaires (accident vasculaire cérébral, cardiopathie ischémique, insuffisance cardiaque…), de la maladie rénale chronique et des démences 26. Une part de la survenue de ces maladies peut ainsi être considérée comme directement attribuable à l’HTA. On estime ainsi qu’en France en 2017 près de 380 000 hospitalisations et 56 000 décès lui étaient attribuables 26. Une autre complication de l’HTA est l’encéphalopathie hypertensive dont la prévalence en France est élevée (environ 860 hospitalisation/an) entre 2014 et 2022 27.
Hypercholestérolémie LDL | 28,29 |
Valeurs de LDL-c
En 2015, chez les adultes de 18 à 74 ans, le taux moyen de LDL-c était de 1,30 g/L [1,28-1,32], sans différence significative entre les hommes et les femmes (tableau 1, annexe 5).
Prévalence de l’hypercholestérolémie LDL en fonction du risque cardiovasculaire global
Les recommandations de prise en charge du LDL-c, les seuils de normalité, ou cibles à atteindre dépendent du niveau de risque global cardiovasculaire de chaque individu évalué par l’échelle de risque Score avec des niveaux à atteindre d’autant plus bas que le risque est élevé. L’échelle Score prend ainsi en considération, en plus de l’âge et du sexe, le niveau de pression artérielle systolique, le tabagisme, et le niveau de cholestérol total. En 2015, près de 55% de la population totale était considérée comme à bas risque cardiovasculaire selon l’échelle Score, 31% à risque modéré, 11% à haut risque et 3% à très haut risque cardiovasculaire (tableau 2). En tenant compte des seuils de normalité en fonction du niveau de risque individuel de chaque adulte inclus dans l’enquête Esteban, la prévalence de l’hypercholestérolémie LDL dans la population des adultes de 18-74 ans en France en 2015 était de 23,3% (figure 1). Elle était plus élevée chez les hommes (29,8%) que chez les femmes (19,0%). Cette différence de prévalence en fonction du sexe alors que les niveaux moyens de LDL-c étaient comparables chez les hommes et les femmes s’explique par le niveau de risque cardiovasculaire global plus élevé chez les hommes qui ont ainsi, en moyenne, des seuils de normalité du cholestérol plus bas que ceux des femmes.
 Agrandir l'image
Agrandir l'imageConnaissance et traitement
Dans l’étude Esteban, plus de deux tiers des hommes (67,1%) et trois quarts des femmes (77,3%) ont déclaré avoir déjà eu un dosage du cholestérol dans leur vie. Malgré ce pourcentage de dépistage relativement élevé, 43% des adultes avec un taux de LDL-c élevé n’avait pas connaissance de leur hypercholestérolémie (figure 2).
Près d’une personne hypercholestérolémique sur trois était traitée pharmacologiquement (30,9%), soit 7,2% de la population française totale 30. Le traitement hypolipémiant comprenait une statine seule dans 85% des cas. L’adhérence au traitement était faible avec en moyenne 65,7% des jours de l’année couverts par le traitement. Moins d’un adulte traité pharmacologiquement sur trois était considéré comme adhérent avec au moins 80% des jours de l’année couverts par un traitement 28.
Évolutions temporelles
Le niveau moyen de LDL-c n’a pas connu d’évolution significative entre 2006 et 2015 dans la population française, restant à un niveau élevé (1,30 g/L) compte tenu du cumul avec d’autres facteurs de risque cardiovasculaire dans la population. En revanche, sur cette même période, une baisse significative du dépistage avec une proportion plus basse de personnes déclarant avoir eu un dosage de cholestérol dans leur vie (73% vs 84%) a été constatée. De la même manière, la proportion de personnes recevant un traitement hypolipémiant a diminué de près de 30% entre 2006 et 2016. Cette diminution pourrait être en partie liée à la polémique sur les statines (fortement médiatisée en France à partir de 2013) et à la défiance qu’elle a pu susciter, à la fois chez les prescripteurs et chez les patients 31.
Compte tenu de l’évolution des seuils de normalité du LDL-c entre les deux études, il reste difficile d’apprécier l’évolution de la prévalence de l’hypercholestérolémie LDL dans la population.
Surveillance de l’hypercholestérolémie LDL traitée dans l’ensemble de la population française
En 2019, les données du SNDS montrent qu’un traitement hypolipémiant a été initié chez plus de 896 000 adultes en France 25. La crise sanitaire à partir de 2020 a eu un impact significatif sur ces initiations de traitements en raison, là encore, de la diminution du recours aux soins avec une baisse observée des initiations de traitements hypolipémiants durant l’année 2020 de 5,2%, davantage marquée chez les femmes (-9,4%) que chez les hommes (-0,8%) 25. En 2021, la situation n’était pas revenue à la normale chez les femmes, avec des fréquences d’initiations de traitements hypolipémiants toujours inférieures à celles attendues.
Fardeau attribuable au LDL-c élevé en France
En France, on estime que 230 000 hospitalisations, et 23 000 décès par an par cardiopathie ischémique, AVC ischémique et rétrécissement aortique sont attribuables à un LDL-c élevé.
Maladie rénale chronique (MRC) | 32 |
Débit de filtration glomérulaire
Le débit de filtration glomérulaire (DFG) moyen dans la population française entre 18 et 74 ans était de 97,5 mL/min/1,73m2 lorsqu’estimé à partir de la formule CKD-Epi dérivée de la créatininémie, et de 89,0 mL/min/1,73m2 avec la formule EKFC (European Kidney Function Consortium) dérivée de la créatininémie 32 (tableau 1).
Prévalence de la maladie rénale chronique de stade 3-5
Chez les adultes de 18-74 ans, la prévalence de la MRC stade 3-5, définie par un DFG inférieur à 60 mL/min/1,73m2, était de 1,5% [1,0-2,1] avec la formule CKD-Epi (sans considération du facteur ethnique). Elle était plus élevée chez les femmes que chez les hommes (figure 1). Bien que les raisons de cette différence de prévalence en fonction du sexe ne soient pas claires, la prévalence plus élevée chez les femmes de la maladie rénale, notamment de stade 3, est retrouvée dans la plupart des études épidémiologiques. La progression de la MRC étant ensuite plus rapide chez les hommes que chez les femmes, le sex-ratio a tendance à s’inverser dans les stades les plus avancés de la maladie avec une prévalence plus élevée chez les hommes que chez les femmes de l’insuffisance rénale chronique terminale.
Dans l’étude Esteban, la prévalence augmentait avec l’âge pour atteindre 6,5% de la population entre 65 et 74 ans selon CKD-Epi et près d’un adulte sur 10 selon EKFC (annexe 6).
La prévalence de la MRC de stade 3-5 sans suppléance rénale en France est comparable avec celles des autres pays européens, variant de 1% en Italie à 6% en Allemagne 33.
Estimation du nombre de cas prévalent
L’extrapolation de ces données de prévalence à la population française estimait à 1,6 millions la population atteinte de MRC sans suppléance en France 32. En complément de cette estimation, l’Agence de la biomédecine estimait à environ 92 000 le nombre de personnes recevant un traitement de suppléance rénale (dialyse ou greffe) en France en 2021 34,35.
Autres facteurs de risque spécifiques chez la femme
Si les femmes partagent les mêmes facteurs de risque cardiovasculaire traditionnels que les hommes il existe certaines nuances quant à leur fréquence ou leur impact sur le système cardiovasculaire 36,37,38. En effet, certaines études rapportent un risque cardiovasculaire supérieur pour un même niveau de tabagisme, de pression artérielle ou d’hyperglycémie chez les femmes par rapport aux hommes 38,39. En plus des facteurs de risque traditionnels, les femmes présentent des facteurs de risque qui leur sont propres, liés aux hormones sexuelles et à des facteurs gynécologiques. Ainsi, les femmes sont exposées tout au long de leur vie à des facteurs de risque spécifiques liés aux modifications hormonales. La période de vie reproductive est marquée par la contraception, qui lorsqu’elle est œstro-progestative, expose les femmes à une augmentation du risque artériel et veineux. En France en 2016, 36,5% des femmes prenaient une pilule contraceptive. La majorité de ces pilules contraceptives sont des pilules associant œstrogènes et progestatifs, même si la proportion de pilules uniquement progestatives est en constante augmentation en France depuis 2013. D’autres dispositifs contraceptifs contenant des œstrogènes, comme les patchs contraceptifs et les anneaux vaginaux, peuvent également exposer les femmes à une augmentation du risque veineux et cardiovasculaire. Toutefois, ces deux dispositifs ne représentent qu’une faible part de la contraception (1%) en France, et leur utilisation est également en baisse depuis 2013.
Plusieurs maladies hormono-dépendantes comme l’endométriose ou le syndrome des ovaires polykystiques (SOPK) sont également des maladies dont le lien avec les maladies cardiovasculaires est aujourd’hui établi. En France, grâce aux données du SNDS, on estime l’incidence de l’endométriose prise en charge à l’hôpital à 9,85/10 000 femmes/année 40. Il existe peu de données sur la prévalence du SOPK en France, mais cette maladie toucherait entre 8 et 13% des femmes 41.
D’autres facteurs de risque spécifiques de la femme sont liés à la période de la grossesse. C’est le cas des désordres hypertensifs de la grossesse qui exposent les femmes à un risque accru d’HTA, de diabète, de maladies cardio-neuro-vasculaires et rénales, et même de démences dans les années qui suivent la grossesse et tout au long de leur vie (annexe 7) 42,43. Ces désordres hypertensifs regroupent plusieurs entités différentes : l’HTA chronique préexistante, l’HTA gravidique (qui survient après 20 semaines d’aménorrhée), la pré-éclampsie et ses complications, l’éclampsie et le Hellp syndrome (Hemolysis Elevated Liver enzymes Low Platelet count). Dans la cohorte Conception, issue des données du SNDS et regroupant toutes les femmes ayant accouché en France entre 2010 et 2018, ces désordres touchaient 7,4% des grossesses en France entre 2010 et 2018, avec une prévalence plus élevée chez les primipares (8,4%) que chez les multipares (6,5%) 44. La prévalence était de 4,2% pour l’HTA gravidique, 2,0% pour la pré-éclampsie et 1,7% pour l’hypertension chronique (tableau 2).
Le diabète gestationnel est également un facteur de risque au-delà de la période de grossesse, avec une augmentation du risque de diabète chez les femmes ayant présenté ce désordre métabolique pendant leur grossesse. Les données de l’Enquête nationale périnatale 2021 estimaient la prévalence du diabète gestationnel en France à 16,4% en 2021 45.
Enfin, la ménopause, induisant la disparition de la protection cardiovasculaire liée aux œstrogènes, correspond à une période d’augmentation du risque cardiovasculaire des femmes. La prise possible d’un traitement hormonal en cas de symptômes climatériques handicapants peut également, en fonction des traitements, augmenter le risque cardiovasculaire 46,47,48. En France, on estime que près de 14 millions de femmes sont ménopausées, dont environ 6% sont traitées par un traitement hormonal de la ménopause.
Ces facteurs de risque, aujourd’hui cités dans les recommandations comme des facteurs pouvant moduler le risque, restent très insuffisamment reconnus et recherchés chez les femmes lors de l’établissement de leur profil de risque cardiovasculaire, malgré leur fréquence et leur impact sur le système cardiovasculaire.
Risque cardiovasculaire de la population française
Le dépistage et la prise en charge précoce des patients à haut risque cardiovasculaire sont des éléments essentiels pour prévenir l’apparition des maladies cardiovasculaires et constituent l’un des principaux enjeux de la prévention cardiovasculaire. La stratification du risque cardiovasculaire, telle que définie par les recommandations européennes, implique une évaluation complète du patient, comprenant des évaluations cliniques, biologiques et d’imagerie. À cette fin, l’échelle Score permet de prédire le risque à 10 ans d’événements cardiovasculaires mortels chez des individus en bonne santé, sans antécédents de maladie cardiovasculaire, non diabétiques et sans maladie rénale chronique. Cette échelle ne s’applique généralement qu’aux personnes de plus de 40 ans. Cependant, son application à l’ensemble de la population adulte française pourrait permettre une évaluation épidémiologique du risque cardiovasculaire.
À partir des données de l’étude Esteban, le risque selon l’échelle Score a été mesuré pour tous les individus, permettant de les classer en quatre catégories de risque : risque faible, risque modéré, risque élevé et risque très élevé, en fonction du risque Score et d’autres facteurs tels que les antécédents personnels de maladies cardiovasculaires, de diabète, etc. 49.
En 2015, en France, près de 55% de la population totale était considérée comme à faible risque cardiovasculaire selon l’échelle Score, 31% à risque modéré, 11% à risque élevé et 3% à risque cardiovasculaire très élevé (figure 3).
Une nouvelle échelle d’estimation du risque d’événements cardiovasculaires mortels et non mortels a été publiée en 2021 : l’échelle Score2. Cependant, aucune étude n’a encore fourni une répartition de la population française selon cette nouvelle échelle.
 Agrandir l'image
Agrandir l'imageConclusion
La prévalence des facteurs de risque cardiovasculaire, notamment métaboliques, reste élevée dans la population française. Si la prévalence de l’obésité et de l’HTA sont restées stables dans la population ces dernières années, la connaissance des facteurs de risque métaboliques demeure très insuffisante en France et la prise en charge globale de ces facteurs tend à se dégrader depuis 2006. Compte tenu de leur contribution majeure dans le développement de maladies cardiovasculaires, ils doivent faire l’objet d’une prévention notamment nutritionnelle, d’un diagnostic, d’une connaissance et d’une prise en charge plus actifs, afin de diminuer le fardeau des maladies cardiovasculaires en France. Une attention particulière doit être portée aux hommes qui présentent une prévalence plus élevée de certains facteurs métaboliques que les femmes, mais également aux facteurs de risques spécifiques des femmes, souvent peu connus et recueillis alors qu’ils contribuent significativement au risque cardiovasculaire.
Liens d’intérêt
Valérie Olié, Amélie Gabet, Grégory Lailler, Clémence Grave, Sandrine Fosse-Edorh, Clara Piffaretti, Charlotte Verdot, Valérie
Deschamps, Philippe Tuppin et Juliette Vay-Demouy déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Gérard Helft a reçu des financements pour des bourses de recherche : Fédération Française de Cardiologie, Boston, Medtronic,
Terumo, Biotronik, et comme orateur : Astra-Zeneca, Abbott, Boehringer-Ingelheim, Bayer, Servier, Sanofi, Amgen.
Emmanuelle Vidal-Petiot déclare avoir bénéficié d’invitations en congrès et d’honoraires pour des interventions en tant qu’experte
par Servier.
Béatrice Duly-Bouhanick a reçu des rémunérations en tant qu’orateur/président/consultant de Astra-Zeneca, Boehringer, Sanofi
Aventis, Servier.
Jean Ferrières déclare des liens d’intérêt avec Daichii, Novartis, Sanofi et Servier.
Jean-Michel Halimi a reçu des honoraires de conférencier/président/consultant/activités éducatives de la part d’Alexion, Astra-Zeneca,
Bayer, Boehringer Ingelheim France, Lilly, Servier, Vifor Fresenius au cours des deux dernières années.
Jacques Blacher a reçu des rémunérations en tant que conférencier/président/consultant/activités éducatives de Astra-Zeneca,
Bayer, ElKendi, Galapagos, Hikma, Leurquin, Omron, Organon, Sanofi Aventis, Viiv, Vivactis, Vivoptim au cours des 2 dernières
années.
Références
Citer cet article
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'image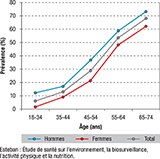 Agrandir l'image
Agrandir l'image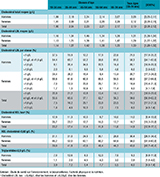 Agrandir l'image
Agrandir l'image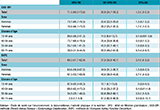 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'image



