Prévention de la transmission mère-enfant du virus de l’hépatite B en France. Enquête nationale périnatale 2016
// Prevention of mother-to-child transmission of hepatitis B virus in France. 2016 National Perinatal Survey.
Résumé
Introduction –
La prévention de la transmission mère-enfant du virus de l’hépatite repose sur le dépistage prénatal de l’antigène (Ag) HBs, obligatoire en France depuis 1992, et, en cas de mère porteuse de l’AgHBs, sur la sérovaccination anti-VHB du nouveau-né dès la naissance. L’objectif était d’estimer les fréquences de réalisation du dépistage prénatal et de la sérovaccination, la prévalence de l’AgHBs, et d’étudier leurs facteurs associés.
Méthodes –
Les données de l’Enquête nationale périnatale (ENP) 2016, recueillies par des sages-femmes enquêtrices auprès de l’ensemble des parturientes en France pendant une semaine, ont été analysées en univarié et multivarié (régression de Poisson) : caractéristiques sociodémographiques maternelles, suivi prénatal, état de santé du nouveau-né et caractéristiques de la maternité.
Résultats –
Le statut AgHBs était documenté pour 97,0% des femmes. En analyse multivariée, il était plus souvent absent pour les femmes accouchant en métropole hors Île-de-France (rapport de prévalence, RP : 3,9, intervalle de confiance à 95%, IC95%: [2,6-5,9]), en maternité privée (RP : 1,8 [1,4-2,3]), pour celles principalement suivies pendant les six premiers mois par un gynécologue-obstétricien (RP : 1,5 [1,1-2,0]) ou par un médecin généraliste (RP : 1,9 [1,2-3,0]) par rapport à celles suivies par une sage-femme et pour celles ayant eu un suivi prénatal insuffisant (RP : 2,1 [1,5-3,1]). La prévalence de l’AgHBs était de 0,84%, atteignant 5,5% chez les mères nées en Asie ou en Afrique subsaharienne. La mise en œuvre de la sérovaccination n’était rapportée que pour 70 des 110 nouveau-nés de mères porteuses de l’AgHBs.
Conclusion –
Le dépistage prénatal de l’AgHBs est très largement réalisé, mais la mise en œuvre de la sérovaccination anti-VHB demeure très insuffisante.
Abstract
Introduction –
The prevention of mother-to-child transmission of hepatitis B virus (HBV) is based on prenatal screening for the HBs antigen (Ag), mandatory in France since 1992, and, in the case of a mother carrying HBsAg, on anti-HBV serovaccination of newborns at birth. The objective was to estimate the frequencies of prenatal screening and serovaccination, the prevalence of HBsAg and to study their associated factors.
Methods –
Data from the 2016 National Perinatal Survey (ENP), collected by midwifes investigators from all parturients in France for one week, were analyzed in univariate and multivariate (Poisson regression): maternal socio-demographic characteristics, prenatal follow-up, newborn health and maternity characteristics.
Results –
The HBsAg status was documented for 97.0% of the women. In multivariate analysis, it was more often absent for women giving birth in metropolitan France outside Ile-de-France (prevalence ratio, PR: 3.9, 95% confidence interval, 95%CI: [2.6-5.9]), in a private maternity unit (PR: 1.8 [1.4-2.3]), for those mainly followed during the first six months by an obstetrician-gynecologist (PR: 1.5 [1.1-2.0]) or by a general practitioner (PR: 1.9 [1.2-3.0]) compared to those followed by a midwife and for those who had insufficient prenatal care (PR: 2.1 [1.5-3.1]). The prevalence of HBsAg was 0.84%, reaching 5.5% in mothers born in Asia or sub-Saharan Africa. The initiation of serovaccination was only reported for 70 of 110 newborns of HBsAg carriers.
Conclusion –
Prenatal screening for HBsAg is widely performed, but the implementation of anti-HBV serovaccination remains very insufficient.
Introduction
L’infection par le virus de l’hépatite B (VHB) se caractérise par une hépatite B aiguë généralement asymptomatique qui évolue, dans 10% des cas en moyenne, vers une hépatite chronique (persistance de l’antigène AgHBs au-delà de six mois), pouvant entraîner une cirrhose ou un cancer du foie. La transmission mère-enfant du VHB, qui survient essentiellement lors de l’accouchement, reste une cause majeure du maintien de l’épidémie d’hépatite B dans le monde 1. En effet, en l’absence de mesures de prévention, le risque de transmission mère-enfant peut atteindre 90%, avec un taux de passage à la chronicité de 90% chez le nouveau-né 2.
Avec une prévalence de l’AgHBs estimée à 0,30% (intervalle de confiance à 95%, IC95%: [0,14-0,70]) en métropole en 2016 3, la France est un pays de faible endémicité pour l’hépatite B. La prévention de la transmission mère-enfant du VHB repose sur le dépistage prénatal de l’AgHBs (Elisa) 4, obligatoire depuis 1992 5, et, en cas de positivité de l’AgHBs chez la mère, sur la sérovaccination du nouveau-né associant des immunoglobulines anti-HBs et une première dose de vaccin dès la naissance 6. L’efficacité de la sérovaccination réalisée dans les douze premières heures de vie est supérieure à 95% chez les nouveau-nés de mères AgHBe négatif avec une faible charge virale 2. Cependant, cette stratégie de prévention est insuffisamment mise en œuvre en France. Ainsi, selon les données de l’Étude longitudinale française depuis l’enfance (Elfe), recueillies en maternité en France métropolitaine en 2011 7, la fréquence de réalisation du dépistage prénatal était estimée à 92,4% et seuls les trois quarts des nouveau-nés de mères porteuses de l’AgHBs, pour lesquelles l’information était présente (85%), auraient bénéficié de la sérovaccination 7.
À partir des données de l’Enquête nationale périnatale (ENP) réalisée en France en 2016 8,9, l’objectif est : i) d’actualiser les estimations de la fréquence de réalisation du dépistage prénatal de l’AgHBs, la prévalence de l’AgHBs et la fréquence de mise en œuvre de la sérovaccination anti-VHB ; ii) d’étudier les facteurs associés à l’absence de statut AgHBs documenté, la prévalence de l’AgHBs et l’absence de sérovaccination des nouveau-nés.
Méthodes
Description de l’étude
L’ENP est une étude épidémiologique transversale réalisée périodiquement afin de suivre l’évolution de la santé périnatale et orienter les politiques publiques. L’ENP 2016 a porté sur l’ensemble des naissances (enfants nés vivants et mort-nés, d’un âge gestationnel d’au moins 22 semaines d’aménorrhée – SA – ou pesant au moins 500 grammes) survenues pendant l’équivalent d’une semaine en mars 2016 dans l’ensemble des maternités françaises, soit 14 142 naissances et 13 894 femmes 8,9.
Recueil de données
Le recueil de données sur les naissances, assuré par une sage-femme enquêtrice, comprenait :
–un entretien en face-à-face avec les femmes en suite de couches portant sur leur situation sociodémographique, leur santé avant la grossesse, le déroulement de leur grossesse, leur suivi prénatal et leur accouchement ;
–une collecte d’informations, à partir de leur dossier médical, sur leurs antécédents avant la grossesse, la réalisation des dépistages prénataux infectieux, la survenue de pathologies ou complications pendant la grossesse, l’accouchement et la santé de l’enfant.
Un questionnaire sur les caractéristiques de la maternité (taille, statut public/privé, niveau de spécialisation) 10 était complété par son responsable.
Les données concernant l’hépatite B, recueillies à partir du dossier médical, portaient :
–sur la réalisation du dépistage prénatal de l’AgHBs et son résultat : « test réalisé/AgHBs négatif », « test réalisé/AgHBs positif », « test non réalisé car portage de l’AgHBs connu avant la grossesse », « test non réalisé pour une autre raison (femme vaccinée, grossesse non suivie…) » ou « pas d’information sur la réalisation du test ou sur le résultat » ;
–et, en cas d’AgHBs positif, sur sa date de découverte (« à l’occasion de cette grossesse », « avant cette grossesse », « non connu ») et sur la sérovaccination du nouveau-né à la naissance (« oui », « non », « non connu »).
Indicateurs et analyse de données
L’analyse de données a porté sur les femmes pour lesquelles le questionnaire médical était renseigné (n=13 241), puis sur différentes sous-populations selon les indicateurs (figure 1) :
–Dépistage prénatal de l’AgHBs : la population d’étude était les femmes pour lesquelles la variable « réalisation du dépistage » était renseignée et ayant donné naissance à au moins 28 SA (n=13 154) car, au moment de l’étude, ce dépistage était recommandé au sixième mois de grossesse (quatrième consultation prénatale) 4. La fréquence de réalisation du dépistage a été estimée. Les facteurs associés à l’« absence de statut AgHBs documenté », définie par les modalités « test non réalisé pour une autre raison » ou « pas d’information sur la réalisation du test ou sur le résultat », ont été étudiés en analyses univariée et multivariée.
–Prévalence de l’AgHBs : la population d’étude a été restreinte aux femmes avec un statut AgHBs documenté (n=12 775). La prévalence, définie comme la proportion de femmes ayant un AgHBs positif parmi celles pour lesquelles le statut AgHBs était connu, a été estimée et ses facteurs associés ont été étudiés en analyses univariée et multivariée.
–Sérovaccination anti-VHB : la population d’étude était les nouveau-nés, nés vivants et non décédés à la maternité, de mères positives pour l’AgHBs (n=110 nouveau-nés). La fréquence de réalisation de la sérovaccination a été estimée. Les facteurs associés à l’« absence de sérovaccination », définie par les modalités « non » et « non connu » de la question sur la sérovaccination, ont été étudiés en analyses univariée et multivariée.
 Agrandir l'image
Agrandir l'imageLes associations entre les variables à expliquer et les variables explicatives (caractéristiques sociodémographiques maternelles, suivi de grossesse et caractéristiques de la maternité), ont été testées en analyses univariée (Chi2 de Pearson) et multivariée (régression de Poisson). Les variables associées au seuil de 20% ont été introduites dans le modèle multivarié. Les associations en analyse multivariée sont présentées sous forme de ratios de prévalence (RP) assortis de leur intervalle de confiance à 95% (IC95%).
Les femmes avec un « suivi prénatal insuffisant » ont été définies comme celles ayant eu moins de visites prénatales ou d’échographies que le minimum recommandé selon l’âge gestationnel au moment de l’accouchement.
Les résultats ont été pondérés en prenant en compte une fraction de sondage de 1/52, l’échantillon de femmes enquêtées durant une semaine donnée étant considéré comme représentatif des femmes ayant donné naissance au cours de l’année 8,9.
L’analyse a été réalisée à l’aide du logiciel Stata® version 14.2.
Résultats
Caractéristiques des mères et suivi de grossesse
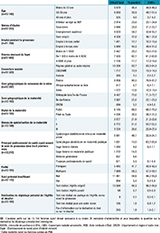
Parmi la population d’étude pour le dépistage, la moitié des femmes avaient entre 30 et 39 ans (moyenne et médiane : 30 ans) (tableau 1). Près de 20% étaient nées à l’étranger : 6,7% en Afrique du Nord, 5,5% en Afrique subsaharienne, 3,7% en Europe, 1,2% en Asie et 2,4% dans d’autres pays. La maternité était située en Île-de-France pour 22,5% des femmes et dans les Départements et régions d’outre-mer (DROM) pour 5,2% ; elle était publique pour 69,5% des femmes.
Le suivi de grossesse dans les six premiers mois avait principalement été assuré par un gynécologue-obstétricien (64,6%) ou une sage-femme (23,3%) avec des disparités selon le statut de la maternité : les femmes accouchant en maternité privée ou dans un établissement de santé privé d’intérêt non lucratif (Espic) avaient été principalement suivies par un gynécologue-obstétricien en ville ou maternité privée (82,9%), tandis que celles accouchant en maternité publique avaient été principalement suivies par un gynécologue-obstétricien en ville ou maternité privée (33,9%), un gynécologueobstétricien en maternité publique (21,5%), une sage-femme en maternité (19,5%). Pour 5,4% des femmes, le suivi prénatal était considéré comme insuffisant.
 Agrandir l'image
Agrandir l'imageDépistage prénatal de l’AgHBs
La question concernant la réalisation du dépistage n’était pas renseignée pour 46 femmes (0,3%). Parmi les 13 154 femmes pour lesquelles elle était renseignée, le dépistage avait été réalisé (avec le résultat indiqué dans le dossier) pour 97,0% (tableau 1). Il n’avait pas été réalisé en raison d’un portage de l’AgHBs connu avant la grossesse pour 9 femmes (0,1%), pour une autre raison (femme vaccinée, grossesse non suivie…) pour 1,0% des femmes. Pour 1,9%, aucune information sur la réalisation du test ou le résultat n’était indiquée dans le dossier médical.
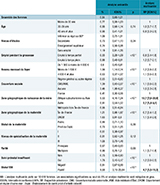
L’absence de statut AgHBs documenté était significativement plus fréquente en métropole hors Île-de-France (3,5%) qu’en Île-de-France ou dans les DROM (1,3%, p<10-3), dans les maternités privées ou Espic (4,3%) que dans les maternités publiques (2,3%, p<10-3) et dans celles de niveau I ou II (3,2%) que dans celles de niveau III (2,0%, p<10-3) (tableau 2). La proportion de femmes sans statut AgHBs documenté variait selon le principal professionnel de santé ayant assuré le suivi de grossesse (sage-femme : 1,8%, gynécologue-obstétricien : 3,0%, médecin généraliste : 4,0%) et elle était deux fois plus élevée chez les femmes avec un suivi prénatal insuffisant (5,7%) que chez celles sans suivi insuffisant (2,6%, p<10-3).
Résultats pondérés, Enquête nationale périnatale 2016, France
 Agrandir l'image
Agrandir l'imageElle variait également selon les régions : elle était minimale en Guyane (0%), Île-de-France (1,1%) et Martinique (1,4%) et maximale dans les régions Grand-Est (4,3%), Bretagne (4,3%) et Pays de la Loire (4,6%) (figure 2A).
 Agrandir l'image
Agrandir l'imageEn analyse multivariée, l’absence de statut AgHBs documenté (2,9%) était plus fréquente chez les femmes ayant accouché en métropole hors Île-de-France par rapport à celles ayant accouché en Île-de-France (RP=3,9, IC95%: [2,6-5,9]), chez celles ayant donné naissance dans une maternité privée ou un Espic (RP=1,8 [1,4-2,3]) ou chez celles dont le revenu mensuel du foyer était inférieur à 1 500 € par rapport à celles avec un revenu compris entre 1 500 et 4 000 € (RP=1,4 [1,1-1,8]). Un suivi prénatal insuffisant (RP=2,1 [1,5-3,1]) ou un suivi pendant les six premiers mois principalement assuré par un gynécologue-obstétricien (RP=1,5 [1,1-2,0]) ou un médecin généraliste (RP=1,9 [1,2-3,0]) plutôt que par une sage-femme, étaient également associés à l’absence de statut AgHBs documenté.
Prévalence de l’AgHBs
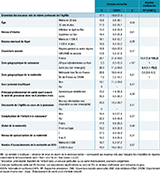
Parmi les 12 775 femmes avec un statut AgHBs documenté, 107 étaient positives, soit une prévalence de 0,84% (tableau 3).
Elle était significativement plus élevée chez les femmes nées à l’étranger (2,49%) que chez celles nées en France (0,41%, p<10-3), atteignant respectivement 4,86% et 5,68% pour celles nées en Asie et en Afrique subsaharienne. La prévalence de l’AgHBs était associée au niveau socioéconomique en analyse univariée : elle était supérieure chez les femmes sans emploi pendant la grossesse (1,19%) par rapport à celles avec un emploi à temps plein ou partiel (0,64%, p<10-2), chez celles dont le revenu mensuel du foyer était inférieur à 1 500 € (1,56%) par rapport à celles avec un revenu d’au moins 1 500 € (0,61%, p<10-3) et chez celles sans couverture sociale ou bénéficiant de l’Aide médicale d’État (AME) ou de la Couverture maladie universelle (CMU) (1,69%) par rapport à celles bénéficiant du régime général ou d’un autre régime (0,65%, p<10-3). La prévalence était environ deux fois plus élevée chez les femmes ayant eu un suivi prénatal insuffisant (1,78%) que chez celles avec un suivi suffisant (0,73%, p<10-2) et plus de dix fois plus élevée chez les femmes séropositives pour le VIH (9,68%) que chez les femmes séronégatives (0,81%, p<10-3).
La prévalence de l’AgHBs variait significativement selon la zone géographique de l’établissement, de 0,66% en métropole hors Île-de-France, à 1,21% en Île-de-France et 1,63% dans les DROM. Elle atteignait 4,79% à Mayotte (figure 2B). À La Réunion, aucune femme parmi les 236 femmes dépistées n’était positive.
En analyse multivariée, les seuls facteurs associés à la prévalence de l’AgHBs étaient : la zone géographique de naissance avec, par rapport aux femmes nées en France, un ratio de prévalence de 13,5 [7,8-23,3] pour les femmes nées en Afrique subsaharienne ou en Asie et de 2,7 [1,4-5,1] pour celles nées dans une autre zone géographique et la séropositivité VIH (RP=4,6 [1,4-15,1]) (tableau 3).
Parmi les 70 femmes (sur les 107 porteuses de l’AgHBs) pour lesquelles l’information était disponible, le diagnostic avait été réalisé au cours de cette grossesse pour 11 femmes (15,7%).
 Agrandir l'image
Agrandir l'imageAbsence de sérovaccination
Un total de 110 nouveau-nés étaient nés de 109 mères positives pour l’AgHBs, dont deux nourrissons nés avant 28 SA (figure 1). La question sur la réalisation de la sérovaccination à la naissance n’était pas renseignée pour 25 d’entre eux (22,7%), significativement plus souvent pour ceux dont la mère était née en France (42,5%) que pour ceux dont la mère était née à l’étranger (10,0%, p<10-3).
Parmi les 85 nouveau-nés pour lesquels celle-ci était renseignée, la sérovaccination avait été réalisée pour 82,4% (n=70), n’avait pas été réalisée pour 15,3% (n=13), et sa mise en œuvre n’était pas connue pour 2,3% (n=2).
En analyse univariée, l’absence de sérovaccination était plus fréquente lorsque la mère était née en France (39,1%) que lorsqu’elle était née en Afrique subsaharienne ou en Asie (2,3%) ou dans un autre pays (26,3%) (p<10-2) (tableau 4). Elle était aussi plus fréquente en métropole hors Île-de-France (28,6%) qu’en Île-de-France ou dans les DROM (7,0%, p=0,01). Tous les nouveau-nés de mères AgHBs positif, avec un suivi prénatal insuffisant (n=8) ou dont le diagnostic avait été réalisé au cours de cette grossesse (n=10), avaient été sérovaccinés.
En analyse multivariée, le seul facteur associé était la zone de naissance de la mère.
 Agrandir l'image
Agrandir l'imageDiscussion
Cette étude, réalisée auprès d’un échantillon large et représentatif des parturientes en 2016 8,9, a permis de fournir un état des lieux détaillé de la mise en œuvre de la prévention de la transmission mère-enfant du VHB en France en 2016. Elle montre un taux très élevé de réalisation du dépistage prénatal de l’AgHBs (97,0%), mais une mise en œuvre très insuffisante de la sérovaccination puisqu’elle n’était rapportée que pour 70 des 110 nouveau-nés de mères positives pour l’AgHBs, soit moins des deux-tiers d’entre eux. La prévalence de l’AgHBs est estimée à 0,84% pour l’ensemble des parturientes, mais elle atteint 5,5% pour celles nées en Afrique subsaharienne ou en Asie et près de 10% pour celles séropositives pour le VIH.
La réalisation du dépistage prénatal atteint respectivement 97,0% et 96,8% en excluant ou non les données manquantes (0,3%), ce qui suggère une progression, puisqu’elle était estimée à 74% en Haute-Vienne en 1999 11, à 89,6% en France entière en 2012 à partir des certificats de santé du 8e jour (exploitation Santé publique France, non publiée) et entre 92,4% et 97,3% en métropole en 2011 (cohorte Elfe) selon la prise en compte ou non des données manquantes (5,5%) 7. Ce taux de réalisation est très proche de ceux estimés dans d’autres pays européens tels que le Danemark (98,3%) 12, la Grande-Bretagne (96,4%) 13, la Suisse (98,6%) 14 ou l’Italie (97,7%) 15 dans le courant des années 2000. L’importance du dépistage prénatal pour prévenir la transmission mère-enfant du VHB et son caractère obligatoire 5 doivent être rappelés afin de réduire encore plus la proportion de parturientes sans statut AgHBs documenté (2,9%).
L’analyse multivariée met en évidence que l’absence de statut AgHBs documenté concerne plus souvent les femmes ayant accouché en métropole hors Île-de-France (par rapport à celles ayant accouché en Île-de-France). Cette association avait déjà été retrouvée pour le VHB, mais aussi pour la syphilis, le VIH, la toxoplasmose et le cytomégalovirus à partir des données de Elfe recueillies en maternités 7 et pour le VIH à partir de l’ENP 2016 16. Ces résultats pour le VHB et le VIH, ainsi que la confrontation de la proportion de femmes sans statut AgHBs documenté et de la prévalence par région (figure 2), suggèrent que le dépistage prénatal serait d’autant plus fréquent que leur prévalence est élevée 17.
Le suivi prénatal des femmes est également un facteur important pour la réalisation du dépistage prénatal avec un statut moins souvent documenté : i) pour les femmes avec un suivi insuffisant, comme cela avait été montré pour le VIH 16 ; ii) pour les femmes suivies principalement par un gynécologue/obstétricien ou par un médecin généraliste (vs celles suivies par une sage-femme), confirmant de précédents résultats pour le VIH et la syphilis 7,16 ; iii) pour les femmes ayant accouché dans une maternité privée. Ce dernier résultat s’explique probablement par le fait que le suivi prénatal au cours des six premiers mois était beaucoup plus souvent assuré par un professionnel de santé libéral pour les femmes accouchant dans une maternité privée (92,6%) que pour celles accouchant dans une maternité publique (55,8%), avec possiblement un risque plus élevé de dossiers médicaux non intégralement transmis à la maternité. Il convient de noter que le questionnaire ne permettait pas de déterminer qui assurait le suivi au moment du dépistage prénatal de l’AgHBs (six mois de grossesse). C’est pourquoi, dans le modèle multivarié, ont été prises en compte à la fois la variable sur le principal professionnel de santé ayant assuré le suivi au cours des six premiers mois et celles sur la maternité.
Concernant l’association entre l’absence de statut AgHBs documenté et un revenu mensuel du foyer inférieur à 1 500 €, elle n’a pas été décrite dans d’autres études et mériterait donc d’être confirmée.
La prévalence de l’AgHBs chez les parturientes était estimée à 0,84% pour la France entière, proche de celle estimée pour la métropole en 2011 (0,8%) 7. Comme attendu 7,18, la prévalence était particulièrement élevée (de l’ordre de 5%) chez les femmes nées en Afrique subsaharienne ou en Asie (en partie du fait de l’absence ou de l’insuffisance de la prévention de la transmission mère-enfant dans leurs pays d’origine) 1 et chez celles séropositives pour le VIH (près de 10%). Il est donc essentiel que le statut de ces femmes vis-à-vis du VIH et du VHB soit systématiquement documenté, ce qui n’est pas actuellement réalisé comme en témoignent les données de l’ENP 2016 16. Ces disparités de prévalence selon l’origine géographique de la mère et la proportion de personnes nées à l’étranger, nettement plus élevée parmi les parturientes (20%) qu’en population générale (14%) 19, sont à l’origine d’une prévalence estimée pour les parturientes plus de deux fois plus élevée que pour les femmes de 18-75 ans en population générale métropolitaine en 2016 (0,32%) 3.
Par rapport aux autres pays européens, la prévalence de l’AgHBs chez les parturientes estimée en France est proche de celle estimée en Italie (0,8%), mais est supérieure à celle du Royaume-Uni (0,5%), de l’Espagne (0,1%) ou des Pays-Bas (0,3%) 20, probablement en lien avec des différences selon les pays dans les proportions de femmes nées à l’étranger et la répartition de leur pays d’origine.
L’ENP 2016 fournit de précieuses données de prévalence de l’AgHBs par région, confirmant son poids plus important dans les DROM (1,63%), notamment à Mayotte (4,79%), et en Île-de-France (1,21%) qu’en métropole hors Île-de-France (0,66%), comme déjà montré par les enquêtes LaboHep auprès des laboratoires 21.
Les données Elfe recueillies en maternité étaient les premières données nationales sur la mise en œuvre de la sérovaccination anti-VHB chez les nouveau-nés de mères AgHBs positif. Les résultats étaient peu satisfaisants : la sérovaccination avait été réalisée chez 62,6% des nouveau-nés, non réalisée ou partiellement pour 21,9% et l’information était inconnue ou manquante pour 15,5% 7. Les résultats de l’ENP 2016 font malheureusement le même constat d’une mise en œuvre très insuffisante de la sérovaccination. Selon le questionnaire complété à partir du dossier médical par des sages-femmes, la sérovaccination avait été réalisée pour 63,6% des nouveau-nés, non réalisée pour 11,8% et l’information était inconnue ou la question non renseignée pour 24,6%. Il n’est pas exclu qu’une partie des nouveau-nés, pour lesquels la sérovaccination n’était pas indiquée comme ayant été réalisée, ait néanmoins bénéficié de cette prophylaxie et qu’un problème de remplissage des dossiers médicaux ait en partie contribué à ces résultats peu satisfaisants. Ceci soulève néanmoins la question du suivi de l’enfant, reposant sur l’administration de deux autres doses de vaccin anti-VHB 6 et un dépistage au cours de la première année de vie 22. Deux études françaises locales ont également mis en évidence des lacunes dans la prise en charge des mères porteuses de l’AgHBs ou dans la prophylaxie chez l’enfant, y compris lorsque les mères présentaient une forte charge virale et donc un risque élevé de transmission à l’enfant 23,24.
L’analyse multivariée met en évidence que le seul facteur associé à l’absence de mise en œuvre de la sérovaccination était le fait que la mère soit née en France ou dans un pays autre que l’Afrique subsaharienne ou l’Asie. À l’instar du dépistage, cela suggère une moindre vigilance chez les femmes moins exposées au VHB. Une étude danoise en 2006-2010 avait également montré que le fait que la mère soit née au Danemark était significativement associé à une absence de sérovaccination (dans cette étude, 90% des nouveau-nés étaient sérovaccinés dans les 24 heures suivant la naissance) 25.
En conclusion, ces résultats montrent que le dépistage prénatal obligatoire de l’AgHBs est très largement réalisé, mais non systématique. Depuis, mai 2016, la Haute Autorité de santé (HAS) recommande qu’il soit réalisé lors de la première consultation prénatale en même temps que celui du VIH (et non plus lors de la quatrième consultation prénatale), afin de permettre l’instauration d’un traitement antiviral chez les mères présentant une forte charge virale 22,26,27. L’application de cette nouvelle recommandation ainsi que son impact sur la fréquence de réalisation du dépistage mériteraient d’être évalués lors d’une prochaine enquête. Les résultats concernant la sérovaccination anti-VHB sont extrêmement préoccupants, compte-tenu du risque élevé de transmission du VHB de la mère à l’enfant, du taux de passage à la chronicité de 90% alors que l’immunoprophylaxie est très efficace 2. Des études complémentaires et spécifiques seraient utiles pour mieux caractériser et comprendre ces résultats et impulser les actions de sensibilisation auprès des professionnels de santé prenant en charge les femmes enceintes et les nouveau-nés.
Liens d’intérêt
Les auteurs ne déclarent pas de liens d’intérêt au regard du contenu de l’article.
Remerciements
Les auteurs remercient les femmes et les maternités participantes, ainsi que les enquêteurs et l’ensemble des membres de l’équipe ENP.
Financement
L’enquête nationale périnatale 2016 a été financée par le ministère chargé de la Santé (Direction générale de la santé, Direction générale de l’organisation des soins et Direction de la recherche, des études, de l’évaluation et des statistiques) et par Santé publique France. Elle a été coordonnée par l’Institut national de la santé et de la recherche médicale (équipe Epopé).
Références
bitstream/10665/255016/1/9789241565455-eng.pdf
885-96.
hepatite_b_argu_vf.pdf
20030526
rapports/article/enquete-nationale-perinatale-2016-les-naissances-et-les-etablissements
france.fr/beh/2003/33/beh_33_2003.pdf
beh.santepubliquefrance.fr/beh/2019/31-32/2019_31-32_1.html
2018_11_1.html
enceintes_-_argumentaire_maj.pdf
Citer cet article
santepubliquefrance.fr/beh/2020/31-32/2020_31-32_2.html




