Acceptabilité et faisabilité d’un dépistage par auto-prélèvement à domicile des infections VIH, VHB et VHC en population générale en France en 2016 : l’étude BaroTest
// Acceptability and feasibility of home self-sampling for HIV, HBV and HCV testing in the general population in France in 2016: BaroTest study
Résumé
Malgré une forte activité de dépistage pour le VIH et les virus des hépatites B et C en France, de nombreuses personnes restent non diagnostiquées. Santé publique France a expérimenté un dépistage des infections à VHB, VHC et VIH en population générale à partir d’un prélèvement sanguin sur papier buvard. Les participants ont été recrutés entre le 8 janvier et le 1er août 2016 dans le cadre du Baromètre de Santé publique France, à l’issue duquel ils se sont vus proposer l’envoi d’un kit d’auto-prélèvement à domicile. Le kit a été accepté par 73,4% des participants et renvoyé par une personne sur deux, soit un taux global de participation de 37,0 %. Ces taux sont identiques chez les hommes et chez les femmes, mais les facteurs associés à l’acceptation du kit et au retour du prélèvement sont différents. Près de 99% des buvards reçus ont pu être testés pour les trois infections. Ces résultats montrent une bonne faisabilité et acceptabilité d’un dépistage pour le VIH et les hépatites B et C à domicile, à partir d’un kit d’auto-prélèvement utilisant un papier buvard qui apparaît comme une alternative intéressante aux options déjà existantes, mais inégalement accessibles sur le territoire.
Abstract
Despite strong screening activity for HIV and hepatitis B and C in France, many people remain undiagnosed. In this context, Santé publique France (the French National Public Health Agency) has tested HBV, HCV and HIV screening in the general population, based on self-blood sample collected on filter paper. The participants were recruited between January and August 2016 among the interviewees of Santé publique France Health Barometer. They were offered a self-sampling kit at home. The kit was accepted by 73.4% of the participants and was returned to the laboratory by half of them. The overall participation rate was 37.0%, with no difference between genders. However, factors associated with the kit acceptance and the return of the dry samples to the laboratory were different between males and females. Nearly 99% of the dry blood samples were tested for the three infections. These results show very good feasibility and acceptability of screening for HIV and hepatitis B and C at home, based on a self-sampling kit using filter paper. This solution could be seen as an alternative to other screening mode dealing with unequal territorial availability.
Introduction
La France est un pays de faible endémicité vis-à-vis de l’infection à VIH et des hépatites virales B (VHB) et C (VHC). La prévalence du VIH a été estimée à 0,26% en 2014 1 et les prévalences du VHB et du VHC à 0,30% en 2016 2. Bien que l’activité de dépistage de ces trois infections soit élevée 3,4, de nombreuses personnes restent non diagnostiquées, en particulier vis-à-vis des hépatites B et C 5,6. Les recommandations ont été renforcées et associent désormais, pour le VIH, un dépistage de l’ensemble de la population générale « au moins une fois dans la vie » et un dépistage régulier pour les populations les plus exposées. Le dépistage systématique du VHC, initialement recommandé chez les hommes de 18 à 60 ans « au moins une fois dans leur vie » et chez les femmes lors du premier trimestre d’une grossesse 7 a été élargi en 2016 « à tous les adultes quel que soit leur sexe » 8. Par ailleurs, toutes les recommandations s’accordent sur l’intérêt d’un dépistage conjoint du VIH, VHB et VHC 9,10. L’offre de dépistage a également été complétée ces dernières années par des tests rapides d’orientation diagnostique (TROD) pour le VIH (depuis 2010) et pour le VHC (depuis 2014), réalisés par des structures associatives habilitées 11. Des alternatives aux prélèvements veineux (prélèvement sanguin par micropiqûre, gouttes de sang sur papier buvard ou prélèvement oral) aux performances compatibles avec un rendu de résultats ont également été développées 12,13. C’est dans ce contexte que Santé publique France a mené, en 2016, l’étude BaroTest visant à évaluer une nouvelle approche de dépistage combiné du VHB, VHC et VIH en population générale basée sur un auto-prélèvement sanguin réalisé à domicile. L’objectif de cet article est, d’une part, de décrire l’acceptabilité du test par les sujets inclus et la faisabilité de la procédure de dépistage et, d’autre part, d’analyser les facteurs liés à l’acceptabilité du test.
Matériel et méthodes
Le BaroTest a été adossé au Baromètre de Santé publique France, qui est une enquête téléphonique réalisée auprès d’un échantillon représentatif de la population âgée de 15 à 75 ans résidant en France métropolitaine et parlant le français. L’échantillon du Baromètre de Santé publique France repose sur un sondage aléatoire à deux degrés : génération aléatoire d’un numéro de téléphone puis tirage au sort de l’un des membres du foyer (pour les lignes fixes) ou de l’un des utilisateurs réguliers (pour les lignes mobiles) 14,15. Entre le 8 janvier et le 1er août 2016, 15 216 personnes ont été interrogées. La passation du questionnaire a duré en moyenne 38 minutes. Les données recueillies ont été pondérées pour tenir compte de la probabilité d’inclusion, puis redressées à partir des données de l’Enquête Emploi 2014 de l’Insee (Institut national de la statistique et des études économiques).
À l’issue de ce questionnaire relatif à la santé sexuelle et aux maladies infectieuses, il a été proposé à toute personne âgée de 18 à 75 ans, bénéficiaire d’une couverture sociale et non sous curatelle, de participer au BaroTest. La méthodologie du BaroTest a été détaillée antérieurement 16. Brièvement, la participation consistait à recevoir par la poste un kit d’auto-prélèvement par piqûre du bout du doigt et dépôt de quelques gouttes de sang sur buvard (cinq spots de 6 mm de diamètre à remplir) pour le dépistage de l’hépatite B (Antigène (Ag) HBs), de l’hépatite C (anticorps (Ac) anti-VHC et ARN VHC) et de l’infection à VIH (Ac anti-VIH). Le participant adressait son buvard sec par voie postale au Centre national de référence (CNR) des hépatites B, C et D qui envoyait lui-même deux spots au CNR du VIH pour le dépistage du VIH. Une fois les analyses réalisées, le CNR des hépatites avait la charge d’informer le participant et son médecin de l’ensemble des résultats. Pour les résultats négatifs, l’information était transmise de la même façon au participant et au médecin désigné. Les résultats positifs étaient remis au médecin et le participant recevait un courrier d’information l’invitant à consulter son médecin. En cas de refus de participer au BaroTest, la/les raisons étai(en)t collectée(s).
Définitions
L’acceptabilité est appréciée à l’aide des indicateurs suivants : 1) le nombre de personnes ayant accepté de recevoir le kit rapporté au nombre de personnes éligibles (taux d’acceptation) ; 2) le nombre de personnes ayant renvoyé leur buvard au CNR rapporté au nombre de personnes ayant accepté de recevoir le kit (taux de retour).
La faisabilité est étudiée au travers 1) du nombre et de la qualité de remplissage des spots sur le buvard, ces deux critères permettant de déterminer le nombre de buvards testés pour les trois infections. Ce nombre, rapporté au nombre de buvards reçus par le CNR permet de calculer le taux de dépistage combiné ; 2) de la présence des coordonnées postales du participant et celles du médecin de son choix, ces informations conditionnant le rendu de résultats. Le taux de rendu a pu être estimé en rapportant le nombre de rendu réalisé au nombre total de buvards testés pour les trois infections.
Analyse des données
Plusieurs études ayant montré des différences de comportement entre les hommes et les femmes face à ces dispositifs 17,18, les taux d’acceptation et de retour ont été analysés par sexe, selon des caractéristiques collectées dans le questionnaire du Baromètre de Santé publique France : sociodémographiques (âge, lieu de naissance, niveau d’études, statut d’emploi, taille de l’agglomération de résidence, niveau de revenus perçus, renoncement aux soins dans les 12 derniers mois), comportements sexuels et préventifs (nombre de partenaires, utilisation du préservatif, antécédents de vaccination, etc.), comportements de dépistage et d’expositions vis-à-vis des hépatites B et C au cours de la vie (transfusion avant 1992, séjour prolongé ou soins à l’étranger, usage de drogue par voie injectable ou per-nasale, tatouage ou piercing avec du matériel non stérile, entourage proche ou partenaire sexuel d’un porteur d’hépatite B chronique).
Les caractéristiques associées à l’acceptation et au retour significatives au seuil de 5% en analyse univariée ont été introduites dans des modèles de régression logistique et analysées dans une procédure pas à pas descendante. Les analyses ont été réalisées en utilisant le logiciel Stata® version 14.2.
Le protocole d’enquête a reçu l’autorisation de la Commission nationale de l’informatique et des libertés (Cnil DR-2015-570) et du Comité de protection des personnes (CPP) d’Île-de-France VI.
Résultats
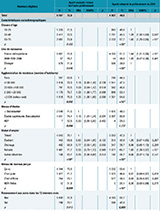
Parmi les 15 216 répondants au Baromètre de Santé publique France, 94,3% (N=14 698) étaient éligibles au BaroTest. Les éligibles, en majorité des femmes (51,8%), avaient une médiane d’âge de 46 ans et 88,8% étaient nés en France (tableau 1). Près de 14% des hommes et 20% des femmes avaient renoncé à des soins pour raisons financières dans l’année. Les hommes déclaraient plus souvent des situations possibles d’exposition au VIH ou aux hépatites B et C que les femmes. À l’inverse, ces dernières déclaraient plus souvent que les hommes être vaccinées contre l’hépatite B et avoir déjà fait un test de dépistage du VIH.
 Agrandir l'image
Agrandir l'imageAcceptabilité du BaroTest
Parmi les personnes éligibles, 73,4% (intervalle de confiance à 95%, IC95%: [72,5-74,3]) ont accepté de recevoir le kit d’auto-prélèvement. Parmi elles, 50,6% [49,4-51,8] ont retourné leur prélèvement au laboratoire, soit un taux global de participation de 37,0% [36,2-38,1], sans différence entre les hommes et les femmes.
Parmi les personnes éligibles ayant refusé la proposition du kit d’auto-prélèvement (26,6%), les principales raisons de refus du kit étaient le manque d’intérêt ou de temps (42,2%), la connaissance de son statut (24,0%) et le manque de confiance dans la technique ou la préférence donnée à son médecin (16,1%) (tableau 2). Seuls 3,5% ont motivé leur refus par une incapacité à réaliser l’auto-prélèvement, et ce plus souvent les femmes que les hommes (4,6% vs 2,3% ; p=0,001).
(plusieurs réponses possibles). Baromètre de Santé publique France 2016, France métropolitaine,
8 janvier 2016-1er août 2016
 Agrandir l'image
Agrandir l'imageFacteurs associés à l’acceptation du BaroTest
Le taux d’acceptation (73,4% du BaroTest) ne diffère pas selon le sexe. Il est globalement supérieur à 60%, excepté parmi les hommes et les femmes ayant refusé de donner certaines informations personnelles comme leur nombre de partenaires sexuels (33,6%) ou l’existence de rapports sexuels avec des personnes de même sexe (32,2%). L’acceptation est également plus faible parmi les personnes qui considèrent que le dépistage du VIH ne doit être ni systématique ni universel (54,9%).
Parmi les hommes, le taux d’acceptation ne diffère pas selon l’âge ou le lieu de naissance (tableau 3). Il est plus élevé chez ceux résidant en milieu rural (75,0%) ou dans une agglomération de moins de 20 000 habitants (75,7%) et parmi les diplômés de l’enseignement supérieur (74,4%) (tableau 3). Déclarer avoir des antécédents d’exposition à risque vis-à-vis des hépatites B et C au cours de la vie (transfusion avant 1992, consommation de drogues) et avoir déclaré un seul partenaire sexuel dans l’année sont indépendamment associées à un taux d’acceptation du kit plus élevé, tout comme une opinion en faveur d’un dépistage VIH systématique et/ou universel (76,0%).
Chez les femmes, les moins de 30 ans sont 74,4% à avoir accepté le kit, alors qu’elles ne sont que 69,5% parmi les 50 ans et plus (tableau 4). Le taux d’acceptation est également plus élevé parmi celles résidant hors de l’agglomération parisienne, plus particulièrement en milieu rural (78,3%) et parmi celles qui perçoivent leur situation financière comme difficile (78,9%). En revanche, le fait d’être retraitée est associé à une moindre acceptation du kit (64,4%). Comme pour les hommes, considérer le dépistage du VIH comme devant être systématique et/ou universel est indépendamment associé à un taux d’acceptation plus élevé (76,8%). Un meilleur taux est aussi associé aux antécédents d’exposition vis-à-vis des hépatites B et C au cours de la vie (tels que l’usage de drogues (87,0%) ou le tatouage/piercing avec du matériel non stérile (90,7%)), au comportement de prévention (tel que le fait d’être vaccinée contre le VHB (77,8%), d’avoir été dépistée vis-à-vis du VIH il y a plus d’un an (78,7%)) et au fait d’être sexuellement active dans les 12 derniers mois, quel que soit le nombre de partenaires déclaré.
 Agrandir l'image
Agrandir l'image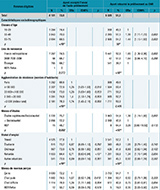 Agrandir l'image
Agrandir l'imageFacteurs associés au retour des prélèvements sanguins au CNR
Chez les hommes, le taux de retour augmente avec l’âge passant de 40,0% parmi les 18-29 ans à 57,7% parmi les 50-75 ans (tableau 3). Ce taux est de 51,2% parmi les hommes qui sont nés en France métropolitaine contre moins de 40,0% pour ceux nés en dehors, et atteint 65,7% parmi les retraités. À l’inverse, une situation financière jugée juste ou difficile, l’ignorance de son statut vaccinal vis-à-vis de l’hépatite B et déclarer un nouveau partenaire sexuel dans les 12 derniers mois sont indépendamment associés à un moindre retour du buvard.
Comme pour les hommes, un âge plus élevé, le fait d’être né en France métropolitaine et le statut de retraité sont indépendamment associés à un meilleur taux de retour chez les femmes (tableau 4). Le niveau d’études est un facteur supplémentaire, le taux de retour passant de 47,6% parmi celles qui n’ont pas le baccalauréat à 56,0% parmi celles qui ont un diplôme d’enseignement supérieur. Une situation financière jugée difficile est associée à un plus faible retour (42,8%), comme chez les hommes.
Aucune variable caractérisant les différents comportements (sexuels, de prévention ou de dépistage) n’est associée au taux de retour du buvard chez les femmes.
Faisabilité du BaroTest
Parmi les buvards reçus au CNR, 98,4% comportaient 5 spots de sang séché. Ils étaient dans leur très grande majorité (88,0%) correctement remplis. Seuls 0,3% ne comportaient que 4 spots (dont les deux tiers correctement remplis) et 1,3 % moins de 4 (tous incorrectement remplis).
Le taux de dépistage combiné des trois infections était de 98,8%. Ce taux variait avec le nombre de spots sanguins sur le buvard, quelle que soit leur qualité : il est de 99,8% quand les buvards comportaient au moins 4 spots et de 24,9% quand les buvards en comportaient moins.
Le taux de rendu des résultats du dépistage combiné par le CNR était de 97,8%.
Les taux de positivité observés pour les virus de l’hépatite B et de l’hépatite C sont présentés et discutés par ailleurs 2. Les taux de buvards testés positifs pour le VIH sont cohérents avec les estimations réalisées en population générale 1.
Discussion
Les taux élevés d’acceptation du kit d’autoprélèvement et de retour du buvard au laboratoire montrent une bonne acceptabilité du dépistage combiné des hépatites B et C et du VIH en population générale via un auto-prélèvement sanguin réalisé à domicile sur papier buvard. La faisabilité est excellente, le dépistage combiné et le rendu des résultats ayant été possibles pour la grande majorité des participants. Cependant, pour des raisons réglementaires, seuls les bénéficiaires d’une couverture sociale ont pu être inclus dans l’étude, ne permettant pas de juger de l’attrait de ce type de dispositif pour la population la plus éloignée des soins. Par ailleurs, il n’a pas été possible de s’assurer que toutes les personnes ayant eu un résultat positif aient consulté leur médecin, bien que ce dernier ait été dépositaire des résultats.
Le taux d’acceptation pour l’envoi du kit d’auto-prélèvement à domicile est comparable au taux observé pour des dispositifs de dépistage adossé à de larges enquêtes populationnelles. En 2006, l’étude française NatChla, réalisée en population générale pour la recherche de l’infection à Chlamydia trachomatis par auto-prélèvement vaginal ou urinaire à l’issue d’une enquête téléphonique enregistrait un taux d’acceptation de 76% 17. Plus récemment, en Norvège, 70 % des femmes répondant à une enquête sur la nutrition dans le cadre du dépistage organisé du cancer du sein ont accepté de fournir des échantillons sanguins sur papier buvard pour compléter l’étude 19.
Le taux global de retour du buvard de 51% est, quant à lui, inférieur à celui observé dans d’autres dispositifs. Il était par exemple de 68% dans NatChla et de 71% dans l’étude norvégienne précitée. Pour autant, la proportion de personnes ayant bénéficié d’un dépistage combiné n’est pas négligeable (37%) et cette proportion est identique chez les hommes et chez les femmes, alors que dans d’autres dispositifs se centrant sur le dépistage d’IST bactériennes, une participation plus importante des femmes est généralement notée 17,18.
Les résultats montrent que ce type de dépistage est attractif, notamment pour les personnes résidant dans des villes de moins de 20 000 habitants et pour celles déjà acquises à la démarche d’un dépistage du VIH ou ayant des facteurs de risque documentés pour les hépatites B ou C. En allégeant les contraintes géographiques, l’envoi du kit permet alors un retour des prélèvements, donc une réalisation effective du dépistage aussi élevée pour les personnes résidant dans de grandes agglomérations que pour celles plus éloignées des centres urbains. Concernant les facteurs de risque, il est possible que la passation du questionnaire ait été à l’origine de réminiscences immédiates de situations à risque vis-à-vis des hépatites qui ont favorisé l’acceptation du kit. De la même manière, certaines caractéristiques de l’activité sexuelle, en particulier le nombre de partenaires au cours des 12 derniers mois, sont liées à une meilleure acceptation du kit chez les hommes comme chez les femmes.
Pour les femmes dans une situation financière difficile, le dispositif présente un intérêt théorique, puisqu’elles acceptent mieux le kit que les autres, mais la concrétisation de la démarche de dépistage est plus difficile avec un taux de retour plus faible que pour celles n’ayant pas de difficultés financières. Les hommes en difficulté financière acceptent quant à eux autant que les autres mais, comme les femmes, ils renvoient moins souvent leur prélèvement, nuançant l’intérêt de l’auto-prélèvement à domicile pour ces populations alors même que le dispositif était entièrement gratuit et qu’un système de relance et de support téléphonique avait été mis en place.
Des taux de retour plus faibles sont également observés parmi les personnes (hommes et femmes) de moins de 30 ans et parmi celles nées à l’étranger (alors même qu’elles acceptent le kit dans les mêmes proportions que le reste de la population). Ces résultats laissent penser que la modalité proposée ici convient moins à ces populations qu’aux personnes plus âgées ou nées en France.
Comme d’autres études européennes antérieures 19,20, nos résultats montrent que l’autoprélèvement sanguin sur papier buvard adressé par voie postale pour le dépistage combiné du VIH et des hépatites virales B et C est faisable, près de 99% des buvards reçus aux CNR ayant été testés pour les trois infections.
Conclusion
Le dépistage combiné du VHB, VHC et VIH à l’aide d’un kit d’auto-prélèvement sanguin sur papier buvard est acceptable et faisable. Afin de favoriser un recours au dépistage en adéquation avec les recommandations d’experts, le kit d’auto-prélèvement pourrait constituer une alternative intéressante aux options déjà existantes, mais inégalement accessibles sur le territoire. En détaillant le comportement des différentes sous-populations dans les processus d’acceptation et de renvoi du matériel de prélèvement, cette étude informe sur les facteurs pouvant influencer l’utilisation d’un tel dispositif. Ils pourront nourrir une analyse médico-économique qui visera à déterminer le meilleur scénario de déploiement.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun lien d’intérêt au regard du contenu de l’article.
Références
e0126920.
reevaluation-de-la-strategie-de-depistage-de-l-infection-a-vih-en-france
2014-05/place_des_trod_dans_la_strategie_de_depistage_de_vhc-_rapport.pdf




