La santé mentale des Français pendant l’épidémie
de Covid-19 : principaux résultats de la surveillance et des études conduites
par Santé publique France entre mars 2020 et janvier 2022
// Mental health in France during the COVID-19 epidemic: Key findings from surveillance and studies conducted by Santé publique France between March 2020 and January 2022
Résumé
Introduction –
Alerté par la communauté scientifique quant à l’impact possible de l’épidémie de Covid-19 sur la santé mentale des populations, Santé publique France a mis en place un dispositif de surveillance dès mars 2020. Dans une perspective de gestion de crise, l’objectif était de recueillir les informations nécessaires à la mise en place de dispositifs de prévention et de protection de la population.
Méthodes –
Le système de surveillance de Santé publique France s’est appuyé sur l’exploitation des diagnostics médicaux remontés par les professionnels de santé (Surveillance sanitaire des urgences et des décès – Sursaud® – ; Programme national de médicalisation des systèmes d’information en médecine, chirurgie, obstétrique et odontologie – PMSI-MCO –) et sur des dispositifs d’enquêtes déclaratives conduites auprès d’échantillons de la population (n=4) sur une période allant de mars 2020 à janvier 2022. Les principaux indicateurs surveillés ont été les troubles de l’humeur, les troubles anxieux et les conduites suicidaires.
Résultats –
Les dispositifs de surveillance ont principalement enregistré une hausse des symptômes dépressifs et anxieux chez les adultes (plus de 20% de la population concernée pendant les périodes de confinement) et des passages aux urgences pour troubles de l’humeur, gestes et pensées suicidaires (allant jusqu’à près de 200% d’augmentation) chez les adolescents et les jeunes adultes. Des inégalités ont été observées selon les conditions de logement, la situation professionnelle, la situation financière, les antécédents personnels de troubles psychologiques, le fait de vivre seul ou d’avoir eu des symptômes de la Covid-19. Le résultat le plus saillant concerne les effets d’âge, avec des impacts plus négatifs et plus durables enregistrés chez les adolescents et les jeunes adultes.
Conclusions –
Le bilan des travaux conduits a confirmé l’impact négatif de la crise sanitaire et des mesures de restriction sur la santé mentale de la population. Il a également montré l’importance d’avoir des dispositifs de surveillance réactifs et réguliers de la santé mentale en situation de crise. Ces derniers ont constitué des outils essentiels au pilotage de la réponse préventive et au plaidoyer pour le renforcement des politiques de prévention et de promotion de la santé mentale.
Abstract
Introduction –
Alerted by the scientific community to the possible impact of the COVID-19 epidemic on people’s mental health, Santé publique France set up a surveillance system in March 2020. With a focus on crisis management, the objective was to gather the information needed to establish preventive and protective measures for the population.
Methods –
The surveillance system of Santé publique France was based on medical diagnoses reported by health professionals (SurSaUD® surveillance system for medical emergencies and deaths; PMSI MCO National Program for the Medicalization of Information Systems in Medicine, Surgery, Obstetrics and Odontology) and on surveys (n=4) that interviewed samples of the population from March 2020 to January 2022. The main indicators monitored were mood disorders, anxiety disorders and suicidal behavior.
Results –
The surveillance system mainly recorded an increase in depressive and anxiety symptoms in adults (more than 20% of the population concerned during lockdowns) and emergency visits for mood disorders, suicide attempts and suicidal ideations (reaching almost +200%) in adolescents and young adults. Inequalities were observed depending on housing conditions, professional and financial situation, personal history of psychological disorders, living alone or having experienced symptoms of COVID-19. The most salient result concerned age effects, with more negative and lasting impacts recorded among adolescents and young adults.
Conclusions –
The results of the work carried out confirmed the negative impact of the health crisis and restrictive measures on the mental health of the population. It also showed the importance of having reactive and regular surveillance systems for mental health in a crisis situation. The latter constituted an essential tool for steering the preventive response and advocating for mental health prevention and promotion policies.
Introduction
L’épidémie de Covid-19 causée par le SARS-CoV-2 a été considérée par l’Organisation mondiale de la santé (OMS) comme une urgence de santé publique internationale dès le 1er janvier 2020. À la suite de sa dissémination rapide sur l’ensemble des continents, elle a été caractérisée comme pandémie le 11 mars 2020 (1).
En février 2020, plusieurs articles publiés dans la revue The Lancet alertaient les politiques et la communauté scientifique quant à l’impact possible de l’épidémie de Covid-19 sur la santé mentale des populations 1,2. Fondées sur les travaux conduits lors de précédents épisodes de quarantaine 2 ainsi que sur les premières enquêtes conduites en Chine 3,4, les données disponibles suggéraient un risque majeur à court et long terme sur la santé mentale des populations. La situation épidémique elle-même (peur de la contamination pour soi et pour son entourage, maladie, décès), les mesures de contrôle (quarantaine, confinement) et leurs conséquences économiques et sociales étaient susceptibles de contribuer à l’apparition ou à l’exacerbation de troubles notamment anxieux et dépressifs dans la population. Ceci a rapidement été confirmé à l’échelle internationale 5.
En France, l’apparition des premiers cas de Covid-19 fin janvier 2020 et l’augmentation rapide des hospitalisations et des décès ont conduit les pouvoirs publics à instaurer un confinement de l’ensemble de la population le 17 mars 2020. Ce confinement, inédit dans le contexte français, sera le premier d’une série de mesures de limitation des interactions sociales visant à réduire la diffusion du SARS-CoV-2 au sein de la population et à éviter le débordement du système de soins.
Dans ce contexte, Santé publique France a mis en place dès mars 2020 différentes études, afin d’observer et de suivre l’évolution de la santé mentale des Français durant la crise épidémique. Il s’agissait principalement de mesurer l’ampleur du phénomène, de recueillir les informations nécessaires à l’orientation et à l’ajustement des réponses préventives, et d’en tirer les enseignements utiles à la gestion de futures pandémies.
Cet article propose une synthèse des résultats issus de ces dispositifs de surveillance et d’études. Il en présente les principaux constats ainsi que leurs contributions à la mise en place de dispositifs de promotion de la santé mentale et de prévention des troubles psychologiques.
Méthodes
Les indicateurs permettant d’évaluer et de caractériser la santé mentale des individus sont nombreux et se distribuent sur différents continuums (bien-être, troubles, fonctionnement et retentissements). Nous limiterons la présentation de nos résultats aux troubles de l’humeur (dont les troubles dépressifs constituent la grande majorité en population générale), aux troubles anxieux, ainsi qu’aux pensées suicidaires et tentatives de suicide.
Les données présentées dans cet article sont issues d’enquêtes déclaratives qui interrogent directement la population, de systèmes de surveillance et de bases de données médico-administratives. Ces deux dernières sources ont l’avantage de s’appuyer sur des diagnostics réalisés par des cliniciens et d’inclure l’ensemble de la population bénéficiant d’une couverture sociale. Cependant, dans leur grande majorité, les problématiques de santé mentale, et en particulier les troubles les plus communs (anxieux et dépressifs), ne sont pas prises en charge en médecine d’urgence ou dans les établissements hospitaliers qui alimentent ces systèmes d’information. Dès lors, les enquêtes interrogeant des échantillons de la population restent nécessaires pour estimer la prévalence des troubles de santé mentale en population générale.
Sources de données
L’observation et le suivi de la santé mentale de la population pendant l’épidémie de Covid-19 se sont appuyés sur les dispositifs de surveillance des diagnostics médicaux remontés par les professionnels de santé et sur des dispositifs d’enquête déclarative conduits auprès d’échantillon de la population.
Dispositifs de surveillance des diagnostics médicaux
La surveillance sanitaire des urgences et des décès (Sursaud®) regroupe les données de passages aux urgences du réseau Oscour® et des actes médicaux SOS Médecins. Près de 700 services d’urgences participant au réseau Oscour® et 62 des 63 associations SOS Médecins adhérant à la fédération SOS Médecins France transmettent quotidiennement leurs données à Santé publique France : ils couvrent respectivement 93,4% des passages aux urgences (Oscour®) et 95% des actes médicaux ambulatoires de SOS Médecins au niveau national. Les données transmises comprennent notamment les diagnostics médicaux codés selon le référentiel de la Classification internationale des maladies, 10e révision (CIM-10) pour les passages aux urgences, et le référentiel des actes médicaux pour SOS Médecins. Après consolidation des données, 81% des passages aux urgences et 95% des actes SOS Médecins disposent d’un diagnostic médical renseigné.
Le Programme national de médicalisation des systèmes d’information en médecine, chirurgie, obstétrique et odontologie (PMSI-MCO) 6 recense de façon exhaustive les hospitalisations enregistrées dans tous les établissements de soins de courte durée publics et privés. Comme pour les passages aux urgences, les données remontées dans le PMSI-MCO sont constituées des diagnostics médicaux codés selon le référentiel CIM-10.
Dispositifs d’enquêtes en population
CoviPrev est une enquête transversale répétée (2) 7,8. Entre le 23 mars 2020 et le 18 janvier 2022, 31 vagues d’enquête ont été conduites. Lors de chacune des vagues, un échantillon indépendant d’environ 2 000 personnes âgées de 18 ans et plus et résidant en France métropolitaine a été interrogé par Internet. Les répondants ont été recrutés au sein d’un panel d’internautes (3) par l’institut BVA. La représentativité des échantillons a été assurée par la méthode des quotas appliquée aux variables sexe, âge, région, catégorie socioprofessionnelle du répondant et catégorie d’agglomération. Les données ont ensuite été redressées selon le recensement général de la population de 2016 de l’Institut national de la statistique et des études économiques (Insee).
Covimater est une enquête transversale conduite auprès d’un échantillon de 500 femmes adultes enceintes lors du 1er confinement 9. Les répondantes ont été recrutées au sein d’un panel d’internautes et interrogées par Internet du 6 au 20 juillet 2020 par le biais d’un web-questionnaire administré par l’institut de sondage BVA et suivant une méthode similaire à celle décrite ci-dessus pour l’enquête CoviPrev. Les questions posées concernaient la période de confinement (17 mars – 11 mai), mais également le ressenti de ces femmes au moment de la passation du questionnaire, c’est-à-dire deux mois après la fin du 1er confinement (juillet 2020).
Conféado est une enquête transversale conduite en partenariat avec Santé publique France auprès d’un échantillon de 2 882 enfants et adolescents âgés de 9 à 18 ans par le biais d’un web-questionnaire entre le 9 juin 2020 et le 14 septembre 2020 10. Le recrutement a été effectué par la diffusion d’un lien vers le questionnaire envoyé à des familles par le biais de différents réseaux associatifs et professionnels (Fédération des conseils de parents d’élèves, Union nationale des associations familiales, Observatoire national de la protection de l’enfance…).
Coset-Covid est une enquête conduite du 28 mai au 9 août 2020 auprès des 47 000 participants des cohortes Coset-MSA et Coset-Indépendants, suivies par Santé publique France depuis 2017 et portant sur les travailleurs et ex-travailleurs du monde agricole (exploitants, autres indépendants, salariés) et du monde indépendant non agricole (artisans, commerçants, professions libérales, autres dirigeants) 11. Les participants à ces cohortes sont des volontaires ayant répondu à un questionnaire d’inclusion en 2017-2018, parmi un échantillon invité qui a été tiré au sort dans les bases de la Mutualité sociale agricole (MSA) et de l’ex-Régime social des indépendants (RSI) (désormais pris en charge par la Caisse nationale d’assurance maladie). Les résultats des enquêtes ont été redressés en tenant compte des différences de profil entre les répondants et les non-répondants au questionnaire initial d’une part, et à chaque questionnaire ensuite, en tenant compte de facteurs issus de plusieurs sources (bases régimes, Système national des données de santé (SNDS), données des questionnaires précédents…).
Indicateurs
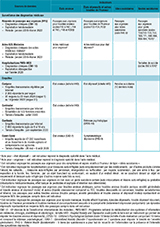
Trois groupes d’indicateurs ont été construits pour mesurer les états ou troubles dépressifs et autres troubles de l’humeur ; les états anxieux ; les pensées suicidaires et tentatives de suicide.
Les indicateurs construits à partir des données de surveillance (données Oscour®, SOS Médecins et PMSI-MCO) étaient basés sur les diagnostics médicaux renseignés et codés par les professionnels de santé participants (tableau 1). Ils étaient exprimés en effectifs (nombres de passages aux urgences, d’actes médicaux SOS Médecins, d’hospitalisations), avec analyse du pourcentage d’évolution et comparaison par rapport à la moyenne des années 2018 et 2019.
Les indicateurs issus des données d’enquêtes déclaratives auprès d’échantillons de la population (données CoviPrev, Covimater et Coset-Covid) ont été construits à partir d’échelles internationales de dépistage des troubles psychiques et exprimés en prévalence ou fréquence (tableau 1) :
–pour les enquêtes Coviprev et Covimater, les états dépressifs et états anxieux ont été mesurés par l’échelle Hospital Anxiety and Depression scale (HAD) qui comporte 14 items dont 7 sur le repérage d’un état dépressif et 7 autres sur le repérage d’un état anxieux (un score >10 à chacune des sous-échelles définissant respectivement un état dépressif ou un état anxieux) 12,13 ; pour l’enquête Coviprev, les pensées suicidaires ont été mesurées par le biais de l’item suivant : « Avez-vous pensé à vous suicider au cours des 12 derniers mois ? (oui/non) » ;
–pour l’enquête Coset-Covid, la prévalence d’un syndrome dépressif a été mesurée grâce à l’échelle Patient Health Questionnaire-9 (PHQ-9) (présence de 5 symptômes ou plus ressentis « plus de la moitié des jours », dont au moins un des deux symptômes principaux caractérisant la dépression : la tristesse et/ou l’anhédonie 14) et la prévalence d’un trouble anxieux a été mesurée par le biais de l’échelle General Anxiety Disorder-7 (GAD-7) (7 items sur la fréquence de ressenti de certains symptômes au cours des 15 derniers jours). Chaque item est coté de 0 à 3 points, pour obtenir un score total allant de 0 à 21 points. L’existence d’un état anxieux est définie par un score total supérieur à 10 15 ;
–enfin, pour l’enquête Conféado, la détresse psychologique (groupe « les états ou troubles dépressifs et autres troubles de l’humeur ») a été mesurée par le biais de l’échelle Children’s Psychological Distress Scale-10 items (CPDS-10) 16. Il s’agit d’une échelle d’auto-évaluation comportant 10 items cotés de 0 à 3 points. Un score situé entre 0 et 9 indique l’absence de détresse et un score situé entre 10 et 30 indique la présence d’une détresse psychologique d’intensité modérée à sévère.
 Agrandir l'image
Agrandir l'imageAnalyses statistiques
Les résultats (fréquences et facteurs associés) des enquêtes en population, CoviPrev, Covimater et Coset-Covid portent sur des données pondérées. Une pondération a été appliquée aux données CoviPrev pour assurer la représentativité de l’échantillon par rapport à la population française âgée de 18 ans et plus, et aux données Covimater par rapport à la population de mères (de 18 ans et plus) d’enfant(s) âgé(s) de moins d’un an, en termes de sexe (remplacé par la primiparité dans Covimater), d’âge, de catégorie socioprofessionnelle, de catégorie d’agglomération et de région de résidence selon le recensement général de la population de 2016 de l’Insee. Les données de l’enquête Coset-Covid ont également été pondérées pour rendre l’échantillon de répondants comparable à la population ciblée des actifs du monde agricole et des indépendants non agricoles 17. Seules les analyses de l’enquête Conféado ont porté sur des données non pondérées.
Une stratégie d’analyse similaire a été appliquée aux données des quatre enquêtes. Afin de tester les associations entre les variables indépendantes disponibles dans l’enquête (variables sociodémographiques, conditions de vie, de logement, de travail pendant l’épidémie de Covid-19, autres facteurs individuels ou environnementaux) et les variables dépendantes à expliquer, des analyses univariées ont d’abord été conduites (modèles de régression logistique pour Coset-Covid et Conféado ; modèle de régression de Poisson à variance robuste pour Covimater et test d’indépendance du Chi2 de Pearson pour Coviprev). Des analyses multivariées ont ensuite été réalisées (modèles de régression logistique pour les enquêtes Coviprev, Coset-Covid et Conféado ; modèle de régression de Poisson à variance robuste pour l’enquête Covimater) pour contrôler l’existence d’éventuels effets de confusion liés aux caractéristiques de la population et quantifier la force du lien entre les variables dépendantes et les facteurs associés.
Les résultats présentés dans les sections « Prévalences et évolutions » de la partie « Résultats » sont des fréquences présentées sous forme de pourcentage avec leurs intervalles de confiance à 95% (IC95%). Les résultats présentés dans les sections « Facteurs associés » sont issus des analyses multivariées et présentent les associations entre chacune des variables indépendantes et les variables dépendantes, indépendamment des autres variables ou facteurs d’ajustements du modèle. Ces associations sont présentées sous forme d’odds ratio ajusté (ORa) (régressions logistiques) ou de rapports de prévalence ajustés (RPa) (régressions de Poisson à variance robuste), présentés avec leurs intervalles de confiance à 95%. Pour plus de détails sur les méthodes d’analyse des enquêtes CoviPrev, Covimater, Coset-Covid, Conféado, voir les références respectives 7,8,9,17,18.
Comme précisé dans les graphiques et tableaux de résultats, les données de passages aux urgences et d’actes SOS Médecins sont des données brutes, présentées sous la forme de nombres hebdomadaires moyens (de passages ou d’actes) sur une année, pour les années 2020 à 2022 et sur deux années pour 2018-2019 (point de référence avant Covid-19). Les comparaisons de données des années 2020 à 2022 avec les années 2018-2019 sont exprimées sous la forme de pourcentages de variation, positifs ou négatifs.
Résultats
États dépressifs et autres troubles de l’humeur
Prévalences et évolutions
Pendant le 1er confinement, les recours aux soins d’urgence pour état dépressif ont été marqués par une forte diminution (-41% de passages aux urgences et -37% d’actes SOS Médecins tous âges confondus entre le 15 mars et le 10 mai 2020 – semaines 12 à 19). Cette diminution était similaire à celle observée sur l’ensemble de l’activité de ces réseaux (-42% aux urgences et -31% chez SOS Médecins de recours toutes causes confondues sur la même période).
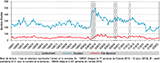
Après une forte chute au début du 1er confinement, les actes médicaux SOS Médecins pour état dépressif ont progressivement augmenté entre le 16 mars et 17 mai 2020 (semaines 12 à 20) pour atteindre des niveaux supérieurs aux années précédentes entre le 18 mai et le 13 septembre (semaines 21 à 37), avec +22% d’actes médicaux tous âges confondus. Cette hausse concernait plus particulièrement les adultes de 65 ans et plus (+42% par rapport à 2018-2019) (figure 1). Une légère hausse des passages aux urgences pour état dépressif et autres troubles de l’humeur a également été observée sur la même période chez les 65 ans et plus. Chez les adolescents de 11 à 17 ans, une hausse des passages pour état dépressif et autres troubles de l’humeur était observée dès la rentrée scolaire en septembre 2020 (semaine 36) (figure 2).
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'imageEn 2021, le nombre hebdomadaire d’actes médicaux SOS Médecins pour état dépressif est resté légèrement supérieur à celui de 2018-2019 (+11% tous âges confondus), plus particulièrement chez les 18-24 ans (+46%). Aux urgences, cette tendance était également observée chez les adolescents de 11-17 ans et les jeunes adultes de 18-24 ans (respectivement +61% et +25%) (tableau 2, figures 2 et 3).
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'imageDébut 2022, ces augmentations se sont poursuivies dans les deux réseaux chez les jeunes de 18-24 ans (+50% d’actes SOS médecins et +30% de passages aux urgences) et aux urgences chez les 11-17 ans (+77%) alors que les autres classes d’âges ont retrouvé des niveaux comparables, voire inférieurs à ceux observés en 2018-2019 (tableau 2).
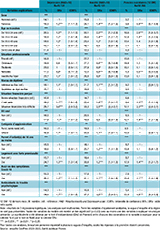
Selon les données de l’enquête Coviprev (tableau 3), la prévalence moyenne des états dépressifs, estimée sur 30 vagues d’enquête couvrant la période allant du 30 mars 2020 (vague 2) au 18 janvier 2022 (vague 31), s’élevait à 16,4% (IC95%: [16,1-16,8]) (18,3% chez les femmes vs 14,1% chez les hommes, p<0,001). Selon l’âge, la prévalence la plus élevée a été observée chez les plus jeunes (20,5% chez les 18-24 ans). Des évolutions de prévalence ont été observées sur la période considérée (figure 4) : la prévalence des états dépressifs s’est élevée à presque 20% à l’issue de la 2e semaine du 1er confinement (vague 2 : fin mars-début avril 2020), soit un niveau deux fois supérieur à celui observé en 2017 (10% selon les données du Baromètre de Santé publique France 2017). Elle s’est maintenue à un niveau élevé avant de diminuer significativement après la levée du 1er confinement en mai 2020 et de retrouver pendant l’été 2020 un niveau comparable à celui observé hors épidémie (autour de 11%). La prévalence des états dépressifs a ensuite doublé entre fin septembre (11% en vague 15) et fin novembre 2020 (23% en vague 18), pour se maintenir à un niveau élevé (supérieur à 20%) jusqu’à la fin du 3e confinement (fin avril 2021, vague 23). Après la levée du 3e confinement, la prévalence des états dépressifs a diminué significativement (-7 points) entre fin avril et fin juin 2021, et a continué d’évoluer à la baisse jusque mi-juillet 2021 (13% en vague 27) avant de reprendre une tendance progressive et linéaire à la hausse jusqu’en janvier 2022 (18% en vague 31).
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'imageL’enquête Coset-Covid conduite auprès d’un échantillon d’agriculteurs et d’indépendants a révélé sur la période de mai à août 2020 (une seule vague d’enquête) des prévalences de symptomatologie dépressive dans le monde agricole, de 7% chez les hommes, et 11% chez les femmes, sans différence significative entre groupes professionnels (indépendants, salariés de bureau et salariés hors-bureaux). Dans le monde indépendant non agricole, les prévalences de symptomatologies dépressives étaient un peu plus élevées que dans le monde agricole : 10% chez les hommes et 14% chez les femmes, sans différence significative entre les groupes professionnels (artisans, commerçants, professions libérales, autres dirigeants). La comparaison avec les prévalences établies à partir de Coviprev est difficile à établir, les échelles utilisées n’étant pas les mêmes. On retrouve cependant sur la même période des prévalences assez proches dans les deux enquêtes.
Concernant les troubles dépressifs ou les troubles de l’humeur dans la population de moins de 18 ans ou dans celle des femmes enceintes, aucune donnée de prévalence n’a pu être estimée. Cependant, l’enquête Conféado conduite sur un échantillon non probabiliste de 2 882 enfants et adolescents (dont 69,6% de filles et 70,1% d’adolescents entre 15 et 18 ans) a permis d’observer une détresse psychologique modérée pour 31% de l’échantillon et une détresse psychologique sévère pour 7% de l’échantillon. Dans l’enquête Covimater, un peu plus de la moitié (53%) des femmes interrogées ont rapporté un état psychologique perçu moins bon pendant le confinement comparativement à avant celui-ci. Il y a eu notamment 21% des femmes enceintes participantes qui ont basculé d’une situation déclarée comme étant « bien/assez bien » avant le confinement à « assez mal/mal » pendant le confinement.
Facteurs associés (Coviprev, Covimater, Coset-Covid, Conféado)
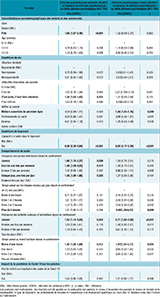
L’analyse des facteurs associés aux états dépressifs dans l’enquête CoviPrev (analyses multivariées, tableau 3) conduite sur 30 vagues d’enquêtes (vague 2 à 31, hors vague 17) montre des disparités en fonction des profils sociodémographiques et des conditions de vie de la population adulte. Indépendamment des autres facteurs, le fait de déclarer des antécédents de troubles psychologiques avant la pandémie (ORa=1,7 ; p<0,001), de vivre dans un logement à forte promiscuité (1,3 ; p<0,001), d’avoir eu des symptômes de la Covid-19 (1,2 ; p<0,001), d’être une femme (1,2 ; p<0,001), de vivre seul(e) (1,1 ; p<0,05), d’avoir un niveau de diplôme inférieur au baccalauréat (1,1 ; p<0,05) ou de vivre en milieu urbain (1,1 ; p<0,05) augmentaient la probabilité d’avoir vécu un état dépressif pendant la période épidémique. Les personnes ayant déclaré une situation financière très difficile (3,0 ; p<0,001) ou juste (1,7 ; p<0,001) étaient également davantage exposées à un risque d’état dépressif que celles ayant déclaré une bonne situation financière. C’était aussi le cas des personnes en inactivité professionnelle ou au foyer (1,1 ; p<0,05) par rapport aux personnes qui travaillaient et des personnes âgées de moins de 50 ans en comparaison des plus âgées. À l’inverse, les retraités (0,8 ; p<0,05) étaient moins à risque par rapport aux personnes qui travaillaient.
Dans Coset-Covid, l’analyse des facteurs associés à la probabilité de présenter des symptômes dépressifs après la levée du 1er confinement (entre mai et août 2020) a concerné principalement les situations de modification du travail durant le confinement, ou certains vécus professionnels. Il ressort que des facteurs correspondant à des dégradations des conditions de travail, ou à des conditions professionnelles défavorables au regard du risque d’exposition au SARS-CoV-2, étaient associés à une probabilité accrue de présenter une telle symptomatologie. Ces facteurs étaient notamment : l’augmentation du volume horaire de travail durant le confinement (OR=1,4 [1,0-2,1] chez les femmes dans le monde agricole), l’augmentation des tensions avec les collègues et/ou le public (1,6 [1,0-21] chez les femmes dans le monde agricole si tensions accrues avec les collègues ; 3,1 [1,3-7,5] chez les femmes indépendantes non agricoles si tensions accrues avec le public ; 3,5 [1,2-9,7] chez les hommes indépendants non agricoles si tensions accrues avec collaborateurs), l’impossibilité de s’isoler pour travailler à domicile (1,6 [1,1-2,3] chez les femmes dans le monde agricole ; 2,2 [1,2-4,3] chez les hommes indépendants non agricoles), ou le sentiment d’avoir été en danger au travail (4) dans le contexte de l’épidémie de Covid-19 (2,1 [1,5-2,9] chez les femmes dans le monde agricole).
Chez les femmes enceintes (Covimater), les facteurs influençant une dégradation psychologique ressentie pendant la période de confinement étaient : le sentiment d’avoir été peu ou pas entourée (RPa=1,77 [1,18-2,66]) et une charge de travail exacerbée pendant le confinement (1,65 [1,02-2,66]). En revanche, un bon niveau de connaissances sur les modes de transmission virale était un facteur de moindre détérioration psychologique pendant le confinement (0,62 [0,42-0,91]).
Les données recueillies par l’enquête Conféado entre juin et septembre auprès d’enfants et adolescents montrent (tableau 4) que les facteurs associés à une détresse psychologique modérée étaient le fait d’être une fille (ORa=1,96 [1,57-2,46]), d’avoir des parents ayant des difficultés financières (1,38 [1,04-1,83]), de ne pas être allé à l’extérieur pendant le confinement (1,65 [1,15-2,37]), ou seulement une fois par semaine (1,48 [1,08-2,03]), de ne pas avoir eu de loisir ou d’activité ludique avec un adulte depuis le confinement (1,53 [1,14-2,04]) et d’avoir consacré moins d’une heure par jour aux devoirs (1,42 [1,08-1,88]). Les facteurs associés à une détresse psychologique sévère étaient le fait d’avoir eu des parents travaillant en première ligne (1,66 [1,00-2,75]), de passer plus de 5 heures par jour sur les réseaux sociaux (3,58 [1,38-9,32]), de ne pas avoir eu de loisir ou d’activité ludique avec un adulte depuis le confinement (2,71 [1,60-4,59]) et d’avoir consacré moins d’une heure par jour aux devoirs (1,97 [1,24-3,12]). Avoir la possibilité de s’isoler dans un endroit pour soi était retrouvé comme facteur protecteur à la fois pour la détresse psychologique modérée (0,49 [0,38-0,64]) et sévère (0,26 [0,17-0,38]).
 Agrandir l'image
Agrandir l'imageÉtats et troubles anxieux
Prévalences et évolutions
En 2020, lors du 1er confinement, l’analyse des données SOS Médecins a montré une forte hausse des actes médicaux pour angoisse dans toutes les classes d’âge (+70% entre S11 et S19-2020), particulièrement marquée chez les adultes de 25-64 ans (+84%) et les 65 ans et plus (+60%) (figures 1 et 5).
Après avoir diminué sur la période estivale, ils ont de nouveau augmenté dès la mi-septembre et sont restés depuis à des niveaux supérieurs à ceux des années 2018-2019 dans toutes les classes d’âge (+26% et +12% d’actes hebdomadaires tous âges pour angoisse en 2020 et 2021 par rapport à 2018-2019). Début 2022, cette augmentation se poursuivait uniquement chez les adultes de 18-24 ans (+37% par rapport à 2018-2019) (tableau 2). En revanche, aux urgences hospitalières, le nombre de passages pour troubles anxieux est resté inférieur à celui des années 2018-2019 sur toute la période et en particulier au cours du 1er confinement (-27% de passages hebdomadaires entre S11 et S19-2020 par rapport à 2018-2019) (tableau 2).
Selon les données de l’enquête Coviprev (tableau 3), la prévalence moyenne des états anxieux, estimée sur 31 vagues d’enquête couvrant la période allant du 23 mars 2020 (vague 1) au 18 janvier 2022 (vague 31), s’élevait à 20,4% [15,8-24,1] (24,1% chez les femmes vs 15,8% chez les hommes, p<0,001). La prévalence la plus élevée a été observée chez les 18-24 ans (30,1%). Elle diminuait ensuite de façon linéaire avec l’avancée en âge (tableau 3). Des évolutions ont été observées sur la période considérée (figure 4) : en vague 1, à la fin de la première semaine de confinement (23-25 mars 2020), la prévalence des états anxieux s’élevait à 27%, soit un niveau deux fois supérieur à celui observé en 2017 (13,5% selon les données du Baromètre santé 2017). Les états anxieux ont ensuite connu une diminution importante jusqu’à fin juin 2020 (15% en vague 11). Malgré quelques évolutions significatives, avec des augmentations notamment observées à la rentrée de septembre 2021 (+6,5 points entre fin juillet et fin septembre ; vague 26-28), la courbe d’évolution des états anxieux a globalement suivi une tendance à la hausse (+10 points) entre fin juin 2020 (15% en vague 11) et janvier 2022 (25% en vague 31).
Chez les femmes enceintes (enquête Covimater), 14% avaient une symptomatologie anxieuse mesurée deux mois après la fin du 1er confinement (juillet 2020). Cette fréquence était significativement inférieure à celle observée en population générale chez des femmes en âge de procréer (18-49 ans) interrogées au même moment dans l’enquête CoviPrev (14% vs 25%, p<0,001).
L’enquête Coset-Covid (mai-août 2020) a révélé des prévalences d’anxiété de 8% chez les hommes et de 13% chez les femmes dans le monde agricole, avec chez ces dernières un contraste significatif entre groupes professionnels, la prévalence la plus élevée (15%) concernant les salariées de bureau. Parmi les travailleurs indépendants non agricoles, les prévalences de symptomatologie étaient plus élevées que dans le monde agricole : 12% chez les hommes et 18% chez les femmes. Chez ces dernières, un contraste significatif entre groupes a été observé, avec une prévalence supérieure à 20% chez les artisanes, commerçantes et professionnelles libérales, et de 12% chez les autres dirigeantes. Là encore, la comparaison avec les prévalences établies à partir de Coviprev à la même période est difficile à réaliser, les échelles utilisées n’étant pas les mêmes.
chez les 25-64 ans de 2018 à 2022
 Agrandir l'image
Agrandir l'imageFacteurs associés
L’analyse des facteurs associés aux états anxieux dans l’enquête CoviPrev (analyses multivariées, tableau 3) conduite sur 30 vagues (vague 1 à 31, sauf vague 17) montre des différences selon les profils sociodémographiques et les conditions de vie de la population adulte. Indépendamment des autres facteurs, le fait de déclarer des antécédents de troubles psychologiques avant la pandémie (ORa=3,0, p<0,001), d’avoir eu des symptômes de la Covid-19 (1,7, p<0,001), d’être une femme (ORa=1,4, p<0,001), de vivre dans un logement à forte promiscuité (1,2, p<0,001), d’avoir des enfants de 16 ans ou moins (1,2, p<0,001), un diplôme inférieur au Bac (1,1, p<0,001) ou de vivre en milieu urbain (1,1, p<0,01) était associé à une plus forte probabilité d’avoir vécu un état anxieux pendant la période épidémique. Les personnes ayant déclaré une situation financière très difficile (2,5, p<0,001) ou juste (1,6, p<0,001) étaient davantage exposées à un risque d’état anxieux que celles ayant déclaré une bonne situation financière. Avoir moins de 50 ans était également associé à un risque plus élevé d’état anxieux tout comme le fait d’être dans une situation d’activité professionnelle (tableau 3).
Dans Coset-Covid, l’analyse des facteurs professionnels associés à la probabilité de présenter un état anxieux à la suite du confinement (entre mai et août 2020) a montré, comme pour les symptomatologies dépressives, que certains facteurs correspondant plutôt à des détériorations des conditions de travail, ou à des conditions professionnelles défavorables au regard du risque Covid, étaient associés à une probabilité accrue de présenter un état anxieux. Il s’agissait notamment de l’augmentation de la fréquence de travail en soirée durant le confinement (OR=2,6 [1,3-4,9] chez les hommes dans le monde agricole), de l’augmentation des tensions en face-à-face avec les collègues et/ou le public (3,5 [2,5-5,4] chez les hommes du monde agricole si tensions accrues avec les collègues ; 1,7 [1,7-2,6] chez les femmes), ou du sentiment d’avoir été en danger au travail au regard du risque de contamination par la Covid-19 (2,0 [1,3-3,2] chez les femmes de professions indépendantes non agricoles).
L’enquête Covimater a montré que les femmes enceintes présentaient plus fréquemment une symptomatologie anxieuse lorsqu’elles avaient : des pathologies en lien avec leur grossesse (diabète gestationnel, pré-éclampsie, hypertension, etc.) (RPa=1,82 [1,15-2,88]), un surpoids/une obésité (1,61 [1,07-2,43]), des proches malades ou avec des symptômes évocateurs (1,66 [1,06-2,60]), le sentiment d’avoir été peu ou pas entourée (1,66 [1,07-2,58]) ; lorsqu’elles avaient été confinées avec un ou plusieurs enfants de moins de 6 ans (3,26 [1,24-8,53]), qu’elles avaient cherché en vain à s’entretenir avec un professionnel de santé sur leur grossesse ou leur accouchement (1,66 [1,08-2,55]), ou qu’elles n’avaient pas eu accès à des médicaments pour traiter leurs troubles de l’humeur ou du sommeil pendant le confinement (2,86 [1,74-4,71]).
Gestes suicidaires et pensées suicidaires
Prévalences et évolutions
En 2020, simultanément à la baisse de l’activité totale aux urgences observée lors du 1er confinement, une diminution moins marquée des passages aux urgences pour gestes et pensées suicidaires a été observée (respectivement -23% et -6% tous âges confondus et -47% et -48% chez les 11-17 ans). Sur l’ensemble de l’année 2020, le nombre hebdomadaire de passages aux urgences pour geste suicidaire est resté inférieur au nombre moyen observé en 2018-2019, contrairement aux passages pour pensées suicidaires, qui étaient en hausse dans toutes les classes d’âges (+23%) (tableau 2).
En 2021, les augmentations des passages pour idées suicidaires se sont poursuivies dans toutes les classes d’âges (+75% par rapport à 2018-2019) mais se sont plus particulièrement intensifiées chez les adolescents de 11-17 ans (+128% en 2021 vs +18% en 2020) dès le début de l’année (figure 2). Après la baisse observée en 2020, les passages pour geste suicidaire étaient également en augmentation tout au long de l’année 2021, chez les 11-17 ans (+38%) et dans une moindre mesure chez les adultes de 18-24 ans (+16%) (figure 3).
Ces augmentations se sont encore intensifiées sur le début de l’année 2022 chez les 11-17 ans (+64% et +193% de passages hebdomadaires pour gestes et pensées suicidaires respectivement par rapport à 2018-2019) et les 18-24 ans (+19% et +185%). Chez les enfants de 0-10 ans et les adultes de 25 ans et plus, les passages pour geste suicidaire restaient, en 2021 et 2022, à des niveaux inférieurs à ceux observés en 2018-2019.
Enfin, le nombre d’hospitalisations pour tentatives de suicide enregistré sur l’année 2020 était inférieur à celui des années précédentes (tous âges confondus). Une analyse par sexe, âge et période a cependant montré une augmentation significative des tentatives de suicide chez les filles âgées de 10 à 14 ans lors du 2e confinement, ainsi que chez les filles de 10 à 24 ans et les garçons de 20 à 24 ans jusqu’à la fin de l’année 2020 et le 1er trimestre 2021 6.
La prévalence des pensées suicidaires sur un an en population adulte a été mesurée dans les vagues 21 (mi-février 2021) à 31 (mi-janvier 2022) de l’enquête Coviprev (figure 4). En moyenne, la prévalence s’élevait à 9,4% [9,0-9,8], supérieure à celle observée hors épidémie (5% selon les données du Baromètre de Santé publique France 2017), mais sans évolution significative sur les vagues d’enquêtes concernées et sans différence entre les hommes et les femmes. Des écarts importants ont cependant été observés selon l’âge, avec une prévalence de pensées suicidaires nettement plus élevée parmi les 18-24 ans (18,6%) que parmi les tranches d’âge supérieures (tableau 3).
Facteurs associés
L’analyse des facteurs associés aux pensées suicidaires survenues au cours des 12 derniers mois dans l’enquête CoviPrev (analyses multivariées, tableau 3) conduite sur l’ensemble des vagues 21 à 31, suggère qu’indépendamment des autres facteurs analysés, le fait de déclarer des antécédents de troubles psychologiques avant la pandémie (ORa=4,8, p<0,001), de se déclarer dans une situation financière juste ou très difficile (1,3 et 2,3 respectivement, en référence à ceux se déclarant dans une bonne situation financière, p<0,001), d’avoir eu des symptômes de la Covid-19 (1,7, p<0,001), de vivre dans un logement à forte promiscuité (1,4, p<0,001) ou de vivre seul (1,4, p<0,001) augmentaient la probabilité d’avoir eu des pensées suicidaires au cours des 12 derniers mois. À l’inverse, les retraités étaient moins à risque de pensées suicidaires que les personnes qui travaillaient (0,6, p<0,001), tout comme les femmes (0,8, p<0,001) et les individus âgés de 35 ans et plus (tableau 3). Le niveau de diplôme, la catégorie d’agglomération et le fait d’avoir des enfants de 16 ans ou moins n’étaient pas associés aux pensées suicidaires dans l’année.
Discussion
Principaux résultats
Les dispositifs de surveillance mis en œuvre par Santé publique France pendant l’épidémie de Covid-19 ont montré sur la période 2020-2022 : (i) une augmentation des problématiques de santé mentale au sein de la population ; (ii) une dynamique d’évolution des indicateurs liée au contexte épidémique et aux mesures de confinement, avec des effets sur la santé mentale qui s’installent dans la durée à partir du 2e confinement ; (iii) des inégalités dans la population, notamment selon l’âge, avec des impacts plus négatifs et durables enregistrés chez les adolescents et les jeunes adultes.
L’augmentation des problématiques de santé mentale s’est principalement traduite par une hausse des symptômes dépressifs et anxieux déclarés dans les enquêtes, ainsi que du nombre d’actes médicaux SOS Médecins pour angoisse et dépression chez les adultes. Elle s’est également traduite par une hausse des passages aux urgences du réseau Oscour® pour troubles de l’humeur, pensées et gestes suicidaires parmi les adolescents et les jeunes adultes (18-24 ans).
Ces résultats sont cohérents avec les observations effectuées à l’aide d’autres systèmes d’information, tels que les remboursements de médicaments en médecine de ville, qui ont enregistré des hausses de prescription d’antidépresseurs, d’hypnotiques et d’anxiolytiques sur l’année 2020 19 ou les données nationales des centres antipoison, qui ont observé une hausse des appels pour intoxications auto-infligées 20. Ils sont également en accord avec les résultats des autres enquêtes conduites en France 21,22,23,24 et à l’étranger 5,25,26. Une méta-analyse des données quantitatives internationales issues de 204 pays, réalisée à partir de résultats d’études publiés entre 2020 et 2021, a conclu à une augmentation importante du fardeau sanitaire et social des troubles de santé mentale et en particulier des troubles dépressifs et anxieux. Cette analyse parue dans la revue The Lancet en octobre 2021, a estimé que la pandémie de Covid-19 était responsable d’une augmentation de 28% du nombre de cas de troubles dépressifs et de 26% du nombre de cas de troubles anxieux dans le monde en 2020. Des hausses plus importantes ont été observées dans les pays ayant eu des taux d’infections plus élevés et davantage de restriction de mobilité 25.
Les données de l’enquête CoviPrev et du système Sursaud®, analysées et publiées à un rythme hebdomadaire ou mensuel, nous ont permis d’observer les dynamiques d’évolution de la santé mentale en fonction du contexte épidémique. Elles semblent confirmer le lien existant entre la mise en place des mesures de confinement et l’évolution des indicateurs de santé mentale surveillés, sans toutefois permettre de distinguer les effets attribuables au confinement ou à l’augmentation de la circulation du virus, les deux événements étant confondus.
Le 1er confinement a été associé à une hausse importante des symptômes dépressifs et anxieux, ainsi que des recours à SOS médecin pour angoisse au sein de la population adulte. Cependant, une amélioration a été rapidement observée après la levée du confinement, avec des fréquences estimées d’états dépressifs qui revenaient à des niveaux attendus, proches de 10%.
C’est à partir du 2e confinement (octobre-novembre 2020), correspondant à la reprise de l’épidémie, que la fréquence des symptômes dépressifs déclarés par la population adulte a augmenté de nouveau de façon importante (multipliée par deux) et s’est maintenue à un niveau élevé jusqu’à la fin du 3e confinement (avril-mai 2021). C’est également à partir du 2e confinement que les systèmes d’information ont enregistré une hausse des recours hospitaliers, notamment de passages aux urgences pour troubles de l’humeur et gestes suicidaires chez les adolescents et jeunes adultes (11-14 ans, 15-17 ans et 18-24 ans), qui dépassaient en nombre ceux observés avant l’épidémie de Covid-19.
Finalement, il faudra attendre la fin du 3e et dernier confinement pour observer des améliorations au sein de la population générale adulte de plus de 25 ans, avec une diminution des symptômes dépressifs (qui restaient cependant à un niveau élevé) et une baisse des actes SOS Médecins, qui ont retrouvé fin 2021 et début 2022 des niveaux équivalents ou inférieurs à ceux enregistrés avant la pandémie. Parmi les adolescents et jeunes adultes, la situation continue de se dégrader, avec un nombre de passages aux urgences pour troubles de l’humeur, idées et gestes suicidaires, qui progresse jusqu’à la fin de la période d’observation (2022).
Les données portant sur la santé mentale des adolescents (11-17 ans) et des jeunes adultes (18-24 ans) suggèrent ainsi des impacts plus importants, par le nombre d’indicateurs concernés (hospitalisations et passages aux urgences), par la taille des augmentations observées et par l’absence d’amélioration enregistrée suite à la levée des mesures de contrôle. Sur l’ensemble de la période analysée, les jeunes de 18-24 ans ont des prévalences plus élevées d’états dépressifs, anxieux et de pensées suicidaires que les adultes plus âgés, surtout lors du 1er confinement et ensuite à partir du 2e confinement. Par ailleurs, si les actes SOS Médecins pour dépression et angoisse sont revenus à des niveaux équivalents ou inférieurs aux données de référence chez les plus de 25 ans, ce n’est pas le cas chez les 18-24 ans, chez qui le nombre d’actes reste en 2022 nettement supérieur à celui enregistré avant la pandémie. Enfin, l’augmentation du nombre de passages aux urgences pour troubles de l’humeur et gestes suicidaires n’a pas été observée au sein de la population âgée de 25 ans et plus. Cette hausse n’a concerné que les 11-24 ans et se poursuit sur la période 2021-2022.
Les données des grandes enquêtes nationales permettant d’effectuer des comparaisons avant/après pandémie, avec une même méthodologie, ont confirmé la détérioration de la santé mentale des plus jeunes. La cohorte Epicov 22,23 et l’enquête transversale Baromètre de Santé publique France 24 (5), ont ainsi montré des hausses significativement plus importantes d’états dépressifs chez les jeunes adultes de moins de 25 ans, en comparaison des adultes plus âgés (+9 points vs +3 points selon les données du Baromètre santé 24), ainsi qu’une hausse des pensées suicidaires chez les seuls 18-24 ans (5). Concernant la population adolescente, il a été observé dans l’Enquête sur la santé et les consommations lors de la journée d’appel et de préparation à la défense (Escapad), menée auprès d’un large échantillon représentatif de jeunes âgés de 17 ans, une hausse des pensées suicidaires, des tentatives de suicides et des symptomatologies dépressives entre 2017 et 2022 27. Ces résultats ont également été retrouvés à l’échelle internationale, avec une hausse plus importante des troubles anxieux et dépressifs pendant la pandémie parmi les populations les plus jeunes 25,26. Les difficultés scolaires, économiques et matérielles rencontrées durant cette période, l’isolement dans de petits logements, ainsi que la peur de transmettre le virus à des membres de sa famille étaient présentés comme les principaux facteurs explicatifs. On retrouve ces associations dans les enquêtes Coviprev et Conféado. Cette dernière ayant également montré un lien entre détresse psychologique et temps passé sur les réseaux sociaux chez les adolescents (+ de 5h par jour), temps de travail scolaire (- de 1h par jour) et absence d’activités de loisir avec la famille.
Enfin, les données d’enquête ont permis d’identifier d’autres segments de population plus vulnérables sur la période de suivi. Il s’agissait des personnes déclarant des antécédents de troubles psychologiques, des personnes se déclarant en difficulté financière, des personnes vivant dans de petits logements ou vivant en promiscuité dans leur logement, des personnes vivant seules et des personnes déclarant avoir eu des symptômes de la Covid-19. Ces associations ont aussi été retrouvées dans les autres enquêtes nationales 21,22,23,24 (5) et internationales 5,25,26. Les auteurs de la méta-analyse du Lancet concluaient ainsi que les principaux facteurs explicatifs de l’augmentation des troubles psychologiques observée dans le monde étaient : les restrictions qui ont pesé sur la capacité des gens à travailler et à maintenir une vie sociale, la solitude, la peur de l’infection et les difficultés financières 25. Ces facteurs ont pesé sur l’ensemble du ménage, avec des impacts également observés sur les enfants 28,29.
Les associations entre conditions de vie ou situation financière difficile et santé mentale dégradée sont également retrouvées en dehors des situations de crise 30,31,32, mais leurs effets ont pu être amplifiés par la crise épidémique, les incertitudes économiques et les confinements. Vivre en nombre dans un petit logement avait par exemple un double désavantage : le manque d’espace en situation de confinement et la multiplication des risques d’exposition aux virus avec le nombre de personnes dans le foyer. De la même façon, les personnes déjà en situation de difficultés financières, si elles exerçaient dans des secteurs d’activité à l’arrêt ou considérés comme moins prioritaires, ont été davantage concernées par des difficultés psychologiques, comme montré par les observations conduites en milieu professionnel 8,11. Les difficultés liées aux conditions de vie et à l’emploi ont également impacté les enfants : l’étude Conféado a ainsi mis en évidence que la détresse psychologique sévère des enfants et des adolescents était associée à la profession du parent (en particulier les travailleurs de première ligne) et à l’absence d’espace privé dans le domicile (incapacité pour le jeune de pouvoir s’isoler).
Pour autant, si les inégalités sociales de santé restent bien visibles, les résultats du Baromètre de Santé publique France 2021 n’ont pas montré d’accroissement des inégalités concernant les troubles dépressifs en population générale adulte. L’augmentation des épisodes dépressifs observée entre 2017 et 2021 a concerné tous les segments de population, dans des proportions similaires quels que soient le sexe, le niveau de diplôme et la situation professionnelle ou financière 24.
Limites
Plusieurs limites inhérentes aux systèmes de surveillance et d’enquêtes peuvent être mentionnées, en particulier la représentativité des échantillons interrogés et la précision des prévalences ou fréquences de troubles estimées par les enquêtes Internet par quotas. Elles ont cependant été très utiles et opérantes pour observer les dynamiques d’évolution de la santé mentale sur la période épidémique. Des écarts allant dans le sens d’une surestimation des troubles ont effectivement été observés avec les données d’enquêtes représentatives publiées plus tardivement 22,23,24 (5). Les mêmes tendances ont toutefois été retrouvées, confirmant l’augmentation des symptomatologies dépressives et des conduites suicidaires, en particulier chez les jeunes adultes 22,23,24 (5) et les adolescents 27.
L’attribution des effets observés à la seule pandémie ou aux seules mesures de contrôle peut être également discutée. Il est possible qu’une partie des augmentations soient attribuables à d’autres effets de contexte tels qu’une médiatisation du sujet de la santé mentale. Cela pourrait avoir facilité l’expression de symptômes par les personnes interrogées dans les enquêtes et suscité une attention accrue des cliniciens aux diagnostics « psy » faisant l’objet des remontées d’information. Cependant, la congruence des données issues d’une diversité de systèmes d’information (données de soins et d’enquêtes) dans de nombreux pays, ainsi que la taille des effets observés, en particulier chez les adolescents et jeunes adultes, nous conduirait à écarter l’hypothèse d’un seul artefact. Par ailleurs, d’autres facteurs de stress (guerre en Ukraine, urgence climatique et écologique…), également massivement relayés dans les médias, ont pu contribuer à la persistance des effets observés sur la santé mentale des jeunes.
Une autre limite qui mérite d’être évoquée est la couverture des dispositifs de surveillance. L’ensemble de la population n’a pu être couverte de façon complète, notamment les enfants, pour lesquels les dispositifs de suivi étaient limités aux soins d’urgence. La conduite d’enquêtes auprès de populations mineures nécessite en effet des délais de procédure moins compatibles avec une mise en œuvre rapide. Dans une perspective de préparation, la possibilité et les conditions de mise en œuvre de dispositifs de monitoring de la santé mentale par le biais d’enquêtes chez les mineurs, à l’instar de l’enquête Coviprev pour les adultes, devraient être réfléchies et programmées en dehors des périodes de crise pour pouvoir être rapidement activées en cas de besoin. Cela pourrait permettre une identification plus précoce du mal-être et des troubles chez les adolescents afin d’agir en amont du recours aux soins d’urgence.
Implication pour l’intervention et la préparation aux futures crises sanitaires
Les publications et les communications rapides et régulières des données de surveillance ont constitué des outils essentiels au pilotage de la réponse préventive. Dès les premières semaines de confinement, la publication des données de l’enquête CoviPrev a permis d’alerter rapidement la collectivité et les autorités de santé. Au printemps 2020, une offre de soutien psychologique adossée au numéro national gratuit d’information sur la Covid-19 a été mise en place, en partenariat avec le ministère de la Santé, les professionnels de santé et le secteur associatif 33. Des spots Internet, affiches et pages web ont été développés pour faire connaître le dispositif et orienter les personnes en détresse psychologique vers des ressources adaptées aux problématiques rencontrées (isolement, violences, deuil, addiction, parentalité…). À la suite de la 2e vague épidémique et à l’annonce du 2e confinement (octobre 2020), le suivi des indicateurs a mis en évidence une nouvelle détérioration de la santé mentale de la population adulte et une augmentation des passages aux urgences chez les adolescents et jeunes adultes. En réponse, une campagne de communication mass média (radio, télé, Internet), « en parler, c’est déjà se soigner » 34 construite en partenariat avec le Psycom (6) et Fil santé Jeune (7), a été diffusée entre avril et juin 2021. Comme la première campagne, elle visait à faciliter l’accès de la population aux ressources mises en place (information, soutien psychologique et orientation vers le soin) et à favoriser une prise en charge précoce des personnes en détresse psychologique avant que des troubles ne s’installent et s’aggravent. Elle a été suivie en juin 2021 par une campagne 100% digitale #JenparleA (vidéos de 15 secondes sur les réseaux sociaux, notamment Tiktok, Snapchat, Facebook et Instagram) à destination des adolescents pour les inciter à verbaliser et/ou à recourir aux dispositifs d’aide à distance.
D’un point de vue prospectif pour la préparation et la réponse, l’expérience et les compétences acquises devraient inciter à anticiper les besoins de la population en cas de future crise sanitaire. Le poids de l’impact des inégalités sociales et des effets d’âge sur la santé mentale doit conduire au développement de mesures socialement différenciées. Les résultats des études suggèrent que les politiques de santé mises en œuvre lors de futures pandémies devraient mieux prendre en compte les besoins et les déterminants sociaux structurels et agir pour limiter la dégradation des conditions de vie. Cela permettrait sans doute de prévenir certaines situations de détresse psychologique sévère, notamment chez les enfants et les adolescents. Par ailleurs, au regard de la hausse observée des symptômes anxieux et dépressifs, ainsi que des recours aux soins en médecine de ville et dans les services d’urgences, des ressources et des outils en direction des professionnels et du grand public devraient être développés. Ils pourraient prendre la forme d’outils d’information et de communication prêts à être activés en cas de besoin, notamment pour faciliter le repérage et l’orientation.
Enfin, au-delà de la gestion de crise, la publication régulière des données d’observation de la santé mentale, notamment dans les points épidémiologiques repris par les médias, a permis de soutenir un plaidoyer important pour des investissements sociaux et économiques plus conséquents en faveur de la santé mentale. La prise en charge des troubles psychiques représentait, déjà avant la crise sanitaire, le premier poste de dépense de l’Assurance maladie (8) devant les maladies cardiovasculaires et les cancers. À la suite de la pandémie de Covid-19, la santé mentale s’est définitivement hissée aux premiers rangs des priorités de santé publique, avec la tenue des Assises de la santé mentale et de la psychiatrie (9) au mois de septembre 2021. Une liste de mesures visant à renforcer les dispositifs de surveillance, de prévention et de prise en charge des personnes souffrant de troubles psychiques a été annoncée.
Conclusion
Ces travaux soutiennent l’intérêt d’une approche intégrée de surveillance qui, en complément du suivi de l’épidémie et de son impact direct sur la morbidité et la mortalité, documente en parallèle les impacts indirects, notamment liés aux mesures de gestion et à la crise sociale qui en a résulté. En cela, ces travaux constituent une avancée importante, en comparaison des épidémies précédentes (grippe A (H1N1) de 2009), pour une démarche de prise en compte de la santé globale des individus dans les dispositifs de surveillance mobilisés pour accompagner la gestion de crise sanitaire. Ces avancées ont également été observées dans la communauté internationale avec des dispositifs de surveillance de la santé mentale mis en place dans de nombreux pays pendant l’épidémie de Covid-19 35,36,37,38.
Les dispositifs mobilisés associant différents systèmes d’information et d’enquête ont permis d’observer des problématiques diverses (troubles anxieux et dépressifs, conduites suicidaires…) avec différents niveaux de gravité (sans ou avec recours aux urgences) et pour différents segments de population (populations adultes aux différents âges et selon différents secteurs d’activité professionnelle, enfants et adolescents, femmes enceintes). Ces dispositifs sont complémentaires du SNDS et des grandes enquêtes représentatives de la population (Baromètre santé de Santé publique France et European Health Interview Survey (EHIS) pour les adultes ; Escapad et Enclass pour les adolescents et désormais Enabee (10) pour les enfants). Ils ont permis la remontée réactive et régulière d’informations indispensables à l’élaboration de réponses préventives et doivent être soutenus et anticipés dans la perspective de futures crises sanitaires susceptibles d’affecter la santé mentale de la population.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
Citer cet article
sante_mentale-ok_01.pdf




