La dépression en France chez les 18-75 ans : résultats du Baromètre santé 2017
// Depression in France among the 18-75 year-olds: Results from the 2017 Health Barometer
* Le groupe Baromètre santé 2017 : Raphaël Andler, Chloé Cogordan, Romain Guignard, Christophe Léon, Viêt Nguyen-Thanh, Anne Pasquereau, Jean-Baptiste Richard, Maëlle Robert.
Résumé
Introduction –
Le fardeau sanitaire, économique et social induit par les troubles mentaux a contribué à inscrire la santé mentale au premier rang des priorités de santé publique. L’objectif de ce travail est de présenter les données de prévalence de l’épisode dépressif caractérisé (EDC) en France métropolitaine en 2017, d’identifier les segments de population les plus concernés et d’observer les évolutions depuis 2005.
Méthode –
En 2017, le Baromètre santé a interrogé 25 319 personnes âgées de 18 à 75 ans par collecte assistée par téléphone et informatique selon un sondage aléatoire. L’EDC a été mesuré par le biais du Composite International Diagnostic Interview-Short Form (CIDI-SF).
Résultats –
Près d’une personne sur dix avait vécu un EDC au cours des 12 derniers mois. Les femmes, notamment celles âgées de 35-44 ans, les personnes de moins de 45 ans, les chômeurs et autres inactifs, les personnes veuves ou divorcées et les personnes déclarant de faibles revenus présentaient les niveaux de prévalence les plus élevés. Après une stabilité observée entre 2005 et 2010, la prévalence de l’EDC a augmenté de 1,8 points sur la période 2010-2017 ; cette augmentation concerne davantage les femmes (+3 points), les 35-44 ans (+4 points), les chômeurs (+5 points) et les individus déclarant des revenus faibles (+3 points).
Discussion –
La prévalence élevée de la dépression ainsi que son augmentation au cours des dernières années plaident pour un renforcement des dispositifs de prévention et de prise en charge des troubles dépressifs, en particulier à destination des populations les plus vulnérables.
Abstract
Introduction –
The health, economic and social burden caused by mental disorders has contributed to putting mental health among the highest public health priorities. The objective of this study is to estimate the prevalence of major depressive episode (MDE) in the French general population in 2017, to identify the most affected and to observe changes since 2005.
Method –
In 2017, the Health Barometer surveyed 25,319 people aged 18-75 using the computer aided telephone interviewing method based on random selection. MDE was measured using the Composite International Diagnosis Interview – Short Form (CIDI-SF).
Results –
Nearly one person in ten reported a MDE during the last 12 months. Women, especially those aged 35-44, people aged under 45, unemployed and other inactive, widowed or divorced and persons reporting low incomes had the highest levels of prevalence. After a stable period observed between 2005 and 2010, MDE prevalence increased by 1.8 points over the 2010-2017 period; this increase affects more women (+3 points), the 35-44 years people (+4 points), the unemployed (+5 points), and people reporting low incomes (+3 points).
Discussion –
The high prevalence of depression as well as its increase in recent years plead for a strengthening of prevention systems and the management of depressive disorders, especially for the most vulnerable populations.
Introduction
Le fardeau sanitaire, économique et social induit par les troubles mentaux a contribué à inscrire la santé mentale au premier rang des priorités de santé publique. Selon les projections de l’Organisation mondiale de la santé (OMS), le fardeau global des troubles mentaux représentera 15% de la charge de l’ensemble des maladies en 2020 1. Leur poids serait aggravé par les nombreuses comorbidités somatiques et psychologiques associées ainsi que par leurs impacts négatifs sur les habitudes de vie (tabagisme, alcoolisme, diminution de l’activité physique, pratiques sexuelles à risque) 2,3. La dépression représenterait à elle seule la troisième cause d’années de vie vécues avec incapacité dans le monde et la principale parmi l’ensemble des troubles mentaux 4.
La dépression se caractérise par une tristesse ou une perte d’intérêt et de plaisir, associées à des sentiments de culpabilité ou de dévalorisation de soi, un sommeil ou un appétit perturbé, des problèmes de concentration ou encore des idées suicidaires. Ces symptômes sont intenses, durables et entraînent un retentissement important sur les activités et le fonctionnement des individus. Les troubles dépressifs seraient ainsi responsables de 35 à 45% des arrêts de travail et seraient retrouvés dans plus de la moitié des cas de décès par suicide 5,6.
De par son ampleur, la dépression figure parmi les indicateurs de suivi de l’état de santé de la population française. En France, l’estimation de la prévalence de la dépression et son suivi en population générale s’appuient sur les données de l’enquête Baromètre santé, fournissant ainsi des éléments d’orientation et d’évaluation des politiques de santé publique. Selon les données recueillies en 2005 et 2010, près d’une personne sur cinq déclarait avoir souffert d’un épisode dépressif caractérisé (EDC) au cours de sa vie, et près de 8% au cours des 12 derniers mois 7,8.
La dernière vague du Baromètre santé conduite en 2017 a permis d’interroger plus de 25 000 personnes sur les thématiques de la santé mentale et des addictions. Cet article vise à présenter les premiers résultats sur les EDC. Il s’agit : 1/ d’actualiser les données de prévalence en population générale, 2/ d’identifier les populations les plus touchées et 3/ d’observer les évolutions récentes (2005, 2010, 2017).
Matériels et méthode
Sources de données
Les données de l’enquête Baromètre santé 2017 ont été recueillies par téléphone selon un sondage aléatoire à deux degrés sur lignes fixes (ménage puis individu) et à un degré sur lignes mobiles (individu), par la méthode de collecte assistée par téléphone et informatique (Cati). L’objectif était de constituer un échantillon représentatif de l’ensemble des personnes âgées de 18-75 ans vivant en France métropolitaine en ménage ordinaire et parlant le français. La passation du questionnaire a duré en moyenne 30 minutes et le taux de participation a été de 48,5%. Le protocole d’enquête a reçu l’aval de la Commission nationale informatique et liberté (Cnil).
La méthode détaillée de l’enquête ainsi que le questionnaire sont téléchargeables à l’adresse : http://inpes.santepubliquefrance.fr/Barometres/barometre-sante-2017/index.asp.
Les évolutions de l’EDC ont été mesurées par rapport aux Baromètres santé 2005 et 2010, dont la méthodologie de recueil était comparable.
Variables
La variable d’intérêt de notre étude est l’EDC. Pour estimer la prévalence, le Baromètre santé s’appuie depuis 2005 sur la version courte du questionnaire Composite International Diagnostic Interview - Short Form (CIDI-SF) 9, qui mesure l’épisode dépressif majeur (1). Le CIDI-SF, développé par l’OMS sur la base des critères de la CIM-10 et du DSM-IV (version révisée), a été conçu pour être administré par des non-spécialistes avec un nombre réduit de questions, permettant son utilisation dans des enquêtes portant sur de larges échantillons 10,11. L’EDC est défini par l’existence d’une période de 15 jours de tristesse ou de perte d’intérêt, presque tous les jours et pratiquement toute la journée, ainsi que par la présence d’au moins trois symptômes secondaires et une perturbation des activités (cf. encadré).
Définition de l’épisode dépressif caractérisé (EDC) au cours des 12 derniers mois selon le CIDI-SF
Un EDC se caractérise par : au moins un symptôme principal (1), accompagné d’au moins trois symptômes secondaires (2), avec un retentissement sur les activités habituelles (3).
1. Symptômes principaux :
–vivre une période d’au moins deux semaines consécutives en se sentant triste, déprimé, sans espoir pratiquement toute la journée et presque tous les jours ;
–vivre une période d’au moins deux semaines consécutives en ayant perdu intérêt pour la plupart des choses pratiquement toute la journée et presque tous les jours.
2. Symptômes secondaires* :
–se sentir épuisé ou manquer d’énergie plus que d’habitude ;
–avoir pris ou perdu au moins 5 kg ;
–avoir plus que d’habitude des difficultés à dormir ;
–avoir beaucoup plus de mal que d’habitude à se concentrer ;
–avoir un sentiment de dévalorisation ou de culpabilité excessive ou inapproprié ;
–avoir beaucoup pensé à la mort ;
–avoir perdu de l’intérêt pour la plupart des choses comme les loisirs, le travail ou les activités qui donnent habituellement du plaisir (si symptôme principal de tristesse).
3. Retentissement des symptômes sur la vie quotidienne avec une perturbation des activités habituelles.
* L’agitation ou le ralentissement psychomoteur n’est pas mesuré par le CIDI-SF mais fait partie de la liste des symptômes du DSM-IV.
Les variables sociodémographiques analysées ont été choisies sur la base des données de la littérature scientifique, de leur comparabilité avec les précédents Baromètres santé et des possibilités d’analyse. Il s’agit des variables suivantes : le sexe, l’âge en six tranches (18-24 ans, 25-34 ans, 35-44 ans, 45-54 ans, 55-64 ans, 65-75 ans), le statut matrimonial (marié ou pacsé, célibataire ou en concubinage ou en union libre, divorcé, veuf), la situation de vie (vit seul ou pas), le diplôme (inférieur au Bac, Bac, supérieur au Bac), les revenus du foyer par unités de consommation (UC) (recodés en terciles, la distribution allant de : faible pour le 1er tercile à élevé pour le 3e) et la situation professionnelle (travail, études, chômage, retraite, au foyer, autres inactifs).
Analyses statistiques
Les données du Baromètre santé 2017 ont été pondérées suivant le nombre d’individus éligibles et de lignes téléphoniques au sein du ménage, puis redressées sur la structure de la population issue de l’enquête Emploi 2016 de l’Institut national de la statistique et des études économiques (Insee).
Les proportions ont été comparées par le test d’indépendance (Chi2 de Pearson), avec un seuil maximal de significativité fixé à 5%. Des régressions logistiques ont été utilisées afin de contrôler l’existence d’éventuels effets de structure liés aux caractéristiques de la population et pour quantifier la force du lien entre l’EDC et les variables sociodémographiques ; l’existence de ce lien a été évaluée à l’aide de l’odds ratio ajusté (ORa) et mesurée par le test de Wald avec un seuil maximal de significativité fixé à 5%.
Afin de tenir compte de l’évolution de la structure de la population dans le temps, les évolutions (2005 vs 2010, 2005 vs 2017 et 2010 vs 2017) ont été comparées à l’aide de régressions logistiques (non présentées) ajustées sur le sexe croisé par tranches d’âge décennales, région de résidence, taille d’agglomération, niveau de diplôme, situation professionnelle et revenus du foyer par UC.
Les analyses ont été réalisées avec le logiciel Stata® (version 13.1 SE).
Résultats
Les échantillons analysés comprenaient 25 319 personnes âgées de 18 à 75 ans en 2017, 16 184 en 2005 et 7 935 en 2010.
Prévalences de l’EDC au cours des 12 derniers mois
En 2017, parmi les personnes âgées de 18 à 75 ans, la prévalence de l’EDC dans l’année était estimée à 9,8% [9,3-10,2] et était 2 fois plus élevée chez les femmes (13,0%) que chez les hommes (6,4% ; p<0,001). La prévalence apparaissait la plus élevée entre 18 et 44 ans (environ 11,5%) puis diminuait de façon linéaire à partir de 45 ans. Chez les hommes, elle était maximale entre 18 et 34 ans et chez les femmes entre 35 et 44 ans (figure 1).
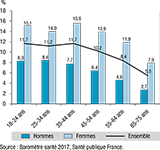 Agrandir l'image
Agrandir l'imageFacteurs sociodémographiques associés à l’EDC dans les 12 derniers mois
Après ajustement sur le sexe et l’âge, les troubles dépressifs apparaissaient liés à la situation conjugale et notamment au fait d’avoir vécu ou non une rupture : veuvage (ORa=1,7 [1,3-2,2]), divorce (ORa=1,8 [1,5-2,2]). Par rapport aux actifs occupés, les chômeurs et les personnes au foyer ont déclaré près de 2 fois plus souvent un EDC et les « autres inactifs » (personnes invalides ou en congés longue durée) 3,4 fois plus. Par rapport aux revenus par UC les plus faibles, les revenus élevés étaient moins associés à l’EDC (ORa=0,8 [0,7-0,9] pour le 3e tercile). Enfin, le niveau de diplôme n’était pas associé à la présence d’un EDC au cours des 12 derniers mois (tableau 1).
 Agrandir l'image
Agrandir l'imageChez les hommes, le fait de vivre seul était significativement associé à la présence d’un EDC (ORa=1,4 [1,1-1,8]). Chez les femmes, les célibataires (ORa=1,4 [1,1-1,7] et les étudiantes (ORa=1,3 [1,0-1,8]) étaient davantage concernées par l’EDC, alors que le fait d’avoir des revenus par UC élevés était négativement associé à la présence d’un EDC au cours de l’année (ORa=0,7 [0,6-0,9]) (tableau 1).
Évolutions de l’EDC au cours des 12 derniers mois entre 2005 et 2017
Selon le sexe et l’âge
La prévalence de l’EDC au cours des 12 derniers mois chez les 18-75 ans était de 7,9% [7,4-8,4] en 2005 et de 8,0% [7,4-8,7] en 2010. Une augmentation de 1,8 point est observée globalement sur la période 2010-2017 (p<0,001). Chez les hommes, la prévalence est restée stable entre 2005 et 2017, tandis que chez les femmes une augmentation de 2,7 points est observée entre 2010 et 2017 (p<0,001) (figure 2).
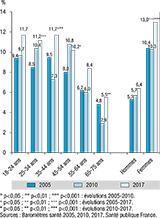 Agrandir l'image
Agrandir l'imageSelon l’âge, la prévalence de l’EDC est restée stable entre 2005 et 2010 dans toutes les tranches d’âge analysées. Entre 2010 et 2017, des augmentations sont observées chez les 35-44 ans (+4,4 points ; p<0,001) et chez les 65-75 ans (+2,6 points ; p<0,01). Globalement, sur la période 2005-2017, l’EDC a augmenté de 2,7 points chez les 25-34 ans (p<0,001) et de 2,2 points chez les 35-54 ans (p<0,05) (figure 2).
Les prévalences par âge ont évolué différemment selon le sexe. Chez les hommes de 18-24 ans, alors que l’EDC avait diminué entre 2005 et 2010 (-2,6 points ; p<0,05), une augmentation de près de 4 points est constatée entre 2010 et 2017 (p<0,05). Chez ceux de 65-75 ans, une augmentation de près de 2 points est observée entre 2010 et 2017 (p<0,05). Seule la prévalence de l’EDC chez les hommes de 45-54 ans a connu une diminution entre 2010 et 2017 (-3,8 points ; p<0,05), alors qu’elle avait augmenté de près de 7 points sur la précédente période (p<0,001) (tableau 2).
 Agrandir l'image
Agrandir l'imageChez les femmes, par rapport à 2010, une augmentation importante est constatée chez les 35-44 ans (+5,5 points ; p<0,001) et chez les 65-75 ans (+3,3 points ; p<0,05). L’EDC a progressé de près de 4 points chez les 55-64 ans par rapport à 2005 (p<0,01) (tableau 2).
Selon la situation sociale
Alors que la prévalence de l’EDC dans l’année était restée stable entre 2005 et 2010 quels que soient le niveau de diplôme, la situation professionnelle ou les revenus par UC, elle montre des évolutions significatives entre 2010 et 2017 (figure 3). Selon le diplôme, toutes les catégories analysées sont concernées : les titulaires d’un diplôme inférieur au Bac présentaient en 2017 une augmentation de l’EDC de 1,9 points par rapport à 2005 (p<0,001), ceux d’un Bac ou équivalent de 2,3 points (p<0,01) et ceux d’un diplôme supérieur de 1,5 points (p<0,05). Selon la situation professionnelle, l’EDC a augmenté de plus de 5 points chez les chômeurs (p<0,05) sur la période 2010-2017 et de 4 points chez les étudiants entre 2005 et 2017 (p<0,05). Enfin, les personnes déclarant les plus faibles revenus par UC restaient les plus exposées avec une augmentation de plus de 3 points entre 2010 et 2017 (p<0,01).
 Agrandir l'image
Agrandir l'imageDiscussion
En 2017, près d’un adulte de 18-75 ans sur dix avait déclaré avoir vécu un EDC ayant eu un retentissement sur ses activités habituelles au cours des 12 derniers mois. Un résultat marquant réside dans l’augmentation de près de deux points de la prévalence entre 2010 et 2017, après une stabilité observée sur la période 2005-2010. Le Baromètre santé étant la seule enquête répétée qui mesure l’EDC avec une même méthodologie depuis 2005, aucune autre étude française ni européenne récente ne permet de conforter ces résultats. Cependant, les données américaines ont également montré une augmentation significative de la prévalence des épisodes dépressifs majeurs entre 2005 et 2015 12 et l’étude Global Burden of Disease 2015 a estimé que le nombre de personnes vivant avec une dépression dans le monde avait augmenté de plus de 18% entre 2005 et 2015 4.
Des augmentations importantes ont été observées dans certains profils de population : les chômeurs, les 35-44 ans, les personnes de faibles niveaux de revenu, les étudiants et les femmes. Une étude allemande récente, comparant l’évolution de la prévalence des maladies chroniques – dont la dépression – sur quatre vagues d’enquêtes entre 2003 et 2012, conclut également à un accroissement des inégalités sociales de santé, avec une augmentation plus marquée de la prévalence des maladies chroniques parmi les catégories socioprofessionnelles basses 13. L’étude américaine, citée plus haut, observe également une augmentation de la prévalence de la dépression entre 2005 et 2015 parmi les populations à faibles revenus 12. Cependant, les résultats sont très variables d’une étude à l’autre et d’un pays à l’autre 14, et les interprétations proposées pour expliquer de telles évolutions impliquent un jeu de transitions sociales et économiques complexes sur plusieurs décennies au détriment des catégories socioprofessionnelles les plus faibles (niveaux de revenus, situation de l’emploi, sentiment d’insécurité, évolution des structures familiales et communautaires notamment) 15.
Dans notre étude, conformément à la littérature internationale, le sexe féminin, l’inactivité professionnelle (chômeurs et autres inactifs), de faibles niveaux de revenus, les ruptures conjugales (veuvage, divorce) et un âge jeune (inférieur à 45 ans) étaient positivement associés à la survenue d’un EDC dans l’année. Ainsi, nous avons pu observer que :
–les femmes étaient deux fois plus concernées que les hommes. Cette différence est systématiquement retrouvée dans les études transversales conduites en métropole et dans toutes les études internationales sur la dépression 2,7,8,16. Bien que les mécanismes ne soient pas complètement élucidés, une des hypothèses explicative principale est la différenciation des rôles et positions sociales selon le sexe, impliquant des différences aussi bien en termes d’exposition au stress que de stratégies pour y faire face. Autre hypothèse explicative : le fait que les hommes seraient moins enclins à admettre une dépression en entretien et exprimeraient leur mal-être par le biais de troubles davantage extériorisés tels que les addictions ou les troubles de conduites 8,16 ;
–les adultes de 18-44 ans sont ceux chez qui la prévalence du trouble dépressif est la plus élevée. Pour les femmes, c’est précisément entre 35 et 44 ans qu’elle est maximale. Par ailleurs, nos analyses ont montré une diminution de la prévalence du trouble dépressif avec l’avancée en âge. Cette moindre prévalence pourrait en partie résulter d’un déficit de diagnostic lié à notre outil de mesure, inadapté aux spécificités de la dépression chez le sujet âgé 17 ;
–pour la première fois, une association entre la dépression et le revenu a été constatée dans le Baromètre santé 2017 : les femmes aux revenus les plus élevés avaient un risque diminué de 30% de présenter un EDC par rapport aux autres catégories de revenus. L’association entre statut socioéconomique et dépression a bien été mise en évidence dans une méta-analyse portant sur 56 études 18 : les individus avec un statut socioéconomique défavorisé présenteraient un risque 1,8 fois plus important d’avoir une dépression que ceux d’un milieu socioéconomique élevé. Des résultats similaires sont retrouvés dans une méta-analyse récente sur les liens observés entre niveau de revenu et troubles dépressifs 19 ;
–comme dans les précédents Baromètres santé, le chômage et l’inactivité ainsi que les événements de vie comme les ruptures affectives (divorce, veuvage) accroîtraient les risques de dépression 7,8.
Le Baromètre santé est la seule étude en France permettant une surveillance épidémiologique de l’EDC au cours des années, ce qui en fait un outil précieux mais avec certaines limites. Le repérage de la dépression repose sur le CIDI-SF et sur les déclarations des personnes interrogées par téléphone. Même si l’entretien est structuré pour tenter de reproduire le diagnostic d’un clinicien, il est mené par des non-cliniciens, ce qui implique des risques de biais multiples (sous-déclaration et/ou faux positifs). Par ailleurs, la classification selon le CIDI-SF ne mesure pas le symptôme d’agitation ou de ralentissement psychomoteur et ne tient pas compte de l’étiologie de l’EDC comme, par exemple, un deuil récent ou une origine organique ou induite par l’utilisation de substances. La prise en compte de ces événements aurait pu faire varier les prévalences indiquées.
Ces limites sont connues au regard de la difficulté que représente le repérage d’un trouble comme la dépression à partir d’un questionnaire simplifié. Cependant, ces biais restent constants au cours du temps et les résultats produits permettent de proposer une estimation des troubles dépressifs à l’échelle d’une population, d’en suivre les évolutions au cours du temps et d’identifier les profils de population les plus concernés.
Conclusion
La dépression semble avoir progressé en France ces dernières années, en particulier sur certains segments de population tels que les femmes, les chômeurs, les étudiants, les faibles revenus et les moins de 45 ans. Des résultats similaires ont été retrouvés notamment en Allemagne et aux États-Unis 12,13. La prévention et la prise en charge des états dépressifs, de par leurs impacts sanitaires, économiques et sociaux, doivent s’imposer comme des priorités de santé publique. Les conclusions tirées de la recherche internationale 19 proposent d’investir en priorité sur le développement des compétences psychosociales dans l’enfance et l’adolescence et sur la mise en place de dispositifs visant à faciliter le repérage, l’orientation et la prise en charge, notamment psychothérapeutique, des populations les plus vulnérables.
Références
detaildoc.asp?numfiche=1210
santepubliquefrance.fr/exl-php/vue-consult/spf___internet_recherche/DOC00001831
spf___internet_recherche/INV1907
76-89.




