Couverture du dépistage du cancer du col de l’utérus en France, 2012-2017
// Cervical cancer screening coverage in France, 2012-2017
Résumé
Introduction –
Le Programme national de dépistage organisé (PNDO) du cancer du col de l’utérus (CCU), en cours de déploiement depuis 2018, a pour objectif d’augmenter la couverture du dépistage pour atteindre 80%, de réduire les inégalités d’accès à ce dépistage et de diminuer de 30% l’incidence et la mortalité par CCU à 10 ans. Disposer d’estimations fiables de la couverture du dépistage du CCU avant la mise en place du PNDO CCU est essentiel pour mesurer l’impact de ce programme.
Méthodes –
En France, le dépistage du CCU repose actuellement sur la réalisation d’une cytologie (frottis cervico-utérin – FCU) tous les trois ans pour les femmes âgées de 25 à 65 ans. Le taux de couverture du dépistage triennal a été calculé à partir des données de l’Assurance maladie, pour l’ensemble des femmes de 25-65 ans et par classe d’âge quinquennale, pour la France entière et par région et département, pour la période 2015-2017 ainsi que pour les trois périodes triennales glissantes précédentes depuis 2012.
Résultats –
Parmi les 17,8 millions de femmes âgées de 25 à 65 ans résidant en France, 10,4 millions avaient réalisé un FCU au cours de la période 2015-2017, soit un taux de couverture national de 58,7%. La couverture diminue de manière importante avec l’âge à partir de 50 ans pour tomber à 44,2% chez les femmes de 60-65 ans. Les taux nationaux globaux et par âge étaient relativement stables depuis 2012. Les données révèlent d’importantes disparités géographiques, avec des taux variant de 42% à 68% et des taux particulièrement faibles dans les départements et régions d’outre-mer, à l’exception de La Réunion.
Conclusion –
Le suivi des tendances de la couverture du dépistage du CCU devrait permettre de mesurer le progrès du PNDO CCU vers ses objectifs d’amélioration de la couverture et de réduction des disparités d’accès à ce dépistage.
Abstract
Introduction –
The National organized cervical cancer (CC) screening programme, which has been rolled out nationwide since 2018, aims at increasing screening coverage to reach 80%, reducing inequalities in access to screening and decreasing the CC incidence and mortality by 30% within 10 years. Having reliable estimates of CC screening coverage prior to the implementation of this programme is a pre-requisite for measuring its impact.
Methods –
In France, cervical screening is currently based on cytology (Pap test) every 3 years for women aged 25 to 65 years. Using data from the Universal National Health Insurance scheme, the triennial CC screening coverage rates were calculated overall and by 5-year age group, at national, regional and department level, for the period 2015-2017 as well as for the previous 3-year rolling periods since 2012.
Results –
Of the 17.8 million women aged 25 to 65 living in France, 10.4 million have had a Pap test during the 2015-2017 period, corresponding to a national coverage rate of 58.7%. After age 50, the coverage rate declines markedly, down to 44.2% in women aged 60-65. The national overall and age-specific coverage rates were relatively stable since 2012. There were substantial geographic disparities with coverage ranging from 42% to 68%, and particularly low rates in the French overseas departments with the exception of La Réunion.
Conclusion –
The monitoring of CC screening coverage trends will permit to measure the progress towards the objectives of the organized programme to increase coverage and reduce disparities in access to CC screening.
Introduction
Jusqu’en 2018, le dépistage du cancer du col de l’utérus (CCU) en France était, à l’exception de certains programmes pilotes dans quelques territoires 1,2, un dépistage individuel, non organisé. La mise en place d’un programme national de dépistage organisé (PNDO) du CCU est une des actions phares du Plan Cancer 2014-2019 3. Ce programme, en cours de déploiement sur l’ensemble du territoire, a pour objectif d’augmenter la couverture du dépistage pour atteindre 80%, de réduire les inégalités d’accès à ce dépistage et de diminuer de 30% l’incidence et la mortalité par CCU à 10 ans.
Le dépistage du CCU repose actuellement sur la réalisation d’un examen cytologique (frottis cervico-utérin – FCU) chez les femmes asymptomatiques de 25 à 65 ans, au rythme d’un examen tous les 3 ans 4. Le PNDO s’adresse à l’ensemble des femmes de la population cible. Il est fondé sur un système d’invitation par courrier des femmes n’ayant pas réalisé de dépistage spontanément dans les trois dernières années, mais il inclut le recueil de données et le suivi de toutes les femmes de 25 à 65 ans, qu’elles aient participé spontanément ou à la suite d’un courrier d’invitation 5.
L’évaluation et la production d’indicateurs de performance des programmes de dépistage des cancers, y compris celui du CCU, sont des missions qui ont été confiées à Santé publique France 6. Disposer d’estimations fiables du taux de couverture du dépistage du CCU avant la mise en place du PNDO est essentiel pour mesurer l’impact de ce programme.
L’objectif de cette étude est d’estimer à partir des données de l’Assurance maladie, les taux de couverture du dépistage du CCU par âge et par territoire, avant la mise en place effective du PNDO.
Méthodes
L’étude est une étude transversale répétée sur des périodes glissantes de trois ans, correspondant à l’intervalle actuellement recommandé entre deux dépistages.
La population d’étude est l’ensemble de la population cible du dépistage du CCU, c’est-à-dire les femmes résidant en France, âgées de 25 à 65 ans au moment des différentes périodes d’analyse. L’indicateur du taux de couverture retenu pour l’évaluation du PNDO est calculé en pratique sur une période de trois ans à laquelle s’ajoutent six mois de manière à pouvoir intégrer l’effet du système d’invitations sur la couverture. Le taux de couverture est défini comme le rapport entre le nombre de femmes âgées de 25 à 65 ans ayant réalisé au moins un FCU sur une période de trois ans et six mois et la population cible, issue des estimations de population basées sur les données de recensement de l’Insee pour l’unité géographique considérée (national, région, département) 7. La population cible pour une période a été calculée en faisant la moyenne des populations cibles des trois années complètes de la période. Les données de population pour Mayotte n’étant disponibles qu’à partir de 2014, les taux pour ce département n’ont été calculés que pour les périodes 2014-2016 et 2015-2017.
Le Système national d’information inter-régimes de l’assurance maladie (Sniiram) est un entrepôt de données nationales collectées et organisées progressivement depuis 2002. Il inclut des données individualisées, anonymisées et exhaustives sur toutes les prescriptions et tous les actes réalisés en ambulatoire et remboursés aux assurés. Il ne contient pas d’information clinique quant aux résultats en relation avec les consultations ou les examens, et ne contient que très peu d’informations sociodémographiques sur les personnes. Depuis 2012, on peut considérer que les données de l’ensemble des différents régimes d’assurance maladie obligatoire ont été intégrées dans le Sniiram. Les données comportent toutefois des erreurs (troncature) dans le codage du département de résidence d’étudiants affiliés à certaines mutuelles étudiantes (SLM 617, couvrant environ 50% de l’ensemble des étudiants en France). Il en résulte que les étudiants affilés à ces mutuelles et résidant dans certains départements sont considérés de manière erronée comme résidant dans d’autres départements. Par exemple, le département de résidence 75 (Paris) est codé en 07 (Ardèche) et de la même manière, le département de résidence 93 (Seine-Saint-Denis) est codé en 09 (Ariège). Ces erreurs, connues de l’Assurance maladie, sont non résolues à ce jour. En conséquence, les taux de couverture pour la classe d’âge 25-29 ans sont sous-estimés dans certains départements et surestimés dans d’autres. Le degré de surestimation ou de sous-estimation n’est pas connu. Ces erreurs de codage sont également susceptibles d’affecter les taux de couverture départementaux pour l’ensemble de la population cible (25-65 ans), mais dans une bien moindre mesure. Par ailleurs, le volume de données de Mayotte incluses dans le Sniiram, bien qu’augmentant d’années en années, ne permet pas de conclure à l’exhaustivité. De ce fait, les résultats pour Mayotte sont donnés à titre indicatif et doivent être considérés avec circonspection.
Les femmes ayant réalisé un dépistage au cours de la période considérée ont été identifiées, pour l’ensemble des régimes d’assurance maladie, comme celles ayant eu au moins un remboursement pour un examen cytologique de prélèvement cervico-utérin (FCU), à partir des codes d’actes issus de la classification commune des actes médicaux et du codage des actes biologiques.
Les taux de couverture ont été calculés par classe d’âge de 5 ans et pour l’ensemble des femmes de 25 à 65 ans, pour la France entière, par région et département, pour les quatre périodes triennales glissantes allant de 2012 à 2017. Ces périodes sont dénommées périodes glissantes de trois ans, même si en pratique le nombre de femmes dépistées sur la période inclut les femmes dépistées entre le 1er janvier de l’année de début de la période et le 30 juin de l’année suivant celle de la fin de la période (ex. : du 1er janvier 2015 au 30 juin 2018 pour la période 2015-2017). Afin de faciliter les comparaisons entre les territoires et au cours du temps, les taux de couverture ont été standardisés en prenant comme référence la population de femmes en France en 2015 ; ne sont présentés que les taux standardisés. Les taux moyens de variation entre les périodes triennales ont été calculés. Les taux de couverture par classe d’âge et par région et département, non présentés dans cet article, sont disponibles sur GÉODES, l’observatoire cartographique de Santé publique France (https://geodes.santepubliquefrance.fr)
Résultats
Parmi les 17,8 millions de femmes âgées de 25 à 65 ans sur la période 2015-2017, 10 422 916 ont réalisé au moins un FCU au cours de la période 2015-2017, soit un taux de couverture national standardisé du dépistage triennal du CCU de 58,7%. Le taux de couverture diminue de manière importante avec l’âge à partir de 50 ans pour tomber à 44,2% chez les femmes de 60-65 ans. Le taux national global et les taux par âge sont relativement stables au cours des périodes successives examinées, si ce n’est une diminution chez les femmes de 25-29 ans, passant de 67,9% à 65,5% (taux moyen de variation entre 2012-2014 et 2015-2017 : -1,2%) et à l’inverse, une augmentation chez celles de 35-39 ans, de 64,4% à 67,0% (+1,3%) (figure 1).
 Agrandir l'image
Agrandir l'imageLes données par territoire révèlent d’importantes disparités géographiques (figure 2). Pour la période 2015-2017, les taux de couverture régionaux les plus faibles étaient retrouvés en Guadeloupe, Guyane, Martinique et à Mayotte (<50%), ainsi que dans quatre régions métropolitaines adjacentes situés au nord (50% à <57%) : Hauts-de-France, Normandie, Île-de-France et Centre-Val de Loire. Les taux les plus élevés (>62%) étaient observés en Auvergne-Rhône-Alpes et Provence-Alpes-Côte d’Azur. Concernant les départements métropolitains, les taux de couverture les plus élevés (≥65%) se situaient en Isère, Bas-Rhin, Haute-Garonne, Haut-Rhin et Gironde et les taux les plus faibles (<50%) en Seine-Saint-Denis, dans l’Aube et le Cher.
par région et par département, 2015-2017
 Agrandir l'image
Agrandir l'imageGlobalement, le taux de couverture est resté stable entre 2012-2014 et 2015-2017 (taux moyen de variation entre les périodes triennales successives : 0%). Cependant, les tendances étaient hétérogènes selon les territoires. Les taux de couverture ont diminué au cours des périodes successives à un rythme supérieur à 1% en Guadeloupe (-2,9%), Guyane (-2,5%) et Île-de-France (-1,5%) et augmenté à un rythme supérieur à 1% en Grand Est (+1,3%), Hauts-de-France (+1,4%) et Martinique (+1,5%) (figure 3). Une hétérogénéité dans les tendances était retrouvée à la fois dans les quelques territoires ayant mis en place un dépistage organisé avant 2018 et dans les autres territoires (données non présentées).
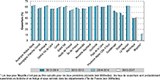 Agrandir l'image
Agrandir l'imageDiscussion
Cet article présente, pour la première fois, des estimations nationales et infranationales du taux de couverture du dépistage triennal du CCU pour l’ensemble des régimes d’assurance maladie et pour l’ensemble du territoire. Ces données constituent une référence avant la mise en place effective du PNDO CCU, permettant aux Agences régionales de santé (ARS) et aux Centres régionaux de coordination des dépistages des cancers (CRCDC) de disposer d’un point de départ par rapport à l’objectif d’un taux de couverture de 80%. Ces données peuvent également permettre d’identifier les territoires où des efforts particuliers sont nécessaires.
Des estimations de couverture du dépistage du CCU ont été produites précédemment à partir de l’échantillon généraliste de bénéficiaires de l’Assurance maladie 8,9 qui permet des estimations nationales mais ne permet pas d’estimations infranationales fiables. Ces estimations étaient légèrement différentes de celles issues de la présente analyse car fondées sur des méthodes différentes (notamment : taux de couverture sur 4 ans 8 et 3 ans 9 et non 3 ans et 6 mois comme ici ; sélection restreinte aux assurées du régime général).
Des estimations du taux de couverture du dépistage triennal du CCU chez les femmes de 25-65 ans ont par ailleurs été produites à partir de données déclaratives des enquêtes barométriques. Les chiffres étaient nettement plus élevés que ceux présentés ici. Par exemple, dans le Baromètre Cancer 2010, le taux était de 81,4% pour la France métropolitaine 10 et dans le Baromètre DOM 2014, il était de 77,2% en Martinique, 78,9% en Guadeloupe, 79,7% en Guyane et 79,1% à La Réunion 11. De nombreuses études ont montré que les données déclaratives surestiment sensiblement le recours au dépistage du CCU 12,13,14 et de ce fait ne permettent pas des estimations fiables du taux de couverture du dépistage du CCU. Ces enquêtes peuvent toutefois fournir des informations intéressantes, notamment sur les freins au dépistage et les profils sociodémographiques des participantes et des non-participantes.
Une limite de la présente étude est liée au fait que certains FCU réalisés dans les services de consultation externe des hôpitaux, notamment dans les centres de planification familiale rattachés à des hôpitaux, peuvent ne pas être enregistrés dans le Sniiram. On ne dispose pas d’estimation du nombre de FCU potentiellement concernés, mais il est probable que la réalisation de FCU dans de tels services soit plus fréquente dans certains territoires, ce qui pourrait introduire un biais. Par ailleurs, en raison d’erreur de codage du département de résidence de certaines étudiantes (voir Méthodes), les taux de couverture départementaux sont probablement sous-estimés dans certains départements dont ceux de la Région Île-de-France et surestimés dans d’autres dont l’Ariège et l’Ardèche.
Une autre limite résulte du fait que les femmes ayant subi une hystérectomie, qui ne font pas partie de la population cible du dépistage, n’ont pas pu être identifiées et leur nombre soustrait des dénominateurs. Même si sa pratique est en diminution depuis plus d’une décennie 15,16,17, l’hystérectomie reste un des actes chirurgicaux les plus fréquents chez les femmes et sa prévalence est importante chez les femmes les plus âgées. En Allemagne, la prévalence de l’hystérectomie en 2010 était estimée à 25% chez les femmes de 50-54 ans et à 37% chez celles de 60-64 ans 17 ; en Angleterre en 2011-2020, elle était de 16% et 22% pour ces deux groupes d’âge respectifs 16. En France, aucune estimation de la prévalence n’a pu être identifiée, mais une étude indique que l’incidence de l’hystérectomie varie sensiblement d’un département à l’autre, avec un ratio de 1,8 entre les départements extrêmes 15. Il est donc probable que la couverture du dépistage chez les femmes les plus âgées soit sous-estimée et que le degré de sous-estimation varie selon le département. Lors de l’expérimentation de dépistage organisé dans 13 départements, 5% des femmes de 60-65 ans (1,8% de la population cible totale) avaient déclaré avoir subi une hystérectomie et été exclues du dépistage 1. Un travail complémentaire est nécessaire pour estimer la prévalence de l’hystérectomie en France, par groupe d’âge, afin d’affiner la taille de la population cible du dépistage du CCU.
Dans l’expérimentation de dépistage organisé réalisée dans 13 départements (correspondant à neuf territoires : Alsace, Auvergne, Cher, Indre-et-Loire, Isère, Maine-et-Loire, Martinique, La Réunion, Val-de-Marne), le taux de couverture du dépistage était globalement de 62,3% pour la période 2010-2012, avec une hétérogénéité importante selon le territoire 1,2. Dans quatre des 13 départements, un programme de dépistage organisé existait préalablement à l’expérimentation : Isère, Martinique et Bas-Rhin depuis le début des années 1990, et Haut-Rhin depuis 2001 18. Le dépistage organisé a été maintenu après l’expérimentation dans les 13 départements, à l’exception du Cher. Les taux de couverture estimés dans la présente étude ne sont pas strictement comparables à ceux retrouvés dans l’expérimentation puisqu’ils ne couvrent pas les mêmes périodes et que, comme mentionné plus haut, les femmes connues par les structures de gestion des dépistages comme ayant subi une hystérectomie ont été soustraites des dénominateurs de l’expérimentation. Néanmoins, le taux global estimé dans la présente étude pour l’ensemble des 13 départements était de 60,1% pour la période 2012-2014 (données non présentées), soit un taux inférieur mais relativement proche de celui obtenu à partir des données recueillies par les structures de gestion des dépistages lors de l’expérimentation. La différence observée entre ces taux, en termes d’amplitude et de sens, était variable selon les territoires (par exemple, Indre-et-Loire : 60,4% vs 60,5% ; La Réunion : 61,5% vs 57,9% ; Alsace : 62,1% vs 72,5%). Ceci pourrait s’expliquer en partie par des différences dans l’exhaustivité des données recueillies par les différentes structures ayant participé à l’expérimentation.
Les taux de couverture départementaux les plus élevés sont retrouvés en Isère et dans le Bas-Rhin, deux départements où un programme de dépistage organisé bien établi existe depuis plus de 20 ans. Dans les autres territoires où existe un programme de dépistage organisé (voir figure 2), aucune relation évidente entre l’existence d’un tel programme et le taux de couverture n’a pu être détectée. Excepté La Réunion, les DROM sont parmi les territoires ayant les plus faibles taux de couverture du dépistage. C’est aussi dans les DROM que l’incidence du CCU est la plus élevée, en particulier en Guyane et à La Réunion avec, respectivement, des taux environ 6 et 2,5 fois supérieurs à ceux de la France métropolitaine 19,20, soulignant l’importance de renforcer les actions de prévention du CCU dans ces territoires.
Nos résultats confirment qu’à partir de 50 ans les femmes sont moins fréquemment dépistées, une constatation retrouvée dans d’autres études 2,8,10. Outre l’impact potentiel de la prévalence de l’hystérectomie, la moindre couverture chez les femmes plus âgées pourrait s’expliquer par le fait que les femmes ménopausées sont moins suivies au plan gynécologique (plus de contraception nécessaire) et ont tendance à penser qu’elles ne sont plus à risque de développer un cancer du col de l’utérus et à se faire moins souvent dépister 4. Pourtant les femmes de 50 ans et plus présentent un risque plus élevé de CCU que les femmes plus jeunes, le pic d’incidence de ce cancer se situant vers 50 ans et l’âge médian au diagnostic étant de 53 ans 21.
Si, comme le montre notre étude, près de 40% des femmes âgées de 25-65 ans ne se font pas dépister tous les trois ans, à l’inverse, une proportion importante de femmes (estimée à 40% en 2003-2008) 4 sont dépistées à un rythme trop fréquent. Des études complémentaires sont nécessaires pour évaluer le sur-dépistage qui constitue un indicateur d’évaluation des performances du PNDO. Une fréquence trop importante du dépistage entraîne en effet un risque de sur-diagnostic avec pour conséquences des investigations et traitements inutiles et potentiellement délétères.
Lorsque le PNDO sera opérationnel, les taux de couverture du dépistage du CCU pourront être calculés à partir des données transmises par les CRCDC, considérées comme les données de référence, et confrontés avec ceux estimés à partir du Sniiram. La Haute Autorité de santé vient d’actualiser ses recommandations sur le dépistage du cancer du col de l’utérus, en juillet 2019 22. Elle recommande que le test HPV (recherche des papillomavirus humains à haut-risque) remplace l’examen cytologique chez les femmes de 30 ans et plus, avec un allongement de la période entre deux dépistages, passant de tous les trois ans à tous les cinq ans. Pour les femmes de moins de 30 ans, les recommandations restent inchangées, c’est-à-dire un examen cytologique tous les trois ans. Le déploiement de ces nouvelles recommandations impliquera une révision des indicateurs de couverture du dépistage du CCU.
En conclusion, ces résultats confirment l’existence d’importantes disparités dans le recours au dépistage du CCU, en termes d’âge et au plan géographique. Ils soulignent la nécessité de développer des actions pour faciliter l’accès au dépistage dans certains territoires et cibler les campagnes et outils de communication vers les femmes de plus de 50 ans. Des études complémentaires sont cependant nécessaires pour estimer la prévalence de l’hystérectomie et évaluer le degré de sous-estimation associé du dépistage chez les femmes les plus âgées. Le suivi des tendances de la couverture devrait permettre d’évaluer dans quelle mesure le PNDO permet d’augmenter la couverture et de réduire les disparités d’accès au dépistage du CCU.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
CAT00001405
2806160/fr/evaluation-de-la-recherche-des-papillomavirus-humains-hpv-en-depistage-primaire-des-lesions-precancereuses-et-cancereuses-du-col-de-l-uterus-et-de-la-place-du-double-immuno-marquage-p16/ki67




