Connaissance de l’effet préventif du traitement antirétroviral (TasP) chez les hommes ayant des rapports sexuels avec des hommes en France en 2021 – Résultats de l’enquête Rapport au sexe
// Awareness effectiveness of HIV Treatment as Prevention (TasP) among men who have sex with men – Results from the survey Rapport au Sexe, France, 2021
Résumé
Il y a plus d’une décennie, l’effet préventif du traitement antirétroviral contre le VIH, appelé « TasP » (voir encadré), a été démontré scientifiquement : une personne séropositive sous traitement avec une charge virale indétectable ne peut pas transmettre le virus. L’objectif de cet article est d’évaluer le niveau de connaissance du TasP parmi les hommes ayant des rapports sexuels avec des hommes en 2021, de décrire leurs caractéristiques selon leur statut VIH déclaré et les facteurs associés à cette connaissance.
Les données sont issues de l’enquête Rapport au sexe (Eras) 2021, enquête en ligne transversale et anonyme, auto-administrée et basée sur le volontariat.
Parmi les 14 706 répondants inclus dans l’analyse, résidant en France et ayant eu au moins un rapport sexuel avec un homme au cours de leur vie, 60,5% connaissent le TasP, 92,4% parmi les séropositifs au VIH et 58,2% parmi les séronégatifs ou ceux méconnaissant leur statut VIH. Les régressions logistiques montrent, avec des niveaux différents selon le statut VIH des répondants, qu’un faible niveau d’étude, une situation financière perçue comme difficile, un niveau de littératie en santé faible ou encore le fait de ne pas se définir homosexuel étaient associés à une moindre connaissance. Inversement, le fait de vivre en milieu urbain, de fréquenter la communauté gay ou les services de soins liés au VIH étaient associés positivement à la connaissance du TasP.
La poursuite des campagnes de vulgarisation du TasP est primordiale, que ce soit par le biais des canaux associatifs, communautaires, sanitaires mais aussi grand public, avec pour objectif d’améliorer les connaissances sur le VIH et réduire la stigmatisation liée au VIH.
Abstract
More than a decade ago, the preventive effect of antiretroviral treatment against HIV (TasP) was scientifically demonstrated: an HIV-positive person under treatment with an undetectable viral load cannot transmit the virus. This article aims to assess the level of knowledge about TasP among men who have sex with men (MSM), to describe the men’s characteristics according to their declared HIV status and to identify the factors associated with their knowledge.
The data source is the survey Rapport au Sexe (ERAS) 2021: a cross-sectional, anonymous, voluntary and self-administered online survey.
Among the 14,706 respondents included in the analysis, who were residing in France and had engaged in sexual intercourse with a man at least once in their lifetime, 60.5% were aware of TasP, 92.4% among HIV-positive MSM and 58.2% among HIV-negative MSM or those who did not know their HIV status. Logistic regressions show that, to different extents depending on the respondent’s HIV status, a low level of education, a financial situation perceived as difficult, a low level of health literacy and not defining oneself as homosexual were factors associated with less knowledge. Conversely, living in an urban area, frequenting the gay community, or attending HIV care services were positively associated to TasP knowledge.
The continuation of public awareness campaigns around TasP is essential, whether administered through associations, the gay community, via health initiatives or the mass media, in order to improve knowledge about HIV and reduce HIV-related stigma.
Introduction
En 2008, la prévention du VIH connaît une véritable révolution avec l’« avis suisse », du professeur Hirschel et ses collègues stipulant à partir d’observations que les personnes vivant avec le VIH, sous traitement antirétroviral efficace avec une charge virale indétectable et ne souffrant pas d’infections sexuellement transmissibles (IST) ne pouvaient pas transmettre le virus lors de rapports sexuels 1. En 2011, l’essai clinique randomisé HPTN052 confirme l’efficacité de la protection liée au traitement antirétroviral pour les couples hétérosexuels de statut VIH différents 2. En 2014 et 2016, l’étude PARTNER établit qu’une charge virale indétectable pour les couples hétérosexuels et homosexuels masculins sérodiscordants entérine l’effet préventif du traitement chez les hommes ayant des rapports sexuels avec des hommes (HSH) 3,4. Plus récemment, les données de l’étude Opposites Attract portant sur des couples d’hommes sérodiscordants conduisent au même constat 5. En France, le groupe d’experts pour la prise en charge médicale des personnes vivant avec le VIH affirme, dès 2010, que le traitement antirétroviral réduit considérablement le risque de transmission et promeut son efficacité comme moyen de prévention à la fois d’un point de vue individuel mais aussi collectif, dans une stratégie de baisse des contaminations 6. Les premières campagnes de prévention intégrant l’effet protecteur du traitement TasP (Treatment as Prevention) apparaissent en France en 2016. Elles sont portées par des associations de lutte contre le VIH, comme la campagne « Révélation » de Aides, et par Santé publique France avec la campagne de promotion de la « prévention diversifiée » dont le TasP fait partie 7. En 2017, les associations de lutte contre le VIH signataires de la déclaration de consensus de Prevention Access Campaign, relayent sur les réseaux sociaux la formule « indétectable = intransmissible » (pour U=U, Undetectable = Untransmittable), afin d’accroître la sensibilisation au TasP, mais aussi de contribuer à réduire la stigmatisation liée au VIH (1). En effet, de nombreuses études ont montré l’association entre faible connaissance du TasP et stigmatisation des personnes vivant avec le VIH 8,9,10. Enfin, pour la journée annuelle de lutte contre le sida du 1er décembre 2020, Santé publique France a diffusé une campagne sur la sérophobie dans l’objectif de faire connaître au grand public l’effet préventif du traitement. Dans ce contexte d’avancée majeure dans la lutte contre le VIH, nous nous proposons dans cet article d’évaluer le niveau de connaissance du TasP parmi les HSH en 2021, de décrire leurs caractéristiques selon leur statut VIH déclaré et les facteurs associés à cette connaissance.
Méthode
Source de données
Rapport au sexe est une enquête transversale répétée, anonyme, auto-administrée, basée sur le volontariat. Elle a été réalisée du 26 février au 11 avril 2021, sous la responsabilité scientifique de Santé publique France, avec le soutien de l’Agence nationale de recherche sur le sida et les hépatites virales (ANRS) – Maladies infectieuses émergentes. Les participants ont été recrutés par le biais de différents supports digitaux. Des bannières ont été postées directement sur des sites Internet de rencontres gays, des applications de rencontres géolocalisées gays et des sites d’informations affinitaires gays. D’autres ont été diffusées sur les réseaux sociaux (Facebook) et via des plateformes programmatiques en ciblant des hommes de 18 ans et plus, navigant sur des pages contenant des mots-clés en relation avec l’homosexualité et les rencontres entre hommes. En cliquant sur ces bannières, les personnes étaient dirigées vers le site de l’enquête où des informations sur ses objectifs étaient présentées ainsi que les conditions de participation et la confidentialité des données. Les participants étaient invités à donner leur consentement éclairé pour accéder au questionnaire en ligne. Aucune adresse IP n’a été collectée. Aucune incitation financière n’a été proposée. Les seuls critères d’inclusion pour participer étaient le fait d’être un homme et d’avoir 18 ans ou plus. L’étude était conforme aux directives éthiques de la déclaration d’Helsinki de 1975. Le protocole d’enquête en ligne a été évalué et approuvé par le Comité d’évaluation éthique de l’Inserm (IRB00003888 avis n° 21-771).
L’objectif principal de l’enquête est de mesurer l’appropriation de la prévention diversifiée parmi les HSH vivant en France mais d’autres thèmes sont abordés comme l’évaluation des niveaux de connaissance vis-à-vis du VIH. Le questionnaire, divisé en quatre parties, documente les caractéristiques sociodémographiques, les modes de vie, la socialisation, les questions de santé relatives au VIH, les comportements sexuels et préventifs ainsi que des questions sur les connaissances de la maladie.
Variables
La variable d’intérêt de l’étude est le fait de connaître le TasP. Cette variable a été construite à partir de la question : « L’affirmation suivante est vraie. Avant aujourd’hui, connaissiez-vous déjà cette information : Une personne avec le VIH prenant un traitement efficace (et dont la charge virale est indétectable) ne peut pas transmettre le virus durant un rapport sexuel : a : Je le savais déjà ; b : Je n’en étais pas sûr ; c : Je ne le savais pas ; d : Je ne le crois pas ; e : Je ne comprends pas. ». Une variable binaire a été construite en formalisant la connaissance du TasP par la réponse « Je le savais déjà » versus les autres réponses.
Plusieurs ensembles de variables ont été considérés dans l’analyse des facteurs associés à la connaissance du TasP :
–des caractéristiques sociodémographiques : âge ; niveau d’études ; lieu de naissance ; taille de la commune de résidence, situation financière perçue, situation familiale, niveau de littératie en santé (LS). Cette dernière a été évaluée à l’aide de la dimension « Évaluer l’information en santé » de l’échelle Health Literacy Questionnaire 11,12. À partir d’une échelle de Likert composée de quatre items notés de 1 à 4 points, une moyenne a été calculée sur des scores de 1 à 4. Les participants ont été catégorisés en niveau faible de LS (score≤2,8 1er quartile) et adéquate (score>2,8) ;
–des variables de socialisation : autodéfinition de l’orientation sexuelle ; entourage amical ; fréquentation de lieux de convivialité (bar, sauna, backroom), des sites Internet et/ou applications de rencontres ;
–des variables de santé : recours au dépistage du VIH dans les 12 derniers mois ; statut VIH déclaré : séropositif, séronégatif ou inconnu (c’est-à-dire n’ayant jamais fait de test au cours de la vie ou ne connaissant pas le résultat du dernier test) ; statut VIH biomédical déclaré. Cette dernière variable a été construite à partir du statut VIH déclaré, de l’usage actuel de la prophylaxie pré-exposition (PrEP) pour les répondants séronégatifs, de l’indétectabilité de la charge virale lors du dernier bilan aux répondants séropositifs. La combinaison des réponses forme les 5 items distincts suivant : séronégatifs VIH sous PrEP, séronégatifs VIH sans PrEP, séropositifs avec une charge virale indétectable, séropositifs avec une charge virale détectable ou inconnue, statut VIH inconnu ;
–des variables sur les comportements sexuels : nombre de partenaires dans les six derniers mois (plus ou moins cinq partenaires), moyens de prévention utilisé lors de la dernière pénétration anale dans les six derniers mois (aucun moyen, préservatif exclusivement, au moins le TasP, au moins la PrEP, le traitement post exposition (TPE) exclusif, non concernés (pas de partenaires sexuels dans les six derniers mois ou pas de pénétration anale au cours du dernier rapport sexuel).
La population incluse dans l’étude est celle des hommes qui ont eu au moins un rapport sexuel avec un homme au cours de leur vie, résidant en France et âgés de 18 ans et plus.
Analyses statistiques
L’ensemble des analyses a été réalisé avec le logiciel STATA® 14.1. Les analyses ont été stratifiées selon le statut VIH déclaré. Les pourcentages issus des analyses bivariées ont été comparés en utilisant le test d’indépendance du Chi2 de Pearson, avec un seuil maximal retenu à 5%. Afin de décrire les facteurs associés au fait de connaître le TasP, deux régressions logistiques multivariées ont été menées en fonction du statut VIH déclaré. Les variables significatives au seuil de 20% en analyse bivariée ont été retenues pour les analyses multivariées. Le seuil de significativité retenu pour les analyses multivariées était de 5%.
Résultats
Caractéristiques des répondants à Eras 2021 (N=14 706)
Un total de 36 648 personnes a débuté le questionnaire, 18 474 l’ont complété entièrement et validé (50% de complétude). Parmi elles, ont été exclus 401 hommes car ils résidaient à l’étranger et 3 367 car ils n’avaient jamais eu de rapport sexuel avec un homme au cours de leur vie. Au total, 14 706 HSH ont été inclus dans l’analyse. La majorité d’entre eux (78%) s’était connectée à l’enquête via les réseaux sociaux.
Caractéristiques des répondants inclus
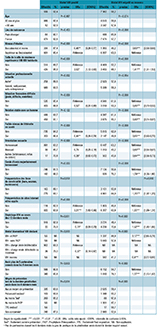
Les caractéristiques et les différences entre les deux catégories liées au statut VIH déclaré sont présentées dans le tableau 1. Les répondants étaient majoritairement nés en France (94%) et diplômés de l’enseignement supérieur (67%), pour autant, 42% percevaient leur situation financière comme difficile. Des différences significatives étaient observées selon le statut VIH déclaré par les répondants. Ainsi, les répondants séropositifs étaient plus âgés avec un âge médian de 50 ans (intervalle interquartile, IQ: [39-56]) contre 32 ans (IQ: [25-42]) pour les répondants séronégatifs ou de statut VIH inconnu, résidaient plus souvent dans une agglomération de plus de 100 000 habitants (43% vs. 37%, p<0,001). Ils avaient un mode de vie plus affinitaire : de par leur affirmation de leur identité homosexuelle (94% vs. 74%, p<0,001), leur cercle d’amis majoritairement homosexuels (20% vs. 8%, p<0,001), leur fréquentation des lieux de convivialité gay (bars, saunas, backrooms) (82% vs. 55%, p<0,001), ou des sites Internet ou applications de rencontres (86% vs. 76%, p<0,001). Plus du tiers indiquaient avoir eu plus de 5 partenaires dans les six derniers mois (35% vs. 18%, p<0,001). L’usage du TasP comme moyen de prévention lors de la dernière pénétration anale au cours des six derniers mois était rapporté par 27% des répondants séropositifs. Concernant le statut biomédical VIH, la majorité des répondants séropositifs rapportait une charge virale (CV) indétectable (95%). Pour ceux non-séropositifs, 72% se déclaraient séronégatifs, 11% séronégatifs usagers de PrEP et 17% ne connaissaient pas leur statut VIH.
 Agrandir l'image
Agrandir l'imageConnaissance du TasP
Globalement, 60,5% des répondants connaissaient le TasP. Cette connaissance s’élevait à 92% pour les répondants séropositifs et 58% pour les séronégatifs ou de statut inconnu. La figure permet d’observer de manière détaillée les différences significatives par item de réponses selon le statut biomédical VIH déclaré par les répondants. Ainsi, 75% (36/48) des répondants séropositifs avec une CV détectable ou inconnue connaissaient le TasP contre 93% (902/967) pour ceux avec une CV indétectable. C’était le cas pour 89% (1 337/1 504) des répondants séronégatifs sous PrEP, 58% (5 643/9 804) pour les répondants séronégatifs sans PrEP et 41% (982/2 383) pour ceux méconnaissant leur statut VIH. Dans ce dernier groupe, plus d’un quart (26% – 624/2 383) des répondants ne connaissaient pas le TasP. Ils étaient 14% (1 386/9 804) parmi les répondants séronégatifs sans PrEP. Enfin, parmi les répondants séropositifs avec une CV détectable ou inconnue, 10% (5/48) ne croyaient pas à l’effet préventif du traitement.
 Agrandir l'image
Agrandir l'imageFacteurs associés à la connaissance du TasP
Le tableau 2 présente les caractéristiques et les facteurs associés au fait de connaître le TasP selon le statut VIH déclaré. Parmi les répondants séropositifs, la connaissance du TasP était positivement associée au fait de résider dans une agglomération de plus de 100 000 habitants, ainsi que de fréquenter des sites Internet et des applications de rencontres gays. En revanche, avoir un niveau d’étude inférieur ou égal au baccalauréat, percevoir sa situation financière comme difficile, avoir un faible niveau de LS, se définir différemment que personnes ayant des relations homosexuelles ou bisexuelles, avoir été diagnostiqué séropositif dans les 12 derniers mois et avoir une CV détectable ou inconnue étaient indépendamment associés négativement à la connaissance du TasP.
 Agrandir l'image
Agrandir l'imageParmi les répondants séronégatifs ou de statut VIH inconnu, la connaissance du TasP était positivement associée au fait de résider dans une agglomération de plus de 100 000 habitants, d’avoir un cercle d’amis ayant majoritairement des relations avec des hommes homosexuels, de fréquenter des lieux de convivialité gay, ainsi que des sites Internet et des applications de rencontres gays, d’avoir eu plus de 5 partenaires sexuels dans les six derniers mois, d’avoir réalisé un dépistage du VIH dans les 12 derniers mois et être usagers de la PrEP. Méconnaître son statut VIH, se définir comme personne bisexuelle ou d’une autre manière qu’homo-bisexuelle, avoir un partenaire stable, percevoir sa situation financière comme difficile, avoir un niveau d’étude inférieur ou égal au baccalauréat, ainsi qu’un faible niveau de LS étaient significativement associés négativement à la connaissance du TasP.
Discussion
Bien qu’une décennie se soit écoulée depuis la publication des premières preuves de l’efficacité du TasP 2, l’enquête Eras 2021, montre que l’effet préventif du traitement antirétroviral est encore insuffisamment connu : uniquement 60% des répondants le connaissaient. Ce taux est similaire à celui des répondants résidant en France dans l’enquête européenne EMIS (European MSM Internet Survey) réalisée en 2017 13. Cependant, le niveau de connaissance des répondants HSH d’Eras est moindre que dans d’autres études étrangères précédentes 14,15. Ces différences peuvent être liées à plusieurs facteurs, notamment d’ordre méthodologique, mais également selon l’ampleur des campagnes de promotion du TasP dans ces pays.
De fortes disparités sont observées selon le statut VIH. Alors que les HSH séropositifs avaient une très bonne connaissance du TasP (93%), les HSH séronégatifs ou ne connaissant pas leur statut VIH avaient une connaissance encore trop faible (58%). Le niveau de connaissance des HSH séropositifs est cohérent avec celui d’autres études réalisées en France en milieu hospitalier 16 ou dans d’autres pays auprès d’HSH de ce statut VIH 9. Cependant, ces répondants n’étaient que 27% à avoir rapporté utiliser le TasP lors de leur dernier rapport sexuel et ce quel que soit le niveau de leur charge virale. Un tel décalage interroge : est-ce la persistance de la crainte de contaminer leurs partenaires ou celle du stigmate intériorisé du VIH comme l’illustre l’article de M. Perez dans ce numéro thématique du BEH 17 ? De nouvelles études seraient nécessaires pour comprendre ce différentiel.
Les différences entre statut VIH peuvent s’expliquer par le fait que l’information sur le TasP a été diffusée plus rapidement aux personnes vivant avec le VIH au cours de leur prise en charge médicale, compte tenu des bénéfices individuels des traitements en termes de réduction de la morbidité et de la mortalité pour elles dès le début des années 2010 6. Le rôle des professionnels de santé dans la transmission de l’information est majeur. Comme l’ont observé d’autres études 18,19, les hommes qui ont plus fréquemment recours aux services de santé sont plus susceptibles de connaître l’efficacité du TasP. Nos résultats vont dans ce sens et montrent que la connaissance du TasP est associée au fait d’utiliser la PrEP pour les répondants séronégatifs ou encore d’avoir réalisé un test de dépistage pour le VIH dans les 12 derniers mois. En effet, le dépistage du VIH ou le suivi de la PrEP sont des moments privilégiés d’échanges entre les professionnels de santé et les patients au cours desquels les stratégies de prévention peuvent être discutées. Des études antérieures ont montré que si le médecin est la principale source d’information relative au TasP pour les personnes vivant avec le VIH 16,18, ce n’est pas le cas pour les autres pour qui le dévoilement de leur orientation sexuelle à un professionnel de santé peut être problématique 18.
L’éducation communautaire par les pairs tient également un rôle important dans la connaissance du TasP. Carter et coll. observaient que les organismes communautaires ou les média gays étaient également des sources d’information importantes et ce, quel que soit le statut sérologique des HSH 18. Dans notre étude, les HSH séronégatifs ou méconnaissant leur statut VIH ayant rapporté une certaine proximité avec la communauté gay du fait de leur fréquentation des lieux de convivialité gay ou de leur cercle d’amis majoritairement homosexuels, avaient une meilleure connaissance du TasP que les autres. Par ailleurs, les HSH bisexuels ou ne se définissant pas homo-bisexuels, avaient une moins bonne connaissance du TasP.
Des variations ont également été observées en fonction de déterminants sociaux et ce, quel que soit le statut sérologique des HSH, comme l’avaient souligné des études antérieures 15,18,19. Les HSH n’ayant pas suivi d’études supérieures ou rapportant une situation financière perçue comme difficile connaissaient moins le TasP. Ce résultat plaide pour des communications et des dispositifs prenant en considération les différents niveaux de scolarité et les obstacles d’accès aux soins de santé que peuvent rencontrer les personnes économiquement vulnérables.
De manière cohérente, les HSH ayant un faible niveau de littératie en santé avaient une moins bonne connaissance du TasP. La dimension de la LS choisie dans cette édition d’Eras était celle sur la capacité des personnes à évaluer l’information sanitaire. Ainsi, un bon niveau de LS témoigne d’une capacité à comprendre une grande partie des informations de santé et à avoir un regard critique sur ces informations. A contrario, les personnes avec un faible niveau de LS éprouvent des difficultés à comparer diverses informations, à vérifier la fiabilité et faire le tri selon les émetteurs, à poser des questions aux professionnels et à s’approprier les informations qui les concernent. Les HSH avec un faible score en LS peuvent être en difficulté face à des informations aussi complexes voire techniques que le TasP. Ainsi, des recherches antérieures 18,20,21 ont montré que les HSH séronégatifs qui présentaient un niveau de connaissance du TasP plus faible ne comprenaient pas ce que signifie charge virale indétectable et pouvaient être sceptiques quant à la prévention de la transmission grâce aux traitements. Dans notre étude, nous observons que 7% des HSH négatifs sans PrEP ne croient pas à l’effet préventif des traitements, 9% parmi les HSH méconnaissant leur statut VIH et 10% parmi les HSH séropositifs ayant une CV détectable ou inconnue. Ces résultats montrent l’importance d’une communication prenant en compte les niveaux de LS de la population des HSH dans toute sa diversité et sans surestimer les connaissances sur des sujets complexes et évolutifs comme c’est le cas pour le TasP.
Ceci requiert le développement d’une pluralité de messages de prévention et de promotion de la santé, à la fois au niveau individuel et au niveau populationnel. La qualité des échanges, la conception des messages, des supports de communication, des campagnes de prévention et la diffusion doivent être accessibles et faciles à comprendre. Car au-delà des enjeux préventifs, le TasP est aussi une opportunité pour lutter contre les stigmatisations dont sont victimes les personnes vivant avec le VIH. D’autant plus dans notre population d’étude, pour qui la séropositive au VIH semble encore une conséquence de leur homosexualité 22 comme ce fut le cas au début de l’épidémie. Ainsi, des études ont montré l’impact positif de la connaissance du TasP sur le niveau de stigmatisation du VIH parmi les HSH 8,23,24.Ces résultats militent pour une pédagogie renforcée et pour la production d’informations sur le TasP prenant en compte les connaissances effectives et adaptées à la diversité du public cible, quels que soient le statut VIH, la proximité ou pas à la communauté gay, le niveau socioéconomique et la LS.
Cette étude comporte des limites d’ordre méthodologique. Les enquêtes dites de convenance, basée sur le volontariat comme Eras, tendent à surreprésenter les hommes les plus identitaires 25,26. Aussi, nos résultats ne peuvent être généralisés à l’ensemble de la population des HSH vivant en France. Pour autant, le recrutement via les réseaux sociaux a permis de diversifier les profils sociodémographiques et affinitaires des répondants d’Eras et d’inclure des hommes plus distants de la scène gay, moins favorisés économiquement. Par ailleurs, bien que la formulation de la question sur la connaissance du TasP soit issue de l’enquête Européenne EMIS 13, le libellé indiquant d’emblée que la proposition était vraie a pu influencer les répondants et surestimer la part de connaissance, contrairement aux enquêtes qui demandent aux répondants de définir eux-mêmes ce qu’est le TasP 14.
Implications en santé publique
Au vu de nos résultats, beaucoup reste à faire pour promouvoir le TasP et rendre cette stratégie acceptable pour l’ensemble des HSH, tout en luttant contre les discriminations dont font l’objet les personnes vivant avec le VIH du fait de représentations erronées. Nos résultats confirment que la promotion du TasP doit atteindre les HSH qui ne sont pas déjà engagés dans une prise en charge du VIH ou de la PrEP, les HSH distants des modes de vie communautaires et ceux avec une faible LS.
Cela implique la conception de messages variés et adaptés et l’utilisation de différents supports et modes de diffusion. Ainsi, cette année, pour la journée annuelle de lutte contre le sida du 1er décembre 2021, Santé publique France diffuse, une nouvelle fois, la campagne sur la sérophobie dans laquelle la notion de TasP est abordée. Elle est destinée à la fois au grand public et aux HSH par une campagne digitale ciblée et dans les lieux de convivialité gay.
Prévention biomédicale du VIH
TasP (Treatment as Prevention) ou traitement comme outil de prévention.
Le traitement contre le VIH permet non seulement d’améliorer la santé des personnes vivant avec le VIH mais il constitue aussi une stratégie hautement efficace pour se protéger du VIH. Ainsi, les personnes vivant avec le VIH qui suivent un traitement antirétroviral, qui atteignent et maintiennent une charge virale indétectable au-delà de six mois, ne transmettent pas le VIH à leur(s) partenaire(s) sexuel(s). On appelle ce mode de protection le TasP (de l’anglais, Treatment as Prevention, « traitement comme outil de prévention »).
Prophylaxie pré-exposition (PrEP)
La prophylaxie pré-exposition, ou PrEP, est une stratégie de prévention qui consiste, pour une personne non infectée par le VIH, à prendre des médicaments antirétroviraux pour prévenir la transmission du VIH. La PrEP, qui peut se prendre en continu (un comprimé tous les jours) ou à la demande (des comprimés autour des rapports sexuels), nécessite une ordonnance délivrée par un médecin, qu’il exerce à l’hôpital, en CeGIDD (Centre gratuit d’information, de dépistage et de diagnostic) ou en ville ; elle est prise en charge par la sécurité sociale. Une personne sous PrEP bénéficie d’un suivi trimestriel.
Prophylaxie post-exposition (PPE) après une exposition récente (appelée aussi parfois TPE : traitement post-exposition)
La prophylaxie post-exposition, ou PPE, est un moyen de prévenir la transmission du VIH chez une personne non infectée par le VIH qui pourrait avoir été exposée au virus à la suite d’un rapport sexuel non ou mal protégé par exemple. Elle consiste à prendre des médicaments anti-VIH le plus tôt possible après une exposition potentielle au virus et au plus tard dans les 72 heures suivant l’exposition au VIH.
Pour plus d’informations :
Remerciements
Nous remercions l’ANRS – Maladies infectieuses émergentes pour son soutien, via notamment la mise à disposition d’un poste de moniteur d’études en sciences sociales ; Nicolas Etien, Bérengère Gall et Solange Brugnaux pour la qualité de leur travail dans la mise en œuvre de l’enquête ; nos partenaires associatifs pour leur soutien et relai de l’enquête dans leur réseau et l’ensemble des hommes gays et autres hommes qui ont des rapports sexuels avec des hommes d’avoir pris le temps de répondre à l’enquête.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
solidarites-sante.gouv.fr/IMG/pdf/Rapport_2010_sur_la_prise_en_charge_medicale_des_personnes_infectees_
par_le_VIH_sous_la_direction_du_Pr-_Patrick_Yeni.pdf
france.fr/beh/2017/29-30/2017_29-30_4.html
france.fr/beh/2021/20-21/2021_20-21_5.html




