Favoriser l’observance thérapeutique des patients en situation de grande précarité atteints de tuberculose-maladie : l’expérience de l’Équipe mobile de lutte contre la tuberculose du Samusocial de Paris, 2015-2018
// Encouraging compliance with treatment for tuberculosis patients in very precarious situations: the experience of the Paris Mobile Tuberculosis Control Team of the Samusocial, 2015-2018
Résumé
Introduction –
L’observance thérapeutique est un enjeu majeur de la réussite du traitement antituberculeux. Les personnes en situation de grande précarité associent de nombreux facteurs médico-sociaux de vulnérabilité compliquant la prise régulière d’un traitement. Le Samusocial de Paris a donc été à l’initiative de la création de l’Équipe mobile de lutte contre la tuberculose (EMLT) il y a 20 ans. Son but est d’apporter un soutien à l’observance thérapeutique des patients précaires atteints de tuberculose-maladie, tout au long de leur traitement. La particularité de cette équipe est de proposer une approche pluridisciplinaire et personnalisée, afin d’optimiser les chances de guérison.
Méthode –
L’objectif de cet article est de décrire les modes d’intervention de cette initiative unique en France. Nous décrirons les caractéristiques sociodémographiques, cliniques et microbiologiques de la population de nouveaux patients pris en charge dans notre dispositif entre le 1er janvier 2015 et le 31 décembre 2018. Les issues de traitement sont définies par le clinicien référent et les issues d’accompagnement sont classées comme favorables ou défavorables.
Résultats –
De 2015 à 2018, 691 nouveaux patients ont bénéficié d’un suivi par l’EMLT. À l’issue de l’accompagnement, le traitement était considéré comme achevé pour 584 patients (85,5%). Parmi les issues de l’accompagnement défavorables, on notait 8 décès (1,2%), 78 patients étaient perdus de vue (11,4%) – parmi lesquels 34 (5%) étaient perdus de vue depuis 12 mois et 44 (6,4%) avaient été transférés – et 13 patients (1,9%) avaient un traitement interrompu et non repris.
Conclusion –
Malgré le suivi complexe dans cette population, la majorité des patients accompagnés par l’EMLT parvient au terme de leur traitement. Notre hypothèse est qu’une approche multimodale pourrait favoriser l’observance thérapeutique. L’impact de ce type d’interventions sur les issues de traitement mérite d’être évalué par des études prenant en compte les vulnérabilités médico-sociales.
Abstract
Introduction –
Adherence to treatment is a major factor in the success of tuberculosis treatment. People in very precarious situations combine many medico-social factors of vulnerability that complicate regular treatment. The Paris Samusocial therefore initiated the creation of the Mobile Tuberculosis Control Team (EMLT) 20 years ago. Its aim is to provide support for the therapeutic adherence of precarious patients suffering from tuberculosis throughout their treatment. The particularity of this team is to propose a multidisciplinary and personalized approach, in order to optimize the chances of recovery.
Method –
The aim of this article is to describe the modes of intervention of this unique initiative in France. We will describe the sociodemographic, clinical and microbiological characteristics of the population of new patients followed in our system between January 1, 2015 and December 31, 2018. Treatment outcomes are defined by the referring clinician, and support outcomes are classified as favourable or unfavourable.
Results –
From 2015 to 2018, 691 new patients were followed up by the EMLT. At the end of follow-up, treatment was considered complete for 584 patients (85.5%). Unfavourable outcomes of the follow-up included 8 deaths (1.2%), 78 patients were lost to follow-up (11.4%) (of whom 34 (5%) had been lost to follow-up for 12 months and 44 (6.4%) had been transferred), 13 patients (1.9%) had treatment interrupted and not resumed.
Conclusion –
Despite the complex follow-up in this population, the majority of patients accompanied by the EMLTs complete their treatment. Our hypothesis is that a multimodal approach could promote treatment compliance. The impact of this type of interventions on treatment outcomes deserves to be assessed by studies taking into account medico-social vulnerabilities.
Introduction
Les inégalités sociales en matière de santé sont manifestes pour la tuberculose. Les personnes en situation de grande précarité, et notamment sans domicile fixe (SDF), sont considérablement plus exposées au risque de développer une tuberculose-maladie. L’incidence chez ces sujets était 29 fois supérieure à la population générale en France en 2017 (219 cas pour 100 000 habitants vs 7,5 cas pour 100 000 habitants) 1.
Dans cette population à risque, les conditions de vie et le besoin de satisfaire en priorité les besoins fondamentaux (se nourrir, se loger, se vêtir) compliquent le recours et l’accès effectif aux soins 2. Cela complique aussi la prise d’un traitement antituberculeux de façon quotidienne, essentielle à la guérison 3. Un des objectifs de la « Stratégie pour mettre fin à la tuberculose » de l’Organisation mondiale de la santé (OMS) est d’obtenir un taux de réussite du traitement antituberculeux d’au moins 90% pour les cas notifiés 4,5. Cet objectif peut sembler particulièrement difficile à atteindre pour les publics vulnérables. Dans ce travail, nous décrirons en détail les interventions proposées par l’équipe. Nous présenterons ensuite les caractéristiques de la population suivie, ainsi que l’issue de leur accompagnement par l’Équipe mobile de lutte contre la tuberculose (EMLT).
Modalités d’intervention de l’EMLT et objectifs
L’EMLT du Samusocial de Paris a été créée en l’an 2000. Elle est financée par l’Agence régionale de santé (ARS) Île-de-France et par la Direction de l’action sociale, de l’enfance et de la santé (DASES) de Paris. L’initiative contribue aux actions de lutte contre la grande exclusion en mettant en œuvre la démarche du Samusocial de Paris : « aller vers » les personnes ne recourant plus d’elles-mêmes aux soins et aux dispositifs d’aide 6. Il s’agit de la seule initiative destinée spécifiquement à ce public en France. Le programme Find & Treat 7 de « clinique mobile » à Londres accompagne un public similaire au dépistage de la tuberculose et à l’observance thérapeutique.
L’EMLT prend en charge les personnes présentant les caractéristiques suivantes :
–patients majeurs, atteints de tuberculose-maladie, isolés (sans enfant) ;
–en situation de grande précarité et présentant des facteurs de mauvaise observance thérapeutique ;
–résidant, domiciliés ou suivis à Paris (75) ou dans les départements de la petite couronne (92, 93 et 94).
L’équipe se compose de quatre infirmiers, deux intervenantes sociosanitaires, un médecin, une travailleuse sociale, une secrétaire et une chargée de mission. Un suivi personnalisé 8 et pluridisciplinaire est proposé aux patients pour les accompagner vers les soins, cibler les facteurs de risque de mauvaise observance et coordonner leur parcours de soins. Notre intervention se décline comme suit.
Au diagnostic, le clinicien émet une déclaration obligatoire (DO) à l’ARS et un signalement au Centre de lutte anti-tuberculose (Clat) du lieu de vie du patient. L’EMLT peut être mobilisée suite au dépistage de facteurs de vulnérabilité au cours de l’enquête du Clat ou à la suite d’un signalement de la part d’autres organismes partenaires : les services hospitaliers référents, les établissements de soins de suite et de réadaptation (SSR), les centres de détention ou les partenaires associatifs de terrain.
Un binôme infirmier et intervenante sociosanitaire de l’EMLT rencontre le patient le plus précocement possible. Cet entretien permet de tisser un lien de confiance privilégié et d’évaluer la capacité du patient à se mobiliser de façon effective dans son traitement. Ainsi, on évalue le degré de compréhension et d’autonomie du patient (compréhension du système de soins, représentations de la maladie et du traitement, niveau d’éducation, maîtrise du français), les comorbidités (co-infections, pathologies psychiatriques, dépistage des conduites addictives) pouvant compliquer le suivi. Une attention est portée aux problématiques sociales, juridiques et d’hébergement, sujets anxiogènes qui, lorsqu’ils ne sont pas résolus, peuvent engendrer des renoncements aux soins.
Un suivi dit de « terrain » est proposé pour les patients nécessitant un accompagnement soutenu. Grâce à la mobilité de l’équipe, le suivi peut se faire « hors les murs », au plus près du lieu de vie des personnes si nécessaire. Les patients plus autonomes sont accompagnés en « veille » : ils sont appelés mensuellement pour s’assurer du bon déroulé de leur suivi, avec la possibilité de renforcer leur accompagnement. L’accès à l’interprétariat en santé par téléphone est un support essentiel dans les accompagnements.
Les infirmiers s’assurent de l’observance thérapeutique par des entretiens téléphoniques et physiques réguliers. Ils réalisent les piluliers conjointement avec les patients à une fréquence adaptée à chacun. Ils effectuent des rappels des rendez-vous, une surveillance de l’apparition d’effets secondaires des traitements. Ils peuvent accompagner certains patients dont le suivi est complexe aux consultations spécialisées. Les infirmiers coordonnent le parcours de soins. Ce travail est mené en partenariat avec les services en amont décrits ci-dessus. L’EMLT peut agir en tant que médiateur lors de difficultés de prise en charge ou de fugues. Dans ce cas, la connaissance précise du mode de vie du patient, ses lieux de vie et d’hébergement habituels, ainsi que son réseau associatif, permettra de reprendre contact avec lui, afin d’éviter qu’il ne soit perdu de vue.
Le travail éducatif apporte un soutien à la réalisation des démarches pratiques (se repérer dans le parcours de soins, récupérer son traitement à la pharmacie, se déplacer dans les transports, chercher son courrier, etc.), apprentissages favorisant l’autonomisation des personnes. Un soutien matériel et financier peut être fourni pour l’alimentation et les titres de transport permettant de se rendre en consultation. Un accent particulier est mis sur l’accès aux moyens de communication via la mise à disposition des patients de recharges téléphoniques ou d’un téléphone portable.
L’objectif du travail social à l’EMLT est de s’assurer de l’ouverture des droits et plus particulièrement des droits à la couverture maladie. Par une expertise du réseau et des démarches concernant les personnes en situation de grande précarité, un travail de coordination et de soutien est effectué auprès du patient et des professionnels partenaires (hospitaliers, de l’hébergement, associatifs, juridiques, etc.). Le travailleur social de l’EMLT évalue, informe les patients sur leurs droits et les oriente selon les besoins (démarches de RSA, demandes de titre de séjour pour raisons de santé, recherche d’hébergement adapté, etc.).
L’accompagnement par l’EMLT s’achève lorsque le traitement antituberculeux du patient est arrivé à terme et que des relais médicaux et sociaux ont pu être effectués. Nous formulons l’hypothèse que ce type de prise en compte des facteurs de vulnérabilité par une approche multimodale pourrait favoriser l’observance thérapeutique du traitement antituberculeux.
Méthode
Population étudiée
Les patients nouvellement pris en charge par l’EMLT entre 2015 et 2018 sont décrits à travers leurs caractéristiques sociodémographiques et celles de leur maladie. L’issue de l’accompagnement a été observée du 1er janvier 2015 au 31 décembre 2019. Les données présentées ont été collectées de façon prospective dans une base de données ayant pour fonction l’élaboration de rapports d’activité à l’ARS.
Un cas est défini comme un patient dont le diagnostic de tuberculose-maladie a été posé par son clinicien référent 9, ayant débuté un traitement antituberculeux, répondant aux critères de prise en charge par l’EMLT tels que décrits en introduction, et qui a accepté notre suivi.
Procédures d’évaluation
L’issue de traitement a été renseignée en se basant sur l’évaluation réalisée par le clinicien référent. Les données ont donc été collectées à partir des courriers de consultation ou directement auprès du clinicien.
Les issues de nos accompagnements sont classées comme suit :
1) Issue d’accompagnement favorable : le clinicien référent juge que le patient est guéri. Le traitement peut être considéré comme achevé si au moins 80 % de la dose totale prescrite a été prise 9.
2) Issue d’accompagnement défavorable :
a) Le patient est décédé pendant la durée du traitement, toutes causes confondues.
b) Le traitement a été arrêté et non repris : un traitement pris à moins de 80% de la dose totale prescrite mais arrêté par décision médicale (en dehors des cas où le diagnostic de tuberculose a été infirmé).
c) Le patient est « perdu de vue » :
–un patient en cours de traitement pour lequel nous n’avons pas eu de nouvelles depuis 12 mois, malgré des recherches bimestrielles actives par l’équipe ;
–un patient dont le suivi a été transféré vers un nouveau lieu de prise en charge spécialisée (dans un autre pays ou un département hors du rayon d’action de l’EMLT), et pour lequel nous ne disposons pas de données sur l’issue finale du traitement.
Résultats
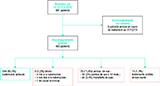
De 2015 à 2018, l’EMLT a suivi 691 nouveaux patients. Le nombre de nouveaux cas a augmenté de 1,8 fois entre 2015 (119 patients) et 2017 (214 patients). Au 31 décembre 2019, 683 patients avaient bénéficié d’un accompagnement mené jusqu’à son terme, tandis que 8 patients en bénéficiaient encore (traitement encore en cours) (figure 1).
 Agrandir l'image
Agrandir l'imageLes caractéristiques sociodémographiques des patients suivis et celles de leur maladie sont représentées dans le tableau. L’âge médian dans cette population était de 33,8 ans [26,7-42,6]. Le sex-ratio était de 9/1. Au diagnostic, le lieu de vie principal rapporté était la rue pour 236 d’entre eux (34%), un squat pour 145 sujets (21%), 130 (19%) étaient hébergés chez une tierce personne, et 69 sujets (10%) bénéficiaient d’un hébergement de type institutionnel. Au moins 234 patients (34%) étaient allophones et 254 patients (37%) présentaient au moins une comorbidité parmi les suivantes : cancer, diabète, cardiopathie, insuffisance respiratoire, infections à VIH, VHB et VHC actives, pathologie psychiatrique.
 Agrandir l'image
Agrandir l'imageUne tuberculose pulmonaire était retrouvée chez 395 patients (57%), 114 cas (16%) présentaient une forme extrapulmonaire et 182 (26%) une forme mixte (figure 2). L’examen microscopique était positif au diagnostic pour 306 patients (44%). La souche isolée présentait un phénotype sensible pour 470 personnes (68%), tandis que dans 10% des cas, la souche présentait une résistance de haut niveau (souche multirésistante, MDR, ou ultrarésistante, XDR).
 Agrandir l'image
Agrandir l'imageEntre 2015 et 2018, on constate que 584 patients (85,5%) avaient achevé leur traitement, correspondant à des issues d’accompagnement favorables comme défini plus haut. Parmi les issues défavorables, 8 patients (1,2%) étaient décédés, parmi lesquels 3 décès étaient imputés à la tuberculose. En outre, 78 patients (11,4%) étaient considérés comme perdus de vue : on restait sans nouvelles au terme d’un an de recherches pour 34 patients (5%), et le suivi était transféré pour 44 patients (6,4%) sans information sur l’issue du traitement. Enfin, 13 patients (1,9%) avaient un traitement arrêté et non repris. La durée médiane de traitement d’une tuberculose pulmonaire sensible était de 6,78 [6,1-9,2] mois.
Discussion
Le nombre de patients annuellement pris en charge par l’EMLT est en augmentation. Un nouveau poste d’infirmier a été alloué à l’équipe dans ce cadre en 2018. Cette augmentation est à placer dans le contexte d’un nombre croissant de cas de tuberculose en Île-de-France depuis 2016 (+8,2%) et plus particulièrement à Paris (+23,4% de 2015 à 2017) 10.
La population dite « SDF » est constituée de personnes présentant des parcours de vie très hétérogènes (grands exclus, migrants primo-arrivants, travailleurs pauvres, etc.) 11. Le diagnostic de la maladie peut entraîner une plus grande précarisation : une perte du logement, notamment pour ceux hébergés chez des tiers (19%) du fait de la stigmatisation liée à la tuberculose, ou une perte d’emploi. La saturation des dispositifs d’accueil en Île-de-France entraîne un allongement des durées moyennes de séjour en « Lits halte soins santé » (LHSS), en SSR, et en amont dans les services hospitaliers.
L’EMLT propose une diversité d’interventions sur l’observance thérapeutique 12,13 et une adaptation du niveau d’accompagnement à chaque patient suivi. L’équipe se positionne à l’interface entre l’approche mobile de terrain auprès du patient et le réseau médical et social les prenant en charge.
Des issues de traitement majoritairement favorables ont été observées dans cette population précarisée chez qui on pourrait s’attendre à des taux moins élevés. Ces données tendraient vers les valeurs cibles définies par l’OMS (85,5% vs ≥90%) 5. Il faut toutefois pondérer ces résultats. Les accompagnements sont en effet souvent très complexes. Nous ne disposons pas de données analysables sur le nombre d’épisodes de perdus de vue au cours de nos suivis. La complexité des accompagnements pourrait être approchée par la durée médiane de traitement sur le sous-groupe des tuberculoses pulmonaires sensibles, pour qui une durée de traitement standard de 6 mois est recommandée. Dans la population de notre étude, la majorité des patients présentant une tuberculose pulmonaire sensible ont une durée de traitement entre 6 et 9 mois (6,78 [6,1-9,2] mois), sans information disponible sur la durée initiale prévue selon la gravité de l’atteinte.
La population définie ici comme « perdue de vue » est probablement sous-estimée car elle ne compte pas les perdus de vue au signalement (16 patients), avant même toute intervention possible par l’EMLT, ni les patients ayant refusé d’être suivis par l’EMLT (3 patients). Néanmoins, nous avons choisi de classer les patients dont le suivi a été transféré dans les « perdus de vue », car nous ne disposons pas d’information sur leurs issues de traitement, ce qui surestime ce résultat. Le nombre de personnes correspondant à la population-cible de l’EMLT non signalée n’est pas connu et en conséquence, la comparaison avec les issues de traitement de ces personnes non-accompagnées n’est pas réalisable.
Conclusion
La majorité des patients accompagnés par l’EMLT ont une issue de traitement favorable (85,5%). Ce résultat est à nuancer car les suivis des patients précaires atteints de tuberculose maladie sont particulièrement complexes du fait des conditions de vie de ces personnes. De plus, la causalité des issues de traitement avec les interventions proposées par l’EMLT n’est pas prouvée. Notre hypothèse est que la prise en compte des déterminants sociaux dans la démarche de soins pourrait favoriser l’observance thérapeutique et la guérison. L’impact de ce type d’interventions sur les issues de traitement mériterait d’être évalué par des études prenant en compte les vulnérabilités médico-sociales.
Remerciements
Aux membres de l’EMLT : Tatiana Gaye, Stéphanie Giron, Aurélie Jaros, Pierre Kreitmann, Pauline Louaisil, Anne-Laure Muset,
Christelle Saussey, Olga Simonenko, Blandine Soumbou.
Nous aimerions aussi remercier les patients, ainsi que tous les partenaires impliqués dans leur prise en charge.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
full_report.pdf




