Tuberculose chez les personnes exilées : une prévalence élevée et un parcours de santé marqué par de nombreuses difficultés
// Tuberculosis in exiled people: high prevalence and a health trajectory marked by many difficulties
Résumé
Les personnes exilées récemment arrivées en France sont confrontées à la multiplication des facteurs de vulnérabilité pour la santé, notamment les obstacles à l’obtention d’une protection maladie, le faible recours à l’interprétariat en santé, l’absence d’hébergement et l’isolement social qui sont autant de freins à un accès à la prévention et aux soins. Entre 2009 et 2018, soit au cours des 10 dernières années, 11 968 personnes exilées ont bénéficié d’un suivi médical avec bilan de santé au Comede (Comité pour la santé des exilés), parmi lesquelles 53 cas confirmés de tuberculose maladie ont été retrouvés, soit un taux de prévalence global de 400 pour 100 000.
L’analyse des parcours de ces personnes exilées montre une forte instabilité voire une absence d’hébergement, des difficultés d’accès à une protection maladie, une instabilité juridique et administrative qui conduit à des retards de prise en charge et de dépistage. Pour atteindre un certain nombre de personnes en situation de grande précarité en marge du système de santé de droit commun, et renforcer ainsi les propositions de dépistage, des dispositifs d’accès aux soins et à la prévention, intégrant les démarches « d’aller-vers » ce public, ainsi qu’une approche globale tenant compte des co-facteurs de morbidité et des vulnérabilités sociales sont nécessaires.
Abstract
Exiled persons who have recently arrived in France are faced with a multiplication of factors of vulnerability for health, including obstacles to obtaining health protection, low use of health interpretation, lack of accommodation and social isolation, which are all obstacles to access to prevention and care. Between 2009 and 2018, i.e. over the last 10 years, 11,968 exiled persons have benefited from medical monitoring with a health check-up in the Comede, among whom 53 confirmed cases of tuberculosis disease were found, i.e. an overall prevalence rate of 400 per 100,000.
An analysis of the itinerary of these exiles shows a high level of instability, or even a lack of accommodation, difficulties in accessing health protection, and legal and administrative instability leading to delays in treatment and screening. In order to reach a certain number of people in a very precarious situation on the fringes of the common law health system, and thus to strengthen screening proposals, mechanisms for access to care and prevention that integrate “go to” approaches for this public and a global approach that takes into account the co-factors of morbidity and social vulnerabilities are necessary.
Introduction
Le terme « exilé » évoque le caractère contraint de la situation de migration, et notamment ses aspects psychologiques. L’expérience de l’exil signifie à la fois une perte d’affection et de protection, perte de l’identité familiale, sociale, professionnelle et des repères culturels et affectifs 1. Si elles partagent avec la population autochtone des difficultés d’accès aux soins, du fait des inégalités sociales de santé 2, les personnes exilées font face à des difficultés spécifiques, liées à la barrière linguistique et à leur précarité juridique et sociale 3, et présentent certaines particularités épidémiologiques, qui concernent en particulier les personnes récemment arrivées en France.
Les bénéficiaires du Comité pour la santé des exilés (Comede) sont des personnes exilées en situation de grande vulnérabilité et récemment arrivées en France, une population très exposée à la tuberculose.
À partir des données recueillies dans le cadre de l’observatoire du Comede, nous décrivons et analysons les caractéristiques sociodémographiques des personnes ayant effectué un bilan de santé incluant un dépistage de la tuberculose, puis les caractéristiques des malades et la distribution de la maladie au sein de cette population, et enfin les difficultés rencontrées dans l’accès aux soins, du dépistage à la mise en place d’un suivi médical spécialisé. Il s’agit d’identifier dans cette population des facteurs de risque et de protection au titre de la lutte antituberculeuse, dans un contexte psychique, social et juridique marqué par la dégradation des conditions de vie et des possibilités d’accès aux droits.
Repères épidémiologiques
Un tiers de la population mondiale est infectée par le bacille de Koch, dont 95% dans les pays en développement. Dans l’Union européenne, l’incidence moyenne était estimée à 10,7 cas/100 000 habitants/an en 2017. En France, l’incidence inférieure à 10 cas/100 000 habitants/an depuis plus de 10 ans masque cependant des disparités territoriales importantes, avec des taux nettement plus élevés à Mayotte, en Guyane et en Île-de-France.
À l’échelle nationale, l’incidence chez les personnes nées hors de France (40,1/100 000) est 17 fois supérieure à celle des personnes nées en France (2,4/100 000) pour les cas de tuberculose déclarés en 2018 4. Maladie sociale, la tuberculose affecte plus particulièrement les groupes les plus pauvres de la population, notamment les personnes sans domicile fixe chez qui l’incidence est d’environ 170/100 000. La maladie touche aussi les personnes incarcérées (incidence proche de 100/100 000) cumulant souvent de nombreux facteurs de vulnérabilité 5.
Méthodes
Au Comede, dans le cadre d’un partenariat mis en place en 1984 avec les laboratoires de la Ville de Paris, toutes les personnes suivies en médecine se voient proposer un bilan de santé centré sur le dépistage des maladies graves les plus fréquentes : psychotraumatismes, maladies chroniques et maladies infectieuses. Ce bilan ouvre la voie à un suivi de moyen terme sur le plan médical (11 mois en moyenne au cours des dernières années), et le cas échéant psychologique (15 mois), et sociojuridique (21 mois), permettant de créer les conditions d’un relais vers les services de droit commun de proximité du lieu de vie de ces personnes résidant dans l’ensemble de la région Île-de-France. Avec le consentement des personnes suivies, le bilan, les soins et l’accompagnement proposés se doublent d’un recueil de données démographiques et épidémiologiques destiné à l’observatoire du Comede sur la santé des exilés, soutenu notamment par le ministère de la Santé, et permettant la publication régulière au sein de revues de santé publique et sciences sociales.
Les données épidémiologiques (d’ordre médical, psychologique et social) recueillies en continu font l’objet d’un rapport annuel
d’observation, le cumul de certaines données sur plusieurs années permettant d’augmenter la puissance statistique des comparaisons
entre les différents groupes, notamment selon le sexe, l’âge et la région d’origine. L’ancienneté et la régularité du recueil
permettent également de décrire l’évolution des principaux facteurs de morbidité au sein de cette population, comme la progression
des troubles psychiques graves ou la diminution des principales maladies infectieuses. S’agissant de la tuberculose, le taux
de prévalence a diminué de moitié depuis 2001, où il se situait à 800 pour 100 000.
Le bilan de santé comporte notamment une
radiographie de thorax pour tous et un test IGRA (Quantiferon®) pour les mineurs, afin de dépister et traiter les infections tuberculeuses latentes.
Le recueil de données est effectué dans une base de données développée par le Comede sous le logiciel Access®, les résultats faisant l’objet d’analyses statistiques annuelles. Les degrés de signification des différences observées sont
calculés par le test du Chi2 à l’aide du logiciel Epi info®. Entre 2012 et 2017,
le bilan de santé a été pratiqué par 94% des patients accueillis (non proposé dans 5% des cas, et refus
du patient dans 1% des cas).
Résultats
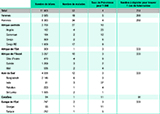
Entre 2009 et 2018, soit au cours des 10 dernières années, 11 968 sujets – 3 585 femmes et 8 383 hommes – ont bénéficié d’un suivi médical avec bilan de santé au Comede. Majoritairement des hommes (70%), jeunes (âge médian 31 ans, moyen 33 ans), ces personnes sont originaires de 104 pays, principalement d’Asie du Sud (34% au total : 18% du Bangladesh, 13% du Sri Lanka), d’Afrique de l’Ouest (27% : Guinée 11%, Mali 5%, Côte d’Ivoire 4%, Mauritanie 4%), d’Afrique centrale (23% : Congo RD 16%, Congo 3%), d’Europe de l’Est (6%) et d’Afrique de l’Est (3%). Récemment arrivés en France (médiane 1 an et moyenne 2 ans avant le recours au Comede), ils et elles résidaient quasi-exclusivement en région Île-de-France. Les deux tiers vivaient seuls, sans membre de famille. En matière de formation initiale, 66% de ces exilés déclaraient avoir suivi des études, soit secondaires (47%, dont formation professionnelle), soit universitaires (19%), et 26% avait fait des études primaires, alors que 8% n’avaient eu aucune formation. Les deux tiers de ces personnes exerçaient une profession dans le pays d’origine (33% étaient sans profession, cette proportion incluant les étudiants). Les professions le plus souvent déclarées étaient celles de commerçants (19%), employés (14%) et professions intermédiaires (8%).
Sur la période étudiée, le recueil de données épidémiologiques mentionnait 58 références à une tuberculose maladie. Vérification faite au sein des dossiers médicaux, 2 situations correspondaient à une infection latente et, dans 3 autres situations, le diagnostic de tuberculose n’a pas été confirmé. Les données suivantes portent sur les 53 cas confirmés de tuberculose maladie parmi les 11 968 patients ayant eu un bilan de santé, soit un taux de prévalence de 400 pour 100 000. Ce taux situe la tuberculose au 12e rang des maladies graves les plus fréquentes au Comede, 50 fois moins que les psychotraumatismes, 20 fois moins que les maladies cardiovasculaires ou l’infection par le VHB, 4 fois moins que l’infection par le VHC ou par le VIH.
Le taux de prévalence est un peu plus élevé chez les femmes (500 pour 100 000) que chez les hommes (400/100 000, voir tableau). La maladie est significativement plus fréquente parmi les personnes exilées originaires d’Afrique centrale et des Caraïbes (respectivement 1 000 et 1 100 pour 100 000 versus 300 pour les autres principales régions d’origine, p<0,001). Les 53 malades déclaraient 18 nationalités, les plus hauts taux de prévalence concernant le Congo Démocratique et la Côte d’Ivoire (900), le Cameroun (1 200), et particulièrement l’Angola (2 500) et l’Inde (3 700). Le diagnostic est survenu peu de temps après l’arrivée en France (médiane 4 mois, moyenne 14 mois). Au total, 6% des malades avaient eu un diagnostic et un traitement avant l’arrivée en France, et 21% des diagnostics et traitements avaient été faits en France avant le recours au Comede. Pour ces derniers, les médecins du Comede ont vérifié la bonne conduite du traitement, soit en orientant sur une consultation spécialisée, soit en contactant les services ayant traité les patients auparavant. Parmi les 53 personnes malades, 71% avaient fait des études au-delà du primaire et 76% exerçaient une profession dans le pays d’origine, soient des taux supérieurs aux autres patients suivis sur la période.
auprès de 11 968 patients entre 2009 et 2018 au Comede
 Agrandir l'image
Agrandir l'imageParmi les 53 cas confirmés, 43 dossiers ont fait l’objet d’une étude approfondie concernant le mode de découverte de la maladie, la forme clinique et le lieu de prise en charge : 13 patients ont été diagnostiqués à la suite du bilan de santé, sans symptômes particuliers. Au moins 10 patients présentaient une altération de l’état général lors de la première consultation, au moins 8 patients une toux. Plus rarement, certains avaient pour signe d’appel une adénopathie, une dyspnée ou une douleur abdominale ou rachidienne. On distinguait 25 tuberculoses pulmonaires seules, 8 tuberculoses ganglionnaires, 3 tuberculoses avec atteinte pleurale, 1 péricardite tuberculeuse, 4 spondylodiscites tuberculeuses (mal de Pott) et 2 tuberculoses péritonéales. Les principales comorbidités étaient un psychotraumatisme (5 personnes), une coïnfection par le VIH (4 cas), une co-infection chronique par le VHB, active (5 cas) ou ancienne immunisée (3 cas). Tous les patients ont été pris en charge dans des services de maladies infectieuses, médecine interne ou pneumologie de centres hospitaliers en Île-de-France, ces différences n’étant pas significatives sur le plan statistique en raison du petit nombre de malades.
Comme l’ensemble des patients du Comede, ces personnes malades sont confrontées à un cumul de facteurs de vulnérabilité sociale, facteurs largement associés entre eux. La situation est particulièrement préoccupante sur le plan de l’hébergement, dont 32% sont dépourvus (versus 26% des autres patients suivis, p=0,31), alors que 61% disposent d’un hébergement précaire (versus 71%, p=0,09). La quasi-totalité des malades ont des ressources financières inférieures au plafond de la CMU (97% versus 89% des autres patients, p=0,09), et se trouvent en situation précaire sur le plan du séjour (91% dans les deux groupes). Principal obstacle à l’accès aux soins, l’absence de protection maladie est constatée chez plus des trois quarts des personnes (77% dans les deux groupes). Conséquence fréquente de l’exil et de violences subies tout au long du parcours d’exil 6, l’isolement relationnel concerne plus d’un quart des malades (26% d’entre eux versus 24% des autres patients n’ont pas de proche « avec qui partager leurs émotions »). Les autres facteurs de vulnérabilité sociale les plus souvent retrouvés sont les obstacles linguistiques (28% des malades ne sont pas francophones, versus 39% des autres patients), et les restrictions alimentaires pour des raisons financières (21% dans les deux groupes n’ont pu manger à leur faim lors des derniers jours). Définie par la présence au moins de 5 facteurs de vulnérabilité, la situation de détresse sociale concerne 28% des malades atteints de tuberculose, et 25% des autres patients du Comede.
Discussion
La population suivie par le Comede est constituée des personnes exilées parmi les plus vulnérables sur le plan psychologique (avec une grande fréquence des antécédents de violences subies), social et juridique, et cela à une période (durant les premiers mois ou années d’exil) où les facteurs de vulnérabilité sont les plus élevés. Cette population est notamment constituée de personnes originaires de régions et pays moins représentés au sein de la population générale des personnes migrantes en France, avec des indices de développement humain faibles et des indicateurs de santé particulièrement dégradés. Ces éléments doivent être pris en compte dans l’analyse des résultats de cette étude, ainsi que dans la comparaison avec d’autres groupes de migrants/exilés résidant en France depuis plus longtemps et plus avancés dans le « parcours d’accueil et d’intégration ».
Les résultats de l’étude confirment en premier lieu une prévalence de la tuberculose particulièrement élevée chez ces personnes exilées, en lien d’une part avec la forte incidence de la maladie dans les pays d’origine et, d’autre part, avec les conditions de précarité du parcours d’exil incluant la période d’arrivée en Europe et en France, avec notamment le passage par des camps de réfugiés. En outre, ces données mettent en relief les inégalités sociales de santé qui touchent les exilés, et conditionnent l’accès à la prévention et aux soins dans la plupart des parcours analysés. Les situations étudiées se caractérisent dans leur très grande majorité par une forte instabilité de l’hébergement, associée à une insécurité juridique et administrative liée à la mise en œuvre d’une demande d’asile ou d’un droit au séjour. Sans pouvoir être directement comparable, du fait de la particulière vulnérabilité sociale à laquelle sont exposées les personnes exilées suivies au Comede, la population migrante est surreprésentée parmi les cas de tuberculose maladie déclarés en 2018 4 (voir supra Repères Épidémiologiques).
La conjonction de ces facteurs de vulnérabilité occasionne, dans certains cas, une errance sur le territoire français et européen qui complexifie la prise en charge de la tuberculose, voire les possibilités de la dépister (exemple 1). Les résultats de cette étude montrent également que 30% des personnes atteintes de tuberculose ont été dépistées par le bilan de santé alors qu’elles ne déclaraient pas de symptôme, ce qui confirme l’intérêt de la proposition de dépistage systématique. Ce dépistage doit être proposé le plus tôt possible dans le parcours d’accueil de ces personnes, en raison notamment du risque de contagion d’une partie de ces malades, avec plus de la moitié des atteintes pulmonaires (25 sur 43). Or, si la plupart des cas ont effectivement été dépistés précocement (médiane de 4 mois après l’arrivée en France), l’écart avec la moyenne (14 mois) évoque le caractère tardif de la découverte de la maladie dans certains cas.
Errance diagnostique dans le cadre d’une demande d’asile en procédure Dublin, janvier 2018
Monsieur B, 27 ans, est originaire du Soudan et a fui la guerre au Darfour. Il est suivi au Comede en médecine générale et en psychothérapie pour un syndrome psychotraumatique. Comme de nombreux demandeurs d’asile, sa situation sociale et administrative est difficile : sous procédure Dublin car il est passé par l’Italie pour entrer en France, il vit sans domicile au campement de La Chapelle, en alternance avec de courtes mises à l’abri en hébergement d’urgence.
Hospitalisé pour altération de l’état général, toux, sueurs nocturnes, une radiographie de thorax suspectant une tuberculose est pratiquée. Durant cette hospitalisation, il est convoqué par la Préfecture. Il reçoit pour s’y rendre une permission médicale de sortie, et lui sont remis au cas où il serait expulsé en Italie, des papiers médicaux traduits en italien stipulant la suspicion de tuberculose et la nécessité de poursuivre les explorations en Italie. Monsieur sera bel et bien placé en détention à la suite de sa convocation en Préfecture, et considéré comme « sortant contre avis médical » en hospitalisation. Il reviendra au Comede un mois et demi plus tard, après avoir été expulsé en Italie, sans y avoir bénéficié de prise en charge médicale, et avoir pris un bus pour revenir en France.
Après deux mois d’errance dans une situation de santé potentiellement grave pour lui-même et contagieuse pour autrui, il vit de nouveau à La Chapelle. Considéré comme « en fuite » dans la procédure Dublin et sans ressources, il refuse désormais de finaliser les explorations à l’hôpital de peur d’être de nouveau renvoyé en préfecture.
Le rapport 2016 de l’observatoire de Médecins du monde France 7 fait état d’un taux de prévalence global de tuberculose de 447 pour 100 000 parmi des personnes en situation de précarité, ce qui est comparable aux données relevées par l’observatoire du Comede. Il démontre également combien l’instabilité des lieux de vie des personnes en bidonvilles met en échec la continuité des traitements des patients atteints de tuberculose. L’expulsion des habitants de bidonvilles sans proposition de relogement – et l’interruption des traitements qui en résulte – provoque alors un risque de développement de tuberculose résistante et de renoncement aux soins dus à l’éloignement géographique généré par l’expulsion. Une errance dans le parcours de soins conduit à des problèmes d’observance qui peuvent contribuer à l’apparition de résistances aux traitements anti-tuberculeux.
Sur les dossiers analysés rétrospectivement au Comede, l’issue de tous les traitements antituberculeux initiés à l’extérieur du Comede n’est pas connue car de nombreux patients ont été orientés par le Comede vers des services spécialisés à proximité de leur lieu de vie. En effet, dans le cas de la tuberculose, le suivi au Comede s’effectue sur un temps plus court que dans d’autres situations : une fois le bilan de santé effectué, les patients sont orientés rapidement vers les services de maladies infectieuses et le Centre de lutte anti-tuberculose (Clat). Ceux-ci réalisent les bilans d’extension, la confirmation bactériologique et la mise en place du traitement et de son suivi. En l’absence de comorbidités, les patients ne sont donc plus nécessairement suivis au Comede par la suite. En revanche, des situations sociales complexes, des difficultés d’accès aux soins, des comorbidités telles qu’un syndrome psychotraumatique conduisent à prolonger le suivi au Comede.
L’observation du Comede souligne par ailleurs la fréquence des obstacles dus à la langue et la faiblesse du recours à l’interprétariat
par les établissements de santé. Dans le cas des patients allophones en situation de vulnérabilité, la complexité du parcours
de soins ne peut souvent être surmontée que par la mobilisation de différents acteurs sensibilisés aux problématiques du contexte
d’exil et de précarité, comme l’illustre le parcours de cette patiente somalienne atteinte de tuberculose, autour de laquelle
se sont mobilisés :
le Comede, un centre médico-psychologique (CMP), un service des maladies infectieuses et l’équipe mobile
de lutte antituberculeuse du Samusocial (exemple 2) dans une prise en charge globale médico-psycho-sociale.
Prise en charge pluridisciplinaire mobilisant différents acteurs de santé, octobre 2018
Madame A, 29 ans, a quitté la Somalie en 2016, fuyant la menace de groupes armés. Durant son trajet, elle passe 12 mois en prison en Libye durant lesquels elle subit des violences physiques et sexuelles. Elle parvient en Italie, où elle reste 1 an, dont 9 mois dans la rue, sans accès aux soins. Son état général et psychique s’altère alors progressivement, jusqu’à devenir critique à son arrivée en France en juillet 2018. Elle est alors logée dans un hôtel du Samu social au nord de Paris.
En consultation de médecine générale au Comede, elle présente un syndrome psychotraumatique très sévère, ainsi qu’un syndrome dépressif avec une tristesse marquée de l’humeur, une anorexie et une anhédonie. Un traitement médicamenteux est initié et elle est adressée à un centre médico-psychologique (CMP) pour une prise en charge psychiatrique avec interprète en Somali.
À l’examen clinique au Comede, elle présente un amaigrissement dans un contexte de violence et de grande précarité depuis 2 ans, ainsi qu’une toux intermittente depuis la Libye. Dans le bilan de santé proposé, la radiographie du thorax révèle une image suspecte de tuberculose. Elle est alors rapidement adressée au Clat, qui organise une hospitalisation en service de maladies infectieuses. Le scanner thoracique retrouve des adénopathies médiastinales et une opacité pulmonaire compatibles avec une tuberculose pulmonaire. Elle est ré-hospitalisée et un traitement antituberculeux est initié. Elle est alors suivie par l’équipe mobile de lutte antituberculeuse (EMLT) du Samusocial qui permet d’accompagner la patiente dans sa bonne observance médicamenteuse et ses rendez-vous médicaux.
Demandeuse d’asile, madame A est placée en procédure Dublin car elle est passée par l’Italie pour entrer en France. Au vu de son état de santé fortement dégradé et des soins entrepris, un recours contre le retour en Italie est réexaminé au tribunal administratif. Avec l’appui de plusieurs certificats médicaux, elle est finalement placée en procédure normale de demande d’asile, et peut donc débuter ses démarches en France.
Madame A parle uniquement le somali. Toutes les structures qui l’accompagnent : le collectif citoyen, le Comede, le CMP, le service des maladies infectieuses et l’EMLT, ont fait appel à l’interprétariat professionnel ce qui a permis une prise en charge optimale. Sans interprétariat, les liens de confiance créés et les orientations spécialisées multiples n’auraient pu se faire.
L’état de santé physique et mental de madame A s’est amélioré progressivement.
Le développement et le financement de dispositifs de droit commun permettant un accès aux personnes sans protection maladie et appliquant une approche pluridisciplinaire, avec le recours à l’interprétariat professionnel, permettraient de toucher un plus grand nombre de personnes exilées. La généralisation de l’accès à l’interprétariat en santé est primordiale pour conduire des actions de prévention et de soins auprès de ce public. L’accès à la protection maladie devrait être généralisé et accéléré, contrairement aux dispositions votées en fin d’année 2019 8, qui ont instauré des délais de carence visant à retarder le droit à l’Assurance maladie pour les demandeurs d’asile, ainsi que le droit à l’aide médicale de l’État pour les personnes sans-papiers, délais pouvant aller jusqu’à plus de 6 mois après l’arrivée en France.
Un certain nombre de personnes en situation de grande précarité, et pas seulement des exilés, demeurent en marge du système de santé de droit commun, et parfois même des dispositifs de santé associatifs, en raison de leur lieu de vie, de leur mode de vie ou de pratiques dites à risque. Dès lors, davantage de dispositifs d’accès aux soins et à la prévention intègrent les démarches « d’aller-vers » ce public, en inversant la démarche de la rencontre 9 avec l’intervenant social ou de santé. Ce n’est pas la personne qui se déplace à une consultation, mais l’intervenant qui se rend sur les lieux de vie : lieux d’habitat (bidonvilles, à la rue, centres d’hébergement…), lieu d’activité (de prostitution par exemple).
Promue, à l’instar de l’interprétariat professionnel, par la loi de modernisation de notre système de santé (LMSS) du 26 janvier 2016 10, la médiation en santé intègre la démarche « d’aller vers » le public, mais également celle « d’aller vers » les professionnels de santé et leurs représentations, constituant ainsi une interface temporaire permettant l’accès au système de santé des personnes qui en sont le plus éloignées.
Conclusion
Les symptômes liés à la tuberculose ne sont pas toujours mis en avant dans les motifs initiaux de consultation au Comede. Plus largement, les maladies infectieuses, dont la tuberculose, sont peu connues des patients au moment de leur arrivée en France. Celles-ci sont découvertes dans le cadre du bilan de santé, légitimant ainsi une proposition systématique de dépistage, dans le cadre du parcours de santé des migrants recommandé par le ministère de la Santé 11. La précarité et la migration dans un contexte contraint peuvent être considérées comme des facteurs qui exposent davantage au risque de tuberculose. Ce dépistage doit donc être facilité par tout moyen, en mobilisant les dispositifs de droit commun, sous la responsabilité des Agences régionales de santé et des Conseils départementaux (par le biais des Clat), ou les dispositifs adaptés (centres de santé en direction des personnes exilées, démarches « d’aller-vers » et de médiation). Au-delà du dépistage, il s’agira ensuite de favoriser une approche globale de la prise en charge, tenant compte des co-facteurs de morbidité et des obstacles liés au contexte de vulnérabilité sociale, qu’elle s’attachera à lever avec l’objectif d’une intégration dans le système de soins 12.
Liens d’intérêts
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
Citer cet article
une prévalence élevée et un parcours de santé marqué par de nombreuses difficultés. Bull Epidémiol Hebd. 2020;(10-11):203-9. http://beh.santepubliquefrance.fr/beh/2020/10-11/2020_10-11_2.html




