Fragilité et consommation de médicaments en population âgée
// Frailty and medication use in the elderly
Résumé
Introduction –
Le terme de fragilité est proposé en gériatrie pour définir la conséquence clinique du déclin d’une multitude de fonctions physiologiques au cours du vieillissement, dont le cumul expose la personne âgée à un risque accru de chute, d’hospitalisation, de déclin fonctionnel et de décès. Des études montrent que la fragilité augmente la probabilité de recourir aux soins ambulatoires et la dépense de santé correspondante.
Méthodes –
À partir des données l’Enquête santé et protection sociale 2012 enrichies des dépenses de santé de l’Assurance maladie, cette étude analyse la consommation de médicaments en valeur (dépense ambulatoire de pharmacie) et en volume (nombre de boîtes de médicaments délivrées sur l’année) en fonction du phénotype fragile (robuste, pré-fragile, fragile). L’analyse a été réalisée parmi 1 890 sujets âgés de 65 ans et plus ayant eu au moins un remboursement de médicaments en 2012, en tenant compte de leurs caractéristiques sociodémographiques et de santé dans des modèles GLM (Generalized Linear Model).
Résultats –
En moyenne, la dépense de pharmacie d’un sujet « fragile » est plus élevée de 287 € par an que celle d’un sujet « robuste ». À nombre de molécules égal, les sujets « fragiles » se voient délivrer en moyenne 17 boîtes de médicaments supplémentaires par an.
Conclusion –
Cette étude montre que les sujets « fragiles » ont une dépense ambulatoire de pharmacie plus importante que les sujets non-fragiles et que cette différence réside en partie dans l’augmentation du nombre de boîtes délivrées aux sujets « fragiles ». Une hypothèse pouvant expliquer ce résultat serait la perception, par les médecins, de la fragilité comme une forme de sévérité des pathologies connexes.
Abstract
Background –
In geriatrics, frailty is defined as the clinical consequence of the decline of multiple physiological functions with aging, which increases the risk of falls, hospitalization, functional decline, and death in old people. Studies have shown that frailty increases the likelihood of using ambulatory care and the corresponding health care expenditures.
Methods –
Using data from a unique dataset from the Health, Health Care and Insurance Survey 2012, that combines respondents’ National Health Insurance data on ambulatory care expenditures, this study analyzes medication use in terms of value (ambulatory pharmacy expenditure) and volume (number of boxes of drugs delivered during the year 2012) depending on frailty phenotype (robust, pre-frail, frail). The analysis was performed among 1,890 subjects aged 65 years and over who have had at least one drug reimbursed in 2012, and takes into account socio-demographic and health characteristics of the subjects in Generalized Linear Models (GLM).
Results –
On average, frail people spend 287 € more on drugs than robust people annually. At equivalent number of drugs, frail people receive on average 17 additional boxes of drugs per year.
Conclusion –
This study shows that frail people have increased pharmacy expenditures and that this difference is partly explained by the increase in the number of boxes delivered to frail subjects. One hypothesis explaining this result is the possibility that frail people use more drugs than robust people because physicians perceive frailty as a form of severity of related comorbidities.
Contexte
Le terme de fragilité est proposé en gériatrie pour définir la conséquence clinique du déclin d’une multitude de fonctions physiologiques au cours du vieillissement, dont le cumul expose la personne âgée à un risque accru de chute, d’hospitalisation, de déclin fonctionnel et de décès. Les bases du phénotype fragile ont été définies dans les années 2000 grâce aux résultats d’une étude épidémiologique nord-américaine. Fried et coll. caractérisent la fragilité au travers de cinq indicateurs opérationnels : fatigue déclarée, amaigrissement involontaire, bas niveau d’activité physique, lenteur de la marche et faiblesse musculaire 1. Depuis, le concept de fragilité fait l’objet de nombreuses recherches visant à mieux définir, comprendre et prendre en charge cet état d’instabilité qui offre des possibilités d’intervention et de prévention pour le médecin qui sait le repérer.
Des études s’intéressant au recours aux soins en population âgée ont montré que la fragilité augmentait la probabilité de recourir aux soins hospitaliers et ambulatoires. Par exemple, les consultations médicales, les soins infirmiers et la kinésithérapie sont plus fréquents chez les sujets fragiles par rapport aux sujets non-fragiles dans une étude australienne en population âgée masculine 2. En France, les données de l’Enquête santé et protection sociale (ESPS) 2012 montrent que la fragilité augmente plus particulièrement les dépenses de santé relatives aux prestations sanitaires 3, ces dernières étant essentiellement constituées de médicaments et matériel médical. Les études observationnelles suggèrent en effet une médication plus importante des sujets fragiles, d’en moyenne 2 à 3 médicaments de plus par rapport aux sujets non-fragiles 4.
Dans cet article, nous revenons sur les données de l’enquête ESPS 2012 appariées aux dépenses de santé de l’Assurance maladie. La richesse des informations disponibles rend possible l’étude plus précise de la consommation de médicaments en fonction de la fragilité, indépendamment des autres mesures d’état de santé, tout en étant représentatif de la population âgée vivant à domicile en France métropolitaine. L’originalité de l’approche repose sur une analyse de la consommation de médicaments à la fois en valeur (dépense ambulatoire de médicaments) et en volume (nombre de boites de médicaments).
Méthode
Population d’étude
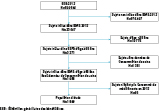
Nous utilisons les données de l’enquête ESPS de l’Institut de recherche et de documentation en économie de la santé (Irdes). L’enquête ESPS est représentative d’environ 95% des personnes vivant en ménage ordinaire (à l’exclusion des personnes en institutions). Les sujets analysés sont ceux de 65 ans et plus pour lesquels on dispose des données de consommation de soins de l’Assurance maladie et pour lesquels on relève au moins un remboursement de médicaments en 2012 (figure 1).
Données collectées
Les données collectées par questionnaire permettent de décrire la santé, les habitudes de vie, les conditions socio-économiques et d’accès aux soins des sujets interrogés (http://www.irdes.fr/esps). Les cinq dimensions du phénotype fragile de Fried et coll. 1 sont définies à partir de données déclaratives :
–fatigue : sentiment de faiblesse généralisée, de lassitude ou de manque d’énergie ;
–amaigrissement : perte de poids involontaire d’au moins 5% du poids en 12 mois ;
–bas niveau d’activité physique : pas de pratique habituelle de la marche à pied, du vélo ou d’un autre sport ;
–altération de la mobilité : difficulté à monter et descendre un escalier ou difficulté à marcher 500 mètres ;
–faiblesse musculaire : difficulté à soulever un sac de 5 kg ou à se baisser/s’agenouiller.
Les sujets présentant au moins trois critères étaient considérés « fragiles », ceux présentant un ou deux critères étaient considérés comme « pré-fragiles », et les autres (ceux ne présentant aucun critère) étaient les « robustes ». Des imputations simples sur l’âge et le sexe ont été utilisées pour traiter les données manquantes concernant un ou plusieurs critères de fragilité (29,3% des sujets).
Les prescriptions de médicaments pour l’année 2012 ont été documentées à partir des données de remboursement par l’Assurance maladie grâce à l’appariement des bases avec le Système national d’information inter-régime de l’Assurance maladie (Sniiram). Plusieurs variables ont ainsi pu être construites :
–la dépense ambulatoire de médicaments ;
–le nombre total de boîtes de médicaments délivrées au cours de l’année ;
–le nombre total de molécules différentes délivrées au cours de l’année, soit le nombre de codes ATC de niveau 7 différents pour un même individu (la classification Anatomique, Thérapeutique, Chimique permet de classer les médicaments selon l’organe sur lequel ils agissent et leurs caractéristiques thérapeutiques et chimiques).
Statistiques
Les statistiques descriptives utilisent des prévalences pour les variables qualitatives (dont la fragilité) et des moyennes +/- écart-type pour les variables quantitatives (dont la consommation de médicaments en valeur et en volume). Deux modèles statistiques sont utilisés suivant qu’ils sont destinés à l’analyse de la consommation en valeur ou en volume. Dans le premier cas, la variable dépendante est le montant des dépenses annuelles relatives à la consommation de médicaments réalisée dans le secteur ambulatoire. Dans le second cas, la variable dépendante est le nombre de boîtes délivrées au cours de l’année. Les mêmes variables sont introduites dans les deux modèles et regroupées en trois groupes : la mesure du phénotype de fragilité (robuste, pré-fragile, fragile), le nombre de molécules différentes délivrées dans l’année et une série de variables de contrôle (âge, sexe, éducation, besoin d’aide dans les activités basiques et instrumentales de la vie quotidienne [5 AVQ et 7 AIVQ], maladies chroniques : respiratoires, cardiovasculaires, ostéo-articulaires, diabète, allergie, dépression, cirrhose). Les deux modèles sont estimés selon la même spécification, courante dans la littérature : une régression GLM (Generalized Linear Model) avec une fonction de lien logarithmique et une variance des estimateurs de loi Gamma afin d’accommoder une distribution de la consommation en valeur et en volume fortement asymétrique (oblique à gauche) 5. Les régressions prennent en compte les poids de sondage de chaque individu. Les résultats sont reportés sous la forme d’effets marginaux, respectivement en euros et en nombre de boîtes.
Résultats
L’analyse a porté sur 1 890 sujets âgés de 65 ans et plus inclus dans ESPS 2012 (âge moyen 75 +/– 7 ans), dont 53,1% de femmes. La fragilité et la pré-fragilité concernaient respectivement 12,1% et 41,8% de la population d’étude (respectivement 14,8% et 43,1% après prise en compte des poids de sondage). Les caractéristiques de la population d’étude sont décrites dans le tableau 1.
Les statistiques descriptives indiquent que la consommation de médicaments augmente avec le statut de fragilité. Les sujets « robustes », ceux n’ayant aucun des critères du phénotype fragile, reçoivent en moyenne 12 +/- 7 molécules différentes par an. Ce chiffre passe à 15 +/- 8 chez les « pré-fragiles » et 18 +/- 9 chez les « fragiles ». Les « robustes » ont une dépense ambulatoire de médicaments de 758 € en moyenne, pour une moyenne de 68 boîtes de médicaments délivrées durant l’année 2012. Ces chiffres passent à 1 078 € / 99 boîtes chez les « pré-fragiles » et atteignent 1 619 € / 156 boîtes chez les « fragiles ». Des différences d’âge, de sexe et de morbidité pourraient expliquer ce gradient. En effet, le tableau 1 montre que les « fragiles » sont relativement plus âgés, que la fragilité est plus fréquente chez les femmes et que les « fragiles » déclarent plus de maladies chroniques que les non-fragiles. Cependant, les figures 2 et 3 montrent que l’association entre fragilité et consommation de médicaments en valeur et en volume se vérifie chez les hommes et les femmes, avant et après 75 ans. La prise en compte des autres caractéristiques individuelles, comme les maladies chroniques, requiert l’utilisation de modèles multivariés.
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'imageLes résultats des modèles multivariés indiquent que la dépense ambulatoire de médicaments augmente significativement avec le nombre de médicaments prescrits (+88 € par molécule supplémentaire en moyenne), les incapacités et lorsque les sujets déclarent une maladie cardiovasculaire ou un diabète. En revanche, elle est moindre chez les femmes (-286 € par an en moyenne). Le nombre de boîtes de médicaments délivrées sur l’année est influencé par ces mêmes facteurs, à la différence qu’il n’est pas influencé par le sexe mais par l’avancée en âge (+1,3 boîte par année d’âge supplémentaire en moyenne). Après prise en compte de ces différents facteurs, la fragilité demeure associée à une consommation plus forte de médicaments en valeur et en volume (tableau 2). Dans le détail, on observe que les « fragiles » dépensent en moyenne 287 € de plus par an en médicaments par rapport aux sujets « robustes », toutes choses égales par ailleurs, et qu’ils reçoivent en moyenne 17 boîtes de médicaments en plus par an par rapport aux sujets « robustes », à nombre de molécules équivalent.
 Agrandir l'image
Agrandir l'imageDiscussion
Cette analyse montre que le statut « fragile » influence à la hausse la consommation de médicaments, en valeur et en volume, et cela après prise en compte des caractéristiques sociodémographiques et de santé des sujets âgés de 65 ans et plus inclus dans l’analyse. En moyenne, la dépense de médicaments d’un sujet « fragile » est plus élevée de 287 € par an que celle d’un sujet « robuste ». Ce résultat est d’autant plus intéressant qu’il est « à nombre de molécules équivalent », ce qui signifie que pour le même nombre de médicaments prescrits, les sujets « fragiles » accusent des dépenses plus élevées. Au moins deux raisons peuvent être invoquées : (i) les « fragiles » reçoivent des « paniers » de médicaments différents, potentiellement plus chers, ou (ii) les « fragiles » consomment plus de médicaments en volume, parce que les traitements leur sont donnés plus longtemps ou à des posologies plus importantes dans le cadre des traitements chroniques. La seconde hypothèse semble plausible puisque l’on observe que les sujets « fragiles » se voient délivrer en moyenne 17 boîtes de médicaments supplémentaires par an. Cette analyse en volume apporte des éléments complémentaires par rapport à ce qui est décrit dans la littérature sur le fait que les sujets « fragiles » reçoivent davantage de médicaments que les sujets non-fragiles. Une des hypothèses que nous retenons en particulier concerne la possibilité que les « fragiles » consomment plus de médicaments que les autres parce que les médecins pourraient percevoir l’état de fragilité du patient comme une forme de sévérité des pathologies connexes.
S’ils ont un effet thérapeutique et permettent de pallier les dysfonctionnements de l’organisme, les médicaments sont aussi pourvoyeurs d’effets indésirables et de iatrogénie, en particulier en population âgée. On estime que 6 à 30% des hospitalisations sont liées à la iatrogénie médicamenteuse en population âgée et que ces hospitalisations sont, pour 30 à 55% d’entre elles, évitables 6. De multiples facteurs expliquent l’augmentation du risque d’effets indésirables des médicaments en population âgée : modifications des capacités d’élimination, polymédication, prescriptions inappropriées, erreurs de prise en lien avec la complexité des ordonnances, etc. Dans ce contexte, on peut s’interroger sur le rôle déterminant des médicaments dans le processus de fragilisation 7. Si elle ne permet pas de conclure sur cette question, cette étude montre que les sujets « fragiles » sont particulièrement exposés aux médicaments, alors même qu’ils sont, par définition et d’après les études épidémiologiques, plus vulnérables à la iatrogénie. Une étude française chez 823 patients âgés hospitalisés a montré que ceux présentant des critères de fragilité, comme une dénutrition, des problèmes de mobilité ou une dépression, avaient davantage d’accidents iatrogènes médicamenteux (environ 15% de plus) que les patients ne présentant pas ces critères de fragilité 8.
Ce travail comporte des limites. L’évaluation de la fragilité repose sur une adaptation des indicateurs décrits par Linda Fried, notamment pour les critères de lenteur de la marche et de faiblesse musculaire qui utilisent des mesures physiques dans la version originale nord-américaine. De plus, une partie des données de fragilité est imputée. À noter cependant que les niveaux de fragilité obtenus pour les 65 ans et plus sont comparables avec ceux obtenus à partir d’autres sources, comme l’enquête SHARE (The Survey of Health Ageing and Retirement in Europe) par exemple 9. Par ailleurs, nous ne distinguons pas les sujets dépendants dans les activités de la vie quotidienne (AVQ) des sujets fragiles dans notre analyse, alors que la fragilité peut être considérée comme un état en amont de la dépendance. Le nombre de sujets disponibles pour l’analyse limitait la division de l’échantillon en classes supplémentaires. Néanmoins, nous tenons compte des limitations fonctionnelles dans les ajustements des modèles multivariés et montrons dans le cadre d’analyses de sensibilité que notre stratégie d’analyse n’est pas de nature à surestimer la consommation de médicaments associée à la fragilité. Les dépenses de médicaments ne reflètent pas parfaitement la consommation de médicaments par le patient qui peut ne pas prendre tous les médicaments qui lui sont délivrés. Néanmoins, il s’agit d’une variable relativement précise, qui reflète le comportement du médecin en matière de prescription. Le nombre de boîtes de médicaments délivrées est une mesure très globale du volume de médicaments qui ne tient pas compte de la variabilité des conditionnements et notamment des conditionnements trimestriels. On peut penser que cette erreur de mesure affecte de la même manière les sujets « fragiles » et les sujets « robustes ». On ne peut exclure qu’une partie des différences de consommation de médicaments observée en fonction du statut « fragile » résulte d’une prise en compte imparfaite des comorbidités des sujets inclus dans l’analyse. Par rapport au simple décompte de pathologies, souvent utilisé comme facteur d’ajustement dans les études épidémiologiques, nous avons choisi de prendre en compte la présence ou l’absence d’une affection dans différents domaines pathologiques, partant de l’hypothèse que toutes les pathologies ne sont pas comparables en termes de sévérité et de prise en charge pharmacologique. Cependant, les données disponibles ne nous permettaient pas d’intégrer dans l’ajustement des pathologies comme l’épilepsie ou le cancer, ni de calculer un score de comorbidité tenant compte de la sévérité des pathologies tel le score de Charlson.
En conclusion, cette étude montre que les sujets « fragiles » ont une dépense ambulatoire de médicaments plus importante que les sujets non-fragiles et que cette différence réside en partie dans l’augmentation du nombre de boîtes délivrées aux sujets « fragiles », à nombre de molécules équivalent. Un facteur d’explication de cette différence serait la perception de la fragilité comme un indicateur de sévérité des comorbidités.
Remerciements
Les auteurs remercient l’équipe ESPS à l’Irdes pour leurs informations précieuses dans l’aide à l’utilisation des données.