Quelles sont les conséquences de l’aide apportée par les proches aux personnes souffrant de maladies neurodégénératives ?
// What are the consequences of care provided by relatives to people with neurodegenerative diseases?
Résumé
Objectifs –
Cette étude s’intéresse aux proches aidants de personnes souffrant de maladies neurodégénératives. Elle cherche à montrer les conséquences, pour ces aidants, de consacrer une partie de leur temps, de leurs ressources physiques, morales et financières à apporter de l’aide à un proche malade.
Méthodes –
À partir de l’enquête Handicap-Santé de 2008, on dispose d’un échantillon de 506 aidants pour lesquels il a été possible de décrire les caractéristiques de l’aide et ses conséquences. Ces aidants ont ensuite été appariés à d’autres présentant des caractéristiques similaires, mais s’occupant de personnes ne souffrant pas de pathologies neurodégénératives, afin d’isoler l’effet propre de ce type de maladies sur les spécificités des conséquences pesant sur les aidants.
Résultats –
En moyenne, un aidant apportait plus de quatre heures d’aide chaque jour, avec une différence marquée entre cohabitants (plus de six heures par jour) et non-cohabitants (1 heure 30 par jour). La moitié des aidants de malades Alzheimer déclarait qu’aider les amenait à faire des sacrifices (contre moins de 40% des autres aidants). Plus de 40% ont dit ne pas voir assez de temps pour eux (soit 10 points de plus que les autres aidants) et un tiers que cela affectait leur propre santé (contre un aidant sur cinq parmi les autres aidants).
Conclusion –
L’ensemble des aidants, mais particulièrement ceux qui s’occupent de personnes souffrant de maladies neurodégénératives et qui essaient au quotidien de répondre aux besoins de leur entourage, ont eux-mêmes besoin d’être soutenus, relayés, aidés, formés pour pouvoir supporter les conséquences induites par l’aide qu’ils prodiguent.
Abstract
Objectives –
This study focuses on informal caregivers of patients with neurodegenerative diseases. It aims at identifying the consequences for caregivers who give part of their time and of their physical, moral and financial resources to provide support to a sick relative.
Methods –
Based on data from the national survey on health and disability in 2008 (Handicap-Santé survey), a sample of 506 caregivers for whom care characteristics and its consequences could be gathered was used. The caregivers were then matched with others who have similar characteristics, but who provide care to people with no dementia, in order to isolate the specific effect of dementia for caregivers.
Results –
On average, a caregiver provides more than four hours of care a day, with a significant difference between those living in the same household (more than six hours a day) and not living in the same household (one hour and a half a day). One caregiver out of two reported that providing care results in sacrifices (vs less than 40% for the other caregivers). More than 40% reported having not enough time for themselves (10 points more than for other caregivers); a third reported that care affected their own health (vs one caregiver out of five among the other caregivers).
Conclusion –
All caregivers, and especially those caring for patients with dementia, who try to meet the daily needs of their relatives, also need to be supported, replaced, assisted, trained, to be able to bear the consequences of care they provide.
Introduction
Les maladies neurodégénératives (MND), au premier rang desquelles la maladie d’Alzheimer et les maladies apparentées, affectent un nombre croissant de personnes 1 qualifiées, par simplification, de patients ou malades Alzheimer dans la suite du texte. Ces pathologies ne touchent pas seulement les malades, mais aussi leurs proches, qualifiés parfois de « secondes victimes » 2. En effet, l’entourage joue un rôle incontournable dans la prise en charge des patients et doit en supporter les conséquences, aussi bien sur le plan personnel et émotionnel qu’au niveau social et financier 3. Ces changements affectent nombre d’aidants, quelles que soient les pathologies dont souffrent les personnes dont ils s’occupent. Mais souvent, les effets sont plus accentués ou défavorables dans le cas des MND, du fait des exigences d’attention et de soins requises ou de la charge émotionnelle liée au déclin cognitif des personnes malades. L’investissement des proches aidants est souvent majeur et croît au fur et à mesure de la progression de la maladie. En conséquence, le fardeau des aidants devient de plus en plus pesant 4.
L’aide est d’ailleurs plus souvent décrite à travers les désutilités qu’elle est supposée engendrer (altération de la qualité de vie des aidants, renoncement à des activités sociales et professionnelles, désinsertion sociale) qu’au moyen de possibles effets d’externalité positive 5 (altruisme, accomplissement personnel, sentiment d’utilité, resserrement des liens avec la personne aidée, amélioration des comportements de santé). Comparés à des personnes de même âge, les aidants de patients Alzheimer ont une mortalité et une morbidité plus élevées, faisant souvent état de troubles anxieux et/ou dépressifs 6. Certains aidants modifient et/ou réduisent leur temps de travail, voire prennent la décision d’un retrait anticipé de l’activité pour pouvoir s’occuper de leur proche malade. L’évolution des relations familiales et sociales est aussi affectée.
Quelles sont les conséquences pour les aidants de consacrer une partie de leur temps, de leurs ressources physiques, morales et financières à apporter de l’aide à un proche malade ? Quel est l’impact spécifique des MND sur ces conséquences ? L’objectif de cette étude est d’apporter quelques éléments de réponse tirés de l’enquête Handicap-Santé.
Matériel et méthodes
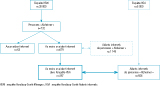
L’enquête Handicap-Santé est une enquête en population générale destinée à décrire l’état de santé de la population et les conditions de vie des Français 7. Elle a été conduite en 2008 par l’Insee (Institut national de la statistique et des études économiques) et le ministère de la Santé. Dans le volet Ménages (enquête HSM), près de 30 000 personnes de tous âges vivant à domicile ont été interrogées à l’aide d’un questionnaire standardisé administré en face-à-face. Lorsqu’elles étaient d’accord, il a été demandé aux personnes enquêtées de fournir le nom et l’adresse de leurs aidants informels. Par la suite, le volet « Aidants informels » de l’enquête Handicap-Santé (enquête HSA) a conduit à interroger près de 5 000 aidants, en face-à-face ou par téléphone, sur leurs caractéristiques individuelles, les caractéristiques de l’aide qu’ils prodiguent, ainsi que sur les conséquences de cette aide sur leur vie quotidienne. Ces deux enquêtes permettent de faire le lien entre la situation de la personne malade d’un côté et celle de l’aidant de l’autre. L’identification et la description des patients souffrant de MND a été exposée par ailleurs 8 : 1) une identification directe à partir des réponses données spontanément lors de la présentation d’une liste de pathologies a permis de repérer 396 individus ; 2) une identification indirecte par classification ascendante hiérarchique sur les premiers axes factoriels d’une analyse des correspondances multiples, affinée par une technique graphique des plus proches voisins, y a ajouté 336 personnes. Les particularités de ces patients en matière de besoins d’aide et de composition de l’aide reçue ont été étudiées, allant jusqu’à un essai d’évaluation économique 9. Pour près de la moitié d’entre eux, il a été possible d’interroger un ou plusieurs de leurs aidants informels (figure 1). On disposait ainsi d’un échantillon de 506 aidants pour lesquels la description des caractéristiques de l’aide et de ses conséquences a été possible.
Étant donné que, bien souvent, les aidants de malades Alzheimer se différencient significativement des autres aidants, les comparer n’a de sens que si ces différences sont « neutralisées » à l’aide d’une méthode d’appariement (Propensity Score Matching). Elle consiste à attribuer à chaque aidant de malade Alzheimer un aidant d’un individu non-Alzheimer, qui lui est très proche relativement à tous les critères souhaités. Ont été retenus : sexe, âge, lien aidant-aidé, cohabitation, type d’aide, ancienneté de l’aide et volume d’aide apportée. Il est alors possible d’isoler l’effet propre de la MND sur les spécificités des conséquences pesant sur les aidants.
Résultats
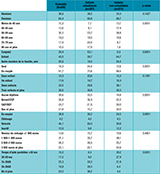
La majorité des aidants de malades Alzheimer (plus de 60%) était de sexe féminin (tableau). Dans près de 30% des cas, il s’agissait du conjoint et, pour moitié, d’un enfant (le plus souvent non-cohabitant). Enfin, dans 1 cas sur 4, l’aidant était un autre membre de la famille ou un ami. L’âge moyen d’un aidant était de 58 ans ; il était de 75 ans s’il s’agissait du conjoint et de 52 ans si l’aidant était l’enfant de la personne aidée. Près de 57% des aidants cohabitaient avec la personne Alzheimer. Lorsqu’il ne cohabitait pas, l’aidant résidait tout de même souvent dans la même ville ou la même région.
Bien qu’il s’agisse de données transversales et qu’il soit donc impossible d’établir un lien de causalité, on constate que les aidants cohabitants (les conjoints exceptés), quel que soit leur âge, vivaient moins souvent en couple que les aidants non-cohabitants. Ainsi, moins de 3 aidants cohabitants sur 4 ont déclaré être en couple, contre 9 aidants non-cohabitants sur 10. Autre résultat, en lien avec le précédent : les aidants cohabitants avaient aussi moins d’enfants que les non-cohabitants.
 Agrandir l'image
Agrandir l'imagePlus de 25% des aidants n’avaient aucun diplôme ; un quart disposait d’un CEP (certificat d’études primaires) ou du brevet ; 1 aidant sur 4 avait un CAP (certificat d’aptitude professionnelle) ou un BEP (brevet d’études professionnelles) ; enfin, 20% avaient le baccalauréat ou plus. Les aidants non-cohabitants, plus jeunes, étaient souvent plus diplômés. Près de 4 aidants sur 10 étaient en emploi et près de la moitié étaient à la retraite. Les proportions différaient selon que l’aidant cohabitait ou non avec la personne malade : un peu plus d’un quart des aidants cohabitants étaient en emploi et 60% étaient retraités (il s’agissait très souvent du conjoint). Au contraire, plus de la moitié des aidants non-cohabitants occupaient un emploi et moins de 30% étaient à la retraite. Plus d’un aidant sur 8 vivait dans un ménage dont les ressources étaient inférieures à 1 000 euros ; 40% disposaient de ressouces comprises entre 1 000 et 1 999 euros mensuels ; pour un quart des aidants, les ressources du ménage étaient comprises entre 2 000 et 2 999 euros par mois ; enfin, plus de 20% ont déclaré des revenus supérieurs à 3 000 euros.
En moyenne, un aidant apportait plus de 4 heures d’aide chaque jour (29,4 heures par semaine), avec une grande différence entre cohabitants (plus de 6 heures par jour, soit 43,3 heures par semaine) et non-cohabitants (1 heure 30 par jour, soit 11,2 heures par semaine). Parmi les aidants, le conjoint était le plus sollicité : les trois-quarts des conjoints consacraient au moins 3 heures à l’aide chaque jour, autant pour 60% des enfants cohabitants et à peine plus de 10% des enfants non-cohabitants.
Afin de mesurer les conséquences de l’aide apportée sur le quotidien des aidants de patients Alzheimer, leur situation a été comparée à celles d’aidants de patients non-Alzheimer, en neutralisant les effets de structure potentiels. Toutes choses égales par ailleurs, les aidants de personnes souffrant de MND étaient, de façon générale, davantage affectés par l’aide qu’ils apportaient (figure 2). La moitié des aidants de malades Alzheimer déclarait qu’aider les amenait à faire des sacrifices (contre moins de 40% des autres aidants). Plus de 40% indiquaient ne pas avoir assez de temps pour eux (soit 10 points de plus que pour les autres aidants) et un tiers que cela affectait leur propre santé (contre 1 aidant sur 5 parmi les autres aidants).
 Agrandir l'image
Agrandir l'imageLe temps passé auprès de la personne pour l’aider dans les activités du quotidien, la surveiller ou lui tenir compagnie était autant de temps qui n’était pas consacré aux autres proches, aux activités de loisirs et surtout au travail, occasionnant des arbitrages 8. Un aidant sur 6 a rapporté avoir procédé à des aménagements de sa situation professionnelle. Il s’agissait le plus souvent d’une diminution du temps de travail, d’un changement des horaires de travail, voire d’un arrêt de l’activité professionnelle. Un peu moins de 20% ont déclaré avoir modifié leurs activités sportives ou associatives : il s’agissait d’ailleurs plus souvent d’un arrêt de ces activités plutôt que d’une diminution. Les sorties en journée ou en soirée, et plus encore les vacances, ne devenaient possibles qu’à la condition que l’aidant soit remplacé. Les relations des aidants avec leur entourage ont été affectées, notamment avec leurs amis. Enfin, 4 aidants de malades Alzheimer sur 10 ont répondu avoir besoin d’être remplacés ou assistés pour aider leur proche, contre seulement un quart des aidants de personnes ne souffrant pas de MND.
Discussion – Conclusion
L’objectif principal de notre étude n’était pas de montrer en quoi les aidants de patients MND sont différents du reste des aidants, mais plutôt de voir en quoi le fait de s’occuper d’un proche souffrant de MND vient accentuer (ou pas) les conséquences sur la vie de l’aidant, toutes choses égales par ailleurs. D’ailleurs, les différences entre ces deux groupes tiennent principalement aux caractéristiques de l’aide : les premiers apportant leur soutien depuis plus longtemps et pour des volumes plus importants.
Des précautions sont à prendre à la lecture des résultats, du fait notamment de l’usage de données déclaratives pour qualifier les malades Alzheimer 8, et du choix des critères d’appariement. Par exemple, les données ne permettant pas d’identifier un aidant principal lorsqu’il existait plusieurs aidants, ni de repérer le rang de chacun des aidants répertoriés dans l’enquête HSM, le nombre d’aidants n’a pas été pris en compte pour procéder à l’appariement. De même, aucune variable relative à la personne aidée (âge, sexe, degré d’autonomie fonctionnelle, etc.) n’a été introduite, de façon à ne pas s’exposer au risque de sur-appariement et à conserver l’effet propre d’une MND. Il est possible que d’autres variables aient pu constituer des critères appropriés. De la même façon, il aurait été souhaitable de comparer l’effet d’une MND à une autre pathologie chronique, telle que la maladie de Parkinson et la sclérose en plaque. Toutefois, des effectifs trop faibles ou des situations parfois trop hétérogènes n’ont pas permis d’obtenir des résultats probants.
La mise en œuvre de travaux de recherche autour des aidants de personnes souffrant de MND est relativement récente et les résultats sont peu nombreux pour l’instant. D’après notre étude, il convient de noter que les aidants cohabitants, et notamment les conjoints, sont très sollicités, jour après jour, pour s’occuper de leur proche malade. Ce soutien a des répercussions sociales pour plus de 15% des aidants, avec une baisse voire un arrêt des activités sportives, associatives et des sorties (notamment les vacances). Pour 1 aidant sur 6, cela entraîne des conséquences professionnelles (aménagement des horaires, arrêt de l’activité) 8. Mais surtout, il semble que les MND touchent fortement les aidants en affectant leur propre état de santé, pour plus de 40% d’entre eux. Ces données corroborent les travaux de l’Inpes 10 (Institut national de prévention et d’éducation pour la santé, devenu Santé publique France en mai 2016) selon lesquels un tiers des aidants était pris en charge pour une affection de longue durée (cancer, diabète, insuffisance cardiaque). Ainsi, derrière un malade d’Alzheimer se cache souvent un autre malade 2, la personne qui lui vient en aide, de sorte que la prise en charge des MND gagnerait vraisemblablement en efficacité en considérant le couple aidé-aidant.
Du fait des évolutions démographiques et sociales, la prise en charge des malades constitue une question de société majeure. Les situations décrites et les éléments analysés plaident pour une meilleure reconnaissance sociale et économique, publique et privée, de l’aide informelle. L’ensemble des aidants, mais plus particulièrement ceux qui s’occupent de proches Alzheimer, et qui essaient au quotidien de répondre aux besoins de leur entourage, ont eux-mêmes besoin d’être soutenus, relayés, aidés, formés pour pouvoir supporter les conséquences induites par l’aide qu’ils prodiguent. Dans ce but, différents modes de prise en charge ont récemment été développés afin de permettre à ces aidants de bénéficier de moments de répit 11, mais ils restent encore à l’heure actuelle assez peu usités, y compris par les aidants les plus sollicités. Ces structures de répit visent un double objectif : prendre soin du malade et soulager l’aidant. Leur existence s’appuie sur l’hypothèse selon laquelle le soulagement temporaire de l’aidant pourrait diminuer son stress ainsi que son fardeau, et donc permettre de prolonger le maintien à domicile, c’est-à-dire retarder l’entrée en institution du patient Alzheimer.
La représentation générale de la maladie est aussi en train de changer de façon positive dans la société et la population s’avère confiante dans le fait de trouver des solutions dans un proche avenir 12. Les actions en faveur des malades et des aidants sont donc essentielles, non seulement sur le plan matériel, mais également sur le plan psychologique, afin d’assurer une qualité de vie et des soins à la hauteur des besoins des malades et de leur entourage.
Remerciements
À l’Association France Alzheimer (décision d’aide AAP-SHS-2012).
Au Fonds de coopération scientifique Alzheimer (Programme sciences humaines et sociales AAP-SHS-2009).
Aux participants du séminaire de l’Institut fédératif de recherche sur le handicap sur l’enquête Handicap-Santé.
Dans le cadre du projet Dhune, ce travail a bénéficié d’une aide du gouvernement français, gérée par l’Agence nationale de
la recherche au titre du projet Investissements d’Avenir A*MIDEX portant la référence n°ANR-11-IDEX-0001-02.