Comprendre la surmortalité maternelle chez les femmes immigrées en France : une analyse de l’accès à des soins de qualité selon le cadre conceptuel des trois retards
// Understanding maternal mortality among immigrant women in France: An analysis of access to perinatal care using the Three Delays conceptual framework
Résumé
En France, comme dans d’autres pays européens, les femmes immigrées ont un risque accru de mortalité maternelle, en particulier celles nées en Afrique subsaharienne (ASS). Parmi les morts maternelles, une moindre qualité des soins prodigués à ces femmes par rapport aux femmes natives a déjà été rapportée, mais l’analyse porte essentiellement sur la qualité des soins prodigués une fois la femme en contact avec les soignants. Le cadre des trois retards de l’Organisation mondiale de la santé (OMS) permet d’aller plus loin en distinguant le retard pour (ou absence de) : décider de consulter (type 1), arriver à l’établissement de santé (type 2), et recevoir un traitement adéquat (type 3). L’objectif était d’analyser les parcours de soins jugés globalement non optimaux dans l’Enquête nationale confidentielle française sur les morts maternelles de femmes natives, femmes immigrées nées en ASS et femmes nées hors Afrique et Europe (« Ailleurs »). Ceci permettrait d’identifier les éventuels retards de type 1 et 2 et de les comparer entre les trois groupes.
Parmi les 254 femmes décédées de mort maternelle en 2010-2012 en France, l’analyse a porté sur 110 femmes ayant reçu des soins globalement non optimaux selon l’Enquête nationale confidentielle sur les morts maternelles (ENCMM), soit 72 femmes natives, 17 femmes nées en ASS et 21 nées « Ailleurs ». Chaque parcours de soins a été analysé par un groupe d’experts par jugement consensuel sur la présence de chacun des trois retards et leur implication dans la survenue du décès.
La fréquence des retards 1 ou 2 était de 29% chez les femmes natives, 41% chez celles d’ASS et 29% chez les femmes nées Ailleurs (p=0,33). Ces retards étaient impliqués dans la survenue du décès chez 24%, 41% et 10% et des femmes, dans ces trois groupes respectivement (p=0,14). Le retard de type 3 était, par définition, présent dans les trois groupes, puisqu’il est dû au défaut de soins habituellement caractérisé par l’ENCMM.
Au-delà de la qualité des soins prodigués, et bien que la significativité statistique ne soit pas atteinte dans notre étude, la plus grande fréquence des retards de type 1 et 2 chez les femmes d’ASS et nées « Ailleurs » suggère l’implication d’obstacles spécifiques à l’accès aux soins pour elles. Une meilleure documentation de ces obstacles pourrait découler de ce travail, notamment en appliquant ce cadre d’analyse aux femmes ayant eu une complication sévère non létale en période périnatale.
Abstract
In France, as in other European countries, there is an increased risk of maternal mortality among immigrant women, particularly those born in sub-Saharan Africa (SSA). Lower quality of care for these women compared to native women has already been associated with maternal deaths, but the analysis mainly focused on the quality of care provided once women are in contact with health care providers. The World Health Organization’s “Three Delays” model provides a deeper framework by distinguishing between delays in making the decision to consult (Type 1), in reaching the health facility (Type 2) and in receiving adequate treatment (Type 3). The objective of the present study was to analyse the care pathways assessed as globally sub-optimal in the French National Confidential Survey on Maternal Deaths in order to identify possible Type 1 and Type 2 delays, and to compare results between native women, immigrant women born in SSA and those born outside Africa and Europe (“elsewhere”).
Among the 254 maternal deaths that occurred in France between 2010 and 2012, the analysis focused on 110 women who received globally sub-optimal care according to the National Confidential Enquiries into Maternal Deaths (ENCMM for Enquête nationale confidentielle sur les morts maternelles), i.e., 72 native women, 17 women born in SSA and 21 women born “elsewhere”. Each care pathway was analysed by a group of experts using consensual evaluation on the presence of each of the three delays and its implication in the death event.
Delays of Type 1 or 2 were present in 29% of native women, 41% of SSA women and 29% of women born “elsewhere” (p=0.33). The delays were involved in the deaths of 24%, 41% and 10% of women in these three groups, respectively (p=0.14). Type 3 delay was present in all three groups as this corresponds to the definition of sub-optimal care as characterized by the ENCMM.
Beyond the quality of care provided, and although statistical significance was not reached in our study, the greater frequency of Type 1 and 2 delays in SSA women and those born “elsewhere” suggests the implication of specific barriers to accessing care in these groups. The present study shows a need for better documentation of these barriers, particularly by applying the same analysis framework to women who have experienced severe non-lethal maternal complications.
Introduction
La mortalité maternelle est un évènement rare dans les pays à fortes ressources. Mais elle reste un indicateur de santé des femmes en âge de procréer d’une part, et de la qualité et de l’efficience du système de soins, d’autre part 1,2. En France, les femmes immigrées ont un risque accru de mortalité maternelle, en particulier celles nées en Afrique subsaharienne (ASS) 3, donnée retrouvée ailleurs en Europe 4. Une explication possible serait une moindre qualité des soins, qui a déjà été rapportée en France parmi les morts maternelles survenues chez ces femmes par rapport aux femmes natives 5. Cependant, l’analyse du parcours de soins faite dans le cadre de l’Enquête nationale confidentielle sur les morts maternelles (ENCMM) qualifie globalement la prise en charge d’optimale ou non. Elle porte essentiellement sur les soins prodigués une fois la femme en contact avec le système de soins et ne distingue pas les difficultés d’accès à ceux-ci. Dans une approche globale du parcours de soins, le cadre des trois retards développé par Thaddeus et Maine 6, repris par l’Organisation mondiale de la santé (OMS) permet d’aller plus loin en distinguant, au sein du parcours de soins, le retard pour décider de consulter (ou absence d’une telle décision) (type 1), le retard pour arriver à l’établissement ou au professionnel de santé (type 2) et le retard pour recevoir un traitement adéquat dans l’établissement (type 3). Conçu initialement pour les pays à ressources faibles et intermédiaires, il a été adapté aux pays à fortes ressources par une équipe suédoise, seul exemple à ce jour d’analyse dans ce type de contexte 7. L’ENCMM, organisée conjointement en France par l’Inserm et Santé publique France, documente tous les cas de mort maternelle. Elle comprend un volet audit, en aval duquel s’est située l’étude présentée dans cet article. L’objectif était de réanalyser selon le cadre des trois retards les parcours des femmes décédées de mort maternelle en France avec des soins jugés globalement non optimaux par l’ENCMM et de comparer la présence des retards de type 1 et 2 entre femmes immigrées et natives.
Méthodes
Design
Il s’agit d’une étude rétrospective pour laquelle les analyses conduites ont permis tout à la fois de quantifier les évènements étudiés et de les qualifier un à un selon une grille formalisée d’expertise des dossiers.
Population
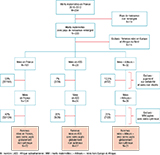
L’ENCMM fonctionne par triennium, et au moment de notre analyse, le plus récemment complété était la période 2010-2012. Toutes les morts maternelles sont documentées par deux assesseurs de l’ENCMM, puis chaque dossier est analysé par le comité d’experts qui conclut sur l’optimalité des soins et l’évitabilité du décès. Durant ces trois années, 254 femmes sont décédées de mort maternelle en France. Un total de 19 femmes a été exclu des analyses, car leur pays de naissance n’était pas renseigné. Parmi les 235 femmes pour lesquelles cette donnée était disponible, nous avons exclu les femmes nées en Europe et en Afrique du Nord (N=14), parce qu’elles ne présentent pas de surrisque de mortalité maternelle par rapport aux femmes natives, résultat vérifié pour ce triennium (tableau 1), comme pour les précédents et le suivant.
 Agrandir l'image
Agrandir l'imageÀ partir de l’analyse du parcours de soins réalisée par le comité d’experts de l’ENCMM, nous avons sélectionné les femmes dont les parcours de soins avaient été jugés globalement non optimaux. Ainsi, nous avons d’abord exclu 43 dossiers dont la qualité des soins n’avait pas pu être établie, car l’enquête confidentielle par les assesseurs n’avait pu être réalisée ou était incomplète. Nous avons également exclu les femmes dont le décès avait été jugé non évitable avec des soins optimaux, car elles n’étaient pas à même de renseigner notre question de recherche.
Au total, notre analyse a inclus 110 femmes décédées en 2010-2012, avec des soins jugés globalement non optimaux dans l’ENCMM, dont 72 femmes natives, 17 femmes nées en ASS et 21 femmes nées « Ailleurs ». La figure 1 reprend les étapes de sélection de la population.
Analyse
Nous avons établi pour cette étude basée sur le cadre des trois retards une grille de recueil formalisée. Celle-ci a été construite par les experts selon la typologie proposée par l’OMS des trois retards. La nature des retards de type 1 (retard ou absence de recours aux soins) et de type 2 (retard à atteindre le système de soins ou non atteint) était précisée, selon qu’il s’agissait d’une consultation tardive ou non faite, d’un examen complémentaire tardif ou non fait, ou d’un défaut d’observance. Des facteurs contributifs à la survenue du retard ont ensuite été identifiés. Pour les retards de type 1, il s’agissait de l’isolement social, des conduites addictives, de la défiance vis-à-vis du système de soins, de la vulnérabilité mentale ou d’une grossesse non désirée. Pour les retards de type 2, les facteurs contributifs recherchés étaient la barrière de la langue, l’absence de couverture sociale ou médicale et les problèmes de transport (distance et coûts).
De plus, pour chaque type de retard présent, le groupe d’experts s’est prononcé sur son implication ou non dans la survenue du décès. Le retard de type 3 était, par définition, présent dans les trois groupes, puisqu’il était dû aux soins non optimaux habituellement caractérisés par l’ENCMM. La grille a été testée par une pré-enquête portant sur les cinq premiers dossiers, ce qui a permis de l’affiner, puis de la stabiliser.
L’ensemble du dossier ENCMM de chaque femme a donc été analysé selon le cadre des trois retards par un groupe d’audit composé d’une épidémiologiste méthodologiste, de deux obstétriciens, dont un épidémiologiste, d’une sage-femme sociologue et d’une sage-femme membre du Comité national d’experts sur la mortalité maternelle (Cnemm). Les experts (celui qui présentait le dossier n’était pas impliqué pour éviter des biais dans la présentation) évaluaient d’abord indépendamment les uns des autres les retards présents dans le dossier et leur implication ou non dans la survenue du décès. En l’absence de consensus initial, le dossier était immédiatement rediscuté jusqu’à atteinte du consensus. Le comité s’est réuni lors de six demi-journées de travail qui se sont déroulées entre octobre 2018 et novembre 2019.
La fréquence de chaque type de retard et de leurs sous-catégories a été décrite dans chaque groupe par les nombres et les pourcentages et comparée entre les trois groupes par un test de Chi2 ou Fisher, selon les effectifs. Pour illustrer les résultats retrouvés, des vignettes cliniques ont été sélectionnées de manière consensuelle. Elles ont un caractère narratif et non représentatif du corpus de dossiers étudiés.
Résultats
Sur la période 2010-2012, 29% des morts maternelles sont survenues chez des femmes nées hors de France, pour 18,8% des naissances vivantes. Cependant, ce risque varie selon les pays de naissance. Ainsi, les femmes d’Afrique du Nord ou d’autres pays européens ont un ratio de mortalité maternelle non différent de celui des femmes nées en France. À l’inverse, les femmes nées en Afrique subsaharienne et nées « Ailleurs » montrent un excès de risque de mortalité maternelle, de plus de 3 fois celui des femmes natives (tableau 1).
Les taux de soins globalement sous-optimaux (SSO) varient aussi selon les pays de naissance des femmes. À l’exception de celles qui sont nées en Europe hors de France, pour lesquelles des soins globalement non optimaux sont retrouvés dans 33% des cas, les femmes nées à l’étranger présentent plus de SSO que les natives. En effet, ils concernent 59% des femmes nées en France, 65% des femmes nées en ASS et 75% des femmes nées « Ailleurs ». Cette différence n’est cependant pas statistiquement significative (p=0,4).
La fréquence des retards de type 1 (retard pour décider de consulter) était de 26% chez les femmes natives, 41% chez celles d’ASS et 19% chez les femmes nées « Ailleurs » (p=0,33). Ces retards étaient impliqués dans la survenue du décès chez 22%, 41% et 5% des femmes dans ces trois groupes respectivement. Un exemple de retard de type 1 est présenté dans l’encadré 1.
Exemple de retard de type 1
La vignette clinique suivante présente l’histoire de madame A, née en Afrique subsaharienne, qui a présenté un retard de type 1 impliqué dans son décès.
Madame A est proche de la trentaine. Sans domicile fixe, elle est hébergée à l’hôtel par le 115. Son compagnon appelle les pompiers car madame A a fait un malaise. Elle se sait enceinte et malgré des douleurs pelviennes depuis une semaine, elle n’a jamais consulté. Les pompiers la secourent dans sa chambre d’hôtel, mais madame A est si agitée qu’ils n’arrivent pas à lui prendre la tension. Elle est transférée rapidement aux urgences générales. À son admission, les infirmières n’arrivent pas à la perfuser, ni à lui prélever un bilan sanguin. 40 minutes plus tard, Madame A fait un arrêt cardiaque et décède malgré les manœuvres réanimatoires mises en place. L’autopsie montrera un hémopéritoine de 1,5 l et une grossesse extra-utérine estimée à 13 semaines.
L’analyse selon le cadre des trois retards identifie un retard de type 1 à recourir aux soins, avec comme facteur contributif son isolement social et la précarité de son logement. En effet, la patiente n’a pas consulté malgré des symptômes depuis une semaine. Ce retard est retenu comme impliqué dans le décès. L’analyse identifie également des retards de type 3 retenus comme impliqués dans le décès (déjà identifiés par l’analyse classique de l’ENCMM, et non détaillés dans cet encadré).
Le tableau 2 présente la répartition de la nature des retards de type 1 et les facteurs ayant pu les favoriser selon les trois groupes de femmes étudiés.
 Agrandir l'image
Agrandir l'imageLe retard de type 2 est le plus difficile à caractériser rétrospectivement, sans possibilité de recueillir ces données auprès des femmes ou de leur entourage. Les femmes présentant des retards de type 2 dans cette étude sont très contrastées selon les groupes. Parmi les femmes nées en France, il concerne trois femmes, dont deux ayant résidé en zone rurale, éloignées du système de soins et ayant rencontré des difficultés de transport (l’une n’a pas du tout pu consulter de ce fait). Pour les femmes immigrées, il s’agit de femmes urbaines, mais ne maîtrisant pas le français. Et, de la même manière, deux d’entre elles n’ont pas du tout consulté. Un exemple de retard de type 2 est présenté dans l’encadré 2. Le tableau 3 présente la répartition de la nature des retards de type 2 selon les trois groupes étudiés et les facteurs les favorisant.
Exemple de retard de type 2
La vignette clinique suivante présente l’histoire de madame B, née en Asie, qui a présenté un retard de type 2 impliqué dans son décès.
Madame B est âgée d’une trentaine d’années, mariée et sans profession. Madame B se trouve en France depuis un an, mais ne parle pas le français. Multipare, elle a comme antécédent une césarienne pour siège effectuée dans un autre pays d’Europe. Il apparaît uniquement sur le dossier d’anesthésie (et non sur le dossier obstétrical) que sa césarienne a été compliquée et a nécessité une reprise chirurgicale pour une hémorragie dans le postopératoire immédiat.
Madame B consulte en urgence au troisième trimestre de la grossesse pour des métrorragies abondantes dans un contexte de placenta recouvrant et d’utérus unicicatriciel. La césarienne réalisée en urgence a été marquée par une délivrance difficile et une hémorragie majeure résistante au sulprostone (Nalador®) et amenant à réaliser une hystérectomie d’hémostase. Une rapide dégradation hémodynamique, à la suite de pertes sanguines estimées à 6 litres et à une hémostase défaillante, malgré une importante transfusion des produits sanguins, conduit la patiente au décès.
L’analyse selon le cadre des trois retards retient le retard de type 2 à accéder au système de soins, malgré le signe d’alerte que sont les métrorragies, comme dû à une barrière de la langue qui n’a pas permis à madame B de se faire prendre en charge suffisamment tôt par les secours. Elle est aussi arrivée seule aux urgences. L’analyse identifie également des retards de type 3 retenus comme impliqués dans le décès (déjà identifiés par l’analyse classique de l’ENCMM et non détaillés dans cet encadré).
 Agrandir l'image
Agrandir l'imageDes retards de type 3, soit à recevoir des soins de qualité une fois en contact avec le système de soins, ont été retrouvés dans l’ensemble des dossiers analysés pour cette étude, puisqu’il s’agissait d’un critère d’inclusion dans l’étude. D’ailleurs, pour la plupart des dossiers, seuls des retards de type 3 sont retrouvés.
Au total, parmi les femmes présentant un parcours de soins non optimal, un « retard » de type 1 ou 2 était identifié chez 29% des femmes natives, 41% de celles d’ASS et 29% des femmes nées « Ailleurs » (p=0,33). Ces retards étaient impliqués dans la survenue du décès chez 24%, 41% et 10% d’entre elles, dans ces trois groupes respectivement (p=0,14).
Si l’on rapporte ces données à l’ensemble des dossiers expertisés dans l’ENCMM, un « retard » de type 1 et 2 était identifié chez 17% des femmes natives, 27% de celles nées en ASS et 10% des femmes nées « Ailleurs ». Ces retards étaient impliqués dans la survenue du décès chez 14%, 27% et 7% d’entre elles, dans ces trois groupes respectivement (p=0,11). Ces différences ne sont donc pas statistiquement significatives.
Discussion
L’immigration en France depuis un pays à faible ressource est un facteur de risque reconnu de mortalité maternelle. Cette étude, qui s’appuie sur le constat d’un ratio de mortalité maternelle différent en France selon le pays de naissance et sur un constat de soins globalement non optimaux plus souvent retrouvés chez les femmes immigrées que chez les natives, permet de montrer que certains groupes de femmes ont présenté, en amont de la qualité des soins reçus, des retards à décider de consulter (type 1) et/ou à arriver à l’établissement de santé (type 2). Bien qu’elles n’atteignent pas la significativité statistique avec ces petits effectifs, ces différences soulèvent néanmoins des hypothèses importantes et ouvrent la voie vers de futurs travaux.
Forces
Cette analyse secondaire de l’ENCMM montre que le cadre des trois retards peut permettre de documenter des opportunités d’amélioration du parcours de soins non clairement mises à jour par l’analyse classique faite par le Cnemm. Outil initialement développé pour les contextes à faible niveau sanitaire, nous montrons dans cette étude, à la suite des Suédois, qu’il contribue à analyser les parcours de soins de populations vulnérables dans les pays à fortes ressources.
Limites
Un seul triennium a été analysé à cause du temps nécessaire à cette étude et des difficultés à convoquer de manière itérative un groupe d’experts. Les données sont un peu anciennes, du fait du temps nécessaire à mettre en place et réaliser l’étude, dont les données s’appuient sur celles issues de l’ENCMM. Le temps de collecte, d’analyse des cas et de la parution du rapport de l’ENCMM est, en lui-même, un temps long puisque le rapport concernant le triennium 2013-2015 est paru en janvier 2021. De plus, il faut noter les limites de ce cadre quand on ne peut pas interroger les familles des femmes pour compléter les données disponibles dans les dossiers. Enfin, la rareté des décès maternels rend difficile, voire impossible une analyse quantitative plus détaillée pertinente des spécificités du parcours de soins de ces femmes (type de professionnels, établissements, régions du suivi prénatal). La présente analyse a le mérite de faire émerger des hypothèses sur l’accès aux soins qui pourront être utilement explorées dans une étude portant sur les événements de morbidité maternelle d’amont, dont le nombre est beaucoup plus important.
Discussion au regard de la littérature
Les femmes d’ASS continuent à constituer un profil à part pour les évènements de mortalité maternelle en France, ce qui persiste avec les données plus récentes, tout comme le groupe de femmes nées « Ailleurs » 1.
Au sein du comité mis en place pour cette recherche, et grâce aux éléments collectés au sein de l’ENCMM dans les dossiers médicaux comme dans les commentaires des assesseurs, la diversité des expertises a permis de faire émerger un jugement global consensuel sur l’existence de vulnérabilités sociales ou psychologiques et leurs impacts en termes de retard à recourir aux soins ou à s’y rendre. Si Binder et coll. notent que, dans le cadre des trois retards, « l’ordre chronologique est mis en évidence : la décision de demander des soins (phase 1), où les retards résultent principalement d’obstacles réels ou perçus qui dissuadent d’agir ; l’infrastructure nécessaire pour atteindre une structure médicale (phase 2), où les retards peuvent résulter d’obstacles réels tels que le coût et le transport (ambulances et réseaux routiers adéquats) ; et enfin, la réception d’un traitement approprié et adéquat (phase 3), où les retards résultent d’obstacles réels dans la structure de soins, tels que le manque d’accoucheuses qualifiées, d’équipements technologiques et de fournitures médicales » 7, notre étude retrouve une transposition de ces problématiques aux sociétés des pays à fortes ressources, où les situations de grande précarité entraînent une priorisation dans les besoins des femmes, des renoncements aux soins et/ou une défiance vis-à-vis du système de soins. En ce qui concerne les retards de type 2, bien qu’il reste pour certaines femmes vivant dans des zones rurales de réelles difficultés d’accès géographiques aux soins, ils peuvent aussi être évoqués dans les impossibilités à communiquer pour les femmes qui ne maîtrisent pas, ou peu, la langue française. Après avoir construit grâce à des entretiens auprès de femmes et de professionnels de santé l’opportunité d’un cadre d’analyse « des trois retards en migration » 7, l’équipe suédoise l’avait appliqué à des femmes décédées en Suède sur la période 1998-2010 8, migrantes et natives. Leurs conclusions sont extrêmement proches des nôtres et soulignent les risques de confiance mutuelle brisée entre les femmes et les prestataires de soins maternels qui s’expriment par les choix des femmes de s’inscrire en retard, de ne pas respecter les règles ou de prendre des décisions inappropriées. Ils concluent à l’importance de protocoles cliniques cohérents, d’un personnel suffisant en nombre à cause des temps de coordination nécessaires, et à la nécessité d’avoir recours à des interprètes.
Enfin, une tendance intéressante et à suivre dans le temps est la représentation parmi les femmes nées « Ailleurs » de femmes haïtiennes, noires, issues le plus souvent en France des classes sociales les moins favorisées, que ceci soit dans la continuité de leur situation dans leur pays de naissance ou du fait d’un déclassement social post-migratoire. Ce résultat pourrait être un argument pour poursuivre nos travaux antérieurs sur les représentations ethno-raciales au sein des services de périnatalité et leurs conséquences sur la qualité des soins qui leur sont dispensés 9,10, mais aussi pour initier des travaux sur les impacts des discriminations multiples sur la santé des femmes.
Notre étude donne également des pistes pour appuyer l’utilité d’éléments qui font maintenant partie du questionnaire de l’ENCMM et qui ont pu être étudiés de manière épidémiologique et individuelle pour le triennium 2013-2015. Il s’agit d’items explorant plus spécifiquement des dimensions variées du statut social : emploi, couverture sociale, logement ou encore isolement. Dans le futur, il serait sûrement intéressant de compléter l’ENCMM avec des données recueillies auprès des familles pour mieux décrire le statut socio-économique des femmes décédées, documenter plus finement les barrières dans l’accès aux soins, mais aussi apporter des éléments qui permettent d’affiner les avis des experts, comme nous avons pu le montrer dans le cadre d’un audit des décès périnatals conduits en Seine-Saint-Denis 11.
Conclusion
Au-delà du retard de type 3, le plus facile à caractériser rétrospectivement et par la méthodologie de l’ENCMM qui s’appuie essentiellement sur les données des dossiers médicaux, il est possible de mettre en évidence des retards de type 1 et 2 parmi les morts maternelles, dans un contexte de pays à fortes ressources comme la France. Leur plus grande fréquence chez les femmes d’ASS suggère l’implication d’obstacles spécifiques à l’accès aux soins dans le risque accru de mort maternelle dans ce groupe. Par ailleurs, les retards de type 1 sont majoritairement le reflet de vulnérabilités sociales et/ou psychiques, qui entraînent une priorisation dans les besoins des femmes ou une défiance vis-à-vis du système de soins. Les retards de type 2 sont beaucoup moins fréquents et peuvent être retrouvés pour les femmes vivant dans des zones rurales et n’étant pas véhiculées, ou parmi les femmes qui ne maîtrisent pas la langue française. Une meilleure documentation de ces obstacles pourrait découler de ce travail, notamment en appliquant ce cadre d’analyses à celles ayant eu une complication non létale en période périnatale.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
Citer cet article
2023_3-4_3.html