Surveillance nationale de la résistance aux céphalosporines de 3e génération et aux fluoroquinolones des isolats urinaires d’Escherichia coli en soins de ville : tendances 2015-2019 en France
// National primary care surveillance of resistance to 3rd-generation cephalosporins and fluoroquinolones in urinary isolates of Escherichia coli: 2015-2019 trends in France
Résumé
La résistance bactérienne aux antibiotiques est une préoccupation mondiale. L’objectif est de présenter l’évolution des pourcentages de résistance aux céphalosporines de 3e génération (C3G) et aux fluoroquinolones (FQ) chez les isolats urinaires de Escherichia coli rapportés par les laboratoires de biologie médicale privés participant à la surveillance nationale Primo entre 2015 et 2019.
Il a été observé une diminution de la résistance aux C3G entre 2015 et 2018 (4,2% vs 3,2%), suivie d’une augmentation en 2019 (3,4%). Le pourcentage de souches productrices de bêta-lactamases à spectre étendu (BLSE) suivait la même tendance (3,7% en 2015, 2,8% en 2018 et 3,0% en 2019). Le pourcentage de résistance aux FQ diminuait également entre 2015 et 2018 (12,5% vs 11,0%) et augmentait en 2019 (11,4%). Sur la période, il a été observé une diminution des pourcentages de E. coli producteurs de BLSE et résistants aux fluoroquinolones dans les régions Auvergne-Rhône-Alpes, Bretagne, Centre-Val de Loire, Grand-Est, Normandie, Nouvelle-Aquitaine et Pays de la Loire. En Île-de-France, une augmentation non significative du pourcentage de E. coli producteurs de BLSE était observée entre 2016 et 2019, tandis que la résistance aux FQ diminuait entre 2017 et 2019. En région Provence-Alpes-Côte d’Azur et en Occitanie, les résistances aux C3G et aux FQ augmentaient entre 2017 et 2019.
L’évolution de la résistance aux C3G et FQ est encourageante et les données produites par la surveillance Primo pourront orienter les actions des futurs Centres régionaux en antibiothérapie (CRAtb).
Abstract
Antimicrobial resistance is a global concern. The objective of this study was to present the evolution of the percentages of resistance to 3rd generation cephalosporins (3GC) and fluoroquinolones (FQ) in urinary isolates of Escherichia coli reported by private clinical laboratories participating in the Primo national surveillance scheme between 2015 and 2019.
A decrease in resistance to 3GC was observed between 2015 and 2018 (4.2% vs. 3.2%), followed by an increase in 2019 (3.4%). The percentage of extended spectrum beta-lactamase (ESBL) producing strains followed the same trend (3.7% in 2015, 2.8% in 2018 and 3.0% in 2019). The percentage of resistance to FQ also decreased between 2015 and 2018 (12.5% vs 11.0%) and increased in 2019 (11.4%). Over the period, a decrease in the percentages of ESBL-producing E. coli and resistance to fluoroquinolones was observed in the regions of Auvergne-Rhône-Alpes, Brittany, Centre-Val de Loire, Grand-Est, Normandy, Nouvelle-Aquitaine and Pays de la Loire. In Île-de-France, a non-significant increase in the percentage of ESBL-producing E. coli was observed between 2016 and 2019, while resistance to FQ decreased between 2017 and 2019. In Provence-Alpes-Côte d´Azur and in Occitanie, resistance to C3Gs and FQs increased between 2017 and 2019.
The evolution of resistance to C3G and FQ is encouraging and the data produced by Primo surveillance could guide the actions of future regional centres in antibiotic therapy (CRAtb).
Introduction
Escherichia coli est la principale espèce bactérienne isolée des infections urinaires communautaires et hospitalières 1,2. La résistance aux céphalosporines de 3e génération (C3G) chez Escherichia coli est une préoccupation mondiale. La menace d’impasse thérapeutique du fait de la résistance de ces souches à d’autres familles d’antibiotiques au-delà des C3G est de plus en plus réelle. En France, la résistance aux C3G par production de bêta-lactamases à spectre étendu (BLSE) chez l’espèce E. coli a significativement augmenté en ville entre 2008 et 2011, passant de 0,8 à 2,4% au sein du réseau MedQual 3, de même qu’en secteur hospitalier entre 2009 et 2013 dans tous les types de soins 4. C’est dans ce contexte que la mission Primo (co-pilotée par le Centre d’appui pour la prévention des infections associées aux soins (Cpias) des Pays de la Loire et le Cpias Grand Est) a été créée sous l’impulsion de Santé publique France pour surveiller la résistance aux antibiotiques pour la ville et le secteur médico-social.
Nous présentons les tendances 2015-2019 de la résistance aux C3G, notamment par production BLSE, et aux fluoroquinolones (FQ) en soins de ville, issues des données des laboratoires participant au système de surveillance Primo.
Matériels et méthodes
Cette étude rétrospective porte sur la période allant du 1er janvier 2015 au 31 décembre 2019.
La mission Primo s’appuie sur des réseaux de biologistes libéraux responsables des plateaux techniques de microbiologie de regroupement de laboratoires de biologie médicale (LBM). Ceux-ci téléchargent de manière sécurisée les antibiogrammes anonymisés réalisés pour l’ensemble des sites de prélèvements de leur regroupement sur l’e-outil MedQual-ville développé en 2018 (1).
Seuls les prélèvements à visée diagnostique pour les patients vivant à domicile ou en Établissement d’hébergement pour personnes âgées dépendantes (Ehpad) ont été transmis par les LBM participant à la surveillance nationale. Les données recueillies sont les suivantes : les antibiogrammes, le phénotype de résistance aux bêta-lactamines le cas échéant et les données concernant les patients (âge, sexe, code postal, type de prélèvement et mode d’hébergement). Cette collecte de données a fait l’objet d’une déclaration à la Commission nationale informatique et liberté (Cnil, n° 1685003 – v0 datant du 4 juillet 2013). Après dédoublonnage, seul le premier prélèvement de chaque patient présentant le même antibiogramme a été inclus dans l’étude. Les antibiogrammes et les recherches de BLSE le cas échéant étaient réalisés et expertisés selon les recommandations du comité de l’antibiogramme de la Société française de microbiologie (CA-SFM) 5. Les antibiogrammes réalisés pour des patients résidant en Ehpad ou pour les patients pour lesquels le type d’hébergement n’était pas renseigné ont été exclus.
Le pourcentage de résistance au C3G a été calculé en divisant le nombre de souches résistantes à au moins une des trois molécules suivantes, céfotaxime, ceftriaxone et ceftazidime, par le nombre total de souches testées pour les C3G, et en multipliant le résultat par 100. Le pourcentage de souches productrices de BLSE a été calculé en prenant en compte les mécanismes de résistance déclarés par le laboratoire soit d’emblée, soit après demande de confirmation par le biologiste de la mission nationale.
Le pourcentage de résistance aux FQ a été calculé en divisant le nombre de souches résistantes à au moins une molécule parmi les suivantes l’ofloxacine, la lévofloxacine et la ciprofloxacine, par le nombre total de souches testées pour les FQ et en multipliant le résultat par 100.
Afin de tenir compte du poids que représente chaque région dans le pourcentage national de BLSE, un pourcentage de BLSE pondéré a été calculé en additionnant les pourcentages de BLSE de chaque région qui ont chacun été multipliés par un coefficient correspondant au nombre de LBM régional divisé par le nombre total de LBM en France.
Pour l’étude de cohorte entre 2017 et 2019, les pourcentages de résistance ont été calculés en considérant uniquement les résultats des 578 LBM ayant participé au système de surveillance durant les trois années sans discontinuer.
L’analyse des données a été réalisée sur le logiciel SAS®. La significativité des tendances pluriannuelles a été évaluée par des tests du Chi2.
Résultats
Évolution globale de la résistance aux C3G et aux fluoroquinolones chez E. coli
Le nombre de LBM participant au réseau de surveillance a progressé sur la période de l’étude, passant de 312 LBM répartis dans 7 régions métropolitaines en 2015 à 1 016 LBM dans 13 régions en 2019 (figure 1).
 Agrandir l'image
Agrandir l'imageParallèlement, le nombre d’antibiogrammes d’E. coli urinaires transmis annuellement par les laboratoires a augmenté de 146 428 en 2015 à 444 900 en 2019. L’âge moyen des patients a peu varié sur la période, il était de 61 ans en 2015, 62 ans en 2016 et 2017 et 63 ans en 2018 et 2019. Le sex-ratio H/F était stable : à 0,18 de 2015 à 2019 et à 0,19 en 2017.
Une diminution de la proportion de résistance aux C3G était observée dans l’espèce E. coli entre 2015 et 2018 (4,2% et 3,2% respectivement, p<0,001), suivie d’une augmentation significative entre 2018 et 2019 (3,4%, p<0,001) (figure 2). Le taux de souches productrices de BLSE suivait la même tendance que la résistance aux C3G, avec une diminution de 3,7% à 2,8% entre 2015 et 2018, pour augmenter à 3,0% en 2019 (p<0,001) (figure 2). Après pondération sur le nombre de LBM participants, une diminution était également constatée de 2015 à 2017 (3,8% à 2,8%) puis un rebond significatif en 2019 (3,5% ; p<0,001) (figure 3). Néanmoins, si l’on n’analysait que les résultats de la cohorte des 578 LBM ayant participé sans discontinuer à la surveillance entre 2017 et 2019, la tendance restait à la baisse, passant de 3,0% en 2017 à 2,8% en 2018 et 2,7% en 2019 (p<0,001).
La proportion de résistance aux FQ chez E. coli a également diminué entre 2015 et 2018 (12,5% à 11,0%), puis a augmenté en 2019 de manière significative par rapport à 2018 pour revenir au pourcentage observé en 2017 (11,4%, p<0,01). Sur les données pondérées, l’évolution était la même avec une tendance à la baisse entre 2015 et 2017 (13,5% à 11,9%, p<0,01) suivie d’une stabilisation entre 2017 et 2019.
La proportion de E. coli présentant la résistance simultanée aux C3G et FQ a diminué entre 2015 et 2016 (2,3% à 1,9%, p<0,001), est restée stable entre 2016 et 2018, puis a augmenté à 2,1% en 2019 (p<0,001).
 Agrandir l'image
Agrandir l'image Agrandir l'image
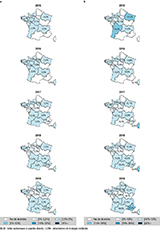
Agrandir l'imageÉvolutions régionales des pourcentages de résistance aux C3G et aux FQ chez E. coli entre 2015 et 2019
En 2015, le pourcentage de résistance aux bêta-lactamines par production de BLSE chez E. coli s’échelonnait de 3,1% en région Centre-Val de Loire à 4,3% en Auvergne-Rhône-Alpes. Une diminution significative du pourcentage des E. coli-BLSE a été observée entre 2015 et 2019 pour les régions Centre-Val de Loire (3,1% à 2,2%, p<0,01), les Pays de la Loire (3,3% à 2,2%, p<0,01), la Nouvelle-Aquitaine (3,5% à 2,6%, p<0,01), la Bretagne (3,7% à 2,7%, p<0,01), la Normandie (3,8% à 2,5%, p<0,01), la région Grand Est (4,0% à 2,9%, p<0,01) et pour l’Auvergne-Rhône-Alpes (4,3% à 3,2%, p<0,01) (figure 4a).
Dans la région d’Île-de-France une augmentation non significative des pourcentages d’E. coli-BLSE urinaires a été observée entre 2016 et 2019 (de 3,0% à 4,7%, p=0,23). Une tendance à l’augmentation a été également observée en région Provence-Alpes-Côte d’azur (1,5% à 5,0%, p<0,01) et en région Occitanie (2,8% et 3,1%, p=0,45) entre 2017 et 2019.
Les pourcentages de résistance aux FQ chez les souches de E. coli (E. coli FQ-R%) isolées des prélèvements urinaires était compris entre 9,5% en Pays de la Loire et 15,3% en Nouvelle-Aquitaine et Grand Est en 2015 et entre 6,8% en Centre-Val de Loire et 15,3% en Provence-Alpes-Côte d’azur en 2019 (figure 4b). Le pourcentage de résistance aux FQ a diminué sur la période dans les 7 régions pour lesquelles des données étaient disponibles depuis 2015. En région Île-de-France, le pourcentage de E. coli FQ-R% a augmenté entre 2016 et 2017 (11,2 à 14,4%, p=0,11) avant de diminuer entre 2017 et 2019 (14,4% à 11,0%, p<0,01). Une augmentation des E. coli FQ-R% était observée entre 2017 et 2019 pour la région Occitanie (9,7% vs 10,5%, p<0,01) et la région Provence-Alpes-Côte d’azur (10,0% vs 15,3%, p<0,01).
 Agrandir l'image
Agrandir l'imageDiscussion
La surveillance de la résistance aux antibiotiques est un objectif fixé par le plan de contrôle de l’antibiorésistance de l’Organisation mondiale de la santé (OMS) 6 et par la feuille de route interministérielle pour la maîtrise de la résistance bactérienne aux antibiotiques 7 afin de guider la rédaction des recommandations pour le traitement antibiotique des infections, d’informer les acteurs locaux et nationaux sur la propagation de la résistance sur le territoire et d’objectiver l’efficacité des interventions pour le bon usage des antibiotiques.
L’augmentation du nombre de laboratoires participant à la surveillance entre 2015 et 2019 a permis d’améliorer la couverture régionale du réseau et ainsi d’obtenir, au fur et à mesure de son développement, des données de résistance aux antibiotiques pour toutes les régions métropolitaines.
Les données de la surveillance nationale Primo mettent en évidence une diminution de la résistance aux C3G et FQ dans les sept régions suivies depuis 2015. Ces résultats sont encourageants, même si cette diminution est modérée et si la tendance constatée sur les deux dernières années de l’étude évoque plutôt une stabilisation des pourcentages de résistance. De plus, il existe des différences régionales, les régions Île-de-France et Provence-Alpes-Côte d’azur présentant en 2019 des pourcentages de E. coli-BLSE plus de deux fois supérieurs aux régions présentant les plus bas pourcentages, les Pays de la Loire et le Centre-Val de Loire. Ces disparités régionales étaient également constatées dans les établissements de santé par la mission Spares (Surveillance et prévention de l’antibiorésistance en établissement de santé) en 2019 qui retrouvait des incidences de E. coli-BLSE plus élevées dans les régions Île-de-France et Provence-Alpes-Côte d’azur et plus basses en Pays de la Loire et Bretagne 8. En Europe, une stabilisation des taux de résistances aux C3G et FQ dans les souches invasives d’E. coli et Klebsiella pneumoniae était constatée, accompagnant une tendance à la baisse de consommation des antibiotiques entre 2001 et 2018 9. La confrontation de données de surveillance Primo aux consommations françaises d’antibiotiques en ville est une perspective clé pour aider à mieux comprendre les tendances observées et les disparités régionales. L’exploration des associations écologiques entre les données de santé vétérinaire et d’environnement apparaît également incontournable pour étudier la diffusion des déterminants de la résistance aux antibiotiques dans une perspective « One Health ».
Le réseau de laboratoires sur lequel repose le système de surveillance Primo n’a cessé de se développer depuis sa création. Il recueillait en 2019 les données d’un quart des laboratoires de biologie médicale privés de France métropolitaine. Si cela représentait un échantillon important de plus de 1 000 LBM, sa représentativité n’était pas homogène sur le territoire. Ces écarts de représentativité incitent donc à la prudence lorsque les pourcentages régionaux de résistance aux antibiotiques sont comparés. De même, l’intégration de nouveaux laboratoires dans des régions à forte densité de population où les pourcentages de résistance aux C3G et FQ sont plus élevés que dans les autres régions (Provence-Alpes-Côte d’Azur, Occitanie, Île-de-France) peut modifier les tendances d’évolution des résistances constatées dans le réseau, comme cela a été observé entre 2018 et 2019. Néanmoins, l’extension du réseau ne peut qu’améliorer la robustesse des données compilées à l’avenir.
La ville et le secteur médico-social constituent un enjeu majeur dans la lutte contre l’antibiorésistance. Environ 93% du volume global d’antibiotiques à l’échelle nationale est utilisé pour ces populations 10. L’obtention de données robustes et précises sur la résistance aux antibiotiques est un préalable important pour la description et la compréhension du phénomène. Ainsi, il est apparu nécessaire d’exclure de l’analyse les antibiogrammes réalisés pour les résidents des Ehpad qui présentent des taux de résistance aux antibiotiques supérieurs à ceux de la population générale, du fait d’un âge moyen plus élevé, de consommation d’antibiotiques plus importante et de la dépendance exposant au risque de transmissions croisées, ceci afin de mieux décrire les tendances observées chez les patients vivant à domicile.
La diminution de la résistance aux fluoroquinolones est encourageante, compte tenu des efforts menés pour promouvoir le bon usage de cette famille d’antibiotiques. Mais la lutte contre l’antibiorésistance doit se poursuivre. En effet, la consommation des antibiotiques en France demeurait encore en 2019 environ 30% supérieure à la moyenne européenne 11. Ainsi, la surveillance Primo de la résistance aux antibiotiques constitue un outil pouvant aider les futurs Centres régionaux en antibiothérapie (CRAtb) à élaborer leurs stratégies d’amélioration des pratiques pour un juste usage des antibiotiques.
Un plan national de prévention des infections et de l’antibiorésistance, faisant converger le Propias (Programme national d’actions de prévention des infections associées aux soins) et la feuille de route contre l’antibiorésistance est en cours de réflexion. Dans ce contexte, les données nationales de surveillance de la résistance aux antibiotiques pourront servir d’indicateurs. Le maintien des taux d’E. coli-BLSE en dessous de 3% apparait comme une perspective raisonnable pour les années à venir.
Remerciements
Nous tenons à remercier chaleureusement pour leur implication les biologistes participant au système de surveillance : S Poyet, Dyomedea, Lyon ; G Deleglise, Genbio, Clermont-Ferrand ; L Libier, Ax Bio Océan, Bayonne ; S Benzimra, Biolab33, Le Haillan ; D Laforest, Biocentre, Coutances ; L Clotteau, Biolor, Lorient ; K Michez, Ocealab, Vannes ; B Bachy, Blanc-Galiby, Hennebont ; F Kerdavid, Alliance Anabio, Melesse ; B Coudé du Foresto, Bioliance, Nantes ; F Maillet, Bioloire, Nantes ; H Banctel, SBL Bio, Saint-Brieuc ; J Lacroze, Bioarvor, Lannion ; MP Thibault, Biopole, Loudéac ; E Grandsire, Dynalab, Romilly sur Seine ; PY Léonard, Laborizon Maine Anjou, Le Mans ; JF Culard, Analysis 88, Epinal ; A Holstein, Abo +, Tours ; B Dubet, LBM Dubet, Neuville aux bois ; S Fougnot, Atoutbio, Nancy ; B Guesnon, Biorance, Saint Malo ; AS Reinhard, Bioceliande, Montauban-de-Bretagne ; JP Rault, Espacebio, Metz ; B Gestin, Labazur, Chateaulin ; J Fleurance, Isosel, Ancenis ; A Vrain, Andebio, Angers ; P Andorin, Biolaris, Laval ; G de Gastines, Biorylis, La Roche-sur-Yon ; C Fantinato, Sèvre Biologie, Les Herbiers ; V Plong, Activ’biolab, Challans ; N Le Moing, Reseaubio, La Chapelle sur Erdre ; E Pradier, Carmes, Caen ; R Gouarin, Bionacre, Caen ; D Grisard, LBM Flers & Conde, Flers ; S Arsene, Cerballiance Normandie, Lisieux ; E Jobert, Mirialis, Annecy ; C Veron, LBM CCF, Ajaccio ; G Payro, Cerballiance-Charente, Saintes ; A Allery, Bio86, Poitiers ; H Valade, Bioffice, Bordeaux ; D Boraud, Exalab Groupe Labexa, Le Haillan ; R Gebeile, Dynabio, Lyon ; E Parisi, Vialle, Bastia ; F Alluin, 2A2B, Porto Vecchio ; C Coulon, Bioaxiome, Avignon ; G Teissier, Labosud, Montpelier ; A François, Bioesterel, Mandelieu-la-Napoule ; G Defrance, Biofutur, L’isle Adam, G Gay, Labosud Provence, Marseille ; O Duquesnoy, Biopath, Dunkerque ; F Artur, Bioceane, Le Havre ; S Millet, Medilys, Dole ; P Marchenay, LPA18, Vesoul ; N Desbiolles, Biogroup-LCD, Montbéliard ; MC Paolini, CBM25, Besançon ; E Mbenga, Biolab, Beaune ; A Desjardins, Evorial, Nevers ; C Ehret, Biolab90, Belfort.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun conflit d’intérêt au regard du contenu de l’article.
Financement
La mission Primo est financée par Santé publique France.
Références
santepubliquefrance.fr/#bbox=-2086584,6761856,3014539,1514964&c=indicator&i=ratb.ecoliblse&s=2019&t=a01&
view=map1
fr/maladies-et-traumatismes/infections-associees-aux-soins-et-resistance-aux-antibiotiques/resistance-aux-antibiotiques/documents/rapport-synthese/antibiotiques-et-resistance-bacterienne-une-infection-virale-respiratoire-evitee-c-est-un-antibiotique-preserve
documents/Antimicrobial-consumption-in-the-EU-Annual-Epidemiological-Report-2019.pdf
Citer cet article
2021/18-19/2021_18-19_2.html




