Troubles du spectre de l’autisme : estimation de la prévalence à partir du recours aux soins dans le Système national des données de santé, France, 2010-2017
// Autism spectrum disorders: Estimated prevalence based on the use of care in French National System of Health Data, France, 2010-2017
Résumé
En France, les prévalences publiées des troubles envahissants du développement (TED) et/ou des troubles du spectre autistique (TSA) sont rares et limitées aux données collectées par les deux registres français des handicaps de l’enfant, sur des zones géographiques spécifiques et chez les enfants âgés de 8 ans.
L’objectif de ce travail est d’estimer la prévalence de ces troubles à partir du recours aux soins, au niveau national et régional, pour l’ensemble de la population.
Un repérage des patients est possible dans le Système national des données de santé (SNDS) avec le code F84 de la Classification internationale des maladie – 10e révision (CIM-10). L’analyse séparée du RIM-P (hospitalisation en psychiatrie publique et privée et prise en charge ambulatoire en psychiatrie publique) permet de décrire la répartition des différents diagnostics du code F84. Les taux ont été standardisés sur la structure d’âge de la population française 2015.
En 2017, 119 260 personnes souffrant de TED ont été identifiées grâce au recours aux soins, ce qui correspond à une prévalence brute de de 17,9 pour 10 000 (27,9 chez les hommes et 8,5 chez les femmes), maximal chez les 5-9 ans (72,0). La prévalence était, pour les deux sexes, la plus élevée en Bretagne. On observe une augmentation régulière de la prévalence sur la période étudiée 2010-2017 (de 9,3 à 18,1). La répartition (non exclusive) des diagnostics était : « autres TED ou TED sans précision » (53% des patients), « autisme infantile » (28%), « autisme atypique » (11%), « syndrome d’Asperger » (8%).
Les prévalences observées chez les enfants âgés de 7 ans révolus sont proches de celles fournies par les deux registres français, ce qui laisse penser que la plupart des enfants bénéficient d’une prise en charge par le système de soins. Malgré ses limites, cette analyse à l’échelon national et sur tous les âges est la première de ce type en France. Dans les années à venir, le SNDS intégrera progressivement les données de prise en charge médico-sociale en provenance des Maisons départementales des personnes handicapées (MDPH), ce qui devrait permettre des estimations plus précises des prévalences.
Abstract
In France, the published prevalences of pervasive developmental disorders (PDD) / autism spectrum disorders (ASD) are scarce and limited to data collected in 8 year-old children by the two Childhood Disabilities population-based registers in specific geographical areas.
This study aimed to estimate for the first time in France the prevalence of these disorders at the national and regional levels for the whole population, using the exhaustive French National Health Data System (SNDS).
We included all patients managed in medical (somatic or psychiatric) facilities between 2010 and 2017 with primary or secondary PDD diagnoses (ICD-10 code F84) or patients with ALD for PDD (“affections de longue durée” are chronic and costly affections for which the ALD-related care is free of charge). The separate analysis of the national hospital database in psychiatry (RIM-P, hospitalization and ambulatory care in psychiatric facilities) allowed the description by the code F84 subcategories. Rates have been standardized on the 2015 age structure of the French population.
In 2017, 119,260 people with PDD were identified through the SNDS, corresponding to a crude prevalence of 17.9 per 10,000 (27.9 in men and 8.5 in women), maximum in the 5-9 year age group (72.0). Prevalence was highest for both sexes in Brittany. There was a steady increase in prevalence over the 2010-2017 study period (from 9.3 to 18.1). The (non-exclusive) distribution of diagnoses was: “other PDD F84.8 and unspecified PDD F84.9” (53% of the patients), childhood autism F84.0 (28%), atypical autism F84.1 (11%), Asperger syndrome F84.5 (8%).
The prevalences observed in children aged 8 years are close to those provided by the two French registers, suggesting that most children benefit from care by the healthcare system. Despite its limitations, this analysis is the first in France using medical administrative databases to estimate prevalence rates for PDD at the national level. In the coming years, these databases should gradually integrate data on medico-social care, which should allow more accurate estimates of prevalence.
Introduction
Depuis la description princeps de l’autisme infantile par le pédopsychiatre américain Léo Kanner en 1943 1, la définition de l’autisme a connu de multiples évolutions aboutissant au terme de « trouble envahissant du développement » (TED,
codés F84 dans la Classification internationale des maladies – 10e révision,
CIM-10) et, plus récemment, dans la cinquième édition du Manuel diagnostique et statistique des troubles mentaux (DSM-5) 2, au terme de « trouble du spectre de l’autisme » (TSA), qui fait aujourd’hui référence. La CIM l'a intégré dans
sa 11e révision (CIM-11, 2018) dans la catégorie des troubles neuro-développementaux.
Le diagnostic de ces troubles est clinique. Selon le DSM-5, « les caractéristiques essentielles du trouble du spectre de l’autisme sont des déficits persistants de la communication sociale réciproque et des interactions sociales et le mode restreint et répétitif des comportements, des intérêts et des activités »,
Les TED/TSA recouvrent des situations de handicap très variées et qui peuvent être considérablement alourdies, en particulier par une déficience intellectuelle, fréquente et d’importance variable, par l’épilepsie ou encore par des déficiences motrices ou sensorielles : des formes moins sévères qui peuvent parfois rester méconnues pendant toute une existence à des tableaux très lourds associant de multiples comorbidités.
La prise en charge institutionnelle des TED/TSA est essentiellement faite :
–par le secteur sanitaire en psychiatrie : hospitalisation ou suivi en ambulatoire ;
–par le secteur médico-social : centres médico-psycho-pédagogiques (CMPP), instituts médico-éducatifs (IME), instituts médico-pédagogiques (IMP), instituts médico-professionnels (IMPro), instituts thérapeutiques, éducatifs et pédagogiques (Itep), services d’éducation spécialisée et de soins à domicile (Sessad), centres d’action médico-sociale précoce (CAMSP)...
Depuis 2005, quatre plans gouvernementaux Autisme (2005-2007, 2008-2010, 2013-2017, 2018-2022) se sont succédé. Le dernier plan axe la stratégie nationale sur l’importance d’un diagnostic précoce suivi d’un accompagnement adapté, d’un meilleur taux de scolarisation des enfants dès l’âge de 3 ans, d’un meilleur repérage et diagnostic chez les adultes, d’un développement des dispositifs d’emploi pour faciliter leur insertion professionnelle et de l’amélioration de la formation des professionnels de santé et des travailleurs sociaux. Il pointe la nécessité de structurer la communauté des chercheurs sur l’autisme et les troubles neuro-développementaux et d’organiser la production des données épidémiologiques, afin de disposer d’un système de surveillance et d’indicateurs fiables à différents échelons territoriaux pour l’évaluation des politiques et des interventions.
En France, les prévalences des TED/TSA issues des deux registres des handicaps de l’enfant ne portent que sur les enfants dans leur 8e année de vie dans les zones géographiques couvertes par ces registres (voir l’article de Delobel-Ayoub et coll. dans ce numéro).
TED et TSA peuvent être considérés comme des entités superposables. Le terme de TED, qui correspond à la CIM-10, classification actuellement en vigueur, est utilisé ci-après pour présenter notre travail dont l’objectif était, pour la première fois en France à l’échelon national et pour tous les âges :
–d’estimer la prévalence des TED en population générale à partir de la prise en charge sanitaire en 2017, et son évolution sur la période 2010-2017 ;
–de décrire la répartition en 2017 des personnes avec TED selon le sexe, l’âge, la région de résidence, les différents diagnostics F84.0 à F84.9 de la CIM-10 et certaines comorbidités (retard mental, épilepsie).
Population et méthodes
Le Système national des données de santé (SNDS), géré par la Caisse nationale de l’assurance maladie (Cnam), est une base de données à caractère médico-administratif (BDMA) couvrant environ 99% de la population française (1). Il contient les remboursements de soins de santé (consultations et actes médicaux, médicaments, examens biologiques), les données de prise en charge au titre des affections de longue durée (ALD) et les données du Programme de médicalisation des systèmes d’information (PMSI). Ces dernières renseignent notamment sur tous les diagnostics posés lors des séjours hospitaliers en médecine-chirurgie et obstétrique (PMSI-MCO) et des séjours en psychiatrie en établissements publics ou privés, ainsi que sur la prise en charge ambulatoire en psychiatrie en établissements publics (RIM-P). En l’état actuel, le SNDS ne contient pas de données de prise en charge par le secteur médico-social. Dans le tableau 1 figurent les différentes catégories de données du SNDS avec leur contribution ou non au repérage des TED.
 Agrandir l'image
Agrandir l'imageEstimation de la prévalence des TED à partir des données de recours aux soins dans le SNDS
Les analyses ont été effectuées sur les données SNDS 2010-2017. En pratique, l’utilisation des données d’ALD est limitée par le fait que, dans presque tous les cas, seuls les trois premiers digits du code CIM-10 sont enregistrés. Or, les personnes avec un TED sont avant tout repérées par une prise en charge au titre de l’ALD (en 2017, 87% des personnes repérées comme ayant un TED bénéficiaient d’une ALD et 89 % chez les moins de 20 ans). L’analyse des données du SNDS a, de ce fait, été limitée aux trois digits du code F84.
Un numéro identifiant national anonyme, propre à chaque personne dans le PMSI, permet de chaîner toutes les prises en charge d’une même personne. Toutefois, cet identifiant ne permet pas le chaînage avec l’activité ambulatoire du RIM-P. C’est un autre numéro patient créé dans le système d’information d’une entité juridique (établissement), appelé Identifiant permanent du patient (IPP) qui le permet, et ceci uniquement au sein de la même entité juridique. Ainsi, l’activité ambulatoire d’un patient ne peut être chaînée à ses éventuelles autres données du SNDS via son identifiant national anonyme que s’il a été hospitalisé en psychiatrie au sein de la même entité juridique. En résumé, les patients suivis en ambulatoire en psychiatrie peuvent être identifiés dans le SNDS s’ils ont été hospitalisés au moins une fois en psychiatrie au sein de la même entité juridique depuis 2007, année de mise en place du RIM-P.
Ainsi, dans notre analyse, en l’absence d’hospitalisation en psychiatrie entre 2010 et 2017 dans la même entité juridique que la prise en charge ambulatoire, cette dernière ne peut être chaînée à aucune des autres prises en charge (ALD, PMSI-MCO, hospitalisation en psychiatrie dans une entité juridique autre que celle du suivi ambulatoire) : pour éviter les doublons, la prise en charge ambulatoire seule n’est pas prise en compte dans le SNDS.
Les prévalences ont été standardisées sur la structure d’âge de la population française 2015.
Analyse descriptive selon certaines caractéristiques à partir du RIM-P
Les données du RIM-P sous-évaluent le nombre de personnes avec TED dans la mesure où elles ne concernent que la prise en charge en psychiatrie. L’analyse séparée du RIM-P permet néanmoins, à la fois de mieux repérer dans le SNDS les patients suivis exclusivement en ambulatoire et de décrire la répartition des différents diagnostics du code F84 (tableau 2) et des morbidités associées aux TED. C’est pourquoi, une analyse complémentaire sur les seules données du RIM-P a été réalisée pour préciser ces aspects du recours aux soins.
Tous les enregistrements des personnes hospitalisées ou prises en charge en ambulatoire en 2017, avec un diagnostic de TED, ont été sélectionnés, que ce diagnostic ait été enregistré en diagnostic principal ou associé.
Les principales caractéristiques des patients ont été étudiées : âge et sexe, région de résidence, type de prise en charge ainsi que certaines comorbidités (retard mental et épilepsie).
Résultats
Prévalence pour 10 000 habitants, selon la classe d’âge et le sexe dans le SNDS 2017
En 2017, en France, 119 260 personnes souffrant de TED ont été identifiées grâce au recours aux soins, ce qui correspond à une prévalence brute de 17,9/10 000 habitants. Elle était maximale chez les 5-9 ans (72,0/10 000).
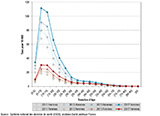
La figure 1 montre les taux selon la classe d’âge sur quatre années (2011, 2013, 2015, 2017) pour les deux sexes séparément. On observe que le taux atteignait chez les garçons son pic pour un âge situé entre 5 et 9 ans, quelle que soit l’année considérée, suivi de très près par la tranche d’âge suivante. Chez les filles, la situation était comparable avec un taux maximal situé entre 5 et 14 ans.
selon le sexe et la classe d’âge (pour 10 000 habitants), France, 2017
 Agrandir l'image
Agrandir l'imageChez les enfants de 7 ans, les taux étaient de 73,6 (soit un enfant sur 136), de 114,5 chez les garçons et de 30,7 chez les filles.
Avec un taux de 27,9 chez les hommes et de 8,5 chez les femmes, le rapport de prévalence hommes/femmes était globalement de 3,3. Supérieur à 3 jusqu’à l’âge de 20 ans (3,7 chez les enfants de 7 ans), il décroissait ensuite progressivement pour se situer entre 1 et 2 après l’âge de 35 ans.
Évolution temporelle 2010-2017, selon le sexe, dans le SNDS
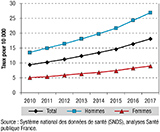
La figure 2 montre, pour les hommes comme pour les femmes, une augmentation régulière de la prévalence au cours des 8 années étudiées, plus marquée chez les hommes et plus marquée à partir de 2015.
 Agrandir l'image
Agrandir l'imageTaux régionaux standardisés sur l’âge selon le sexe dans le SNDS 2017
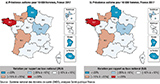
Rapportés à la population de la région de résidence et standardisés sur la structure d’âge de la population française 2015, les taux les plus élevés sont observés, pour les deux sexes, en Bretagne, Nouvelle-Aquitaine et Normandie et, en France métropolitaine, le taux le plus bas se situe dans les Hauts-de-France (figure 3). Les taux les plus bas s’observent dans les DROM (en moyenne 17,2 chez les hommes et 5,6 chez les femmes).
 Agrandir l'image
Agrandir l'imageRépartition des troubles selon les caractéristiques des individus dans le RIM-P 2017
Les analyses ont porté sur l’ensemble des individus identifiés dans le RIM-P, hospitalisés ou suivis en ambulatoire (n=51 468 en 2017). Ils étaient de sexe masculin pour 80% et âgés de moins de 15 ans pour environ 2 cas sur 3, qu’il s’agisse des TED en général ou de l’autisme infantile (tableau 3).
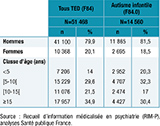 Agrandir l'image
Agrandir l'imageLe tableau 4 montre que la prise en charge ambulatoire seule était le mode prédominant quelle que soit la tranche d’âge. Elle concernait, chez les hommes comme chez les femmes, presque 2 cas sur 3 (et 75% des cas chez les moins de 5 ans). Son association à une prise en charge hospitalière concernait 19% des patients (avec un maximum à 25% chez les 5-10 ans). L’hospitalisation seule concernait 16% des patients et était le mode de prise en charge le moins fréquent.
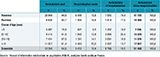 Agrandir l'image
Agrandir l'imageLes diagnostics les plus souvent codés étaient « Autres TED ou TED sans précision » (53% du total et 54% chez les enfants de 7 ans). Venaient ensuite l’autisme infantile (28% du total et 39% chez les enfants de 7 ans), l’autisme atypique (11% du total comme chez les enfants de 7 ans) et le syndrome d’Asperger (8% du total et 2% chez les enfants de 7 ans) (tableau 5).
 Agrandir l'image
Agrandir l'imageUn retard mental était codé dans 12% des cas (de degré léger/moyen dans 7% des cas), un peu plus souvent en cas d’autisme infantile (16%). Une épilepsie était codée dans 2% des cas de TED. Chez les enfants de 7 ans, les chiffres étaient, pour le retard mental, de 8% et de 13% en cas d’autisme infantile, de 1% pour l’épilepsie.
Discussion
L’analyse des données du SNDS a permis de produire les premières estimations nationales de prévalence des TED en population générale, d’en décrire les caractéristiques selon l’âge, le sexe, la région, la forme clinique et la nature de la prise en charge, et d’étudier la fréquence de certaines morbidités associées.
D’une façon générale, les données du SNDS permettent d’estimer, à l’aide d’algorithmes construits sur le recours aux soins, la prévalence et l’incidence d’une pathologie nécessitant un tel recours, ce qui est souvent le cas lorsqu’il s’agit de pathologies chroniques. Néanmoins, le recours aux soins pour TED, troubles incontestablement lourds et chroniques, n’est pas systématique : il n’existe pas de traitement médicamenteux spécifique et les hospitalisations ne sont pas toujours nécessaires. Quant à la prise en charge en établissement médico-social, qui constitue l’essentiel de la prise en charge institutionnelle, elle ne figure pas encore dans ces bases. C’est pourquoi, l’utilisation du seul recours aux soins pour construire des indicateurs de fréquence sous-estime la prévalence de ces troubles, en particulier au-delà de l’enfance, comme le montre la figure 1, avec une forte décroissance dès l’âge de 15 ans. Les taux que nous observons chez les adultes sont en toute vraisemblance très sous-estimés. À notre connaissance, la seule étude conduite chez les adultes (≥16 ans) est une étude anglaise en population générale, qui retrouve des prévalences (98/10 000) comparables à celles observées chez les enfants 3.
En France, deux registres de population sur les handicaps de l’enfant recherchent les cas d’enfants ayant reçu un diagnostic de TED au plus tard l’année civile de leurs 8 ans (soit à 7 ans révolus) :
–le Registre des handicaps de l’enfant et observatoire périnatal (RHEOP, créé en 1991) pour l’Isère, la Savoie et la Haute-Savoie (la dernière génération d’enfants de Haute-Savoie couverte par le registre est celle née en 2006) ;
–le Registre des handicaps de l’enfant pour la Haute-Garonne (RHE31, créé en 1999).
pour des raisons d’harmonisation avec les nouvelles catégories diagnostiques du DSM-5 et de la CIM-11, les estimations fournies par les registres excluent les codes F84.2 (« Syndrome de Rett »), F84.3 (« Autre trouble désintégratif de l’enfance ») et F84.4 (« Hyperactivité associée à un retard mental et à des mouvements stéréotypés »). En raison de leur rareté, cette exclusion n’a que peu d’impact sur les estimations.
L’analyse des données du SNDS montre, chez les enfants de 7 ans révolus, des taux proches de ceux des deux registres (RHE31 pour la Haute-Garonne et RHEOP pour l’Isère et la Savoie) (voir l’article de Delobel-Ayoub et coll. dans ce numéro) : 74/10 000, comparable à celui observé par le RHE31 (77/10 000) et pas très éloigné de celui du RHEOP (56/10 000).
–Chez les garçons : 115 par le SNDS vs 123 (RHE31) et 90 (RHEOP) ;
–Chez les filles : 31 par le SNDS vs 30 (RHE31) et 20 (RHEOP).
Ainsi, la comparabilité des taux observés dans le SNDS avec les taux fournis par les registres laisse penser que la plupart des jeunes enfants bénéficient d’une prise en charge dans le système de soins.
Ces chiffres français de prévalence sont, quant à eux, inférieurs à ceux rapportés par le réseau Autism and Developmental Disabilities Monitoring (ADDM) aux États-Unis (168/10 000 en 2014, soit un enfant sur 59) et par le système national de surveillance des TED/TSA au Canada (159/10 000 enfants en 2015, soit un enfant sur 63) 4,5. De fortes variations géographiques étaient observées entre les sites, avec notamment aux États-Unis des prévalences comprises entre 131 et 293/10 000, et des estimations significativement plus basses dans les États qui n’avaient accès qu’à des sources de données sur la santé, par rapport à celles des États où des données sur l’éducation étaient également disponibles. Les estimations états-uniennes et canadiennes sont à ce jour les plus élevées parmi toutes les estimations recensées dans une revue récente de la littérature en langue anglaise de Fombonne et coll.6. Dans l’ensemble, les résultats des études recensées dans cette revue donnent un chiffre moyen de 69,0/10 000 (médiane=61,9). La prévalence issue ici de l’exploitation du SNDS (74/10 000 chez les enfants de 7 ans) est très proche de ce chiffre moyen qui, selon ces auteurs, peut être utilisé comme estimation actuelle des TED/TSA.
Dans le SNDS, le rapport de prévalence garçons/filles était en 2017 de 3,3 tous âges confondus. Chez les enfants de 7-8 ans, il était de 3,7, proche de ceux observés par les registres RHE31 et le RHEOP, respectivement 4,1 et 4,5 chez les enfants des générations de naissance 2007-2009 (voir l’article de Delobel-Ayoub et coll. dans ce numéro). Ce rapport était proche également de ceux observés par le réseau Autism and Developmental Disabilities Monitoring (ADDM) aux États-Unis (rapport de prévalence de 4,0 en 2014) et par le système national de surveillance des TSA au Canada (4,0 en 2015) 4,5.
La répartition des différents diagnostics du code F84, telle qu’observée dans le RIM-P en 2017, était proche de celle observée par le RHEOP :
–Les codes F84.8 et F84.9 « Autres TED ou TED sans précision » représentent 53% des diagnostics vs 57% pour le RHEOP et 36% pour le RHE31 ;
–Les codes F84.0, F84.1 et F84.5 représentent 47% des cas identifiés dans le RIM-P vs 43% pour le RHEOP et 64% pour le RHE31.
L’augmentation régulière de la prévalence mise en évidence par l’analyse du SNDS s’observe également dans les territoires couverts par les deux registres français et au plan international. Elle s’explique essentiellement par une évolution régulière et positive des pratiques de repérage et de diagnostic, résultat d’une meilleure sensibilisation et formation des professionnels, par une meilleure sensibilisation du public, par un développement des services spécialisés et une évolution positive des politiques d’éducation spécialisée. En France, la mise en place depuis 2005 des différents plans autisme a œuvré pour cela.
De la même façon, les disparités régionales observées peuvent témoigner en partie de différences de pratiques de repérage, de diagnostic et de prise en charge. En l’état actuel des connaissances, elles doivent être interprétées avec précaution.
Du point de vue méthodologique, l’exploitation des données du RIM-P pose des problèmes techniques déjà évoqués ci-dessus et qui peuvent entraîner des biais d’estimation. Parmi les autres limites de l’utilisation des BDMA, on compte la variabilité diagnostique des TED et celle des habitudes de codage intra et inter-établissements. L’anonymisation des données transmises au niveau national ne permet aucun retour aux sources à des fins de vérification. La relative faible association que nous avons mise en évidence dans les données du RIM-P entre TED et retard mental ou épilepsie par rapport à ce qui a été observé par les registres illustre cette dépendance au codage des cliniciens : dans les registres, un retard mental était associé dans 24% (RHEOP) et 36% (RHE31) des cas, beaucoup plus fréquemment que ce que nous avons constaté dans le RIM-P (8% chez les enfants de 7 ans). Pour l’épilepsie, l’écart entre les observations issues des registres (3% pour le RHEOP et 6% pour le RHE31) et celle du RIM-P (1%), témoigne là aussi d’un sous-codage dans les BDMA.
Conclusion
L’exploitation des données du SNDS a permis d’approcher la prévalence à partir du recours aux soins en France des individus souffrant de TED/TSA. Malgré ses limites, cette analyse descriptive à l’échelon national et sur toute la population, adultes compris, est la première réalisée en France.
Dans les années à venir, le SNDS devrait intégrer progressivement les données de prise en charge médico-sociale en provenance des MDPH. Sous réserve de leur qualité, l’intégration de ces données permettra des estimations plus précises de la prévalence, à tous les âges de la vie, ainsi qu’une meilleure description des prises en charge institutionnelles.
Ces analyses pourront être répétées dans le temps, avec une périodicité qui reste à définir. L’impact des évolutions des critères diagnostiques introduites dans le DSM-5 (et par conséquent dans la CIM-11 qui entrera en vigueur en 2022) sur les estimations de prévalence, devra être évalué.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun lien d’intérêt au regard du contenu de l’article.