Déterminants de non-proposition de vaccination aux adolescents par les médecins généralistes français en 2025 : une étude qualitative
// Factors influencing French general practitioners’ decision not to offer vaccination to adolescents in 2025: A qualitative study
Résumé
La couverture vaccinale des adolescents en France est insuffisante, qu’il s’agisse des rattrapages des vaccins de l’enfance ou des vaccinations recommandées dans cette tranche d’âge. Une étude qualitative, reposant sur des entretiens individuels semi-directifs, a été menée auprès d’un échantillon de 30 médecins généralistes de l’Hexagone ayant une patientèle d’adolescents, afin de comprendre les freins à la proposition vaccinale dans cette tranche d’âge et d’identifier des pistes d’amélioration. Les résultats suggèrent que la couverture vaccinale insuffisante des adolescents est rarement due à un manque d’adhésion à la vaccination dans cette tranche d’âge, de la part des médecins. Elle semble plutôt refléter des freins contextuels telle que la difficulté d’intégrer ce sujet dans les rares consultations des adolescents, le plus souvent occasionnées par d’autres motifs, les contraintes de temps lors de ces consultations, une certaine hésitation vaccinale des parents et le sentiment chez de nombreux médecins du caractère non urgent de ces vaccins. Cette dernière perception est renforcée par les larges tranches d’âge des recommandations vaccinales chez les adolescents. Enfin le caractère changeant du calendrier vaccinal apparaît parfois comme un frein, en particulier pour l’appropriation de nouvelles vaccinations. À cet égard, l’élaboration de supports plus adaptés aux contraintes de la pratique de la médecine générale permettrait d’aborder plus facilement ce sujet lors des consultations. Une réflexion sur le passage d’une logique de tranches d’âge à celle d’âges fixes pour les recommandations vaccinales pourrait être initiée. Enfin la promotion des consultations de suivi médical de l’adolescent permettrait de disposer d’un moment favorable à la proposition vaccinale par les médecins généralistes.
Abstract
Vaccination coverage among adolescents in France is insufficient, whether for catch-up childhood vaccines or vaccinations recommended for this age group. A qualitative study, based on semi-structured individual interviews, was conducted with a sample of 30 general practitioners in mainland France who see adolescent patients, in order to understand the barriers to offering vaccinations to this age group and to identify areas for improvement. The results suggest that insufficient vaccination coverage among adolescents is rarely due to a lack of adherence to vaccination in this age group on the part of physicians. It rather seems to reflect contextual barriers such as the difficulty of integrating this topic into the rare consultations with adolescents, which are most often prompted by other reasons, time constraints during these consultations, a degree of vaccine hesitancy among parents, and the feeling among many physicians that these vaccines are not urgent. This latter perception is reinforced by the wide age ranges in vaccination recommendations for adolescents. Finally, the changing nature of the vaccination schedule sometimes appears as a barrier, particularly regarding the uptake of new vaccinations. In this regard, the development of materials better suited to the constraints of general practice would make it easier to address this topic during consultations. Consideration could be given to shifting from an age-range approach to one based on fixed ages for vaccination recommendations. Finally, promoting existing medical follow-up consultations for adolescents would provide a suitable opportunity for general practitioners to offer vaccinations.
Introduction
Les couvertures vaccinales en France restent insuffisantes chez les adolescents alors qu’un nombre croissant de vaccins sont inclus pour cette tranche d’âge dans le calendrier vaccinal, en primo- vaccination ou en rattrapage. Les vaccinations recommandées entre 11 ans et 16 ans incluent depuis de nombreuses années un rappel diphtérie-tétanos-coqueluche-poliomyélite (dTcaP), la vaccination contre les papillomavirus (HPV) des jeunes filles, ainsi que les rattrapages des vaccinations contre l’hépatite B, le méningocoque C, la rougeole, les oreillons et la rubéole pour les enfants non vaccinés. À ces vaccins, se sont ajoutées en 2020 les vaccinations contre le HPV des garçons et en 2025 contre les méningocoques ACWY pour l’ensemble des adolescents 1. Seuls 76% des adolescents scolarisés en classe de 3e en 2016-2017 avaient reçu les 6 doses de vaccin diphtérie-tétanos-poliomyélite recommandées pour ces enfants et seuls 45% avaient complété la vaccination contre l’hépatite B 2. Les données de 2023 issues de l’analyse du Datamart de consommation inter-régimes (DCIR) montraient une couverture à 15 ans pour au moins une dose de vaccin contre les HPV de 55% pour les filles et 26% pour les garçons. Pour cette même année, la couverture était, pour les adolescents âgés de 15 à 19 ans, de 48% pour la vaccination contre le méningocoque C 3.
Les adolescents sont le plus souvent en bonne santé et consultent peu le médecin. De plus, leurs motifs de consultation peuvent être peu propices à une proposition vaccinale (maladie aiguë, souffrance psychique…). Il n’en reste pas moins que les données disponibles en France sont en faveur d’un déficit d’offre de vaccination de la part des médecins vis-à-vis de cette population. En particulier, une étude menée en 2014 avait montré qu’une proportion importante de médecins généralistes (MG) français ne recommandait pas systématiquement les vaccins du calendrier vaccinal aux adolescents qui les consultaient : selon le vaccin, entre 30% et 50% des médecins interrogés répondaient les recommander « parfois » ou « souvent », entre 4 et 20% répondaient « jamais » et entre 30 et 60% « toujours » 4. Les raisons de ce déficit d’offre par certains MG français ne sont pas documentées dans la littérature. Cette thématique est d’autant plus importante à explorer que de nombreuses études ont confirmé le rôle clé des professionnels de santé de premier recours pour améliorer l’adhésion et la couverture vaccinale de leur patientèle. Les médecins représentent la source à laquelle la population accorde la plus grande confiance vis-à-vis de l’information concernant la vaccination 5.
L’objectif de cette étude était d’explorer les motifs de non-application systématique des recommandations du calendrier vaccinal en France et les critères sur lesquels les médecins se basent pour recommander ou pas, lors d’une consultation d’un adolescent, les différents vaccins dudit calendrier. La finalité était d’apporter des informations utiles à l’identification de leviers d’une proposition plus automatique des vaccins du calendrier vaccinal à l’occasion de la consultation d’un adolescent.
Matériels et méthodes
L’étude a été réalisée à partir d’entretiens individuels semi-directifs, menés selon une méthode qualitative de type inductive par la société Verian, prestataire spécialisé dans la conduite d’études qualitatives 6. Ils se sont déroulés en visio-conférence ou en face à face auprès de MG recrutés à travers les panels de Verian et les bases de données publiques de médecins. Les entretiens se sont appuyés sur un guide élaboré par Santé publique France avec la contribution de Verian. Un pré-test du guide d’entretien a été conduit auprès de trois médecins.
Un échantillon initial de 24 MG exerçant dans l’Hexagone, recevant en consultation des adolescents mais ne leur proposant pas systématiquement l’ensemble des vaccins du calendrier vaccinal, a été constitué avec possibilité d’étendre l’échantillon si la saturation des informations n’était pas atteinte.
Les médecins de la population cible ont été sélectionnés à travers deux questions-filtre : seuls les MG répondant « parfois » ou « souvent » aux deux questions : « À quelle fréquence voyez-vous en consultation des enfants âgés entre 11 et 16 ans ? » et « À quelle fréquence proposez-vous les vaccins du calendrier vaccinal aux adolescents que vous voyez en consultation ? » ont été inclus. Les MG ayant répondu « jamais » à l’une ou l’autre des deux questions ont été exclus, l’étude ne portant pas sur le profil très particulier de médecins opposés au principe même de la vaccination. Six entretiens ont également été menés auprès de médecins ayant répondu « toujours » à la seconde question, afin de comparer leurs réponses à celles de l’échantillon principal.
L’échantillonnage a été raisonné afin d’obtenir une diversité des profils : un médecin devait être inclus dans chacune des catégories définies par le croisement de quatre variables : le sexe du médecin, son âge (moins de 50 ans, 50 ans ou plus), son type d’exercice (seul, en cabinet de groupe) et la densité urbaine du lieu d’exercice (rural, semi- urbain, urbain). Sans que cela ne figure comme un critère de stratification, la société Verian a veillé à la diversité géographique des régions d’exercice des répondants.
Les entretiens semi-directifs ont été conduits par deux animatrices de la société Verian, formées aux enquêtes qualitatives. Ils étaient proposés en visio-conférence, avec possibilité d’entretien en face-à-face si le médecin le souhaitait. Ils ont fait l’objet d’un enregistrement audio, après accord des participants, suivi d’une retranscription verbatim intégrale. Les médecins participants étaient volontaires pour participer et ont été indemnisés.
Le guide d’entretien proposait de débuter sur quelques questions concernant la vaccination en général (adhésion au calendrier vaccinal, sources d’information, aisance pour aborder le sujet…), puis d’orienter l’entretien sur la perception par le médecin des différents vaccins des adolescents, le déroulement des consultations d’adolescents, la place occupée par la vaccination, les difficultés rencontrées pour aborder le sujet avec les adolescents ou ses parents, la réaction du médecin en cas de réticence, les mesures à même de lui permettre de recommander plus systématiquement les vaccins aux adolescents. La version définitive du guide figure en annexe.
Analyse des données
Une analyse thématique contextuelle, basée sur un codage de type inductif et illustrée par des verbatim, a été effectuée par les deux animatrices de la société Verian en charge des entretiens 7.
Elle s’est déroulée en plusieurs étapes : à la suite de chaque entretien, chaque animatrice a consigné son ressenti, incluant des éléments d’appréciation issus de la communication non verbale. Puis, pour chaque entretien, elles ont rédigé une synthèse, à partir d’une trame commune et du codage élaborés en commun par les deux animatrices au vu de l’ensemble des entretiens. Une triangulation des analyses par croisement des retranscriptions des entretiens entre les deux animatrices a été réalisée. L’élaboration commune des conclusions, prenant en compte les éventuelles différences de perception entre les deux animatrices, s’est effectuée lors d’une réunion d’une journée entière dédiée à la confrontation des observations. Ces dernières ont été impliquées dans la rédaction du rapport. Le rapport d’étude a été revu par un analyste senior de la société Verian.
Protection des données
Toutes les données permettant de faire le lien entre les entretiens et l’identité des médecins, conservées par la société Verian, ont été détruites à l’issue de la remise du rapport à Santé publique France. Aucune information sur l’identité des médecins inclus dans l’étude n’a été transmise à Santé publique France, en dehors d’un fichier permettant à l’Agence de vérifier le respect des critères de stratification et de relier les caractéristiques des médecins, définies par ces critères, à leur entretien.
L’étude a été menée pendant le premier trimestre 2025, dans le respect du Règlement général sur la protection des données (RGPD). Conformément à la réglementation, la validation par un comité d’éthique n’était pas requise. L’accord des médecins pour la participation à cette étude a cependant été systématiquement recherché, après leur avoir présenté le contexte de l’étude, ses modalités, ainsi que les procédures d’anonymisation des enregistrements et de retranscription sur papier. L’étude a été financée par Santé publique France sur ses fonds propres.
Résultats
Vingt-quatre entretiens ont été réalisés auprès de MG ayant répondu proposer « parfois » ou « souvent » les vaccins du calendrier vaccinal aux adolescents vus en consultation, et six auprès de médecins ayant répondu les proposer systématiquement. Il a été décidé d’inclure dans l’analyse globale ces entretiens complémentaires, les attitudes et pratiques de ces six médecins au regard de la vaccination, ne différant pas de celles de l’échantillon principal. Sur la base de ces 30 entretiens, la saturation des informations a été considérée atteinte. La durée des entretiens a été en moyenne de 40 minutes, variant entre 33 et 64 minutes. Au moins un MG a participé à l’étude dans 9 des 13 régions hexagonales. Les caractéristiques de l’ensemble des trente médecins sont présentées dans le tableau.
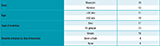 Agrandir l'image
Agrandir l'imageLa vaccination en général
L’adhésion à la vaccination des MG participants apparaît forte. Les praticiens interrogés expriment une confiance élevée dans l’efficacité des vaccins et adhèrent au calendrier vaccinal établi par les autorités de santé. Cette confiance s’accompagne de forts sentiments d’auto-efficacité (confiance en leurs compétences) et d’engagement dans la vaccination, nourris par un sentiment de compétence hérité de leur formation initiale et de leur pratique : ils se considèrent comme les premiers garants de la couverture vaccinale et se sentent investis d’une réelle responsabilité.
Cependant, leur rôle vaccinal se heurte à plusieurs facteurs contextuels. La surcharge de travail constitue un frein majeur, avec une taille croissante de la patientèle, une lourde charge administrative et des consultations saturées. Ce contexte tendu implique une adaptation pragmatique où la vaccination tend parfois à être reléguée au second plan par rapport aux soins.
Le contexte post-Covid a également été mentionné. Si la pandémie a renforcé les convictions vaccinales des médecins, ils perçoivent à l’inverse une certaine suspicion chez les patients. Les praticiens témoignent d’un climat empreint de réserves, qui rend le sujet vaccinal plus délicat à aborder.
La redistribution des rôles avec l’implication de nouveaux professionnels de santé dans l’acte vaccinal est perçue de manière mitigée : si d’un côté, elle permet une décharge ponctuelle et une fluidification du parcours de santé, de l’autre, cette dilution des responsabilités est vécue par certains MG participants comme une désappropriation symbolique du rôle préventif du généraliste et suscite des inquiétudes quant à la traçabilité des actes vaccinaux.
Enfin, les difficultés d’accès à l’information sur la vaccination ont été mentionnées par de nombreux participants. Dans une actualité vaccinale chargée, beaucoup déplorent la complexité à se tenir informés, faute de relais clairs, de temps disponible, ou de référents institutionnels suffisamment lisibles. Leur veille est majoritairement passive, et les recommandations officielles, bien que jugées fiables, sont souvent perçues comme complexes.
Spécificités de la vaccination adolescente
La relation aux adolescents présente des caractéristiques particulières qui influencent fortement la dynamique vaccinale. Cette population se caractérise par une faible présence en consultation (représentant seulement 10 à 25% de leur patientèle). La bonne santé générale des jeunes réduit leur présence en consultation à des épisodes isolés, souvent pour des motifs aigus et rarement pour de la prévention. La vaccination des adolescents s’inscrit dans une temporalité perçue comme « apaisée » par les médecins participants, notamment en comparaison avec le calendrier vaccinal très chargé de la petite enfance. À partir de 11 ans, une forme d’accalmie s’installe, avec un sentiment partagé « d’entre-deux » sans âge limite strict. Cette faible pression temporelle contribue à déprioriser l’acte vaccinal, perçu comme pouvant être remis à plus tard, d’autant que la vaccination émerge très rarement comme motif principal de consultation.
En face d’un adolescent, trois obstacles à la pratique vaccinale apparaissent chez les médecins interrogés : l’absence du carnet de santé, le manque de temps et l’inadaptation perçue de la proposition vaccinale avec le motif de consultation.
Les résultats montrent également des situations différentes selon les vaccins : le vaccin dTcaP bénéficie d’une prescription légitime, et est souvent perçu comme obligatoire même s’il ne l’est pas pour cette tranche d’âge. Le vaccin ROR (rougeole, oreillons, rubéole), en cas de rattrapage, est également bien intégré et rarement contesté, sa prescription bénéficiant d’une perception collective d’obligation vaccinale (dans la suite de l’obligation pour la petite enfance). L’argumentaire épidémiologique, mobilisant le risque de résurgence des maladies, s’avère particulièrement efficace. La vaccination contre les HPV connaît une légitimation institutionnelle croissante, renforcée par une communication efficace, en particulier dans le cadre de la vaccination en milieu scolaire. L’extension aux garçons semble perçue par les généralistes comme un progrès décisif, favorisant l’adhésion et la normalisation sociale. Cependant, sa prescription demeure exigeante, nécessitant un ajustement du discours selon l’âge et la maturité des adolescents. Des freins symboliques sont également mentionnés, notamment dans certaines familles religieuses ou traditionnelles, de par le lien fait entre la vaccination contre les HPV et l’entrée dans la vie sexuelle. La récente recommandation vaccinale contre les méningocoques de sérogroupe A, C, W, Y connaît une intégration progressive, avec une disparité marquée entre les praticiens. Plusieurs médecins déclarent l’avoir intégrée à leur pratique, mais beaucoup montrent une forte velléité tout en reconnaissant une inertie à changer leurs habitudes, en partie justifiée par leurs connaissances insuffisantes concernant ces vaccins.
Discussion
Pour les médecins interrogés, la vaccination est perçue comme importante mais non urgente, utile mais non structurante, souhaitable mais pas toujours directement mobilisable. Elle reste en attente de déclencheurs : d’un signal social, d’outils concrets, d’un contexte propice. Dès lors, les leviers d’amélioration doivent être portés par tout un contexte d’interventions complémentaires. Parmi les demandes qui émanent des médecins ou que l’on peut déduire des entretiens, plusieurs pistes peuvent être avancées, dont :
–une stratégie de communication ambitieuse à destination des adolescents, faisant appel aux médias traditionnels comme aux réseaux sociaux et aux plateformes qu’ils fréquentent ;
–un renforcement de la capacité des médecins à être des promoteurs efficaces de la vaccination adolescente à travers des supports concrets, qu’il s’agisse de documents papiers ou de supports dématérialisés, adaptés à leur contrainte de temps. Une demande d’outils pratiques pour les aider à gérer des situations individuelles particulières est apparue. De tels outils pourraient rappeler l’importance des autres vaccinations que la vaccination HPV, certains médecins semblant résumer la vaccination des adolescents à celle-ci seulement. Une évaluation des outils développés par différentes institutions (INCa, Santé publique France…) ou projets de recherche (PrevHPV...) à destination des médecins pourrait être menée, afin d’évaluer la mesure dans laquelle ils répondent aux besoins et contraintes de la médecine générale ;
–le développement d’outils de rappel pour les médecins, intégrés dans les logiciels métiers et d’outils de relance, adressés par voie numérique aux adolescents, permettant également de pallier l’absence du carnet de vaccination. De tels outils pourraient également être intégrés à l’application Mon espace santé®, qui permet déjà l’enregistrement des données vaccinales des assurés sociaux. La rareté des contacts des adolescents avec le système de santé devrait constituer un facteur additionnel de mobilisation des MG pour aborder le sujet de la vaccination lors des consultations pour un autre motif ;
–une réflexion sur la pertinence de la logique actuelle d’une large tranche d’âge pour les recommandations vaccinales de l’adolescent, justifiée par le plus grand nombre d’opportunités de contact avec les services de santé ainsi offertes, mais conduisant souvent à déprioriser la vaccination en faveur d’autres actes de soins. Bien que non formellement proposée par les médecins lors des entretiens, une logique d’âge fixe pourrait permettre aux médecins, comme aux adolescents, de mieux identifier un moment spécifiquement dévolu à la mise à jour du calendrier vaccinal ;
–une meilleure promotion, tant auprès du public que des médecins, des deux consultations de suivi médical de l’adolescent, à 11-13 ans et 15-16 ans, prises en charge depuis 2019 par l’Assurance maladie mais qui semblent peu utilisées. Il n’existe pas d’évaluation à ce jour de la proportion d’adolescents bénéficiant de ces consultations de suivi médical. Dans un rapport de 2021, la Cour des Comptes a cependant noté que seule la moitié des enfants de moins de 16 ans avait déclaré un médecin traitant 8. Ces consultations permettraient de bénéficier plus systématiquement d’un moment clé pour faire un point global (bilan de santé incluant la santé mentale, les actions de prévention, la vaccination…). De telles opportunités permettraient de résoudre la difficulté liée à la multiplicité des thèmes à aborder avec des adolescents dans le domaine de la prévention et de la promotion de la santé. Une étude qualitative française menée auprès de douze adolescents suggère que la vaccination n’est pas priorisée par les médecins lorsqu’ils abordent ces thèmes, les trois thématiques les plus souvent mentionnées étant liées à la santé sexuelle, la prévention de l’addiction et la nutrition 9.
Nos conclusions sont en phase avec celles de l’étude qualitative menée par Tron et coll auprès d’un échantillon de 36 MG français afin d’identifier les leviers et barrières à la vaccination HPV des adolescents. Les principaux freins paraissaient de nature organisationnelle, étant particulièrement en lien avec la faible fréquentation des adolescents, et de nature relationnelle, associée à l’hésitation vaccinale des parents souvent liée à la connotation sexuelle des HPV 10. Dans une autre étude qualitative reposant sur six entretiens collectifs semi-directifs et réunissant un total de 36 MG, les auteurs ont également conclu à l’importance des obstacles organisationnels, mais ils ont aussi mis en évidence des perceptions divergentes de la balance bénéfice/risque des différents vaccins recommandés, les conduisant à un engagement moindre concernant certaines vaccinations 11. De même, une enquête menée en 2019 par le Collège de la médecine générale, en partenariat avec Santé publique France, auprès de plus de 800 médecins généralistes, avait conclu que, si 99,6% des répondants avaient répondu être favorables à la vaccination, 22% d’entre eux faisaient état de réticences vis-à-vis de la vaccination contre les HPV 12.
Notre étude présente plusieurs limites. Le choix d’une étude de type qualitative ne permet pas de généraliser les conclusions de l’étude à l’ensemble des MG exerçant dans l’Hexagone. Cependant, la diversité des profils de médecins sélectionnés, ainsi que l’atteinte de la saturation à l’issue des entretiens menés, permettent de penser que nos conclusions s’appliquent largement aux MG exerçant en France métropolitaine. Une étude similaire dans les DROM permettrait de compléter ces premiers résultats.
L’exclusion des médecins déclarant ne jamais proposer la vaccination aux adolescents ne remet pas en cause nos conclusions, dans la mesure où ils constituent une très faible partie des MG français, estimée à 3% 13.
Un biais de désirabilité sociale, lié aux modalités de recueil des réponses à travers un échange en face-à-face, qu’il soit en présentiel ou par vidéoconférence, a pu conduire à surestimer l’adhésion des MG vis-à-vis de la vaccination des adolescents. Ce biais pourrait être d’importance différente selon la manière dont l’échange s’est déroulé (en face-à-face ou à distance), sans qu’il soit possible de l’analyser.
Conclusion
En définitive, cette étude suggère que la couverture vaccinale insuffisante des adolescents n’est le plus souvent pas le reflet d’une opposition de la part des médecins généralistes. La vaccination dans cette tranche d’âge semble perçue par les médecins comme importante, mais non prioritaire ni urgente. Les contraintes de temps, la difficulté d’aborder ce sujet lors de consultations justifiées par des maladies aiguës, la multiplicité des thématiques à aborder et l’absence de traçabilité du statut vaccinal conduisent souvent le médecin à renoncer à aborder la vaccination. Il est vraisemblable que la rareté des contacts des adolescents avec la médecine générale transforme ces opportunités en occasions définitivement manquées de respecter le calendrier vaccinal. Malgré ces difficultés contextuelles, des pistes existent, susceptibles de faciliter l’intégration de la vaccination dans la pratique des médecins lors des consultations d’adolescents.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article. La société Verian n’a pas de lien avec des sociétés pharmaceutiques.
Remerciements
Nous tenons à remercier Emmanuelle Marc et Églantine Melin qui ont conduit et analysé les entretiens avec les médecins généralistes, ainsi que tous les médecins généralistes qui ont accepté de participer à l’étude.
Références
Citer cet article







