
La santé mentale des jeunes exilés : vulnérabilité sociale et troubles psychiques chez les patients suivis au Comede entre 2015 et 2025
// Mental health of young refugees: Social vulnerability and mental health problems among patients treated at Comede in France between 2015 and 2025
Résumé
Introduction –
L’objectif de cette étude est de caractériser la population des enfants et jeunes adultes exilés venus consulter au Comité pour la santé des exilés (Comede). Elle vise à mesurer et décrire les troubles psychiques diagnostiqués chez ces patients et à identifier les facteurs associés à ces psychopathologies.
Méthodes –
Les dossiers des patients de 0 à 25 ans venus consulter au Comede entre 2015 et 2025 ont été analysés. Une analyse descriptive a été réalisée sur les données démographiques, les critères de vulnérabilité sociale, les troubles psychiques et les antécédents de violence. Les associations entre la présence d’un trouble psychique et les autres variables ont été étudiées.
Résultats –
Parmi les 5 000 jeunes reçus dans les centres de soins du Comede en 10 ans, 2 274 patients ont bénéficié d’un suivi médico-psychologique, dont 45% étaient en hébergement précaire, 31% ne mangeaient pas à leur faim, 52% souffraient d’isolement relationnel et 37% étaient en situation de détresse sociale. Le taux de prévalence des troubles psychiques s’élevait à 32%, dont les principaux étaient les syndromes psychotraumatiques, les troubles anxieux et les épisodes dépressifs caractérisés. Les facteurs significativement associés à ces troubles étaient : être un garçon, être plus âgé, avoir des problèmes d’hébergement, être isolé socialement, être en détresse sociale, avoir subi des violences.
Conclusion –
Cette étude montre l’importance des troubles psychiques chez des jeunes exilés récemment arrivés en France. Elle étaye l’existence d’associations entre exil, antécédents de violence, vulnérabilité sociale et psychopathologies chez les jeunes. À leur arrivée en France, il est donc nécessaire d’agir sur leurs conditions de vie comme d’accueil et d’améliorer leur accès aux soins médico-psychologiques.
Abstract
Objectives –
The aim of this study is to characterise the population of exiled children and young adults who have sought consultation at the COMEDE (French Committee for the Health of Exiles). It aims to assess their mental health and to identify potential factors associated with mental disorders.
Methods –
Data collected from medical and psychological consultations with patients aged 0 to 25 were analyzed. An exploratory data analysis was conducted on data concerning demographic traits, social vulnerability factors, mental health disorders, and history of violence. Possible statistical associations between mental health and the aforementioned variables were explored.
Results –
Over a span of 10 years, 5,000 young migrants were received at Comede. Among them, 2,274 benefited from both medical and psychological follow-up care. 45% encountered housing problems, 31% suffered from food insecurity, 52% dealt with social isolation, and 37% were considered in social distress. The overall prevalence rate of mental disorders was 32%. The patients primarily experienced post-traumatic stress disorders, anxiety and depression. Factors such as being male, arriving in France at an older age, experiencing housing issues or social distress, and previous exposure to violence were associated with poor mental health.
Conclusion –
This study highlights the significant prevalence of mental disorders among young migrants and refugees who have recently arrived in France. It provides evidence of links between exile, a history of violence, social vulnerability and mental health conditions among young people. Comprehensive structural measures are needed to enhance their living conditions and guarantee equitable access to healthcare and mental health services upon arrival in France.
Introduction
L’exil, défini comme l’obligation de quitter son pays sans espoir de retour, peut profondément affecter la santé mentale de celles et ceux qui le vivent. Les pertes, ruptures et deuils liés à l’exil ne sont que le début d’un parcours souvent émaillé d’obstacles et de violences. Tout au long du processus migratoire, les personnes exilées sont confrontées à des conditions de vie particulièrement difficiles, ainsi qu’à diverses formes de violences et de discriminations 1.
Une fois parvenues dans le pays d’arrivée, les personnes exilées sont le plus souvent confrontées à des conditions d’accueil dégradées et à la précarité administrative. Différentes études et revues de littérature, en France et en Europe, ont montré l’impact de ces facteurs (perte du foyer, violences, événements potentiellement traumatiques, précarité, vulnérabilité) sur la santé mentale des personnes exilées adultes 2,3. Ceux-ci présentent un risque accru de développer des troubles psychiques tels que les psychotraumatismes, la dépression, les troubles anxieux 1, par rapport aux populations des pays d’accueil 4.
Les enfants et les jeunes exilés (de 0 à 25 ans) vivent parfois séparés de leur famille, ces mêmes événements surviennent à un moment particulièrement crucial de leur développement psychique 3. L’Organisation mondiale de la santé (OMS) considère qu’un adolescent sur 7 souffre d’un trouble psychique 5. Il est probable qu’à l’instar des adultes, les jeunes exilés soient plus touchés par les troubles psychiques que les jeunes du même âge dans leur pays d’accueil 4,6.
À ce jour, peu d’études permettent de décrire la population des jeunes exilés arrivés en France et de décrire leur état de santé mentale. Ces derniers forment un groupe très hétérogène en termes d’âge, d’origine géographique et de statut divers (majeurs ou mineurs, isolés ou accompagnés).
Le Comité pour la santé des exilés (Comede) accueille 5 000 personnes par an à Paris, Bicêtre, Saint-Étienne, Marseille et Cayenne pour des soins médico- psychologiques et un accompagnement social et juridique. Le nombre de jeunes enfants et adolescents reçus lors de consultations médicales et psychologiques a augmenté au cours des dernières années, permettant d’affiner l’analyse de leur état de santé malgré leur forte hétérogénéité d’âge et de situation administrative et sociale antérieure et présente.
L’objectif de cette étude est de mesurer et de décrire l’état de santé psychique identifié chez les enfants, adolescents et jeunes adultes reçus en consultation. Elle a également pour objectif d’identifier des facteurs de risque comme la vulnérabilité sociale ou les violences subies.
Matériel et méthodes
Les données de cette étude observationnelle rétrospective sont issues des informations saisies au cours des consultations dans les différents centres de soins du Comede (Bicêtre, Paris, Marseille, Saint-Étienne et Cayenne). L’ensemble des 5 000 patients âgés de 0 à 25 ans, ayant bénéficié d’au moins une consultation (accueil, sociale et juridique, médicale, psychologique) entre février 2015 et février 2025, ont été inclus dans l’étude. Parmi ces patients, 2 274 ont bénéficié d’un suivi médical ou psychologique en raison de leur vulnérabilité et de leur état de santé. Les informations analysées sont recueillies au cours de consultations par les professionnels de santé sans l’usage de questionnaire. Les consultations de médecine et de psychothérapie des mineurs comportent, à partir de 4 ans, des temps d’entretien individuel sans l’accompagnant majeur, permettant l’instauration d’un cadre thérapeutique propre au mineur.
Les informations recueillies étaient :
1)des informations démographiques : l’âge de la première consultation qui est réparti en 4 classes (0-5 ans, 6-11 ans, 12-17 ans, 18-25 ans), le genre, la date d’arrivée en France, le pays d’origine. Cette dernière donnée est déclarative, notamment dans le cadre d’une demande d’asile, pouvant faire apparaître des territoires non reconnus comme État par la France ou l’Organisation des Nations-Unies (ONU). Le regroupement des territoires en régions suit un découpage géopolitique utilisé par le Comede et fondé sur une catégorisation corrélée aux causes de l’exil et aux flux d’exilés 7. Les effectifs régionaux inférieurs à 150 (Asie de l’Est, Amérique du Sud, etc.) ont été regroupés dans la catégorie « Autres » ;
2)des critères de vulnérabilité sociale, évalués lors de la première consultation au Comede : le statut administratif (mineurs accompagnés, mineurs non accompagnés (MNA), type de séjour ou sans autorisation de séjour pour les majeurs), le type de logement/hébergement, un score de détresse sociale établi au travers de huit critères (allophonie, précarité de l’hébergement, des ressources financières et du statut administratif, isolement relationnel, absence de protection maladie, difficultés de déplacement et d’accès à l’alimentation). Les personnes qui remplissaient au moins cinq de ces huit critères sont considérées au Comede en situation de détresse sociale. Le statut de mineur non accompagné est noté dans le type de droit au séjour, quelle que soit la reconnaissance de son statut par l’aide sociale à l’enfance (ASE) ;
3)l’anamnèse des patients suivis : d’une part, les pathologies dépistées lors du bilan de santé et au cours du suivi par les consultants sont regroupées à partir de la Classification internationale des maladies 10e révision (CIM10 : F32-34 et F53.0 pour les épisodes dépressifs ; F43.1 pour l’état de stress post-traumatique ; F40, F41.0-F41.2 et F42 pour les troubles anxieux ; F70-79, F80-84 et F90 pour les troubles du neurodéveloppement. Le trauma complexe suit la définition de la CIM11). Seules les maladies graves ou ayant un fort impact sur la qualité de vie des patients sont relevées. D’autre part, pour les patients ayant eu au moins trois consultations médicales ou psychologiques, les antécédents de violences sont encodés selon le type de violence (violence de genre, privation de liberté – détention, zone d’attente, rétention, séquestration –, torture selon la définition de l’ONU, autre).
L’analyse descriptive des données a été réalisée avec le logiciel Stata®. Les variables qualitatives sont décrites sous forme de nombre et pourcentage et les proportions ont été comparées par un test d’indépendance (test du Chi2 ou test exact de Fischer), avec un seuil maximal retenu de significativité statistique de 5%. Les ratios de prévalence non ajustés ont été calculés pour les éventuels facteurs de risques.
Résultats
Caractéristiques démographiques des jeunes suivis au Comede
En 10 ans, 5 000 jeunes patients de 0 à 25 ans ont bénéficié d’au moins une consultation entre février 2015 et février 2025. Parmi ces jeunes, 2 274, soit 45% d’entre eux, avaient bénéficié d’un suivi. La répartition fille/garçon était de 36% et 64% respectivement. Les patients étaient originaires de 85 pays différents, principalement d’Afrique de l’Ouest (45%), d’Afrique centrale (16%), d’Asie du Sud (9%), d’Asie centrale (5%). La répartition des classes d’âge à la première consultation était de 6% pour les 0-5 ans, 7% pour les 6-11 ans, 31% pour les adolescents, et 56% pour les jeunes adultes.
Au moment de la première consultation, la plupart des jeunes étaient arrivés en France récemment : 57% depuis moins de 6 mois et 73% depuis moins d’un an.
Parmi les jeunes suivis (n=2 774), 9% de l’ensemble des jeunes bénéficiaient d’une protection internationale, 72% des 18-25 ans étaient demandeurs d’asile, 22% n’avaient pas de droit au séjour et 43% des adolescents étaient des mineurs non accompagnés.
Lors de leur arrivée au Comede, 45% avaient des problèmes d’hébergement (hébergement précaire, insalubre, sans hébergement). Parmi ces derniers, 19% vivaient dans des hébergements d’urgence (23% des 12-17 ans), et 31% dormaient dans la rue (14% des 0-5 et 36% des jeunes adultes).
Le taux de jeunes patients qui ne mangeaient pas à leur faim était de 31%, et s’élevait à 37% chez les 0-5 ans. Dans cet ensemble, 45% étaient allophones et 79% dont les ressources du foyer inférieures étaient au seuil de la Complémentaire santé solidaire (CSS). L’isolement relationnel touchait 52% des jeunes adultes. Il concernait 42% des mineurs non accompagnés et était le seul critère de vulnérabilité les différenciant significativement des mineurs accompagnés (tableau 1). Pour les enfants plus jeunes et accompagnés, c’est l’isolement relationnel des parents qui est évalué : 25% chez les 0-5 ans et 28% chez les 6-11 ans. La proportion de jeunes en détresse sociale était de 37% : 27% pour les 0-5 ans, 25% pour les 6-11 ans, 24% pour les 12-17 ans et 45% pour les 18-25 ans.
Troubles psychiques
Une maladie grave était indiquée pour 50% des jeunes suivis (n=2 274) soit 1 488 pathologies. Parmi ces maladies, 56% (838) concernaient des troubles psychiques. Le taux de prévalence des troubles psychiques était de 32% pour l’ensemble de la population étudiée. Il croissait avec l’âge (19% chez les 0-5 ans à 38% chez les 18-25 ans) (figure) et était plus important chez les mineurs non accompagnés (35%) (tableau 1).
Les troubles psychiques les plus fréquents parmi les patients étaient l’état de stress post-traumatique (ESPT) et les traumas complexes avec un ratio trauma complexe/ESPT de 1/10.
Le taux de prévalence des syndromes psychotraumatiques (ESPT et traumas complexes) parmi les patients suivis était de 19%. Inférieur à 6% chez les 0-5 ans et les 6-11 ans, il atteignait respectivement 11% et 27% pour les 12-17 ans et les 18-25 ans. La prévalence des troubles anxieux était de 6%, mais s’élevait à 8% et 9% parmi les 6-11 ans et les 12-17 ans. La prévalence des épisodes dépressifs caractérisés chez l’ensemble des jeunes patients suivis était de 5%. La classe d’âge la plus concernée était celle des 18-25 ans avec un taux de prévalence à 7%. Les mineurs non accompagnés présentaient moins souvent des syndromes psychotraumatiques que les mineurs accompagnés (14% vs 20%), mais souffraient plus souvent de troubles anxieux (14% vs 5%) (tableau 1).
Les patients souffrent parfois de plusieurs pathologies. Les patients souffrant de dépression présentent plus de comorbidité : 29% souffrent de syndromes psychotraumatiques et 7% de troubles anxieux.
Les troubles du neurodéveloppement étaient diagnostiqués principalement chez les enfants, avec une prévalence à 6% pour les 0-5 ans et à 7% chez les 6-11 ans. Parmi les troubles du neurodéveloppement, 40% étaient des troubles du spectre autistique, 28% des retards mentaux et 16% des troubles du langage. Enfin, on relèvera 17 cas de trouble de l’adaptation et 7 cas de troubles psychotiques.
 Agrandir l'image
Agrandir l'image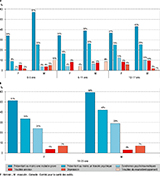 Agrandir l'image
Agrandir l'imagePrincipaux facteurs de risques
Chez les jeunes suivis (n=2 274), des associations significatives étaient retrouvées entre la présence ou non d’un trouble psychique et la répartition par tranches d’âge ou la région d’origine. Il y avait plus de troubles psychiques dans les plus hautes classes d’âges, chez les garçons et chez les patients d’Afrique de l’Ouest notamment (tableau 2).
La précarité de l’hébergement, ainsi que l’isolement relationnel, étaient liés significativement à une plus grande proportion de troubles psychiques. Les personnes en détresse sociale (donc cumulant au moins 5 critères de vulnérabilité sociale) présentaient également plus de troubles de santé mentale.
 Agrandir l'image
Agrandir l'imageSur 1 208 patients ayant bénéficié d’au moins 3 consultations, 62% avaient subi des violences (les proportions augmentent de 41% chez les 0-5 ans, à 71% chez les 18-25 ans). Les types de violences les plus courants étaient les violences de genre (28% des patients concernés), les privations de liberté (15%) et les actes de torture (14%). Le taux de troubles psychiques était également associé significativement avec les antécédents de violences subies, quel qu’en soit le type (tableau 3).
 Agrandir l'image
Agrandir l'imageDiscussion
Représentativité de la population étudiée
La population étudiée est celle des jeunes exilés ayant eu recours à l’un des centres de soins du Comede. Compte tenu des critères de priorisation pour l’inclusion au Comede, cette population concentre les personnes exilées récemment arrivées en France et en situation de grande vulnérabilité. Les patients en situation moins vulnérable sont réorientés vers d’autres services de soins. Les jeunes exilés présentant des pathologies nécessitant certains suivis spécialisés, peuvent être également réorientés vers une structure plus adaptée à leur prise en charge. Enfin, le faible effectif des enfants de 0 à 11 ans dans cette étude s’explique par l’absence de consultations qui leur étaient dédiées dans certains des centres de soins du Comede pendant les premières années de la période étudiée.
Cette étude permet en revanche de décrire un public assez large, originaire de 85 pays, d’âge et de sexe différent.
Exil et santé mentale
Cette étude montre la grande vulnérabilité sociale et psychique des enfants, des adolescents et des jeunes adultes suivis au Comede, en majorité récemment arrivés en France lors de leur première consultation. La fréquence des troubles psychiques était globalement très importante (32%), et augmentait avec l’âge, atteignant 38% parmi les jeunes adultes. Le taux de troubles psychiques est possiblement sous-évalué pour plusieurs raisons. D’une part, certains patients n’ont pas bénéficié d’un nombre de consultations suffisant pour pouvoir poser un diagnostic (seuls 53% des jeunes suivis ont consulté au moins 3 fois). D’autre part, poser un diagnostic de trouble psychique chez un enfant est un acte qui demande temps et prudence car les symptômes sont évolutifs et mouvants, d’autant plus chez une population vivant souvent dans des conditions très précaires 3. Par ailleurs, certains symptômes peu spécifiques peuvent être retrouvés dans les tableaux psychotraumatiques en âge de développement, pouvant rendre difficile le diagnostic, comme les difficultés à réguler ses émotions, les difficultés de comportements, d’attention et d’apprentissage, les troubles du sommeil et de l’alimentation, les manifestations somatiques (maux de ventres, maux de têtes, eczéma, etc.) 8,9,10.
Certains résultats peuvent être comparés avec ceux retrouvés dans la littérature internationale. À l’instar de cette étude, plusieurs publications montrent une association entre troubles psychiques et augmentation de l’âge à l’arrivée dans le pays 11,12,13,14. En revanche, cette étude retrouve une association entre le genre masculin et la prévalence des troubles psychiques, alors que plusieurs publications constatent une fréquence accrue chez les filles 11,12,13,15. La population étant très hétérogène, il serait nécessaire d’affiner l’étude avec des garçons et des filles ayant des caractéristiques comparables pour confirmer cette tendance. Il est également possible qu’il existe un biais de genre dans les diagnostics. Les jeunes filles (MNA) sont souvent moins visibles et rencontrent davantage de difficultés pour accéder aux soins. Lorsqu’elles bénéficient d’une prise en charge, leurs manifestations symptomatiques peuvent être moins saillantes ou diverger des présentations typiques attendues, ce qui peut influencer la reconnaissance et le diagnostic de leurs troubles psychologiques 16,17.
Vulnérabilité, facteurs de stress quotidien et santé mentale
Plusieurs facteurs de vulnérabilité sociale étaient associés à des troubles psychiques chez les jeunes exilés. Ces associations sont confirmées par la littérature qui les qualifie souvent de facteur de stress quotidiens. Parmi elles, la relation entre les problèmes d’hébergement (précarité et insalubrité) et les troubles psychiques chez les jeunes est documentée 14,18. L’isolement relationnel est également liée aux troubles psychiques, ce qui est étayé par plusieurs études 19,20.
Enfin, alors que l’allophonie est présentée par plusieurs publications comme un facteur de risque 3,12, cette association n’a pas été constatée dans notre étude, les soins médico-psychologiques étant conduits au Comede avec des interprètes professionnels pour les personnes allophones.
Violence et santé mentale
Le lien entre les antécédents de violence et le développement de psychopathologies chez les adultes est bien établi et avait fait l’objet d’une précédente publication du Comede 15. Chez les enfants et les jeunes adultes, le rattachement entre violence et troubles psychiques est presque systématiquement évalué 11,21,22. Cette étude confirme donc cette liaison en montrant que la prévalence des troubles psychologiques est deux fois supérieure chez les patients ayant des antécédents de violences. En revanche, cette étude ne permet pas d’affiner l’impact de ces violences en fonction de leur temporalité ou leur localisation sur le parcours d’exil. Les pourcentages de patients ayant subi des violences sont plus élevés que dans la précédente étude publiée par le Comede, bien que cette dernière porte sur des adultes 15. Cela s’explique notamment par l’évaluation des antécédents de violences au bout de trois consultations contre une dans l’étude précédente. Ces résultats sont tout de même extrêmement préoccupants car ils touchent des enfants. Plusieurs études soulignent l’association entre violences, psychotraumatismes en âge de développement et risque psychopathologique accru à l’âge adulte 23.
Les impacts des différents types de violence semblent peu évalués dans la littérature. Certaines études mettent toutefois en avant l’impact notable de la privation de liberté sur la santé mentale 11.
Limites de l’étude et perspectives
Cette étude concerne l’ensemble des jeunes patients suivi par le Comede sur une période de 10 ans, ce qui permet de disposer d’effectifs suffisants mais augmente l’hétérogénéité de la population étudiée.
L’étude présentée comporte une analyse bivariée des facteurs de risque. Il n’a pas été réalisé d’analyse multivariée permettant des ajustements. Certains facteurs pouvant influer sur la santé des jeunes exilés n’ont pas pu être testés dans cette étude, tels que la santé mentale des parents 12, la scolarisation en France 3, être témoin de violences 11,22, la composition familiale pour les enfants accompagnés (nombre de frères et sœurs, nombre de parents) 14,22, ainsi que la relation parent-enfant, y compris en distinguant les violences extra et intrafamiliales. L’impact des différentes étapes et variables du parcours migratoire en lui-même (durée, privations, séparations familiales) n’a pas pu être exploré.
Une étude ultérieure avec un focus sur les enfants de 0 à 11 ans pourrait être envisagée, lorsque l’accueil de cette population sera davantage déployé. De plus, les catégories diagnostiques utilisées au Comede ne sont pas représentatives de l’étendue des diagnostics psychopathologiques chez l’enfant. Les classifications retenues privilégient les troubles psychiques graves et plus fréquemment observés chez les populations exilées, ce qui limite la prise en compte d’autres formes de psychopathologie infantile, notamment les différentes catégories de troubles du développement, de troubles affectifs ou de troubles du comportement.
Conclusion
Cette étude décrit une population d’enfants et de jeunes adultes (0-25 ans) reçus en consultation au Comede entre 2015 et 2025. Parmi ces jeunes, près de la moitié ont bénéficié d’un suivi médico- psychologique au sein de l’association. Une majorité d’entre eux vivaient dans des conditions extrêmement précaires.
Ces jeunes exilés étaient grandement touchés par des troubles psychiques. Les principales psychopathologies retrouvées étaient les syndromes post-traumatiques, les troubles anxieux et les épisodes dépressifs caractérisés.
L’association, maintenant bien connue chez les adultes, entre exil, antécédents de violence, vulnérabilité sociale et psychopathologies, touche également le public jeune.
Après leur arrivée en France, il est possible d’agir sur les conditions de vie de ces jeunes et de leurs familles par des actions sur les déterminants de santé. Des politiques d’accueil et de santé publique visant à garantir leur protection, à diminuer leur vulnérabilité sociale, et à améliorer leur accès aux soins, pourraient avoir un impact sur la santé psychique des jeunes exilés, tant sur le plan de la prévention que sur celui du pronostic.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Remerciements
Nous remercions l’ensemble des collègues salariés et bénévoles de l’association pour leur contribution quotidienne à l’observatoire du Comede.
Références
Citer cet article





