La tuberculose à Paris en 2016 : un tournant ?
// Tuberculosis in Paris in 2016: a turning point?
Résumé
Le Centre de lutte antituberculeuse de Paris (Clat 75) a une double responsabilité, épidémiologique et opérationnelle. Il doit fournir à l’Agence régionale de santé (ARS) les données annuelles sur les cas de tuberculose domiciliés à Paris et lutter contre la tuberculose au moyen des différentes stratégies mises en place dans le but d’en faire baisser l’incidence.
En 2016, une augmentation de 15% de l’incidence de la tuberculose a été constatée à Paris ; le nombre de cas est ainsi passé de 323 en 2015 à 372 en 2016. Cette tendance s’est confirmée en 2017 (403 cas). Elle est principalement due à une augmentation du nombre de cas de tuberculose chez des personnes originaires d’Afrique subsaharienne, principalement des hommes jeunes, récemment arrivés en France et vivant, pour une partie d’entre eux, dans des conditions précaires.
Les actions du Clat 75 consistent essentiellement à réaliser des enquêtes autour d’un cas de tuberculose : en 2016, 350 enquêtes ont été réalisées autour de cas index parisiens, permettant le diagnostic de 219 infections tuberculeuses latentes et de 6 tuberculoses maladie. Un dépistage radiologique adapté aux populations à risque a également été mis en place.
Abstract
The Tuberculosis Control Center in Paris (CLAT 75) has a dual responsibility: epidemiological and operational. Its objectives are to provide the regional health agency (ARS) with annual data on tuberculosis (TB) cases living in Paris, and also to fight TB by implementing various strategies with the aim of reducing the incidence of TB.
In 2016, a 15% increase in the incidence of TB was observed in Paris; the number of TB cases rose from 323 in 2015 to 372 in 2016. This trend was confirmed in 2017 (403 cases). It was mainly due to an increase in the number of TB cases among people from sub-Saharan Africa, mainly young men, recently arrived in France and living for part of them under precarious conditions.
These actions taken by the CLAT 75 consist essentially in conducting investigations around a TB case: in 2016, 350 investigations were conducted around Parisian index cases, allowing the diagnosis of 219 cases of latent tuberculosis infections and 6 TB diseases. Radiological screening among high risk populations was also implemented.
Introduction
À Paris, la lutte contre la tuberculose est organisée par le Centre de lutte antituberculeuse (Clat 75), au sein du Bureau de la prévention et des dépistages du département de Paris. Elle s’articule depuis 2002 autour d’une « Cellule tuberculose de Paris » qui planifie, coordonne, évalue et initie les enquêtes, ainsi que de plusieurs centres de dépistage qui reçoivent les patients, effectuent les examens nécessaires, posent un diagnostic, initient et suivent les traitements d’infection tuberculeuse latente (ITL) et de tuberculose maladie (TM).
À la création de la Cellule tuberculose en 2002, cinq centres de dépistage (Figuier, Ridder, Edison, Boursault, Belleville) répartis dans Paris assuraient le dépistage des sujets contact (SC) en fonction de la domiciliation des 1 200 cas index (CI) environ (incidence autour de 55/100 000 habitants). Au fil des années, grâce aux mesures de santé publique (renforcement des déclarations obligatoires, amélioration des enquêtes autour d’un cas, dépistage dans les foyers de migrants et de personnes en situation de précarité 1,2, dépistage et traitement des ITL…), le nombre de tuberculoses a nettement diminué. Il a atteint son plus bas taux historique en 2015, avec 323 cas de TM selon les données du Clat 75, soit une incidence de 14/100 000 habitants, équivalente à l’incidence moyenne retrouvée en Île-de-France et le double de l’incidence en France (figure 1). Cela a conduit à la réduction du nombre de centres de dépistage à trois centres parisiens : Edison, Boursault, Belleville, situés respectivement dans le 13e, 17e et 20e arrondissement.
 Agrandir l'image
Agrandir l'imageLes données épidémiologiques recueillies en 2016 montrent une rupture dans la baisse observée depuis 2002 3,4. Nous nous proposons d’en faire l’analyse, de tenter d’en identifier les causes et de donner un aperçu des stratégies mises en œuvre et de leurs résultats.
Méthodes
Les missions des Clat sont de :
–coordonner la lutte antituberculeuse au niveau départemental ;
–assurer des consultations médicales de suivi des patients et de délivrance des médicaments antituberculeux ;
–réaliser le dépistage des TM et des ITL dans le cadre des enquêtes dans l’entourage des cas et d’actions ciblées de dépistage ;
–organiser des actions de prévention primaire pour les groupes à risque ;
–former les acteurs de la lutte antituberculeuse, développer les partenariats et mettre en place un réseau départemental de lutte antituberculeuse ;
–participer à l’évaluation et à la surveillance épidémiologique de la lutte antituberculeuse.
Déroulement des enquêtes au Clat 75
Dès réception d’une fiche de signalement immédiat et/ou de déclaration obligatoire de TM, la Cellule tuberculose évalue la contagiosité du cas signalé. Un CI parisien est défini comme un cas de TM domicilié à Paris et qui a fait l’objet d’une déclaration obligatoire par un médecin déclarant. Si le CI est considéré comme contagieux et/ou si des enfants vivent à son domicile, une demande d’enquête est systématiquement établie. Un enquêteur (infirmier, médecin) réalise un interrogatoire standardisé de ce CI, en priorité pendant son hospitalisation, afin de déterminer la liste des SC à dépister.
Le dépistage consiste à proposer à chaque SC un test QuantiFERON® (QFT) ou une intradermoréaction à la tuberculine, associés à une radiographie pulmonaire, et une consultation spécialisée pour dépister une éventuelle TM ou une ITL. De 2009 à début 2016, pour tous les SC âgés de plus de 5 ans, le test QFT-Gold In Tube® a été utilisé par le Clat 75, selon les recommandations de la Haute Autorité de santé du 13 décembre 2006 5. Il est remplacé par le QFT Plus® depuis mai 2016. Les enfants âgés de moins de 2 ans sont systématiquement orientés, pour le dépistage, vers les services hospitaliers de pédiatrie. Les enfants entre 2 et 5 ans sont également orientés dès lors qu’ils ont une ITL.
Les conditions de logement des SC ont été analysées selon des paramètres pouvant refléter leur risque d’infection, souvent en relation avec le niveau de précarité de l’habitat :
–les grands précaires (personnes sans abri) fréquentant les centres d’hébergement d’urgence, les accueils de jour ou vivant en squat ou dans la rue ;
–les précaires vivant en centre d’hébergement et de réinsertion sociale (CHRS), en hôtel ou en foyers de travailleurs migrants ;
–les personnes habitant en collectivités (maisons de retraite, foyers pour jeunes, prisons ;
–les personnes vivant en logement individuel.
La totalité des signalements et notifications de CI parisiens ou non parisiens de TM tous âges confondus et d’ITL des enfants âgés de moins de 15 ans, réceptionnés par la Cellule tuberculose de Paris, sont enregistrés dans une base de données créée sous le logiciel Damoc®. Les données présentées ici concernent les cas dont la date de signalement à la Cellule tuberculose est comprise entre le 1er janvier et le 31 décembre 2016. L’analyse a été réalisée après avoir figé ces données à la date du 16 mai 2017.
Résultats
Épidémiologie des cas de TM à Paris en 2016
Origine des déclarations de cas
Ce sont les hôpitaux de l’AP-HP qui ont déclaré le plus grand nombre de cas, avec 304 TM soit 81,7% des déclarations. Plus de la moitié, soit 219/372 (58,8%) des cas, ont été déclarés par les cinq hôpitaux parisiens suivants : Bichat (59 cas), La Pitié-Salpêtrière (48 cas), Tenon (42 cas), Saint-Louis (35 cas) et Saint-Antoine (35 cas) ; 85 cas de TM ont été déclarés par d’autres hôpitaux de l’AP-HP, parisiens ou extra-parisiens. Les hôpitaux pédiatriques de l’AP-HP (Necker, Trousseau et Robert Debré) ont déclaré 3,8% (14/372) des TM parisiennes.
Les hôpitaux hors AP-HP et les cliniques parisiennes ont déclaré 45 cas de TM, soit 10,8%, et le Clat 75 a déclaré quant à lui 9 TM, soit 2,7% des cas.
Les principaux services hospitaliers ayant pris en charge, au moins initialement, un patient avec une TM sont les services de maladies infectieuses (151), de pneumologie (99) et de médecine interne (62). Venaient ensuite les services de pédiatrie, de réanimation, de gériatrie, de chirurgie thoracique, puis divers autres.
La comparaison avec les résultats des 15 années antérieures montre une répartition globalement superposable concernant la place des hôpitaux de l’AP-HP et le pourcentage de la tuberculose pédiatrique 3,4 (voir aussi rapports internes du Clat 75). La principale différence apparait dans la part plus importante des services de maladies infectieuses dans la prise en charge de la tuberculose en 2016 ; en 2010, par exemple, seuls 30 % des cas de TM étaient déclarés par des services de maladies infectieuses.
Cas déclarés de TM
En 2016, la Cellule tuberculose du Clat 75 a traité 376 notifications/signalements de cas de TM résidant à Paris, parmi lesquels 372 cas de TM à Mycobacterium tuberculosis et 4 cas dus à une mycobactérie atypique. On enregistre en 2016, pour la première fois depuis 20 ans, une hausse de plus de 15% du nombre de cas de TM, soit 49 cas supplémentaires par rapport à 2015 (323 cas). L’incidence parisienne enregistrée à 16,6/100 000 habitants repart légèrement à la hausse, sans toutefois atteindre le taux de 2014 (figure 1).
Caractéristiques sociodémographiques des cas
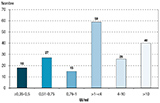
En 2016, l’âge moyen des cas déclarés était de 40,6 ans, en baisse par rapport aux années précédentes (43 ans en 2015). Cela est en lien avec une hausse du nombre de cas de TM chez les adultes jeunes, qui a concerné presque exclusivement les 15-39 ans avec plus de 61 cas dans les deux tranches d’âge 15-24 et 25-39 ans, alors que l’incidence a été stable ou a baissé chez les plus âgés et les moins de 12 ans (figure 2).
 Agrandir l'image
Agrandir l'imageLes cas de TM ont concerné majoritairement les hommes, qui représentaient 73% des cas soit 271 cas en 2016 (67,5% en 2015).
En 2016, comme les années précédentes, 24,1% des patients ayant présenté une TM sont nés en France, pour 75,9% nés à l’étranger. Près de 40% de l’ensemble des cas diagnostiqués l’étaient chez des personnes nées en Afrique subsaharienne, principalement au Mali (43 cas), Sénégal (25 cas), Côte d’Ivoire (16 cas), Congo (9 cas) et Cameroun (7 cas). On note une augmentation des TM chez des sujets nés en Afrique subsaharienne (+48 cas par rapport à 2015). L’Afrique septentrionale et l’Asie représentaient respectivement 10,5 et 15,1% des pays de naissance. Le pourcentage des cas nés en Amérique et dans le reste de l’Europe était faible.
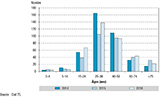
Les TM survenaient principalement dans les deux années suivant la date d’arrivée en France, soit 32,8% (89/271) des TM des patients nés à l’étranger, et une majorité dans les cinq premières années, soit 50,9% (138/271) (figure 3).
 Agrandir l'image
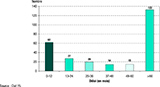
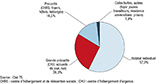
Agrandir l'imageSeuls 57,5% des cas de TM vivaient en habitat individuel (84% des CI nés en France vs 49% de ceux nés à l’étranger). Les autres vivaient dans des CHRS, des foyers, des centres d’hébergement d’urgence, des hôtels meublés ou dans la rue (figure 4).
 Agrandir l'image
Agrandir l'imageParmi les cas n’ayant pas de logement individuel :
–les grands précaires représentaient 26,3% des cas de TM (n=98, vs 43 en 2015) ;
–les précaires (n=54, vs 33 en 2015) vivant en CHRS représentaient 14,3% des cas de TM ; ceux vivant en hôtel 6,6% et ceux vivant en foyers de travailleurs migrants 7,7% ;
–les personnes habitant en collectivité comptaient pour 1,9% des cas de TM.
L’arrondissement de domiciliation à Paris était identifié pour 95% des cas (5% sans domiciliation). L’Est de Paris, avec les 10e, 12e, 13e, 18e et 19e arrondissements, présentait une incidence plus élevée (entre 21 et 25,4 cas pour 100 000 habitants) que les arrondissements de l’Ouest. Les 10e, 12e et 13e arrondissements ont vu leur nombre de TM nettement augmenter entre 2015 et 2016 (figure 5).
 Agrandir l'image
Agrandir l'imageCaractéristiques cliniques, bactériologiques et histologiques des TM déclarées
Sur 372 cas de TM, 318 cas (85,7%) avaient une tuberculose de localisation respiratoire incluant : 266 cas (71,7%) exclusivement respiratoires (pulmonaires + atteintes pleurales + ganglionnaires médiastinales) et 52 cas (14%) à la fois respiratoires et extra-respiratoires ; 53 cas (14,3%) étaient exclusivement extra-respiratoires. On relevait 1 cas de TM sans localisation précise chez un enfant.
En 2016, on observe une baisse du pourcentage de résidents parisiens présentant une souche résistante à l’isoniazide (INH) et à la rifampicine (RFP) (souche MDR : Multi Drug Resistant), avec seulement 5 cas retrouvés, soit 1,9% vs 3,8% en 2015 et 2,8 % au niveau national en 2014-2015. Les résistants à l’INH seul représentaient 15 cas (5,7%) ; la résistance à la RFP seule représentait 6/271, soit 2,2 % des cas (tableau). La totalité des cas mono ou bi-résistants étaient nés à l’étranger, essentiellement en Europe de l’Est (Géorgie).
Enquêtes et dépistages autour des cas
Réalisation des enquêtes
En 2016, une indication d’enquête était retenue pour 94,1% des cas parisiens signalés (350 sur 372 cas). En comparaison, en 2015 une indication d’enquête était retenue pour 91% des cas parisiens signalés (294 sur 323).
En 2016, 14 enquêtes n’ont pas pu être réalisées en raison d’une absence de réponse aux convocations ou de coordonnées erronées, ramenant le nombre d’enquêtes réalisées à 336. De plus, 16 enquêtes se sont heurtées au refus du patient de révéler totalement ou partiellement la liste des SC (souvent lié au refus du CI que soient dépistés les SC de son milieu professionnel).
Par ailleurs, le Clat 75 a pu réaliser 5 enquêtes pour les CI non parisiens résidant à l’étranger et 20 enquêtes pour des CI parisiens qui n’habitaient finalement pas Paris (adresse administrative à Paris et lieu de vie ailleurs).
Enfin, le Clat 75 a assuré en partie ou intégralement des compléments d’enquêtes et le dépistage de SC parisiens de 230 CI domiciliés hors de Paris, dont 171 en Île-de-France.
Résultats des enquêtes des CI parisiens
Grâce aux enquêtes menées suite à la DO, 2 258 SC ont pu être identifiés ; 29 SC correspondaient à des enquêtes motivées par au moins 2 CI différents. Les SC qui ont bénéficié d’un dépistage, c’est-à-dire d’au moins une visite médicale et/ou une radio pulmonaire et/ou un test QFT ou une intradermoréaction, représentaient 1 552 SC, soit 68,7% des SC identifiés.
Le nombre moyen de SC identifiés pour les CI parisiens était de 6,1 (2 258/372). Le nombre moyen de SC examinés par CI était de 4,2 (1 552/372) ; 57 CI n’ont eu aucun SC identifié.
Par ailleurs, 9 SC de CI parisiens et 69 SC de CI hors Paris avaient au moins 2 CI.
Caractéristiques des SC de CI parisiens
Une analyse descriptive et détaillée des 1 552 SC de CI parisiens a été réalisée (figure 6). Les enquêtes ont permis d’avoir, dans la majorité des cas, des réponses renseignées dans la base de données Damoc®, avec cependant un taux de réponse variable selon les paramètres étudiés. Ce taux était notamment supérieur à 85% pour le type de contact, la durée du contact et le résultat du QFT.
Contrairement aux CI, les deux tiers des SC étaient nés en France et le tiers restant (376/1 219) dans des pays avec une incidence supérieure à 20 /100 000. Parmi les SC, 1,8% (13/735) étaient des personnes immunodéprimées.
Concernant l’âge, 773/1 552 soit 50% des SC avaient moins de 25 ans.
La durée de contact était inférieure à 8h pour 8,2% des SC (85/1 037), et respectivement 38%, 21,7% et 32,1% des SC présentaient des durées de contact de 8-40h, 40-100h et supérieures à 100h.
Les principaux types de contact ont eu lieu, par ordre décroissant, dans un contexte amical (26%), au sein d’une collectivité d’enfants et d’adolescents (23,1%), en milieu professionnel (21%), dans un contexte familial avec des SC vivant sous le même toit (18,8%), dans le cadre d’hébergements collectifs, correspondant essentiellement aux foyers de migrants (9,5%), et 1% autres.
Résultats du QFT et traitement des ITL
Sur un total de 1 208 tests QFT, 195 (16,1%) étaient positifs et 1 013 (83,9%) négatifs. La valeur quantitative de 10 tests n’a pas pu être renseignée et 10 tests sont revenus positifs à la suite d’un test effectué dans un deuxième temps. Par ailleurs, on note 0,6 % de résultats indéterminés.
Sur les 185 résultats quantitatifs de QFT+ ayant pu être obtenus, 45/185 soit 24,3% présentaient des valeurs inférieures à 0,75 UI/ml (figure 7). La positivité des résultats était, comme attendu, plus importante dans le groupe des SC vivant sous le même toit (25,5 %) loin devant les SC professionnels (15%) et amicaux (13,2%). Les résultats QFT+ des SC de collectivités d’enfants étaient bas (5,1%) en raison d’une moyenne d’âge basse. Les résultats des QFT des SC habitant dans un hébergement collectif (foyers de migrants) étaient nettement plus élevés (37,3%), probablement en raison de la naissance de ces sujets dans des pays de haute incidence.
Par ailleurs, la positivité du QFT est directement en rapport avec la durée de contact, avec 11,5% de QFT+ pour les SC avec une durée de 8-40h, 15,7% pour ceux avec une durée de 40-100h et 29,4% pour les SC avec une durée supérieure à 100h. Le QFT est nettement plus positif (37% vs 7,9%) chez les SC nés dans des pays avec une incidence supérieure à 20/100 000 (Afrique, Asie et Europe de l’Est) que chez ceux nés dans des pays avec une incidence inférieure à 20/100 000 (Europe de l’Ouest et Amérique du Nord), ce qui pourrait suggérer une proportion non négligeable d’ITL anciennes dans ce groupe.
Le bilan global des enquêtes est finalement de 219 ITL (personne avec QFT+ ou un résultat d’intradermoréaction à la tuberculine considéré comme positif) dépistées, dont 28,3% traitées, et 6 TM diagnostiquées.
En comparant la liste des noms des CI de TM de 2016 avec celle des SC de 2014-2015, on peut mettre en évidence l’existence, en 2016, de 5 TM figurant déjà comme SC dans les enquêtes de 2014-2015, et qui ont donc développé une TM un à deux ans plus tard.
Discussion
Pour la première fois depuis 2002, le nombre de TM a augmenté à Paris en 2016, probablement en lien avec l’arrivée récente de patients jeunes primo-migrants, originaires essentiellement d’Afrique subsaharienne et vivant pour certains d’entre eux dans des conditions précaires. L’augmentation de l’incidence de la tuberculose dans l’Est de Paris, où le pourcentage de la population migrante est le plus important, traduit cette réalité. Cette augmentation de l’incidence de la TB semble se confirmer en 2017, avec un nombre de cas annuel relevé fin décembre 2017 supérieur à celui de 2016 (404 vs 372).
Comme observé au niveau national 6, voire dans l’ensemble des pays industrialisés 7, 33% des TM surviennent dans les deux ans et la moitié dans les cinq ans qui suivent l’arrivée en France.
Les cas de tuberculose MDR à Paris sont en baisse, en 2016, par rapport aux années précédentes, sans doute en lien avec une diminution des migrants en provenance d’Europe de l’Est. Leur pourcentage en 2016 se rapproche ainsi de celui observé au niveau national 8.
Ces constatations confortent l’hypothèse que l’épidémiologie de la tuberculose en France, comme dans les autres pays développés, est directement impactée par les flux migratoires et que la lutte anti-tuberculeuse doit s’adapter régulièrement à ces variations. Malheureusement, nous ne disposons pas de données démographiques détaillées sur les flux migratoires très récents, moins encore celles concernant les flux par régions, ni celles sur les migrants en situation illégale, population la plus vulnérable. De plus, ces populations de migrants récents sont très instables et les personnes changent souvent de lieu d’habitation. Cette absence de données nous prive d’éléments susceptibles d’étayer notre hypothèse.
Le nombre de cas de tuberculose chez les plus jeunes (moins de 12 ans) ne cesse de diminuer, et ce malgré l’arrêt de l’obligation vaccinale par le BCG décidé en 2007. Au niveau national, la même analyse a été faite et les mêmes conclusions ont été émises : l’arrêt de l’obligation vaccinale par le BCG n’est pas associé à une augmentation des cas de TM pédiatriques ; il n’y a pas lieu – pour l’instant – de remettre en cause cette politique de santé publique 6.
En ce qui concerne les résultats des actions de dépistage du Clat 75, représentées surtout par les enquêtes autour d’un cas, le nombre moyen de SC identifiés par CI est de 6, correspondant au nombre moyen retrouvé dans les enquêtes autour d’un cas effectuées dans les pays développés. Seuls 68,7% des SC identifiés ont pu être dépistés, ce qui est inférieur à l’objectif national de 80%. Il est probable que les caractéristiques des SC parisiens (migration et précarité supérieures au taux national) soient une explication pour les difficultés à atteindre ces publics, avec par ailleurs un barrage linguistique et un accès difficile aux structures de soins.
Le taux de QFT positif demeure constant à 16% depuis huit ans 9,10, et l’utilisation d’un nouveau QFT en milieu d’année 2016 n’a pas modifié ce taux ; une étude présentée par le Clat 75 et le service de bactériologie de l’hôpital Lariboisière à la Réunion interdisciplinaire de chimiothérapie anti-infectieuse (RICAI) en décembre 2017 montre une sensibilité équivalente des deux tests. Cette positivité est liée au type de contact, à la durée de contact et à l’incidence de la tuberculose dans les pays de naissance des SC 9,10. Ce résultat suggère que le déroulement des enquêtes du Clat 75 ainsi que ses dépistages sont fiables et constants, avec les mêmes résultats retrouvés dans les publications antérieures 9,10.
Par ailleurs, seules 28% des ITL dépistées sont traitées. Les raisons d’une absence de traitement des ITL sont : la forte probabilité d’une ITL ancienne, un risque de non observance, voire d’une intolérance, ou un refus du traitement.
Conséquence directe des conflits en cours (en Syrie, Lybie…), et des difficultés économiques, notamment en Afrique, la crise migratoire a conduit un peu plus d’un million de migrants sur les routes d’Europe depuis plus de deux ans. On estime que la ville de Paris reçoit ainsi, depuis 2014, une cinquantaine de nouveaux migrants par jour. Depuis 2016, la Mairie de Paris a décidé l’installation de camps d’accueil et d’orientation dans le Nord et le Sud de Paris. Le Clat 75, en collaboration avec l’ARS, le Clat 94 et le Samu Social, a défini une stratégie de dépistage actif de la TM et de l’ITL (pour les enfants de moins de 15 ans) dans ces centres. Il est très probable que l’impact de la crise migratoire sur la tuberculose diffère d’un département à l’autre, puisque l’accueil n’est pas organisé de la même manière d’une région à l’autre.
Conclusion
En 2016, l’incidence de la tuberculose à Paris a amorcé, pour la première fois depuis 20 ans, une augmentation, concrétisée par la déclaration de 49 cas de plus qu’en 2015 (372 en 2016 vs 323 en 2015). Ainsi l’incidence de la tuberculose est passée de 14,4 à 16,6 pour 100 000, pour rejoindre le niveau de l’incidence de 2014. Sept arrondissements de l’Est de Paris sont les plus touchés en nombre de cas et en incidence.
Les caractéristiques sociodémographiques des CI de TM parisiens demeurent globalement les mêmes qu’au niveau national, avec cependant des caractéristiques spécifiques à Paris : prépondérance de CI de sexe masculin, jeunes migrants récents, nés en pays de haute endémie de tuberculose et vivant en situation de précarité.
Face à l’augmentation du nombre de cas de tuberculose dans certains groupes à risque à Paris, un renforcement du dépistage actif des populations les plus vulnérables semble de plus en plus pertinent, en partenariat avec les différents acteurs socio-médicaux et en appui au projet d’accueil lancé par la Mairie de Paris.
Remerciements
À l’ensemble des équipes du Clat 75 : médecins, infirmières, secrétaires médico-sociales et assistantes sociales pour leur travail et leur engagement au quotidien.