Sous-estimation de l’incidence de la leptospirose aux Antilles françaises
// Underestimation of leptospirosis incidence in the French West Indies
Résumé
La leptospirose est l’une des maladies dites négligées des pays du Sud, en particulier en Amérique latine et dans la Caraïbe. Son incidence réelle et sa létalité sont incertaines, cette dernière étant probablement élevée.
Afin d’estimer l’impact sanitaire réel de la maladie aux Antilles françaises, une étude d’incidence a été conduite en 2011, en mettant en œuvre l’ensemble des outils diagnostiques aujourd’hui disponibles : le test de micro-agglutination (MAT), la sérologie Elisa IgM et la PCR. Cette étude a pris en compte non seulement les patients hospitalisés mais également, grâce aux réseaux de médecins généralistes sentinelles, les patients ambulatoires pris en charge par leur médecin traitant.
L’incidence de la leptospirose a été estimée à 69 et 61 cas annuels pour 100 000 habitants, respectivement en Guadeloupe continentale et en Martinique, soit une incidence plus de 100 fois supérieure à celle de la métropole à la période de l’étude. Les résultats montrent également que l’accès au diagnostic par PCR conduit à un nombre de cas aux Antilles très largement supérieur à celui dénombré antérieurement ; il permet en outre de diagnostiquer la maladie en phase précoce, limitant le risque de complications de la leptospirose par la prescription d’un traitement antibiotique.
L’épidémiologie de la maladie a pu être également décrite en termes de sévérité, de caractéristiques démographiques et de saisonnalité. Les résultats confirment la pertinence de la mise en place d’un système de surveillance épidémiologique à visée d’alerte, étroitement articulé avec une stratégie de prévention et de contrôle de la maladie.
Abstract
Leptospirosis is a neglected disease which affects all tropical regions, particularly South America and the Caribbean. Its incidence and case-fatality rates are poorly known, and probably highly underestimated. In order to estimate the real incidence of leptospirosis in the French West Indies, an incidence study was performed in 2011 using the three prevailing available biological tests for diagnosis: Microscopic Agglutination Test (MAT), IgM ELISA and PCR. The study investigated inpatients as well as outpatients, and used active case ascertainment from data provided by a general practitioners’ sentinel network.
The incidence of leptospirosis was estimated respectively at 69 and 61 annual cases per 100,000 inhabitants respectively in Guadeloupe and Martinique, representing an incidence 100 times higher than in Mainland France for the study period. The results also show that using PCR-real time for diagnosis has allowed identifying cases many more cases than that would not have been detected without having recourse to this test. It also contributes to early detection of the disease, reducing the risk of complications due to leptospirosis through the prescription of an antibiotic therapy.
It has also been possible to describe the epidemiology of the disease in terms of severity, demographic characteristics and seasonal patterns. Besides, these results support the relevance of developing an integrated management strategy for surveillance, prevention and control of the disease in the French West Indies.
Introduction
Chez l’Homme, avec un traitement antibiotique adapté, la leptospirose guérit le plus souvent sans séquelle au bout de une à deux semaines 1. Néanmoins, elle nécessite souvent une hospitalisation et, dans certains cas, ses complications peuvent conduire au décès. Le poids mondial de la maladie a été récemment estimé par F. Costa et coll. à 1,03 millions de cas et 58 900 décès par an 2.
La leptospirose est transmise directement ou indirectement par des animaux infectés : rongeurs, animaux d’élevage et domestiques 3. Les activités entraînant un contact soit avec des milieux contaminés par l’urine d’animaux infectés, soit avec les animaux eux-mêmes, augmentent le risque de contracter la maladie : agriculture et jardinage, travail du bâtiment, élevage d’animaux, chasse, pêche et activités nautiques en eau douce. À la différence de la France métropolitaine, ces activités en milieu extérieur ont lieu tout au long de l’année sous le climat chaud des Antilles et, pour les mêmes raisons, sont plus facilement pratiquées sans protection (bottes, gants). Ce climat favorise également la survie des leptospires dans le milieu extérieur.
Les sérogroupes de leptospires les plus fréquemment observés aux Antilles sont Icterohaemorrhagiae, Celledoni et le sérogroupe Ballum, fréquemment rapporté en Guadeloupe 4,5. Une étude récente en Martinique montre que le sérogroupe Icterohaemorrhagiae est associé aux formes les plus sévères 6.
Sur la période de 2002 à 2008, l’impact sanitaire annuel de la leptospirose aux Antilles était déjà très supérieur à celui observé en France continentale en termes d’incidence, de morbidité hospitalière et de létalité 7. Cependant, les indicateurs disponibles à l’époque étaient probablement sous-estimés en raison des difficultés d’accès à la confirmation diagnostique (PCR temps réel, Elisa IgM) dans les Départements français d’Amérique (DFA), confirmation indispensable à l’identification des cas en raison d’un tableau clinique de la maladie très peu spécifique. En outre, ces indicateurs étaient peu précis et peu fiables en l’absence d’un système de surveillance épidémiologique adapté.
Devant ce constat, une étude d’incidence a été mise en œuvre au cours de l’année 2011 avec les objectifs suivants :
-disposer d’informations fiables permettant d’estimer le poids réel de la leptospirose aux Antilles ;
-apporter des arguments scientifiquement fondés pour faciliter l’inscription des différents examens nécessaires au diagnostic de la maladie dans la nomenclature des actes de biologie médicale ;
-constituer un état des lieux préalable à la mise en place d’un système intégré articulant surveillance épidémiologique, alerte et gestion, à l’image du dispositif existant pour la dengue dans les DFA.
Méthodes
L’étude a porté sur l’ensemble de la population de Guadeloupe dite « continentale » (à savoir les deux îles principales Basse-Terre et Grande-Terre, hors Saint-Martin, Saint-Barthélemy, Marie-Galante, Les Saintes et la Désirade) et de Martinique. Les cas incidents ont été comptabilisés du 1er janvier au 31 décembre 2011, à partir de deux types de sources de données dans les deux départements : une source hospitalière constituée de l’ensemble des hôpitaux publics et une source ambulatoire constituée par les médecins généralistes participant aux réseaux sentinelles de la veille sanitaire, représentant respectivement 20,4% et 22,4% de l’activité totale des médecins généralistes de Guadeloupe et Martinique.
Les patients éligibles à l’inclusion dans l’étude étaient les résidents en Martinique ou en Guadeloupe continentale, consultant soit un médecin généraliste sentinelle de Guadeloupe ou de Martinique, soit dans l’un des établissements hospitaliers publics de Guadeloupe ou de Martinique, et présentant le syndrome clinique suivant : fièvre d’apparition brutale >38°C et de durée <14 jours, sans autre diagnostic étiologique, et au moins l’un des symptôme suivants : céphalées, myalgies, arthralgies, lombalgies.
La stratégie appliquée pour la confirmation biologique des cas était la suivante :
-pour les patients vus en consultation du 1er au 9e jour de leur maladie (période précoce) : réalisation d’un test PCR temps réel 8 et, s’il était négatif, réalisation d’un test Elisa IgM. Si ce dernier était positif, il devait être confirmé par un test de micro-agglutination (MAT) ;
-pour les patients vus en consultation après le 9e jour de leur maladie (période tardive) : un test Elisa IgM 9,10 et, s’il était positif, une confirmation par le MAT.
Les cas étaient comptabilisés comme cas de leptospirose s’ils étaient biologiquement confirmés, i.e. PCR temps réel positive ou tests Elisa IgM et MAT positifs. Des informations complémentaires étaient alors recueillies par appel téléphonique dans le service, afin de décrire les caractéristiques de ces cas, en particulier la notion d’hospitalisation de plus de 24 heures et le caractère sévère ou non du cas (décès lié à la leptospirose, passage en service de réanimation, traitement par ventilation mécanique ou traitement par hémodialyse).
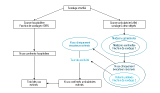
L’incidence globale de la leptospirose a été estimée à partir des deux types de source de données de la façon suivante (figure) :
-les cas confirmés « de source hospitalière », exhaustifs, ont été recensés en tant que tels ;
-en revanche, le nombre total des cas confirmés « de source ambulatoire » a été estimé selon un tirage à 2 degrés :
•le premier degré, basé sur un échantillon de médecins généralistes sentinelles, a d’abord permis de recenser le nombre de cas cliniquement évocateurs vus en consultation ; la part d’activité hebdomadaire de chaque médecin sentinelle a ensuite été utilisée pour extrapoler les données à l’ensemble des médecins généralistes et estimer le nombre total de cas cliniquement évocateurs dans le département ;
•le second degré, relatif à l’échantillon de patients vus en consultations par les médecins sentinelles et ayant bénéficié d’un examen biologique, a permis d’estimer le taux de positivité de cet examen parmi les cas cliniquement évocateurs. Ce taux de positivité a ensuite été appliqué au nombre total de cas cliniquement évocateurs estimé au premier degré.
 Agrandir l'image
Agrandir l'imageLa somme des cas estimés « de source ambulatoire » et des cas recensés « de source hospitalière » a permis d’estimer le nombre total de cas incidents sur l’année 2011. Le calcul de l’intervalle de confiance a pris en compte la variance du nombre de cas cliniquement évocateurs estimé et la variance du taux de positivité observé chez les patients ambulatoires.
Résultats
Incidence, saisonnalité et répartition spatiale
Au total, 1 305 cas cliniquement évocateurs ont été inclus dans l’étude sur les deux régions, dont 138 grâce aux réseaux de médecins sentinelles et 1 167 à l’hôpital. Le taux de positivité des tests de confirmation était compris entre 13 et 22% selon le type de source et la région. Parmi les 234 cas biologiquement confirmés, 52% l’ont été par PCR temps réel.
Après avoir analysé les données comme précisé dans le paragraphe « méthode », on observe en 2011, par rapport à la période de référence 2002-2008 (tableau 1) :
-pour chaque région, une incidence (estimation centrale) trois à quatre fois supérieure à celle observée en France métropolitaine sur la période de référence ;
-un écart entre l’incidence de Guadeloupe et celle de Martinique qui n’est que de 12% en 2011 alors qu’il était de près de 40% pour la période de référence.
 Agrandir l'image
Agrandir l'imageLa répartition trimestrielle des cas et l’incidence correspondante sont présentées dans le tableau 2. Dans les deux régions, on observe une recrudescence des cas au cours des deux derniers trimestres, correspondant à la période humide aux Antilles.
Le calcul des incidences infrarégionales de la maladie n’était pas l’objectif de l’étude. La répartition géographique de la maladie a seulement été approchée via les différents taux de positivité observés dans les différentes zones géographiques. Cette répartition semble hétérogène en Guadeloupe (en 2011), où le taux de positivité des diagnostics est de 18% pour la Côte-sous-le-Vent et de 43% pour la région de Grande-Terre. La répartition spatiale de la maladie est plus homogène en Martinique, avec un taux de positivité variant de 15% dans les zones Sud et Centre à 17% dans la zone Nord Caraïbe et 19% en zone Nord Atlantique.
Dans les deux régions, les zones les plus touchées par la maladie sont des zones plutôt rurales.
Description des cas confirmés
Pour les deux régions, la contamination la plus fréquente est observée à l’âge adulte pour la tranche des 20-59 ans, même si des cas sont observés chez les personnes plus âgées, entre 60 et 74 ans et même entre 75 et 84 ans. Par ailleurs, cette étude objective la survenue de cas de leptospirose chez l’enfant, avec l’identification de cas positifs à partir de la tranche d’âge des 5-9 ans, tant en Guadeloupe qu’en Martinique, ce qui jusqu’à présent n’avait pas été le cas.
Dans les deux régions, les hommes sont plus concernés que les femmes par la leptospirose, avec un sex-ratio des cas confirmés de 6,4 pour la Guadeloupe et 6,2 pour la Martinique. Cette caractéristique se retrouve sur l’ensemble des tranches d’âge, y compris chez les patients âgés de 60 ans et plus.
Les indicateurs de sévérité de la maladie figurent dans le tableau 3. Tant en Guadeloupe qu’en Martinique, le niveau de ces indicateurs confirme que la leptospirose peut être une maladie grave, voire mortelle : les 8 décès survenus en Guadeloupe ont tous été attribués directement à la maladie par les infectiologues.
 Agrandir l'image
Agrandir l'imageDiscussion
En 2011, le nombre total estimé de cas biologiquement confirmés de leptospirose était de 267 en Guadeloupe : 115 cas de source hospitalière et 152 cas estimés de source ambulatoire (réseaux de médecins sentinelles). Ce nombre était de 240 cas en Martinique : 101 cas de source hospitalière et 139 cas estimés de source ambulatoire. Ces nombres sont proches du nombre observé en France métropolitaine à la même période, où la taille de la population était environ 120 fois supérieure 11.
En termes d’incidences, elles étaient d’environ 70 et 60 cas pour 100 000 habitants, respectivement, en Guadeloupe et Martinique, soit trois et quatre fois supérieures à celles connues pour la période 2002-2008 : cette augmentation est très probablement directement liée à l’utilisation des tests PCR temps réel et Elisa, non pris en charge jusque là par l’Assurance maladie. Ce résultat illustre à quel point l’absence de test biologique approprié peut conduire à une sous-estimation majeure du nombre de cas, et par là même au caractère négligé de cette maladie, comme cela est le cas dans les pays pauvres, en particulier en Amérique latine et dans les Caraïbes.
Les résultats concernant les cas de source ambulatoire ont été estimés par un sondage à deux degrés qui n’est pas, stricto sensu, aléatoire. Le premier degré de sondage, échantillon de médecins généralistes, n’est pas aléatoire car constitué des réseaux de médecins sentinelles préexistants et visant à une bonne représentativité géographique et quantitative de l’activité médicale. Néanmoins, ces réseaux étaient a priori le gage d’une meilleure adhésion à l’étude. Par ailleurs, l’appel téléphonique hebdomadaire systématique de chaque médecin dans le cadre du fonctionnement des réseaux permettait d’évaluer en direct la qualité de l’inclusion des patients éligibles dans l’étude (syndromes dengue-like sur lesquels ces médecins sont interrogés). Enfin, depuis de nombreuses années, ces réseaux ont montré une représentativité satisfaisante pour la détection d’épidémies d’autres maladies, que ce soit la dengue, la grippe ou les gastro-entérites. Le deuxième sondage, échantillon de patients éligibles prélevés, a pu être finalement considéré comme aléatoire grâce à l’enquête réalisée auprès des médecins participants au cours de la phase pilote de l’étude, en décembre 2010. En effet, cette enquête a identifié une multitude de raisons déclarées à la non-prescription du diagnostic pour certains patients, et non pas une raison systématique ou majoritaire qui aurait pu constituer un biais d’échantillonnage. En particulier, les médecins « petits prescripteurs » (1) n’ont pas ciblé leurs prescriptions sur des cas plus probables de leptospirose. La validité de cette hypothèse était confirmée par le fait que le taux de positivité des « petits » prescripteurs n’était pas supérieur au taux de positivité des « gros » prescripteurs (2) : respectivement 10% et 15%.
La mise en perspective de ces résultats avec ceux publiés dans la littérature internationale est difficile car celle-ci est encore pauvre sur ce sujet, comme elle l’est d’une façon générale sur la leptospirose. De plus, lorsque des données d’incidence existent, elles ont rarement été obtenues par le biais de protocoles comparables à celui mis en œuvre dans cette étude. On peut néanmoins citer les données de Nouvelle-Calédonie, où la stratégie diagnostique, la méthode de surveillance et le contexte social et environnemental sont comparables à ceux de cette étude : l’incidence des cas confirmés ou probables y était de 17,5 cas pour 100 000 habitants en 2010 ; elle était de 65 cas/100 000 en 2009, chiffre tout à fait comparable aux estimations de l’étude antillaise 12.
À la lumière de ces données néo-calédoniennes, on peut aussi supposer que l’incidence de la leptospirose soit également sujette à des variations aux Antilles, en particulier en fonction des conditions météorologiques. De ce point de vue, l’année 2011 s’est caractérisée par une forte pluviosité sur les deux îles et ce contexte, favorable à la survie des leptospires dans l’environnement, a probablement favorisé la survenue de cas plus nombreux de leptospirose. Seul un système de surveillance pérenne permettra de décrire ces variations interannuelles de la maladie et d’en estimer la tendance.
En 2011, l’incidence des cas sévères (i.e. nécessitant un passage en service de réanimation ou une hémodialyse ou une assistance respiratoire) était de 5,2 en Guadeloupe et de 3,3 en Martinique pour 100 000 habitants. Ces chiffres sont du même ordre de grandeur que ceux rapportés à La Réunion en 2011, où l’incidence des cas passés en service de réanimation (uniquement) était de 2 pour 100 000 habitants 13.
Quant à la létalité, de 3% en Guadeloupe et nulle en Martinique, elle est également comparable à celle observée à La Réunion 14 au cours de la période 2004-2008, où elle était comprise entre 0 et 7% selon les années, mis à part 2006, année très particulière où a sévi l’épidémie de chikungunya sur l’île et où la létalité de la leptospirose a atteint 38%.
La saisonnalité de la maladie observée ici est un phénomène connu, avec des recrudescences de cas en période humide. L’influence des paramètres météorologiques a été étudiée à La Réunion par modélisation de séries temporelles : le nombre mensuel de cas de leptospirose était lié à la température moyenne et à l’insolation du même mois, ainsi qu’à la pluviométrie cumulée lors des deux mois précédents 15. L’absence de cas de source ambulatoire au cours des deux premiers trimestres en Guadeloupe et du seul premier trimestre en Martinique est potentiellement liée au mode de recueil de ces cas. On peut en effet faire l’hypothèse qu’en deçà d’un certain nombre de cas, la part d’activité médicale représentée par le réseau des médecins sentinelle (20,4 et 22,4% respectivement en Guadeloupe et en Martinique) est insuffisante pour détecter des cas rares. Il existe ainsi probablement une sorte de seuil de détection des cas.
De même, les caractéristiques démographiques des cas rapportés dans notre étude correspondent à celles décrites habituellement dans la littérature 16. En revanche, on observe une prédominance masculine chez les cas non seulement à l’âge adulte, mais également chez les patients âgés de 60 ans et plus, ce qui interroge sur l’hypothèse habituellement retenue pour expliquer la prédominance masculine : celle d’une exposition plus fréquente aux leptospires liée à l’activité professionnelle.
La connaissance de la répartition géographique de la maladie serait extrêmement utile pour préciser les déterminants environnementaux spécifiques de la maladie. Dans cette étude, le recours à des méthodes statistiques d’extrapolation a permis l’estimation du nombre de cas de source ambulatoire à l’échelle du département, et finalement l’incidence à cette même échelle. En revanche, cette démarche ne permet pas de localiser les cas estimés au sein du département. Une étude spécifique visant une analyse spatiale des cas à une échelle plus fine serait tout à fait pertinente.
Conclusion et perspectives
La prise en charge d’un patient atteint de leptospirose est d’autant plus efficace que le traitement curatif (simple antibiothérapie) est administré précocement après le début des symptômes, évitant ainsi les complications dans un certain nombre de cas et, potentiellement, l’hospitalisation. Pour cela, l’accès de la population au diagnostic par PCR temps réel, seul outil diagnostique dans la phase précoce de la maladie, est indispensable. Suite aux recommandations de la Haute Autorité de santé (HAS) 17 et aux résultats de cette étude, la PCR et la sérologie Elisa IgM sont pris en charge par l’Assurance maladie depuis le 4 septembre 2014.
Du point de vue de la santé publique, la prise en charge de la leptospirose aux Antilles nécessite la mise en place d’un système de surveillance pérenne dont les objectifs opérationnels devraient être de 1) recenser les cas de manière exhaustive, 2) détecter d’éventuels foyers de la maladie, 3) détecter de façon réactive les recrudescences saisonnières.
Au-delà de ces objectifs opérationnels, la vocation princeps d’un tel système de surveillance est d’apporter des informations permettant de définir une stratégie pour la prévention et le contrôle de la leptospirose, spécifiquement adaptée à la situation épidémiologique observée. Cette démarche est celle recommandée par l’Organisation mondiale de la santé (OMS) pour les maladies endémo-épidémiques : Integrated Management Strategy 18.
Un tel dispositif intégré de surveillance et de prévention est en cours de mise en œuvre dans les deux régions pour, in fine, diminuer l’incidence et la sévérité de la leptospirose dans les Antilles françaises. Plus précisément, les axes stratégiques du dispositif ont d’ores et déjà été élaborés au cours d’un séminaire inter-régional (Guadeloupe et Martinique) et pluridisciplinaire. Les cas biologiquement confirmés ou probables vont être recensés au fil de l’eau (le tableau clinique seul n’est pas suffisamment spécifique sur ces territoires endémiques pour la dengue). À partir de ces informations, diverses situations épidémiologiques d’intérêt ont été identifiées : contexte épidémiologique habituel avec soit des cas sporadiques, soit une recrudescence saisonnière, ou bien un contexte épidémiologique inhabituel avec soit la détection de cas groupés, soit les suites d’un événement climatique exceptionnel (cyclone, inondation) ou social (rassemblement festif ou sportif au bord des rivières).
Les stratégies de prévention primaire et secondaire ont été définies pour chaque type de situation observée par la surveillance épidémiologique. Selon la situation, ces stratégies font appel aux actions générales de gestion environnementale, y compris la communication sur ce thème, à la communication « grand public » sur la maladie, à l’information des professionnels de santé, à la dératisation, à l’information directe des cas biologiquement confirmés.
L’objectif à court terme est que ces différentes activités de surveillance épidémiologique, de confirmation biologique, de prise en charge des patients, de prévention, de communication et leurs articulations fassent l’objet d’un document contractuel entre tous les professionnels partenaires.





