Les disparités régionales de mortinatalité en France en 2012-2013
// Regional stillbirth disparities in France in 2012-2013
Résumé
Les taux de mortinatalité et de mortalité périnatale sont des informations essentielles pour le suivi et le pilotage des politiques en matière de périnatalité, tant au niveau national que régional. Différentes études ont identifié certains facteurs de risque de mortinatalité et le poids des déterminants sociaux. En France, en 2007, le taux de mortinatalité était de 9,3 pour 1 000. Mais depuis 2008, le suivi de ce taux n’était plus possible du fait du changement des modalités d’enregistrement à l’état civil. L’utilisation des bases médico-administratives hospitalières (PMSI) permet de calculer à nouveau le taux de mortinatalité selon les seuils recommandés par l’Organisation mondiale de la santé. De plus, la mortinatalité peut être décomposée en mortinatalité spontanée et mortinatalité induite (interruptions médicales de grossesse). Cet article porte sur une étude menée sur deux années cumulées (2012 et 2013), de façon à obtenir un nombre de naissances suffisant au niveau régional pour permettre des analyses statistiques. Elle a été réalisée à partir des codes du résultat d’accouchement mentionnés dans les résumés d’hospitalisation des mères.
En moyenne, en 2012-2013, le taux brut de mortinatalité global s’établissait à 8,9 pour 1 000 naissances totales. Les variations entre régions étaient importantes, les taux les plus élevés étant observés dans les départements français d’Amérique (DFA), avec 16,3 pour 1 000, et à La Réunion (11,4 pour 1 000). La mortinatalité spontanée s’élevait à 5,3 pour 1 000. Le taux de mortinatalité totale variait en fonction du terme de la grossesse, de l’âge de la mère ou de la pluralité. L’analyse des disparités régionales ne montrait pas de lien entre les taux de mortinatalité régionaux et les proportions d’accouchements prématurés, de mères d’âges extrêmes ou d’accouchements avec naissance de jumeaux. La mortinatalité spontanée régionale a été comparée en ajustant sur l’âge gestationnel, la pluralité et l’âge de la mère au moment de l’accouchement, pour l’ensemble des naissances uniques et gémellaires d’une part, et pour les seules naissances uniques d’autre part, en prenant comme référence la région Île-de-France. Les résultats obtenus confirment notamment des taux plus élevés dans les DFA et en Lorraine, et des taux plus bas en Languedoc-Roussillon et dans les Pays-de-la-Loire.
Le PMSI permet de reprendre le suivi de la mortinatalité en prenant en compte l’âge des mères, la pluralité et l’âge gestationnel au moment de l’accouchement et apparaît donc en capacité de produire des données fiables sur les disparités régionales des taux de mortinatalité.
Abstract
Stillbirth and perinatal mortality rates are essential data for monitoring and assessing perinatal health policies at national and regional levels. Several studies have identified risk factors of stillbirth and highlighted the importance of social determinants. In France, in 2007, the stillbirth rate was 9.3 per 1,000. But, monitoring rate was no longer possible since 2008 because of the changes in the process of vital records registration. However, the use of hospital databases allows calculating the stillbirth rate following the World Health Organization recommended thresholds. In addition, stillbirth can be divided into spontaneous still birth and induced stillbirth (medical interruption of pregnancy).This study covers the years 2012 and 2013 in order to obtain a sufficient number of births at regional level to conduct statistical analyses. The study uses the ICD codes of delivery recorded in the of mothers’ hospital stay records.
On average, in 2012-2013, the global crude stillbirth rate was 8.9 per 1,000 total births. The regional variations were large, the highest rates being observed in the French departments in the Americas, (16.3 per 1,000) and La Reunion Island (11.4 per 1,000). Spontaneous stillbirth was 5.3 per 1,000. The total stillbirth rate varied markedly according to gestational age, mother’s age and plurality. The analysis of regional disparities did not reveal any link between regional stillbirth rates and the proportion of preterm deliveries, mothers at the lower and upper ends of the age spectrum or twin deliveries.
The regional spontaneous stillbirth was compared by adjusting on gestational age, plurality and mother’s age at delivery for all singletons and twins on one hand, and for singletons on the other hand, by taking the Ile-de-France region as reference. The results confirmed higher rates in the French departments in the Americas and Lorraine; and lower rates in Languedoc-Roussillon and Pays-de-la-Loire regions.
The hospitalization databases contribute to resuming the monitoring of the trend of stillbirth taking into account mother’s age, plurality and gestational age at delivery, and is therefore able to generate reliable data on the regional disparities of stillbirth rates.
Introduction
Les taux de mortinatalité et de mortalité périnatale sont des informations essentielles pour le suivi et le pilotage des politiques en matière de périnatalité, tant au niveau national que régional. Le projet européen Euro-Peristat recommande, parmi les indicateurs prioritaires, le suivi de la mortinatalité 1. Différentes études ont identifié certains facteurs de risque de la mortinatalité 2,3 et le poids des déterminants sociaux 4,5, les inégalités sociales pouvant constituer un déterminant important des inégalités territoriales de santé du fait de la variabilité des catégories sociales au sein d’un territoire 6.
En France, en 2007, le taux de mortinatalité était de 9,3 mort-nés pour 1 000 naissances totales (enfants nés vivants + mort-nés). Mais, depuis 2008, le suivi de ce taux n’était plus possible du fait du changement des modalités d’enregistrement à l’état civil 7. L’utilisation des bases du programme de médicalisation des systèmes d’information (PMSI) permet de calculer à nouveau le taux de mortinatalité selon les seuils recommandés par l’Organisation mondiale de la santé (OMS), à savoir 22 semaines d’aménorrhée (SA) ou un poids du fœtus au moins égal à 500 grammes, et permet également de produire des informations régionales et d’analyser ces données selon quelques grandes caractéristiques. De plus, la mortinatalité peut être décomposée en mortinatalité spontanée et mortinatalité induite (interruptions médicales de grossesse).
Ce taux est difficilement comparable à celui des autres pays fournissant des données à Euro-Peristat. En effet, la pratique et les délais légaux pour les interruptions médicales de grossesse (IMG) varient selon les pays, de même que les règles d’enregistrement des mort-nés en termes d’âge gestationnel ou de poids à la naissance 8. Cette difficulté persiste même si les taux sont comparés à partir du seuil de 28 SA, seuil minimal de déclaration commun à l’ensemble des pays européens, du fait notamment de la spécificité de la règlementation française qui autorise les IMG jusqu’à la fin de la grossesse.
L’objectif de ce travail est de présenter des données récentes sur la mortinatalité au niveau national et régional et de réaliser une première analyse des disparités régionales à partir d’informations présentes dans les bases médico-administratives hospitalières, pour l’ensemble de la mortinatalité et pour la mortinatalité spontanée.
Matériel et méthodes
Les résultats présentés proviennent de l’analyse des bases nationales annuelles de résumés de sortie anonymes (RSA) constituées pour les années 2012 et 2013 dans le cadre du PMSI. Cette analyse a utilisé les séjours d’accouchement à partir de la date de fin de séjour, exhaustifs dans la base, pour estimer le poids de la mortinatalité. Le codage permet de caractériser le type de naissance (unique, gémellaire, autre multiple), le statut vital des enfants à la naissance (né vivant ou mort-né) et le type de mortinatalité (spontanée ou IMG). Les autres informations utilisées sont l’âge de la mère, l’âge gestationnel au moment de l’accouchement et la région de résidence de la mère. Pour les naissances multiples, l’âge gestationnel inscrit dans le RSA est celui de l’accouchement. Les données sont localisées à la région de résidence de la mère.
Les nombres de naissances totales et de mort-nés obtenus à partir des codes du résultat d’accouchement comportent une très petite part de sous-estimation puisque les codes relatifs aux naissances multiples autres que gémellaires ne comportent pas le nombre exact d’enfants. Dans ces situations, le nombre total d’enfants a été comptabilisé à trois et le nombre d’enfants mort-nés à trois lorsque tous les enfants étaient déclarés mort-nés, et un lorsque seulement certains l’étaient. Une validation de cette correction a été réalisée. Les RSA comportant un âge gestationnel manquant ou inférieur à 22 SA ont été exclus (au total 298 en 2012 et 19 en 2013). Pour des raisons d’exhaustivité, les accouchements réalisés au Centre hospitalier de Mamoudzou (Mayotte) ainsi que ceux des femmes résidant à Mayotte ont aussi été exclus. En revanche, les accouchements des femmes résidant à Saint-Martin et Saint-Barthélemy ont été conservés. Les deux années sont cumulées de façon à obtenir un nombre régional de naissances suffisant pour limiter les fluctuations annuelles des taux de mortinatalité. En conséquence, du fait du faible effectif des naissances sur la période, les taux de mortinatalité ne sont pas présentés pour la Corse et sont calculés de manière regroupée pour les départements français d’Amérique (DFA).
Les taux bruts nationaux et régionaux ont été présentés pour la mortinatalité totale, la mortinatalité spontanée et la mortinatalité induite. Les taux bruts régionaux de mortinatalité totale ont d’abord été analysés en les rapprochant, pour l’ensemble des accouchements, du taux de prématurité, de la proportion de mères d’âges extrêmes et de la proportion de naissances gémellaires. Les taux régionaux standardisés sur l’âge de la mère sont également présentés pour la mortinatalité spontanée. Enfin, une comparaison des taux de mortinatalité spontanée a été réalisée en ajustant sur l’âge gestationnel au moment de l’accouchement, la structure d’âge des mères et la pluralité, pour l’ensemble des naissances uniques et gémellaires et pour les naissances uniques seules, en excluant les naissances de trois enfants ou plus (1 746 naissances sur deux ans) et en ne retenant comme population que l’ensemble des naissances vivantes et des mort-nés spontanés. Un terme d’interaction a été introduit pour l’âge gestationnel et la pluralité pour rendre compte des répartitions très différentes des mort-nés selon ces deux critères.
Résultats
Taux global de mortinatalité
En moyenne, en 2012-2013, le taux brut de mortinatalité global s’établissait à 8,9 pour 1 000 naissances totales. En métropole, il variait entre 7,3 pour 1 000 dans les Pays-de-la-Loire et 9,9 pour 1 000 en Lorraine. Il était nettement plus important dans les DFA où il dépassait 16 pour 1 000 et, dans une moindre mesure, à La Réunion où il était de 11,4 pour 1 000 (tableau 1). La mortinatalité spontanée s’élevait à 5,3 pour 1 000 et la mortinatalité induite à 3,6 pour 1 000. Le rapport entre mortinatalité spontanée et mortinatalité induite montrait des différences notables entre les régions, la mortinatalité spontanée concernant, par exemple, 1 mort-né sur 2 en Bretagne, Aquitaine et Languedoc-Roussillon, 2 sur 3 en Auvergne, Alsace, Champagne-Ardenne et à La Réunion, et 3 sur 4 dans les DFA (tableau 1). Le taux élevé de la mortinatalité dans les DOM résultait de taux élevés de mortinatalité spontanée et induite.
 Agrandir l'image
Agrandir l'image
Mortinatalité totale et terme de la grossesse (SA)
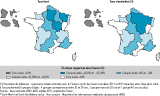
Par ailleurs, le taux brut de mortinatalité diminuait avec le terme de la grossesse, qu’il s’agisse de la mortinatalité spontanée ou induite (tableau 2). Ainsi, en 2012-2013, moins de 1 enfant sur 2 naissait vivant lorsque l’accouchement se produisait entre 22 et 28 SA. La mortinatalité concernait ensuite environ 1 enfant sur 6 pour les grossesses ayant atteint 28 à 31 SA, et 1 enfant sur 40 pour celles comprises entre 32 et 36 SA. Pour les accouchements à terme (37 SA ou plus), un peu plus de 1 enfant sur 1 000 naissait sans vie. Pour l’ensemble des régions, il n’existait pas de lien entre le taux de prématurité et le taux brut de mortinatalité, même si certaines régions cumulaient un taux de prématurité et un taux de mortinatalité élevés, en particulier les DFA et La Réunion avec respectivement 12,2% et 10,2% d’accouchements survenus à moins de 37 SA et, en métropole, la Lorraine et la Picardie (figure 1).
 Agrandir l'image
Agrandir l'image
Mortinatalité totale et âge de la mère
La probabilité de donner naissance à un enfant mort-né était nettement plus importante pour les femmes de moins de 20 ans et celles de 40 ans ou plus, avec respectivement des taux bruts de mortinatalité totale nationaux de 14 et 14,8 pour 1 000 contre des valeurs comprises entre 8 et 10 pour 1 000 dans les autres groupes d’âges. Les DFA et La Réunion enregistraient les proportions d’accouchements de mères d’âges extrêmes les plus élevées avec respectivement 16% (dont 9,8% de moins de 20 ans) et 13,7% (dont 9,5% de moins de 20 ans). Mais, sur l’ensemble des régions métropolitaines, il n’existait pas non plus de lien entre la part de mères d’âges extrêmes et le niveau de la mortinatalité (figure 2). Cependant, aux extrêmes, en Île-de-France et en Picardie, les deux taux étaient supérieurs aux moyennes nationales alors que c’était l’inverse dans les Pays-de-la-Loire. Toutefois, les différences de structure d’âge des mères à la naissance n’expliquaient que très peu les différences de niveau de mortinatalité. Concernant la mortinatalité spontanée, la standardisation sur l’âge ne modifiait quasiment pas les écarts à la moyenne nationale (figure 3).
 Agrandir l'image
Agrandir l'image
 Agrandir l'image
Agrandir l'image
Mortinatalité totale et naissance gémellaire
Le taux brut de mortinatalité totale était 3 fois plus important en cas de naissance gémellaire (26,9 pour 1 000) qu’en cas de naissance unique (8,3 pour 1 000). La proportion des accouchements gémellaires ne représentait en moyenne que 1,67% de l’ensemble des accouchements (dont 1,60% pour lequel les deux jumeaux étaient vivants, 0,05% pour lequel l’un des jumeaux était mort-né et 0,02% pour lequel les deux jumeaux étaient mort-nés). Tous âges gestationnels confondus, les DFA et La Réunion avaient une proportion d’accouchements avec naissance gémellaire nettement inférieure à la moyenne nationale (respectivement 1,42% et 1,54%), résultat conforme aux données de l’état civil. Cette proportion moindre apparaît en partie liée à l’âge moins élevé des mères en régions ultramarines : 9,6% d’entre elles avaient moins de 20 ans contre 2,2% en métropole, et l’âge moyen à la naissance était de 28,4 ans contre 29,8 ans. En métropole, la plupart des régions qui avaient une proportion d’accouchements avec naissance gémellaire inférieure à la moyenne nationale étaient des régions avec un taux de mortinatalité inférieur à la moyenne. Cependant, la Lorraine, la Picardie et la Bourgogne faisaient exception. Parmi les régions ayant une proportion d’accouchements avec naissance gémellaire supérieure à la moyenne nationale, seule l’Île-de-France connaissait un taux de mortinatalité lui aussi supérieur à la moyenne nationale (figure 4).
 Agrandir l'image
Agrandir l'image
Mortinatalité spontanée régionale
La mortinatalité spontanée régionale a été comparée en ajustant sur l’âge gestationnel, la pluralité et l’âge de la mère au moment de l’accouchement, pour l’ensemble des naissances uniques et gémellaires d’une part, et pour les seules naissances uniques d’autre part, en prenant comme référence la région Île-de-France (tableau 3). Les OR ajustés pour l’ensemble des naissances uniques et gémellaires étaient significativement plus faibles pour les régions Languedoc-Roussillon, Basse-Normandie, Bretagne, Rhône-Alpes et Pays-de-la-Loire, et plus élevés pour les DFA et les régions Picardie, Lorraine et Midi-Pyrénées. Pour les naissances gémellaires, les termes déclarés pour les enfants mort-nés étant ceux de la naissance du jumeau resté vivant ou du jumeau mort-né plus tardivement, l’analyse des moments d’accouchement selon la pluralité et le statut des enfants à la naissance montrait des différences importantes selon les statuts vitaux de chacun des jumeaux (tableau 4). En ne prenant en compte que les naissances uniques, les OR étaient significativement plus faibles pour les régions Languedoc-Roussillon et Pays-de-la-Loire et plus élevés pour les DFA et les régions Picardie, Lorraine et Midi-Pyrénées.
 Agrandir l'image
Agrandir l'image
 Agrandir l'image
Agrandir l'image
Discussion-conclusion
La naissance d’un enfant sans vie est un événement rare : la production de données fiables sur la mortinatalité à partir du PMSI implique donc un recueil de qualité tant pour les informations relatives aux femmes qui accouchent que pour celles relatives aux enfants nés vivants ou mort-nés. Les données d’accouchement recueillies dans le cadre hospitalier incluaient, depuis 2012, les accouchements survenus en dehors des maternités avec hospitalisation immédiate des mères et des enfants (5 579 cas décomptés en deux ans), permettant ainsi de compléter l’exhaustivité des événements couverts.
L’incertitude dans le dénombrement des naissances totales et des mort-nés à partir des codes du résultat d’accouchement n’avait pas d’impact sur les résultats, compte tenu du très petit nombre d’accouchements de triplés ou plus (582 cas dénombrés en deux ans soit 0,036% des accouchements). De même, le dénombrement des accouchements à partir de la date de fin de séjour et non pas de la date d’accouchement conduit à des erreurs minimes de dénombrement, en début et en fin de période, qui se compensent.
Les résultats montrent que le taux brut de mortinatalité a légèrement diminué entre 2007 et la période 2012-2013 mais, l’état civil ne disposant pas de ces informations, il n’est pas possible d’analyser l’évolution temporelle de ses deux composantes. De plus, pour comparer ces données à l’état civil, il manque les accouchements intervenus à domicile mais leur faible nombre en France, pour la période de référence, n’a pas d’effet sur le niveau calculé à partir des seules données hospitalières.
Le taux de mortinatalité total diminue légèrement en France depuis 2007, mais reste le plus élevé d’Europe, en comparant avec les données de 2010, y compris en prenant le seuil de 28 SA 7. La comparaison avec d’autres pays doit cependant prendre en compte les législations différentes en matière d’IMG du fait du poids important représenté par la mortinatalité induite en France où l’IMG est possible tout au long de la grossesse. Bien que la démarche vis-à-vis du diagnostic anténatal et de l’IMG puisse être différente selon les régions (caractéristiques sociales, homogénéité des pratiques), il n’apparaît pas de lien entre les taux régionaux de mortinatalité induite et de mortinatalité spontanée.
Dans une première approche, les comparaisons régionales ont été réalisées sur les données de la mortinatalité spontanée, cible prioritaire des politiques périnatales.
Les informations présentes dans les bases PMSI permettent d’analyser quelques grandes caractéristiques comme l’âge gestationnel à l’accouchement et la pluralité, indicateurs recommandés par le projet Euro-Peristat 1, et l’âge de la mère. Le taux de mortinatalité dépend de ces trois facteurs, de manière significative. Différentes études ont déjà montré les liens entre l’âge de la mère 3,9, la pluralité 2,4 et le taux de mortinatalité. De même, il est reconnu que la mort fœtale ne survient pas en proportion identique aux différents moments de la grossesse, du fait des circonstances sous-jacentes. Cependant, l’analyse n’est vraiment fiable que pour les naissances uniques. En effet, pour les naissances multiples, le terme de l’accouchement peut être très différent du moment du décès pour le jumeau décédé dont le co-jumeau est vivant, mais aussi si les deux jumeaux décèdent in utero de manière différée 10.
La prise en compte de ces seuls facteurs explique certains écarts observés entre les régions pour la mortinatalité spontanée. Après ajustement, il persistait des différences pour un petit nombre de régions. Mais d’autres facteurs de risque connus comme le retard de croissance intra-utérin 2, des pathologies comme le diabète ou l’hypertension, des déterminants comme l’obésité 11 ou le tabagisme 12, la parité, les caractéristiques socioéconomiques, ne pouvaient être pris en compte dans cette analyse, soit nécessitant une expertise préalable, soit n’étant pas disponibles dans le PMSI. À cet égard, l’étude des diagnostics codés dans le PMSI permettra de mieux connaître les circonstances de survenue. Par ailleurs, le dénombrement des enfants mort-nés, en particulier le risque de prise en compte dans la mortinatalité d’enfants nés vivants mais décédés très rapidement, pouvait influer sur les résultats. D’après l’état civil, environ 25% des enfants nés vivants et décédés dans leur première année de vie (mortalité infantile) sont décédés le jour de leur naissance. L’analyse de l’ensemble de la mortalité périnatale permettra de faire disparaître ces différences. De même, la qualité du codage du résultat d’accouchement peut intervenir. La notification des circonstances du décès dans les résumés de sortie des mort-nés ainsi que la mise en place, depuis 2011, et la généralisation d’un numéro permettant de les relier à ceux des mères apporteront, quand l’exhaustivité sera atteinte, des informations précieuses contribuant ainsi au suivi des actions mises en place pour réduire la mortinatalité.
En revanche, l’absence d’informations socioéconomiques dans les bases médico-administratives hospitalières apparaît comme une limite importante pour l’étude des disparités géographiques. L’inclusion d’un indice de désavantage social 13 au niveau communal, envisageable à partir des données du PMSI dans la base Sniiram, ou l’analyse des données de couverture sociale dans les bases PMSI, pourraient permettre de prendre en compte des caractéristiques sociales agrégées ou individuelles de la mortinatalité.
Malgré ses imperfections, le PMSI permet de produire à nouveau cet indicateur, en identifiant mortinatalité spontanée et induite, et d’analyser certains facteurs influant sur la mortinatalité tels que l’âge des mères, la pluralité et l’âge gestationnel au moment de l’accouchement. Il apparaît donc en capacité de produire des données sur les disparités régionales des taux de mortinatalité.
Remerciements
Nous remercions les membres du Groupe de travail « mortinatalité », l’Agence technique de l’information sur l’hospitalisation (Atih), les médecins et techniciens d’information médicale des établissements de santé et le bureau des établissements de santé de la Drees pour leur implication dans l’amélioration des données PMSI relatives à la périnatalité et à leur mise à disposition.
Références
N° DGS/DGOS/DREES/MCI/R3/BESC/2011/403 du 26 octobre 2011 relative au rappel des modalités d’enregistrement et de codage des morts-nés dans le PMSI nécessaire à la production de l’indicateur de mortinatalité.





