L’alcool, une des toutes premières causes d’hospitalisation en France
// Alcohol: one of the major causes for hospitalization in France
Résumé
Les conséquences de la consommation excessive d’alcool restent, en France, un problème majeur de santé publique. Leur coût humain et économique est considérable. Elles génèrent des hospitalisations nombreuses pour traiter la conduite d’alcoolisation elle-même et, surtout, ses conséquences.
Cet article présente les résultats d’une étude portant sur l’ensemble des séjours hospitaliers, publics et privés, en lien avec la consommation d’alcool recensés en 2012, qu’il s’agisse de séjours en médecine, chirurgie, obstétrique et odontologie (MCO), en psychiatrie ou en soins de suite et de réadaptation (SSR). Ces résultats confirment que les conséquences de la consommation excessive d’alcool sont l’un des tous premiers motifs d’hospitalisation en France. En 2012, plus de 580 000 séjours ont été induits par l’alcool en MCO, soit 2,2% de l’ensemble des séjours et séances ; en psychiatrie, plus de 2 700 000 journées lui sont dues, représentant 10,4% du total des journées et 3,7% des actes ambulatoires de psychiatrie des établissements sous dotation annuelle de financement ; enfin, en SSR, plus de 2 000 000 de journées liées à l’alcoolisation excessive ont été recensées, soit 5,6% de l’activité totale. Le coût estimé s’élève à près de 3,6% de l’ensemble des dépenses hospitalières en 2012.
Le nombre des séjours pour alcoolisation aiguë et pour complications confirme l’intérêt d’aborder la question de l’alcool le plus précocement possible et lors de chaque séjour, de façon à espérer limiter à terme ces complications et les réhospitalisations qu’elles entraînent. Cela nécessite d’améliorer la formation des équipes des services d’urgence et des services non spécialisés en addictologie et de renforcer les moyens attribués aux équipes de liaison pour qu’elles soient adaptées aux besoins des établissements de santé.
Abstract
In France, the consequences of excessive alcohol consumption remain a major public health problem with considerable human and economic costs. Heavy drinking generates a great number of hospitalizations, to treat either the addictive behavior or the psychiatric and somatic complications.
This article presents the results of a recent study concerning all public or private hospitalizations related to alcohol in 2012 in general hospitals, psychiatric wards or rehabilitation facilities. The findings confirm that the consequences of excessive alcohol consumption are a major provider of inpatients and a leading cause of hospitalization in France. In 2012, more than 580 000 hospital stays were related to alcohol in medicine, surgery or obstetrics accounting for 2.2% of acute care hospitalizations in general hospitals; more than 2 700 000 hospital days in psychiatry accounted for 10.4% of all the hospital days in psychiatric wards; and more than 2 000 000 alcohol-related hospital days represented 5.6% of all the hospital days in rehabilitation facilities. The estimated cost was around 3.6% of the total hospitalization costs in 2012.
The total number of inpatients for alcohol intoxication and complications confirm the necessity to screen heavy drinkers as soon as possible and to facilitate access to treatment in order to prevent later complications and new hospitalizations. This requires to improve training of emergency or others specialties department professionals, and to reinforce liaison teams according to the needs of the hospitals.
Introduction
Responsable de 49 000 morts par an en France, l’alcool reste un enjeu majeur de santé publique 1. Son coût annuel a été estimé à 17,6 milliards d’euros 2. Des estimations similaires ont été faites en France 3 et dans d’autres pays 4,5,6,7, et toutes montrent le coût élevé des problèmes liés à l’alcool, dont un quart environ est attribuable aux dépenses de santé. Parmi les patients hospitalisés, le mésusage d’alcool est important, intéressant respectivement 12 et 23% des patients hospitalisés dans des hôpitaux généraux en Espagne 8 et en France 9, et 25 à 50% dans les services de psychiatrie 10,11,12. La prise en charge de la dépendance à l’alcool elle-même, mais aussi des très nombreuses complications médicales et psychologiques de l’alcoolisation aiguë et chronique, entraîne chaque année en France de nombreuses hospitalisations. Leur coût est estimé, selon les études, entre un tiers et la moitié des dépenses de santé liées à l’alcool 3,6,13. On ne dispose cependant que de peu d’études sur ce sujet. C’est pourquoi, de façon à en préciser le poids pour le système hospitalier français, une étude a été menée à la demande du ministère de la Santé français, portant sur tous les séjours en lien avec la consommation d’alcool en 2012 et comparés aux données de 2006 pour les hospitalisations en médecine, chirurgie, obstétrique et odontologie (MCO) ou de 2009 pour les hospitalisations en psychiatrie et soins de suite et de réadaptation (SSR).
Méthodes
Tous les séjours hospitaliers, quelle qu’en soit la durée, survenus en 2012 dans les établissements de santé français pour des pathologies liées à l’alcool ont été analysés, qu’il s’agisse de séjours en MCO, en psychiatrie ou en SSR1. Des comparaisons ont été effectuées avec les années 2006 (MCO) ou 2009 (SSR et psychiatrie). Les analyses ont été réalisées par l’Agence technique de l’information sur l’hospitalisation (Atih) à partir des bases de données du Programme de médicalisation des systèmes d’information (PMSI).
En MCO, cette base rassemble l’ensemble des résumés de sortie anonymisés (RSA) élaborés pour chaque séjour hospitalier. Ceux-ci comprennent des informations administratives et médicales, notamment les diagnostics des pathologies prises en charge au cours du séjour : diagnostic principal, diagnostic relié et diagnostics associés. Ces données sont codées selon des nomenclatures imposées permettant de les informatiser. Pour coder les diagnostics, la Classification internationale des maladies de l’Organisation mondiale de la santé, 10e révision (CIM-10) est utilisée. Pour les séjours hospitaliers en soins de courte durée (MCO), les RSA sont classés dans des groupes homogènes de malades (GHM), eux-mêmes donnant une correspondance avec des groupes homogènes de séjour (GHS) auxquels sont associés des tarifs réévalués chaque année.
En SSR et en psychiatrie, les informations médicales et administratives permettant de caractériser chaque séjour hospitalier sont recueillies respectivement dans les résumés hebdomadaires anonymes (RHA) et dans les résumés par séquence anonymes (RPSA). En psychiatrie, en plus des séjours hospitaliers, les actes ambulatoires des établissements sous dotation annuelle de financement (DAF) décrits par les résumés d’activité ambulatoire ont été pris en compte. Cette étude n’inclut pas les troubles liés à l’alcool dans les services d’urgence et les consultations hospitalières MCO ou SSR, ni dans les centres de soins d'accompagnement et de prévention en addictologie, ni en médecine de ville.
En MCO, les séjours et séances ont été extraits des bases nationales PMSI-MCO 2006 et 2012 à partir des RSA comportant un ou plusieurs des diagnostics suivants, directement liés à l’alcool (c’est-à-dire contenant le mot alcool), qu’ils soient situés en diagnostic principal, diagnostic relié ou diagnostic associé :
- troubles mentaux et du comportement liés à l’utilisation d’alcool ;
- sevrage d’alcool ;
- présence d’alcool dans le sang ;
- pathologie somatique secondaire à une intoxication alcoolique chronique, pouvant correspondre à une cirrhose, à une complication neurologique, à un syndrome d’alcoolisme fœtal … ou toute autre complication de l’alcoolisme chronique.
La liste des codes diagnostiques utilisés est donnée tableau 1.
 Agrandir l'image
Agrandir l'image
Ainsi, trois groupes d’activités ont pu être définis, basés :
- soit sur le GHM :
- groupe A : hospitalisation pour dépendance alcoolique (racine 20Z04) ;
- groupe C : hospitalisation pour intoxication alcoolique aiguë (racine 20Z05) (NB : ce groupe n’intègre que les patients hospitalisés à l’unité d’hospitalisation de courte durée du service d’urgence (UHCD) ou dans un autre service hospitalier. Les passages simples aux urgences, sans hospitalisation, ne sont pas comptabilisés) ;
- soit sur la position du diagnostic alcool :
- groupe B : hospitalisation pour complications liées à l’alcool (autre GHM et alcool situé en diagnostic associé).
Pour chaque groupe, des indicateurs liés aux séjours (nombre, durée) et des indicateurs liés aux patients (nombre, âge, sexe) ont été produits.
Cette analyse nationale a été complétée par une analyse de la répartition de ces séjours entre les structures d’hospitalisation publiques et privées et par une analyse régionale des taux standardisés calculés à partir des lieux d’hospitalisation, standardisation sur la répartition régionale de la population générale fournie par l’Insee (2009).
Le même travail a été réalisé en psychiatrie à partir des bases nationales PMSI-Psychiatrie 2009 et 2012. Deux groupes ont été définis : le groupe A concerne les patients pris en charge pour leur dépendance à l’alcool ; le groupe B concerne les patients hospitalisés pour un autre trouble psychiatrique (schizophrénie, trouble bipolaire…) et ayant un diagnostic « alcool » associé.
En SSR, les données ont été extraites des bases nationales PMSI-SSR 2009 et 2012, fournissant également deux groupes : le groupe A concerne les patients pris en charge pour leur dépendance à l’alcool ; le groupe B les patients ayant un problème d’alcool, mais hospitalisés pour une autre raison, habituellement une conséquence somatique de cette consommation. Leur description comprend le nombre de journées de présence dans l’établissement et les indicateurs liés aux patients.
Une estimation du coût des séjours hospitaliers directement liés à l’alcool en 2012 a été réalisée à partir des coûts de l’Ondam hospitalier et des pourcentages d’hospitalisation attribuables à l’alcool dans les différents types de structures.
Résultats
MCO
En 2012, 580 884 séjours liés à l’alcool ont été identifiés en MCO, en augmentation de 11,3% par rapport à 2006 et correspondant à 316 824 patients (+16,5%). Ils se répartissent en 197 024 séjours pour lesquels l’alcool a été le motif principal de l’hospitalisation (alcoolisation aiguë et dépendance) et 383 860 séjours pour des comorbidités liées à l’alcool. Le détail pour les trois sous-groupes est donné dans le tableau 2.
 Agrandir l'image
Agrandir l'image
Répartition public/privé
On constate une faible implication du secteur privé à but commercial dans la prise en charge de la dépendance alcoolique en MCO, celle-ci s’effectuant à plus de 90% dans le secteur public ou dans les établissements privés non commerciaux (établissements sous DAF ou ex-DG) (figure 1).
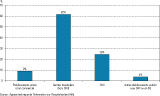 Agrandir l'image
Agrandir l'image
Répartition régionale
Elle permet de répartir autour de la moyenne les taux régionaux d’hospitalisation standardisés pour intoxication alcoolique aiguë et pour dépendance alcoolique.
Les intoxications aiguës concernent préférentiellement le nord et l’ouest de la France ainsi que la Picardie, la Champagne, la Bourgogne et l’Auvergne, avec un taux supérieur au double de la moyenne nationale dans le Nord, en Basse-Normandie et à la Réunion.
Les hospitalisations pour dépendance alcoolique sont plus nombreuses que la moyenne dans le nord, le nord-ouest et la Bretagne ainsi qu’en Champagne, Picardie, Bourgogne et Auvergne (avec un taux supérieur au double de la moyenne nationale dans le Nord, en Haute-Normandie et à la Réunion) (figure 2).
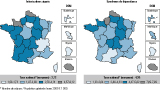 Agrandir l'image
Agrandir l'image
Psychiatrie
En 2012, 2 717 031 journées de psychiatrie (+2,3% par rapport à 2009) et 673 297 actes ambulatoires étaient en rapport avec un diagnostic « alcool », que celui-ci soit en diagnostic principal ou associé, concernant 139 882 patients ; pour 1 856 915 journées et 673 297 actes ambulatoires (122 067 patients), l’alcool était le motif principal de l’hospitalisation (groupe A). Dans ce groupe, les patients avaient en moyenne 48,2 ans, âge très proche de celui des patients hospitalisés en MCO pour traitement de leur alcoolo-dépendance. Plus des 2/3 (68,5%) étaient des hommes. Le détail du profil de ces patients est donné dans le tableau 3.
 Agrandir l'image
Agrandir l'image
SSR
En 2012, 2 002 071 journées (+6,7% par rapport à 2009) étaient en rapport avec un diagnostic « alcool », que celui-ci soit en diagnostic principal ou associé, concernant 49 925 patients. La majorité d’entre eux (30 720 patients) était hospitalisée pour la rééducation d’une complication secondaire à l’alcool (accidents …) ou pour une autre pathologie, celle-ci étant codée comme cause du séjour SSR ; 19 205 patients étaient hospitalisés dans ces structures pour le traitement spécifique de leur alcoolo-dépendance (+3,7% par rapport à 2009). L’âge moyen des patients hospitalisés pour prise en charge de leur alcoolo-dépendance était de 47,7 ans (versus 60,5 ans pour ceux accueillis en SSR pour une complication de l’alcool ou une autre pathologie), âge également très voisin de celui des patients hospitalisés en MCO ou en psychiatrie pour dépendance à l’alcool ; la grande majorité d’entre eux (plus des 3/4) étaient admis en SSR dans des unités spécialisées en addictologie pour poursuite de la prise en charge de leur dépendance et consolidation de leur abstinence. Les 3/4 (74,5%) étaient des hommes. Le détail du profil de ces patients figure au tableau 4.
 Agrandir l'image
Agrandir l'image
Estimation du coût des séjours hospitaliers liés à l’alcool
Par rapport à l’ensemble de l’activité hospitalière en 2012 14, les hospitalisations liées à l’alcool représentaient 2,2% de l’ensemble des séjours en MCO, 10,4% des journées (et 3,7% des actes ambulatoires) en psychiatrie et 5,6% des journées en SSR.
Ainsi, le coût en euros des séjours hospitaliers liés à l’alcool a pu être estimé, pour 2012 :
- en MCO (ODMCO + Migac) : 1,22 :milliard pour l’alcool sur 55,4 :milliards au total ;
- en psychiatrie (Odam + OQN) : 0,98 milliard pour l’alcool sur 9,4 milliards au total ;
- en SSR (Odam + OQN) : 0,44 milliard pour l’alcool sur 7,9 milliards au total.
Soit un total de 2,64 milliards pour l’alcool, représentant environ 3,6% de l’Ondam hospitalier total (74,34 milliards d’euros).
Discussion
Poids des troubles directement liés à l’alcool dans le système hospitalier français
Cette étude objective le poids majeur de l’alcool dans les hospitalisations en France et leur coût, estimé à 3,6% de l’ensemble des dépenses hospitalières.
En MCO, les séjours sont très majoritairement dus à des intoxications aiguës ou à des complications de l’alcool (83,9%). Les séjours pour traitement de la dépendance à l’alcool ne représentent que 16,1% de l’activité. Inversement, en psychiatrie, 68% des journées concernaient des séjours pour traitement de la dépendance à l’alcool contre seulement 32% des journées concernant des patients ayant une alcoolisation excessive, mais hospitalisés pour une comorbidité psychiatrique.
Les taux d’évolution de l’activité 2006-2012 pour le MCO, 2009-2012 pour les SSR et la psychiatrie doivent être utilisés avec précaution. Ils peuvent témoigner avant tout d’une amélioration du codage PMSI des pathologies liées à l’alcool dans ces trois champs, plutôt que d’une évolution de l’activité.
Coûts sanitaires
Le coût de ces séjours hospitaliers, estimé à environ 2,64 milliards d’euros en 2012, est très important et représente une part très significative des dépenses hospitalières totales (3,6% environ).
Ce montant est probablement sous-estimé compte tenu de l’absence de codage de l’alcool lors de séjours où il a pourtant joué un rôle important comme, par exemple, à l’occasion de traumatismes ou de certains cancers en MCO et, plus encore, du fait de l’insuffisance de cotation de l’alcoolo-dépendance comorbide en psychiatrie (la comorbidité entre la dépendance alcoolique et les troubles psychiatriques est classiquement évaluée entre 25 et 50% par les enquêtes épidémiologiques spécifiques 10,11,12).
Il existe très peu de travaux récents sur ce sujet si l’on excepte, en France, ceux de Fenoglio et coll. 2 et de Reynaud et coll. 3. Les études publiées utilisent deux méthodologies différentes. La prévalence de ces diagnostics dans le système de soins est rarement évaluée 3. Le plus souvent, le nombre des diagnostics et des hospitalisations est estimé à partir des fractions attribuables à l’alcool pour chaque maladie 4,6,8,15. Ainsi, une étude menée en 2002 au Canada a retrouvé, dans les services de soins aigus, 195 970 diagnostics reliés à l’alcool qui ont généré 1 246 945 jours d’hospitalisation, soit 5,8% de toutes les journées d’hospitalisation au Canada. La moyenne d’âge de ces patients (54,0 ans pour les hommes et 55,6 pour les femmes) était très proche de celle que nous avons trouvée chez les patients hospitalisés pour complications. En psychiatrie, les hospitalisations attribuables à l’alcool (incluant seulement les maladies spécifiquement liées à l’alcool et la part de la dépression attribuable à l’alcool) ont représenté 8,1% de toutes les hospitalisations, soit 54 114 journées (1,5% de toutes les journées d’hospitalisation). Enfin, en centres spécialisés, 183 589 admissions ont été comptabilisées (séjours résidentiels et ambulatoires), pour un total de 3 018 688 journées (dont 99 138 séjours résidentiels pour 641 168 journées). Ces patients étaient, comme dans notre étude, plus jeunes puisque 60% environ avaient entre 30 et 59 ans (75% pour les hommes). Le coût total de ces prises en charge a été estimé à 2,3 milliards de dollars canadiens, dont 1,5 milliard pour les soins somatiques aigus 15.
Selon la même méthode, Bouchery et coll. 4 ont estimé, pour les États-Unis en 2006, les coûts de santé imputables aux traitements spécialisés de l’alcoolisme et à 54 pathologies attribuables en totalité ou en partie à l’alcool : sur les 24,6 milliards de dollars attribués aux coûts de santé induits par l’alcool, 43,4% étaient imputables aux traitements spécialisés et 20,8% aux hospitalisations pour d’autres pathologies, soit 5,1 milliards pour 360 785 hospitalisations attribuables à l’alcool (0,9% de toutes les hospitalisations dans les hôpitaux généraux).
Une étude californienne a estimé, pour 2005, le nombre d’hospitalisations pour abus ou dépendance de l’alcool et leurs complications médicales (35 pathologies somatiques et psychiatriques considérées) à 44 154. Leur coût de près de 600 millions de dollars représentait plus de 30% du total des coûts médicaux liés aux problèmes de santé induits par l’alcool 6.
Ces études sont difficilement comparables à la nôtre du fait d’importantes différences méthodologiques. Elles montrent cependant, en tenant compte de l’importance de la population selon le lieu de l’étude, des ordres de grandeur similaires en ce qui concerne les hospitalisations liées à l’alcool en hôpital général et en psychiatrie, et l’importance des coûts induits, confirmant, pour des pays de même niveau de développement, le poids de l’alcool dans le système hospitalier.
Comparaison avec le diabète
Le diabète est considéré comme l’une des pathologies induisant le plus de soins médicaux et d’hospitalisations. En ne considérant que les séjours en MCO en 2012 pour lesquels l’alcool ou le diabète ont été le motif principal de l’hospitalisation, à l’exclusion des séjours pour complications, on note 197 024 séjours dus à l’alcool et 241 186 pour le diabète. Si l’on y ajoute les 122 067 patients accueillis en psychiatrie (dont certains ont pu bénéficier aussi d’un séjour dans un autre type de structure, MCO par exemple), les hospitalisations pour prise en charge d’une alcoolisation aiguë ou d’une dépendance à l’alcool sont plus nombreuses que celles pour prise en charge du diabète lui-même. Ce classement s’inverse si l’on tient compte des séjours pour complications, très fréquentes pour l’alcool, mais encore plus nombreuses pour le diabète.
À titre de comparaison, il n’y a eu en MCO, en 2011, que 160 107 séjours pour endoprothèse avec ou sans infarctus du myocarde et 130 167 séjours pour prothèse de hanche. Les troubles de l’usage d’alcool sont une des principales causes d’hospitalisation en France, mais cette fréquence est méconnue et l’abord de cette question avec les patients hospitalisés pour des complications somatiques ou psychiatriques reste très insuffisant.
Évolution des séjours
En six ans, en MCO, le nombre de séjours pour intoxication alcoolique aiguë a augmenté de plus d’un tiers, témoignant du développement en France du phénomène du binge drinking.
L’augmentation de près de 60% des séjours pour traitement de la dépendance alcoolique en MCO ne paraît pas refléter l’évolution de cette pathologie. Une hypothèse pourrait être un effet du plan de prise en charge et de prévention des addictions 2007-2011, qui a porté l’attention sur ces pathologies et a permis d’améliorer l’offre de soins. Des évolutions du codage PMSI-MCO, liées en particulier à la montée en charge de la tarification à l’activité (T2A) au cours des années 2006 à 2012, ont certainement joué un rôle dans cette augmentation, de même que dans celle de la répétition de séjours courts dans la mesure où le nombre de patients n’a augmenté que de 30%. En revanche, les hospitalisations pour complications somatiques restent stables.
Évolution du profil des patients
En ce qui concerne l’âge des patients hospitalisés pour alcoolisation aiguë, il faut remarquer que, si le pourcentage de jeunes (≤24 ans) a été stable entre 2006 et 2012 (19,1%), celui des patients les plus âgés (≥55 ans) a augmenté de 3,9% (20,9% contre 24,8%). Ceci peut paraître paradoxal si l’on considère l’augmentation du binge drinking chez les jeunes. Cependant, ce type de comportement n’est pas observé que chez les jeunes, il existe également chez les adultes plus âgés. De plus, nos chiffres ne concernent que les alcoolisations aiguës associées à des critères de gravité suffisants pour justifier une hospitalisation en UHCD ou dans un service habituellement de médecine. L’augmentation de ces hospitalisations ayant concerné plutôt des adultes d’âge mûr (43 ans de moyenne d’âge) alors qu’elles sont restées stables chez les plus jeunes entre 2006 et 2012, malgré l’augmentation du binge drinking dans cette tranche d’âge, il serait intéressant de préciser les critères ayant conduit à ces hospitalisations pour comprendre pourquoi elles ont augmenté chez les plus âgés. Une hypothèse pourrait être que ces critères portent non seulement sur la sévérité de l’intoxication, mais aussi sur des comorbidités associées, comme par exemple l’existence d’une dépendance dont le diagnostic est beaucoup plus rarement porté chez les jeunes.
À l’inverse, aux États-Unis, une étude publiée en 2011 16 a montré que les hospitalisations pour ivresse seule ont augmenté de 25% entre 1999 et 2008 chez les jeunes de 18 à 25 ans, et de 76% pour les intoxications aiguës mixtes, alcool et drogue.
Concernant les hospitalisations pour alcoolo-dépendance, là encore, c’est chez les plus âgés que l’on constate l’augmentation la plus importante des séjours entre 2006 et 2012 (22,8% à 27,9% soit un accroissement de 5,1%).
Éléments de réflexion pour la conduite des politiques publiques et l’organisation des soins
L’étude de la répartition des âges dans les différents groupes montre que les patients hospitalisés pour alcoolisation aiguë ont en moyenne 43,5 ans, contre 47,9 ans pour les patients hospitalisés pour le traitement de leur dépendance à l’alcool et 56,7 ans pour ceux hospitalisés pour une complication de leur alcoolisme. Ainsi, les hospitalisations pour intoxication aiguë surviennent en moyenne 4,5 ans avant les hospitalisations pour dépendance et 13 ans avant les hospitalisations pour complications.
Par ailleurs, les séjours MCO pour sevrage des patients alcoolo-dépendants sont 4 fois moins fréquents que les séjours pour prise en charge des complications de l’alcoolo-dépendance. Car, si les complications de l’alcool sont très bien prises en charge, le comportement de consommation d’alcool lui-même est encore trop rarement abordé avec les nombreux patients hospitalisés pour ces complications, qu’elles soient somatiques ou psychiatriques. Ce constat d’un important sous-diagnostic des conduites d’alcoolisation, notamment dans certains services moins sensibilisés à cette question et moins formés, a également été fait dans d’autres études comme celle de JM Bostwick et coll. 17, qui a montré que les patients hospitalisés pour traumatisme, pourtant à très haut risque de présenter un trouble de l’usage de l’alcool, avaient significativement moins de chance de voir leur consommation d’alcool repérée et diagnostiquée que dans les services de médecine ou de psychiatrie. Le sevrage et l’orientation vers des soins spécialisés en alcoologie étaient également moins pris en compte. Les auteurs concluaient que cette situation aboutit à la répétition des traumatismes et des hospitalisations, les patients ayant eu un dépistage positif de drogue ou d’alcool à l’entrée ayant un taux de mortalité doublé par rapport à ceux qui n’avaient pas de tels signes.
Cela souligne la nécessité de proposer aux patients accueillis pour ivresse dans les services d’urgence, une évaluation et un entretien portant sur leur relation à l’alcool, de préférence par l’intermédiaire d’une équipe de liaison en addictologie et, si besoin, de les orienter vers une prise en charge en addictologie de façon à éviter l’apparition de complications, sources de nouvelles hospitalisations plus tard.
De plus, l’essentiel du coût sanitaire de l’alcoolisation excessive est lié aux complications qui surviennent tardivement. Un abord et une prise en charge plus systématiques des conduites d’alcoolisation permettraient au mieux d’éviter ces complications, ou au moins d’éviter leur aggravation et les réhospitalisations fréquentes qui en résultent. Cela implique à la fois d’améliorer la formation en alcoologie des personnels des services qui accueillent ces patients (médecine interne, hépato-gastroentérologie, neurologie, mais aussi psychiatrie générale …) et de fournir aux hôpitaux des équipes de liaison en addictologie adaptées à l’importance des besoins.
L’analyse des répartitions régionales des séjours pour alcoolisations aiguës et alcoolo-dépendance (séjours 4 fois plus fréquents dans les régions les plus exposées par rapport aux régions moins exposées) devrait amener les Agences régionales de santé à mener une politique volontariste dans ces régions (et plus particulièrement dans le Nord et à la Réunion, régions dans lesquelles, aussi bien pour les alcoolisations aiguës que pour la dépendance à l’alcool, les taux sont les plus élevés de France).
Conclusion
Les séjours hospitaliers liés à l’alcool sont une des toutes premières causes d’hospitalisation en France. Ils sont en apparente augmentation, alors même que la consommation globale d’alcool, essentiellement de vin de table, a nettement diminué depuis les années 1960. Cela est vraisemblablement dû à une meilleure reconnaissance dans les hôpitaux de l’alcoolo-dépendance, même si elle reste encore très insuffisante pour en diminuer les complications.
Le coût de ces séjours est d’un poids considérable dans les dépenses hospitalières, mais il faut bien reconnaître que ce problème n’est pas pris en compte, en France, à la hauteur des enjeux de santé publique alors que l’accueil de ces nombreux patients à différents moments de leur trajectoire devrait être une occasion privilégiée d’aborder la question de l’alcool.
Glossaire
DAF : Dotation annuelle de financement
DG : Dotation globale
MCO : Médecine, chirurgie, obstétrique
Migac : Missions d’intérêt général et aide à la contractualisation
Odam : Objectif des dépenses d’assurance maladie pour les hôpitaux
ODMCO : Objectif de dépenses de MCO
Ondam : Objectif national des dépenses de l’assurance maladie (montant prévisionnel établi annuellement pour les dépenses de l’assurance maladie en France)
OQN : Objectif quantifié national afférent aux cliniques
SSR : Soins de suite et de réadaptation
Déclaration d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêts par rapport au thème de cet article.
Remerciements
Les auteurs remercient l’Agence technique de l’information sur l’hospitalisation (Atih) pour l’analyse des bases PMSI présentée dans ce travail et sa contribution à sa relecture, et la Direction générale de l’offre de soins (ministère des Affaires Sociales, de la Santé et des Droits des femmes) pour avoir permis la réalisation de ce travail.




