Recours à la coloscopie après un test de dépistage positif : analyse des délais et des facteurs associés à la non-réalisation, en France hexagonale entre 2016 et 2020
// Follow-up colonoscopy after a positive screening test: Analysis of delays and factors associated with the non-follow-up, in mainland France between 2016 and 2020
Résumé
Introduction –
En France hexagonale (Corse incluse), le dépistage organisé du cancer colorectal repose sur la réalisation d’un test de recherche de sang occulte dans les selles, tous les deux ans, de 50 à 74 ans. En cas de résultat positif, il est recommandé de réaliser une coloscopie dans les 31 jours. Cependant, celle-ci est souvent effectuée plus tardivement et n’est parfois pas pratiquée. L’objectif de cette étude est d’identifier les facteurs associés à la réalisation de la coloscopie à trois temps : 1, 3 et 24 mois après un FIT (Fecal Immunochemical Test) positif.
Méthode –
L’étude porte sur les individus avec un résultat positif au FIT en France hexagonale entre 2016 et 2020. La réalisation ou non de la coloscopie à chacun des trois temps était recueillie. Des modèles de régressions logistiques ont été ajustés pour estimer les facteurs associés à la non-réalisation de la coloscopie.
Résultats –
Parmi les 530 674 individus étudiés, 4,7% avaient réalisé la coloscopie à 1 mois, 52,2% à 3 mois et 87,0% à 24 mois du FIT. En analyse multivariée, les facteurs associés à la non-réalisation de la coloscopie à 24 mois étaient l’âge, le sexe masculin, le primo-dépistage, la défavorisation sociale et l’absence de transmission des résultats du FIT au médecin traitant.
Conclusion –
D’importantes inégalités persistent dans l’accès à la coloscopie après un FIT positif, à court et long terme. Ces résultats plaident pour la mise en place de dispositifs spécifiques pour améliorer l’aval du dépistage, en particulier chez les populations vulnérables.
Abstract
Introduction –
In mainland France (Corsica included), organized colorectal cancer screening relies on a fecal occult blood test performed every two years for individuals aged 50 to 74. If the result is positive, colonoscopy is recommended within 31 days. However, it is often performed later, or sometimes not at all. The aim of this study is to identify factors associated with not undergoing a colonoscopy at three time points: 1, 3 and 24 months after a positive FIT (Fecal Immunochemical Test).
Method –
The study focuses on individuals with a positive FIT result in mainland France between 2016 and 2020. Colonoscopy completion at each of the three time points was assessed. Logistic regression models were adjusted to estimate factors associated with colonoscopy uptake.
Results –
Among the 530,674 individuals studied, 4.7% underwent colonoscopy within 1 month, 52.2% within 3 months, and 87.0% within 24 months after a positive FIT. In multivariate analysis, factors associated with not undergoing colonoscopy at 24 months were age, male sex, first-time screening, social deprivation, and the absence of FIT result transmission to the general practitioner.
Conclusion –
Significant inequalities persist in access to colonoscopy after a positive FIT, both in the short and long term. These findings highlight the need for specific interventions to improve follow-up after colorectal cancer screening, particularly among vulnerable populations.
Introduction
La mise en place d’un programme de dépistage organisé du cancer colorectal (DOCCR) vise à réduire l’incidence et la mortalité du cancer colorectal (CCR) grâce à la détection et à la prise en charge précoces 1,2,3, notamment des adénomes avancés et des lésions précancéreuses susceptibles d’évoluer vers un cancer 1,4. En France hexagonale (Corse incluse), ce programme, déployé en 2008-2009, s’adresse aux individus de 50 à 74 ans, invités à réaliser un test de recherche de sang occulte dans les selles tous les deux ans. Depuis 2015, le test immunochimique fécal (FIT) (1) est utilisé, avec un seuil de positivité fixé à 30 µg d’hémoglobine par gramme de selles. En cas de test positif, une coloscopie totale est recommandée. Les autorités médicales européennes préconisent une proportion minimale acceptable de réalisation de la coloscopie de 85% dans un délai maximal de 31 jours suivant les résultats du test 5. En pratique, les données nationales indiquent que, pour la période 2018-2019, 86,4% des participants ayant eu un FIT positif ont eu recours à une coloscopie, avec un délai médian de 80 jours 6, très supérieur au délai recommandé de 31 jours, et en augmentation depuis plusieurs années (62 jours en 2013-2014, 72 jours en 2015, 76 jours en 2016-2017) 6.
L’objectif de cette étude est d’évaluer la proportion de coloscopies réalisées à 1, 3 et 24 mois à la suite d’un test positif et d’identifier les facteurs démographiques et socio-économiques associés à la réalisation de cet examen.
Matériel et méthodes
Population de l’étude
Il s’agit d’une étude de cohorte rétrospective, menée à partir de données issues du programme de DOCCR en France hexagonale. Elle porte sur les individus âgés de 50 à 74 ans avec un résultat positif au FIT entre le 1er janvier 2016 et le 31 décembre 2020 (2).
Les individus non éligibles à la coloscopie (coloscopie récente avant le test de dépistage ou contre-indication médicale à cet examen) ont été exclus (figure 1). Les individus pour lesquels le délai entre le test et la coloscopie était manquant ou inférieur à 10 jours ont également été exclus, un délai aussi court étant jugé peu plausible au regard du temps nécessaire à l’organisation d’une coloscopie.
Données recueillies
Les données individuelles analysées (âge, sexe, département, année du test, caractère primo-dépisté ou dépisté subséquent, transmission des résultats au médecin traitant déduite de la présence d’une date d’envoi) proviennent de la base de données DOCCR de Santé publique France, constituée à partir des extractions transmises par les centres régionaux de coordination des dépistages des cancers (CRCDC).
Deux variables contextuelles, agrégées au niveau communal, ont également été intégrées afin de prendre en compte l’environnement socio-économique et l’offre de soins locale. La première est le French Deprivation Index (3) (FDep, données Inserm 2015), un indicateur composite basé sur le revenu médian par unité de consommation, la proportion d’ouvriers dans la population active, la proportion de diplômés du baccalauréat ou plus et le taux de chômage, décrit en quintiles du moins défavorisé au plus défavorisé 7,8. La seconde est l’accessibilité potentielle localisée aux médecins généralistes 9,10 (APL-MG, données de la Direction de la recherche, des études, de l’évaluation et des statistiques (Drees) – 2018), qui permet d’identifier les communes considérées comme des déserts médicaux lorsque la valeur est inférieure à 2,5. Les indices FDep et APL-MG ont été calculés et fournis par Santé publique France.
Critère de jugement principal
Trois seuils de délai entre le résultat positif du FIT et la date de réalisation de la coloscopie ont été retenus pour l’analyse : 1 mois, conformément aux recommandations européennes ; 3 mois, délai proche du délai médian constaté dans les données nationales ; et 24 mois, délai au-delà duquel une personne est considérée comme perdue de vue dans le cadre du suivi du DOCCR 11. Ces seuils permettent donc d’identifier les facteurs associés à la non-réalisation de la coloscopie.
Analyse statistique
L’analyse statistique repose sur des modèles de régressions logistiques, univariés puis multivariés, afin d’identifier les facteurs associés à la non-réalisation de la coloscopie à chacun des trois délais définis. Des analyses de sensibilité ont été conduites a posteriori, excluant la variable relative à la transmission des résultats au médecin traitant, cette information étant manquante pour tous les patients dans certains départements. Les analyses ont été réalisées avec le logiciel R®, le seuil de significativité statistique était fixé à 5%.
Résultats
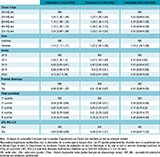
Au total, 530 674 personnes ayant eu un résultat positif au FIT ont été incluses dans l’étude (figure 1). La population comportait plus d’hommes (56,6%), avec une répartition homogène entre les tranches d’âge. L’année 2016 représentait la part la plus importante des tests réalisés (27,9%). Pour 29,0% des participants, il s’agissait d’un premier dépistage. Sur les données disponibles, dans 96,5% des cas, les résultats du FIT ont été transmis au médecin traitant. La répartition des individus par quintile de FDep était relativement uniforme, avec une légère sous-représentation du quintile le moins défavorisé. Au total, 10,8% des participants résidaient dans des zones caractérisées par une faible accessibilité aux médecins généralistes (APL-MG<2,5) (tableau 1).
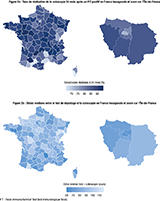
Les pourcentages de réalisation de la coloscopie variaient fortement selon le délai considéré : seuls 4,7% des participants y avaient eu recours dans les 31 jours suivant le test positif, 52,2% dans un délai de 3 mois et 87,0% dans un délai de 24 mois. Une importante hétérogénéité entre les départements était observée (figure 2). Les pourcentages de réalisation à trois mois allaient de 26% (pour le 90, Territoire de Belfort) à 71% (pour le 56, Morbihan). Les résultats détaillés par département sont disponibles en annexe (annexe, tableau supplémentaire 1).
 Agrandir l'image
Agrandir l'imageLes femmes réalisaient plus souvent la coloscopie que les hommes, quel que soit le délai considéré – odds ratio ajustés (ORa): 1,14 (intervalle de confiance à 95%, IC95%: [1,11-1,17]) à 1 mois, 1,07 [1,05-1,08] à 3 mois, et 1,05 [1,03-1,07] à 24 mois (tableau 2). Par ailleurs, le fait qu’il s’agisse d’un premier dépistage était associé à une probabilité plus faible de réalisation de la coloscopie, en particulier aux délais longs : ORa à 0,80 [0,79-0,81] à 3 mois et 0,60 [0,59-0,61] à 24 mois.
La probabilité de réalisation de la coloscopie variait selon la classe d’âge et le délai considéré. À 1 mois, les ORa étaient légèrement plus élevés chez les personnes âgées de 60 à 69 ans par rapport à la classe de référence des 49-54 ans (60-64 ans : 1,09 [1,04-1,15] ; 65-69 ans : 1,07 [1,02-1,13]) (tableau 2). Aucune différence significative n’a été observée pour les autres classes (55-59 ans et 70-75 ans). Une tendance similaire a été constatée pour la réalisation de la coloscopie à 3 mois. En revanche, à 24 mois, la relation s’inversait : toutes les classes d’âge présentaient des ORa inférieurs à 1, traduisant une moindre probabilité de réalisation de la coloscopie par rapport aux 49-54 ans, en particulier chez les 70-75 ans (0,86 [0,84-0,89]).
L’absence d’envoi des résultats au médecin traitant était associée à une probabilité significativement moins élevée de réalisation de la coloscopie suite à un FIT positif (0,43 [0,38-0,48], 0,59 [0,57-0,61] et 0,49 [0,47-0,51] à 1, 3 et 24 mois, respectivement).
 Agrandir l'image
Agrandir l'imageUn gradient social net a été observé en fonction du niveau de désavantage social mesuré par le FDep de la commune de résidence. La probabilité de réalisation de la coloscopie diminuait progressivement à mesure que le quintile (donc le niveau de désavantage) augmentait, et ce de façon cohérente pour les trois seuils temporels analysés (figure 3). À 1 mois, les ORa passaient de 0,94 [0,89-0,98] pour le 2ᵉ quintile à 0,80 [0,76-0,84] pour le 5ᵉ quintile (plus grand désavantage), par rapport au 1er quintile de référence. Cette tendance se confirmait à 3 mois et était encore plus marquée à 24 mois, où les ORa allaient de 0,84 [0,81-0,87] pour le 2ᵉ quintile à 0,66 [0,64-0,68] pour le 5ᵉ quintile, traduisant une augmentation nette du risque de non-réalisation de la coloscopie suite à un FIT positif avec le désavantage.
Enfin, le fait de résider dans une commune présentant une faible APL-MG n’a pas été associé à une différence de réalisation de la coloscopie, ni à 3 ni à 24 mois, et l’a été faiblement à 1 mois (0,94 [0,89-0,98]).
Les analyses de sensibilité excluant la variable « envoi des résultats au médecin traitant » confirmaient les associations observées (annexe, tableau supplémentaire 2).
 Agrandir l'image
Agrandir l'imageDiscussion
Cette étude met en évidence un pourcentage de réalisation de la coloscopie après un FIT positif inférieur aux recommandations et des délais qui dépassent largement les 31 jours, avec moins de 5% des personnes ayant eu recours à cet examen dans ce délai. À 3 mois, un peu plus de la moitié des personnes avaient eu accès à la coloscopie et 13% n’en avaient toujours pas bénéficié au terme des 24 mois.
Le risque lié à la non-réalisation de la coloscopie après un FIT positif est bien documenté, plusieurs études rapportant un doublement du risque de décès par CCR 12,13. Par ailleurs, Lee et coll. 14 ont retrouvé une augmentation du risque de CCR avancé chez les personnes dont le test était positif et qui n’ont pas effectué de coloscopie de suivi, sans augmentation du risque global de CCR. En revanche, la question du délai est moins tranchée. Les recommandations européennes précisent qu’une « procédure retardée peut ne pas être critique sur le plan biologique, mais peut provoquer une anxiété inutile pour la personne dépistée » (citation traduite) 15. Sur le plan des conséquences cliniques de l’impact de ce délai, une étude princeps publiée en 2017 a mis en évidence une augmentation du risque de CCR et de stade avancé lorsque la coloscopie était réalisée plus de 10 mois après le test, comparée à un délai de 8 à 30 jours 16. De même, plusieurs travaux rapportent un risque augmenté de CCR uniquement pour des délais supérieurs à 6 mois 14,17,18. En pratique, le respect du délai de 31 jours apparaît difficilement réalisable, au regard du taux retrouvé dans cette étude, et compte tenu des contraintes organisationnelles de la prise en charge (consultation d’anesthésie préalable, préparation colique, disponibilité des créneaux de coloscopie). Une analyse de cette même cohorte nationale des individus ayant réalisé une coloscopie à la suite d’un FIT positif entre 2016 et 2019 ne retrouve pas de surrisque de CCR, ni de CCR avancé, dans les 12 mois suivant la réalisation du test 19. Ainsi, une réévaluation des recommandations européennes pour le délai de réalisation de la coloscopie après un FIT positif pourrait être envisagée, avec un délai plus en adéquation avec l’offre de soins, à 3 ou 6 mois. Cela est particulièrement important pour les régions avec des difficultés d’accès à la coloscopie, où les individus pourraient perdre confiance dans le programme de dépistage devant l’inadéquation entre le délai recommandé et la réalité du délai proposé sur le terrain. Cependant, ce message ne doit pas avoir d’impact sur l’importance de programmer une coloscopie à la suite d’un test positif, tout en respectant un délai raisonnable pour limiter l’angoisse des individus avec un résultat positif et éviter les perdus de vue ne réalisant pas cet examen.
Les résultats mettent en évidence une forte hétérogénéité territoriale, avec des taux de coloscopie à 3 mois variant de 26% à 71% selon les départements. Parmi les territoires présentant les délais médians les plus longs avant coloscopie, on retrouve le Territoire de Belfort (117 jours), la Haute-Saône (111 jours) ou encore la Vienne (109 jours). Cette variabilité géographique suggère des différences d’organisation locale et de ressources disponibles. Elle mérite une réflexion afin de réduire ces inégalités territoriales et d’améliorer l’équité de prise en charge des bénéficiaires.
Une faible accessibilité géographique aux médecins généralistes, mesurée par une APL-MG inférieure à 2,5, ne semble pas influencer significativement le recours à la coloscopie, à l’exception d’un effet modeste à 1 mois. Ce seuil d’APL-MG a été retenu car il correspond à la définition proposée par la Drees pour identifier les zones les moins bien dotées en médecins généralistes 10. Il est probable que ce marqueur soit un proxy insuffisant pour appréhender les freins à l’accès aux soins spécialisés en gastro-entérologie.
En revanche, l’identification d’un médecin traitant destinataire des résultats du test apparaît comme un déterminant majeur de la réalisation de la coloscopie, avec une probabilité de recours près de deux fois plus élevée à chacun des délais étudiés. Ce résultat souligne le rôle central d’un parcours de soins coordonné et l’importance d’un relais médical en post-dépistage. Il met en évidence la nécessité de renforcer l’accompagnement des personnes sans médecin traitant, notamment via l’action des CRCDC, afin de limiter les ruptures de prise en charge.
Par ailleurs, cette étude montre un gradient clair et significatif selon le niveau de désavantage social de la commune de résidence : plus le FDep est élevé, plus la probabilité de réalisation de la coloscopie diminue, et ce quel que soit le seuil temporel analysé. Ces résultats s’inscrivent dans une littérature déjà riche sur les déterminants sociaux de la participation aux dépistages, et plus précisément au dépistage du CCR 20,21. Les résultats présentés ici montrent que ces inégalités ont aussi des conséquences sur la prise en charge pour les personnes ayant franchi cette première étape de la participation. Ils suggèrent un effet cumulatif des barrières sociales tout au long du parcours de dépistage et plaident pour la mise en place d’actions ciblées auprès des publics les plus vulnérables, afin de soutenir non seulement la participation, mais également le suivi en cas de test positif.
Concernant les autres déterminants individuels, nos analyses ont confirmé le rôle de plusieurs facteurs dans le recours à la coloscopie. Le sexe féminin est associé à une probabilité plus élevée de réalisation de l’examen, quel que soit le délai, avec un effet plus marqué à 1 mois. Ce résultat est cohérent avec les données montrant une participation plus importante des femmes pour la réalisation du test de dépistage 22, suggérant une implication plus forte dans les démarches de dépistage et de suivi des prises en charge préconisées.
Les résultats montrent une dynamique contrastée de la réalisation de la coloscopie selon l’âge. Les personnes âgées de 60 à 69 ans semblent les plus susceptibles de réaliser rapidement la coloscopie après un FIT positif (à 1 et 3 mois), ce qui pourrait refléter une meilleure sensibilisation, une autonomie fonctionnelle et une disponibilité suffisante pour engager rapidement le parcours de soins. En revanche, les personnes les plus âgées (70-75 ans) présentent une probabilité plus faible de réalisation de la coloscopie à 24 mois, ce qui pourrait s’expliquer par des freins multiples : comorbidités plus fréquentes, réticences des professionnels ou des patients à réaliser cet examen. L’absence de données de mortalité ne permet pas d’explorer l’hypothèse de décès dans l’intervalle. Ces résultats suggèrent qu’un accompagnement ciblé pourrait être pertinent à la fois pour les plus jeunes, chez qui la compliance à court terme est moindre, et pour les plus âgés, chez qui le risque de non-réalisation est plus important à long terme.
Enfin, le fait d’être primo-dépisté apparaît également comme un facteur défavorable, en particulier pour les délais longs. La meilleure adhésion chez les personnes ayant une expérience préalable du dépistage pourrait être favorisée par une compréhension renforcée des enjeux du dépistage, une familiarité accrue avec les étapes du parcours, ainsi qu’un suivi médical potentiellement plus régulier.
Parmi les forces de cette étude figurent la taille de l’échantillon et l’exhaustivité des données issues du programme national, ce qui garantit la représentativité de la population. Toutefois, certaines limites doivent être soulignées. Les départements et régions d’outre-mer n’ont pas été inclus en raison de l’indisponibilité du FDep pour ces territoires. Il serait pertinent d’explorer, dans de futurs travaux, si les dynamiques observées en France hexagonale se retrouvent également dans ces territoires où les contextes géographiques, sanitaires et sociaux diffèrent sensiblement. Par ailleurs, certaines variables présentaient des données manquantes, notamment la transmission des résultats au médecin traitant qui n’était pas connue pour certains départements. De plus, l’absence de données individuelles pour les aspects socio-économiques et d’accès aux soins a conduit à recourir à des indicateurs agrégés, avec les limites que cela comporte. Enfin, l’absence d’indicateurs spécifiques de l’accessibilité au gastro-entérologue limite la compréhension des freins d’ordre structurel en matière de délai de réalisation de la coloscopie, en complément de l’accès aux soins de premier recours.
Conclusion
En conclusion, cette étude met en évidence des proportions insuffisantes et des délais longs de réalisation de la coloscopie après un FIT positif, ainsi que des disparités importantes selon les caractéristiques démographiques, sociales et géographiques. Ces résultats soulignent la nécessité de renforcer l’accompagnement des personnes tout au long du parcours, en particulier les plus vulnérables. Le développement de circuits spécifiques pourrait faciliter l’accès à la coloscopie après un test positif avec une prise en charge rapide, notamment pour les publics les plus à risque de rupture de parcours. Cela pourrait contribuer à améliorer l’efficacité globale du programme de dépistage et à en réduire les inégalités d’accès.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
Citer cet article

Annexes :
 Agrandir l'image
Agrandir l'imagesur la réalisation de la coloscopie aux 3 temps d’étude
 Agrandir l'image
Agrandir l'image





