Hospitalisations pour complications podologiques chez les personnes atteintes d’un diabète en France : évolution de 2012 à 2022 et recours aux mesures préventives
// Hospitalisation for foot complications among people living with diabetes in France: 2012-2022 trends and use of preventive care
Résumé
Introduction –
L’objectif de notre étude est d’étudier l’évolution des hospitalisations pour plaies du pied en cas de diabète (PPd) et amputations de membres inférieurs (AMI) de 2012 à 2022, les disparités socio-économiques et territoriales, ainsi que le recours aux mesures préventives associées.
Méthodes –
Les données proviennent du Système national des données de santé et de la 3e édition de l’étude « Échantillon national témoin représentatif des personnes diabétiques » (Entred 3). Les personnes atteintes de diabète ont été identifiées sur la base des remboursements de traitements antihyperglycémiques. Les hospitalisations pour PPd ont été identifiées à partir de la Classification internationale des maladies, 10e révision et les AMI à partir des codes de la Classification commune des actes médicaux. Les taux d’incidence ont été standardisés sur la structure d’âge de la population européenne de 2010, chez les personnes âgées de 45 ans et plus. Pour Entred 3, les estimations ont été pondérées pour prendre en compte le plan de sondage et les biais liés à la non-participation aux enquêtes par questionnaires.
Résultats –
Entre 2012 et 2022, l’incidence des hospitalisations pour PPd a augmenté en France (de 692 à 1 006/100 000 chez les hommes et de 452 à 538/100 000 chez les femmes). L’incidence des AMI, elle, est restée relativement stable. Des gradients socio-économiques sont observés, ainsi que des disparités régionales marquées, avec des taux plus élevés dans les régions ultramarines et dans les Hauts-de-France. Le recours aux mesures préventives reste insuffisant, qu’il s’agisse du test de la sensibilité des pieds, de la gradation du risque podologique et du recours aux soins de pédicurie-podologie.
Conclusion –
Entre 2012 et 2022, le taux d’hospitalisations pour PPd a augmenté tandis que le taux d’AMI est resté stable. Les efforts de prévention sont à renforcer notamment auprès des personnes les plus vulnérables sur le plan socio-économique.
Abstract
Introduction –
The aim of our study was to examine trends in hospitalizations for diabetic foot ulcers (DFU) and lower limb amputations (LLA) from 2012 to 2022 in France, and to examine socioeconomic and regional disparities, as well as the use of associated preventive measures.
Methods –
Data were sourced from the French National Health Data System and the Entred 3 study. People with diabetes were identified based on reimbursements for antihyperglycemic medications. Hospitalizations for DFU were identified using the International Classification of Diseases, 10th Revision (ICD-10), and LLAs were identified using codes from the Common Classification of Medical Procedures. Incidence rates were age-standardized to the 2010 European standard population, aged 45 years and older. For Entred 3, estimates were weighted to account for the survey design and non-response bias.
Results –
Between 2012 and 2022, the incidence of hospitalizations for DFU increased in France(from 692 to 1,006 per 100,000 among men and from 452 to 538 per 100,000 among women). The incidence of LLA remained relatively stable. Socioeconomic gradients and marked regional disparities were observed, with higher rates in overseas territories and the Hauts-de-France region. The use of preventive measures remains insufficient: foot sensitivity tests, podological risk gradation or the use of podiatry care.
Conclusion –
Between 2012 and 2022, the hospitalization rate for DFU increased, while the LLA rate remained stable. Prevention efforts need to be strengthened, particularly for socioeconomically vulnerable populations.
Introduction
Les plaies chroniques des membres inférieurs constituent une complication majeure du diabète, reflétant un stade avancé d’une neuropathie (atteinte des nerfs) et/ou d’une artériopathie (atteinte des artères périphériques). Ces lésions, souvent sévères, peuvent conduire à des amputations de membres inférieurs (AMI) et représentent un enjeu majeur de santé publique, tant par leur fréquence que leur gravité, avec un impact physique, psychosocial et économique. L’Assurance maladie a estimé le coût spécifique des plaies du pied en cas de diabète (PPd) à 660 millions d’euros en 2012, dont 350 millions d’euros liés aux AMI et 310 liés aux hospitalisations en soins aigus pour PPd 1.
Pourtant, ces complications peuvent être prévenues par des actions visant à réduire leurs facteurs de risque (déséquilibre glycémique, tabagisme, situation d’obésité…), des mesures de prévention chez les personnes à risque, et une prise en charge précoce et spécialisée des plaies. Plusieurs actions ont été déployées en France. Dès 2007, la Haute Autorité de santé (HAS) a publié un rapport visant à mieux dépister les lésions podologiques par une gradation annuelle du risque, via un examen clinique et l’utilisation d’un monofilament afin de tester la sensibilité des pieds 2. En 2008, l’Assurance maladie a instauré un forfait podologique pour les personnes à risque (grades 2 et 3) qui leur permet de bénéficier d’un remboursement de séances de soins podologiques dispensées par un pédicure-podologue formé. Cette mesure a été étendue en 2024 au remboursement d’une séance de gradation du risque pour toutes les personnes, quel que soit leur grade. En outre, l’accès direct au pédicure-podologue, sans prescription médicale préalable, a également été instauré en 2024, facilitant la gradation du risque 3. Enfin, l’organisation des soins a évolué avec la mise en place de structures spécialisées dans la prise en charge multidisciplinaire des personnes avec PPd 3.
Malgré ces évolutions, ces complications restent fréquentes quel que soit le type de diabète. En France, en 2019, l’étude Entred 3 rapportait que 13% des personnes atteintes d’un diabète de type 1 (DT1) déclaraient un antécédent de mal perforant plantaire (PPd persistant plus d’un mois) 4, et 7% de celles atteintes d’un diabète de type 2 (DT2) dans l’Hexagone. Dans les départements et régions d’outre-mer (DROM), cette prévalence variait de 7% parmi les personnes atteintes d’un DT2 en Guadeloupe et Guyane, à 10% en Martinique 5.
À l’échelle internationale, une diminution de l’incidence des AMI a été observée dans de nombreux pays, principalement ceux à revenus élevés, entre les années 1980 et 2010 6. Plus récemment, sur la période 2015-2021, une revue d’études internationales rapporte une augmentation de l’incidence des AMI, mais essentiellement des amputations mineures, tandis que les amputations majeures ont diminué 7.
En France, l’incidence des complications podologiques a été estimée pour la première fois sur l’année 2003 à partir des données du Programme de médicalisation des systèmes d’information (PMSI) rapportant un taux de 378/100 000 personnes atteintes d’un diabète 8. Par la suite, cette estimation a pu être affinée grâce aux données du Système national des données de santé (SNDS). Plusieurs études ont montré une stabilité de l’incidence des AMI entre 2010 et 2015, et une augmentation de celle des PPd sur la même période 9,10. Une étude restreinte au régime général de l’Assurance maladie, menée sur la période 2008-2014, concluait également à une augmentation des PPd, et à une diminution des AMI au cours de cette période.
Dans ce contexte, notre objectif était d’étudier l’évolution des taux d’hospitalisations pour PPd et AMI en France sur la période allant de 2012 à 2022, les disparités socio-économiques et territoriales, ainsi que le recours aux mesures préventives associées (auto-examen des pieds, test de la sensibilité, gradation du risque podologique et recours au forfait).
Matériel et méthodes
Sources de données
Cette étude s’appuie sur deux sources de données : le SNDS et l’étude Entred 3.
Le SNDS intègre les données de consommation inter-régimes de l’Assurance maladie (DCIR) couplées à celles du PMSI 11. Ces données pseudonymisées et individuelles couvrent :
–l’ensemble des remboursements (médicaments, actes médicaux, examens biologiques, dispositifs médicaux) ;
–les informations sociodémographiques (âge, sexe, commune de résidence) ;
–les données d’hospitalisations, incluant les diagnostics principaux, reliés ou associés (DP/DR/DAS), codés selon la Classification internationale des maladies, 10e révision (CIM-10), ainsi que les actes médicaux codés selon la Classification commune des actes médicaux (CCAM).
Les données du SNDS ont été enrichies par des informations recueillies, dans le cadre d’Entred 3, à l’aide d’auto-questionnaires auprès d’un échantillon de personnes traitées pharmacologiquement pour un diabète et de questionnaires médicaux renseignés par leurs médecins 4,12. Cette enquête a été réalisée en 2019-2020 et le recueil des informations portait sur les 12 mois précédents.
Population d’étude
La population d’étude inclut toutes les personnes traitées pharmacologiquement pour un diabète en France hexagonale et dans les DROM (hors Mayotte). Ces personnes ont été identifiées dans le SNDS à partir d’un algorithme validé reposant sur le remboursement de traitements antihyperglycémiques 13 : au moins trois remboursements de ces traitements à des dates différentes sur une année (ou deux, si au moins un traitement de grand conditionnement).
Dans le cadre d’Entred 3, la population cible a été définie selon les mêmes critères et restreinte aux personnes adultes, bénéficiaires du régime général et du régime social des indépendants, atteintes d’un DT1 ou d’un DT2.
Méthodes d’analyse
Les hospitalisations pour PPd ont été repérées dans le PMSI à l’aide des codes DP/DR/DAS suivants : L97, M8607, M8617, M8627, M8637, M8647, M8657, M8667, M8687, M8697, S90, S91. Les hospitalisations pour AMI ont été identifiées en distinguant deux catégories :
–les amputations majeures (au-dessus de la cheville), codes CCAM : NZFA001, NZFA002, NZFA003, NZFA006, NZFA007 et NZFA008 ;
–les amputations mineures (en dessous de la cheville), codes CCAM : NZFA004, NZFA005, NZFA009, NZFA010 et NZFA013.
Les taux d’incidence ont été standardisés selon la structure d’âge de la population européenne de référence de 2010 14. Ces événements étant rares parmi les personnes âgées de moins de 45 ans, les taux d’incidence standardisés ont été calculés en ciblant les personnes de 45 ans et plus.
Les inégalités sociales ont été mesurées à partir de l’indice de désavantage social de la commune de résidence (FDep) 15, disponible uniquement en France hexagonale.
Pour Entred 3, les résultats sont présentés sous forme de pourcentages pondérés, accompagnés de leur intervalle de confiance à 95%. La pondération tenait compte à la fois du plan de sondage et des biais liés à la non-participation aux enquêtes par questionnaires 4,12.
Résultats
Évolutions temporelles
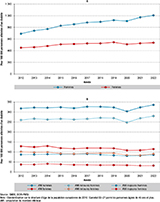
Entre 2012 et 2022, l’incidence des hospitalisations pour PPd a augmenté en France. Chez les hommes, le taux standardisé sur l’âge est passé de 692 à 1 006/100 000, et chez les femmes, de 452 à 538/100 000. Tandis que sur la même période, l’incidence des AMI est restée relativement stable (318 vs 336/100 000 chez les hommes et 129 vs 115/100 000 chez les femmes). Cette stabilité est observée quel que soit le niveau de l’amputation, mineur (260 vs 280/100 000 pour les hommes et 102 vs 91/100 000 pour les femmes) et majeur (87 vs 86/100 000 pour les hommes 38 vs 32/100 000 pour les femmes).
Une diminution transitoire a été observée pendant la pandémie de Covid-19 en 2020, pour les hospitalisations pour PPd et pour AMI, quels que soient leurs niveaux (figure 1).
 Agrandir l'image
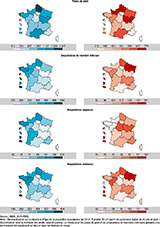
Agrandir l'imageDes disparités territoriales marquées persistent en 2022
Chez les hommes, après standardisation sur l’âge, les Hauts-de-France, la Bourgogne-Franche-Comté et l’Occitanie présentent les taux d’incidence les plus élevés de PPd (supérieurs à 1 200 pour 100 000 habitants). Concernant les AMI, les DROM affichent les taux les plus élevés, suivis par la Bretagne et les Hauts-de-France, avec des incidences dépassant 400 pour 100 000. On observe dans ces six régions des taux élevés d’AMI aussi bien majeures que mineures, à l’exception de la Guyane, où l’incidence des AMI mineures se situe à un niveau intermédiaire.
Chez les femmes, les Hauts-de-France, la Bourgogne-Franche-Comté, la Normandie, l’Occitanie et le Grand Est se distinguent par des taux d’incidence élevés de PPd. Concernant les AMI, les quatre DROM, ainsi que le Grand Est et les Hauts-de-France, présentent les taux les plus élevés (figure 2).
 Agrandir l'image
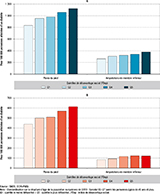
Agrandir l'imageDes disparités socio-économiques toujours marquées en 2022
Un gradient selon le FDep de la commune de résidence est observé chez les hommes et les femmes pour les PPd et les AMI. À structure d’âge identique, les hospitalisations pour PPd sont 1,34 fois plus fréquentes parmi les hommes atteints d’un diabète résidant dans les communes les plus défavorisées de l’Hexagone, par rapport à ceux résidant dans des communes les moins défavorisées. Ce rapport est de 1,44 pour les AMI. Tandis que pour les femmes, ces rapports de taux sont respectivement de 1,40 et 1,44 (figure 3).
 Agrandir l'image
Agrandir l'imageUn recours insuffisant aux mesures de prévention
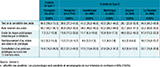
En 2019, environ 40% des personnes atteintes d’un DT2 ont déclaré avoir bénéficié d’un test de la sensibilité des pieds dans l’Hexagone et dans les DROM, à l’exception de la Guyane où ce taux n’était que de 28% (tableau), tandis qu’il atteignait 67% parmi des personnes atteintes d’un DT1. L’auto-examen des pieds était pratiqué par 50% des personnes atteintes d’un DT1. Ce taux était légèrement supérieur parmi les personnes atteintes d’un DT2 à La Réunion et aux Antilles, où il atteignait 60% en Martinique. En revanche, moins d’un tiers des résidents de Guyane et de l’Hexagone déclaraient le pratiquer.
 Agrandir l'image
Agrandir l'imageLa méconnaissance du grade de risque de lésion podologique par les médecins concernait près de 50% des personnes atteintes d’un DT2 en Guyane et près de 20% dans l’Hexagone et à La Réunion. Ce taux était plus faible aux Antilles, environ 11%, et parmi les personnes atteintes d’un DT1 dans l’Hexagone (7%). Le remboursement d’au moins une séance de soins de podologie dans le cadre du forfait était observé chez 20% des personnes atteintes de DT2 à La Réunion, 13% dans l’Hexagone, 5% aux Antilles et en Guyane, et chez 10% des personnes atteintes de DT1 dans l’Hexagone. En incluant les soins de podologie hors forfait, environ 1 personne sur 5 déclarait en avoir bénéficié, quels que soient le territoire et le type de diabète, à l’exception des personnes atteintes d’un DT2 en Guyane où ce taux était inférieur à 10%.
Discussion
Notre étude décrit l’évolution des complications podologiques en France entre 2012 à 2022, à partir des données exhaustives du SNDS. Nous observons, au cours de cette période, une augmentation des hospitalisations pour PPd, tandis que celles liées aux AMI sont restées stables, qu’il s’agisse des amputations de niveau mineur ou majeur. La pandémie de Covid-19 a été marquée par une baisse temporaire des hospitalisations pour PPd et AMI, en 2020, mais un retour rapide à la tendance antérieure a été observé dès 2021.
Ces tendances contrastent avec celles observées à l’échelle internationale, où une diminution globale de l’incidence des AMI est rapportée dans de nombreux pays 6,7. Des évolutions distinctes selon le niveau d’amputation sont toutefois rapportées, avec une diminution des AMI majeures et une augmentation des AMI mineures. Les auteurs de deux revues de littérature internationale émettent l’hypothèse que l’augmentation des AMI mineures pourrait refléter une stratégie préventive visant à éviter les AMI majeures, dont l’impact sur le pronostic fonctionnel et la qualité de vie des patients est bien plus sévère 6,7.
En France, nos résultats ne mettent pas en évidence de différences marquées entre les tendances des AMI majeures et mineures, qui restent globalement stables au cours de cette période de 10 ans. En revanche, la forte hausse de l’incidence des hospitalisations pour PPd observée durant cette période pourrait indiquer un recours à l’hospitalisation, potentiellement dans une optique de prévention des AMI, qu’elles soient mineures ou majeures.
Ces tendances observées au niveau national masquent des disparités territoriales marquées. Il est à noter une incidence particulièrement élevée des AMI dans les DROM, les Hauts-de-France et en Bretagne. Ces inégalités sont d’autant plus préoccupantes que, pour certaines régions, les amputations concernent majoritairement le niveau majeur. De même, dans certains cas, l’incidence des AMI est très élevée contrastant avec une incidence des PPd faible, reflétant potentiellement une prise en charge trop tardive. Ces disparités régionales mériteraient d’être étudiées de façon plus approfondie, en les mettant notamment en relation avec des éléments d’offre de soins (nombre de centres spécialisés, nombre de lits d’hospitalisation dédiés, par exemple) ou de recours aux procédures d’exploration vasculaire ou de revascularisation des membres inférieurs.
Des disparités socio-économiques sont également à relever avec des gradients selon le niveau de désavantage social observés pour l’incidence des PPd et des AMI. Ainsi, l’incidence des AMI est 44% plus élevée chez les personnes résidant dans les communes les plus défavorisées, comparativement à celles vivant dans les communes moins défavorisées.
Compte tenu de la diversité des mécanismes étiologiques impliqués dans les affections à l’origine des AMI, les indicateurs épidémiologiques de surveillance des complications podologiques représentent un outil clé reflétant l’efficacité des soins préventifs. Ceux-ci incluent la gestion des facteurs de risque des complications podologiques (équilibre glycémique, alcool, tabagisme, surpoids, insuffisance rénale, hypertension artérielle), ainsi que le dépistage précoce des lésions du pied et le traitement des personnes à haut risque de ces complications 6.
Concernant la gestion des facteurs de risque, l’étude Entred 3 réalisée en 2019 a montré que le niveau de contrôle des facteurs de risque n’était pas optimal et que la situation avait peu évolué depuis 2007, date de la précédente édition de cette enquête 4,5. Cette étude a également révélé de fortes disparités territoriales avec notamment un déséquilibre glycémique plus fréquent dans les DROM 5.
À propos du dépistage précoce des complications, notre étude menée à partir des données d’Entred 3 met en évidence un recours toujours insuffisant aux mesures de prévention des complications podologiques. Le test de sensibilité des pieds reste trop peu pratiqué, examen pourtant essentiel pour diagnostiquer précocement une neuropathie et déterminer le grade du risque podologique. Cette gradation repose sur les recommandations de la HAS 2 et peut être réalisée par le médecin traitant, le diabétologue ou le pédicure-podologue. Elle conditionne la fréquence d’examens des pieds, les modalités de suivi médical, les indications de remboursement de soins podologiques et de chaussures orthopédiques, ainsi que la personnalisation des messages éducatifs 3. Or, dans l’Hexagone et à La Réunion, dans un cas sur cinq, le médecin méconnaissait le grade. Quant aux remboursements des soins de podologie dans le cadre du forfait, ils restaient peu fréquents. Le taux le plus élevé est observé à La Réunion, région dans laquelle l’incidence des AMI est également parmi les plus élevées. Ces résultats appellent à être approfondis, notamment en les précisant au regard des proportions de personnes ayant un grade 2 et 3. Ce constat en matière de dépistage précoce est préoccupant, d’autant que la situation a peu évolué depuis 2007, date de la 2e édition d’Entred. Cette étude rapportait que le grade était méconnu pour 27% des personnes atteintes d’un DT2 dans l’Hexagone 16, et une proportion similaire de personnes avaient eu recours à des soins de podologie (24%), alors que le forfait podologique n’était pas encore instauré et que ces soins restaient à l’entière charge des personnes 16. Enfin, en 2007, 20% des personnes déclaraient avoir bénéficié d’un test de la sensibilité des pieds à l’aide d’un monofilament. Cette proportion est plus élevée qu’en 2019, où elle n’était que de 16% (résultat non présenté), si l’on considère uniquement l’utilisation d’un monofilament pour ce test.
Notre étude présente quelques limites, notamment l’identification des personnes atteintes d’un diabète qui est établie uniquement sur les remboursements de traitements antihyperglycémiques. Ainsi, cette définition n’inclut pas les personnes hospitalisées sur une longue durée. Cette limite conduit probablement à sous-estimer l’incidence des AMI. Toutefois ce biais est certainement constant au cours du temps, il est donc peu probable que cette limite ait un impact sur l’évolution temporelle. D’autre part, le nombre de personnes amputées reste faible dans certaines régions, notamment dans les DROM ou en Corse. Les écarts entre les taux régionaux doivent donc être considérés avec précaution. Malgré ces limites, cette étude, basée sur deux sources de données nationales, permet de décrire les évolutions temporelles des complications podologiques liées au diabète en France sur une période de dix ans et d’étudier le recours aux mesures préventives.
Un résultat encourageant de notre étude porte sur la diminution transitoire des hospitalisations pour PPd et AMI durant la pandémie de Covid-19. Nous pouvions redouter que la réduction des hospitalisations pour PPd, voire pour des AMI mineures, à visée préventive, entraîne une hausse des AMI majeures. Cependant, le retour rapide à la tendance prépandémique suggère que cela n’a pas été le cas. Toutefois, une étude approfondie des tendances au niveau régional serait nécessaire pour confirmer cette hypothèse.
Conclusion
La période 2012-2022 est marquée par une augmentation des hospitalisations pour PPd, une stabilité des AMI, quel que soit le niveau, et une persistance des inégalités sociales et territoriales. Les mesures préventives, qu’il s’agisse de l’auto-examen des pieds, du test de la sensibilité des pieds ou de la gradation du risque podologique, restent insuffisamment pratiquées. Concernant la gradation du risque podologique, il s’agit pourtant d’un prérequis à la prise en charge par l’Assurance maladie de soins de podologie pour les personnes à risque. Le renforcement du rôle des pédicures-podologues avec une séance de gradation sans prescription par un médecin, instaurée en 2024, pourrait faciliter l’accès à ces soins. Cela suppose toutefois que les personnes concernées, souvent les plus vulnérables d’un point de vue socio-économique, aient accès à l’information.
Les efforts réalisés en France au cours des deux dernières décennies en termes d’organisation des soins avec la mise en place de centres spécialisés, ainsi que le remboursement de soins de podologie pour les personnes à risque, ont probablement contribué à stabiliser l’incidence des AMI. Pour aller plus loin et réduire significativement ce fardeau, il est maintenant nécessaire de renforcer l’accès aux soins de podologie, d’informer sur les risques et sur le remboursement des soins, d’améliorer la formation des médecins sur le dépistage du risque podologique et de poursuivre la formation d’équipes pluridisciplinaires à la démarche thérapeutique permettant d’éviter les amputations.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l'article.
Références
Citer cet article





