Évolution du niveau de protection contre le VIH parmi les hommes ayant des rapports sexuels avec des hommes séronégatifs pour le VIH – Résultats de l’enquête Rapport au sexe 2017-2019-2021
// Trends in HIV protection methods among HIV-negative men who have sex with men: results from the Rapport au sexe survey 2017-2019-2021, France
Résumé
La fin des années 2000 a été marquée par l’arrivée d’une approche biomédicale de la prévention du VIH, et, en 2016, les autorités françaises ont introduit la prophylaxie pré-exposition (PrEP). Dans ce contexte de changements notables, mesurer l’évolution du niveau global de protection contre le VIH des hommes ayant des rapports sexuels avec des hommes (HSH) est primordial.
Les données mobilisées pour cette étude, sont issues des éditions 2017, 2019 et 2021 de l’enquête Rapport au sexe (Eras), enquête en ligne transversale et anonyme, auto-administrée et basée sur le volontariat. L’utilisation de différents outils de prévention (prévention biomédicale, préservatif) du VIH par les HSH séronégatifs lors de leur dernier rapport anal (DRA) avec un partenaire masculin occasionnel, a été comparée au cours des trois éditions.
Le niveau global de protection, intégrant le traitement comme prévention (en anglais, Treatment as Prevention (TasP)), la PrEP, le traitement post-exposition (TPE) ou le préservatif, est élevé et stable entre 2017 et 2021, sans différence significative. Même si le préservatif reste l’outil de protection le plus utilisé, une baisse continue de son usage est observée passant de 67% en 2017 à 60% en 2019 et 45% en 2021 (odds ratio ajusté : 0,74 ; intervalle de confiance à 95% : [0,72-0,77] ; p<0,001). Cette baisse est contrebalancée par l’augmentation significative de l’usage de la PrEP. La proportion des HSH séronégatifs qui prenaient la PrEP lors de leur DRA avec un partenaire occasionnel est passé de 7% en 2017 à 28% en 2021 (1,58 [1,52-1,65] ; p<0,001).
Malgré la mise à disposition de moyens de prévention biomédicaux efficaces, dont l’utilisation de la PrEP qui va croissant, en plus de l’utilisation du préservatif, pour autant, le niveau global de prévention contre le VIH n’augmente pas dans cette population d’HSH séronégatifs exposés au risque de contamination. L’ouverture de la primo-prescription de la PrEP en médecine de ville et des actions associatives d’ « aller-vers » pourraient permettre de poursuivre la tendance de manière plus soutenue, alors que l’utilisation du préservatif ne cesse de s’éroder. Aussi, les programmes de prévention doivent être poursuivis en s’adaptant à l’ensemble de la population HSH dans toute sa diversité et en promouvant l’ensemble des outils de prévention actuels.
Abstract
The late 2000s saw the advent of a biomedical approach to HIV prevention, and in 2016 the French authorities introduced pre-exposure prophylaxis (PrEP). In this context of significant change, measuring the overall level of protection against HIV among men who have sex with men (MSM) is crucial.
Data for this study were obtained from the 2017, 2019 and 2021 editions of the survey Rapport au sexe (ERAS), a cross-sectional, anonymous, self-administered and voluntary online survey. Use of different HIV prevention methods (biomedical prevention, condoms) by HIV-negative MSM on the last occasion they had anal intercourse with a casual male partner was compared over the three editions.
The overall level of protection, including treatment as prevention (TasP), PrEP, post-exposure prophylaxis (PEP) or condoms, is high and stable between 2017 and 2021, with no substantial difference. Even if condoms remain the most widely used method of protection, a continuous decline in their use is observed, from 67% in 2017 to 60% in 2019 and 45% in 2021 (adjusted odds ratio: 0.74; 95% confidence interval: [0.72-0.77]; p<0.001). This decline is offset by a significant rise in PrEP use. The proportion of HIV-negative MSM who were taking PrEP the last time they had anal intercourse with a casual partner increased from 7% in 2017 to 28% in 2021 (1.58 [1.52-1.65]; p<0.001).
Despite the availability of effective biomedical prevention methods, including PrEP, which is increasingly being used in addition to condoms, the overall level of HIV prevention is not rising in this population of HIV-negative MSM exposed to the risk of infection. Allowing general practitioners to deliver initial PrEP prescriptions, along with outreach activities organised by associations, could help to continue the trend in a more sustained manner, at a time when condom use is steadily diminishing. Prevention programmes must therefore continue by adapting to the entire MSM population, in all its diversity, and by promoting all prevention methods currently available.
Introduction
Les hommes ayant des relations sexuelles avec des hommes (HSH) restent une population disproportionnellement touchée par l’épidémie à VIH/sida 1. En France, en 2019, 43% des nouveaux cas de VIH diagnostiqués avaient été contaminés par rapports sexuels avec un homme 2.
Ces dernières années grâce à des progrès thérapeutiques considérables, on assiste à un véritable changement de paradigme de la prévention vis-à-vis du VIH sous le concept de prévention combinée. Cette prévention repose sur un socle d’outils, de stratégies et de ressources diversifiées dont les piliers sont le dépistage, l’utilisation des préservatifs et la prévention biomédicale : traitement post-exposition (TPE), prophylaxie pré-exposition (PrEP) et le traitement comme prévention (TasP). Au sein de la population des HSH, l’efficacité de ces outils biomédicaux a été démontrée, que ce soit le TasP 3, ou la PrEP dans des essais 4,5,6 ou dans la vie quotidienne 7,8,9,10. La combinaison de ces interventions, ainsi que l’augmentation de leur couverture au sein des populations clés comme les HSH, sont essentielles pour infléchir la dynamique des contaminations à VIH.
Au cours de la dernière décennie, Santé publique France et les associations de lutte contre le VIH ont promu les différents outils constitutifs de la prévention combinée auprès des HSH. L’enquête Rapport au sexe (Eras) sous la responsabilité scientifique de Santé publique France, avec le soutien de l’Agence nationale de recherche sur le sida et les hépatites virales – Maladies infectieuses émergentes, a été mise en œuvre afin d’évaluer l’appropriation de la prévention combinée par les HSH en France.
L’objectif de cette étude est de décrire les profils des répondants se déclarant séronégatifs pour le VIH au cours du dernier rapport anal (DRA) avec un partenaire occasionnel en 2017, 2019 et 2021, et l’évolution du niveau de protection global contre le VIH incluant les différents outils de prévention du VIH que sont le TasP, la PrEP, le préservatif et le TPE utilisés par ces HSH.
Méthode
Les données utilisées dans cette étude sont issues des trois éditions Eras réalisée en 2017, 2019 et 2021. Il s’agit d’enquêtes transversales, en ligne, auto-administrées et anonymes. Les périodes de recrutement s’échelonnaient entre février et mars sur six semaines.
Les participants sont recrutés par le biais de différents supports digitaux. Des bannières ont été postées directement sur des sites Internet de rencontres gays, des applications de rencontres géolocalisées gays et des sites d’information affinitaires gays. Par ailleurs, des bannières ont été diffusées via des plateformes programmatiques, c’est-à-dire par l’achat d’espace publicitaire automatisé basé sur des critères spécifiques. Les critères de diffusion étaient : le ciblage des hommes de 18 ans et plus, naviguant sur des pages contenant des mots-clés en relation avec l’homosexualité et les rencontres entre hommes. De la même manière, sur les réseaux sociaux (Facebook), les hommes de plus de 18 ans ayant « liké » des contenus ou des pages en lien avec l’homosexualité ont été exposés aux bannières de la campagne. En cliquant sur ces dernières, les personnes étaient dirigées vers le site de l’enquête où des informations sur ses objectifs étaient présentées, ainsi que les conditions de participation et la confidentialité des données. Les participants étaient invités à valider leur consentement pour accéder au questionnaire en ligne. Aucune adresse IP n’est collectée. Aucune incitation financière n’est proposée. Les seuls critères d’inclusion pour participer étaient le fait d’être un homme et d’être âgé de 18 ans ou plus, sur la base de la déclaration.
Quatre grandes parties comparables entre les trois éditions composaient le questionnaire : les caractéristiques sociodémographiques, le mode de vie et la socialisation, les données de santé et les comportements sexuels et préventifs au cours des six derniers mois et au cours du dernier rapport selon le type de partenaire (stable ou occasionnel).
Les questions concernant les derniers rapports sexuels ont permis de recueillir des détails sur le type de partenaire (régulier ou occasionnel), les pratiques sexuelles dont la pénétration anale et les outils de prévention du VIH utilisés (préservatif, TasP, PrEP, prophylaxie post-exposition (PEP)). Les répondants avaient la possibilité de rapporter l’utilisation de plusieurs outils de prévention. L’indicateur de protection développé dans notre étude comprend cinq catégories (une catégorie pour chaque outil) hiérarchisées selon le niveau d’efficacité de chaque outil pour réduire le risque de contracter le VIH chez les HSH 11 (tableau 1). Le niveau global de protection est la somme des quatre outils.
 Agrandir l'image
Agrandir l'imageAnalyses statistiques
Des analyses descriptives ont été réalisées pour décrire les caractéristiques des répondants et l’évolution de l’usage des outils de prévention. Les caractéristiques des participants des enquêtes 2017, 2019 et 2021 ont été comparées à l’aide du test de Kruskal-Wallis pour la médiane et de régressions logistiques binaires univariées afin d’identifier les tendances. Les odds ratio (rapports de chances) produits dans ces analyses de tendance indiquent les probabilités d’évolution des caractéristiques dans le temps.
Nous avons évalué les tendances de l’usage des outils de prévention entre 2017 et 2021 en utilisant une régression logistique binaire avec comme variable dépendante l’usage de l’outil de prévention et variable indépendante, l’année (exemple : PrEP vs non PrEP, aucun moyen de prévention vs au moins une protection). Cette régression est ajustée selon l’âge, le niveau d’études, la taille de la ville de résidence, la situation financière et la relation stable avec un homme. Les odds ratio ajustés (ORa) et les intervalles de confiance à 95% (IC95%) sont rapportés. Les analyses statistiques ont été réalisées avec le logiciel Stata 15®.
Résultats
Caractéristiques de la population
Au total, 60 855 questionnaires ont été complétés au cours des trois éditions d’Eras. De ces participants, 48 581 rapportaient être des HSH sexuellement actifs dans les 6 mois précédant les enquêtes et résider en France. Parmi eux, 37 541 rapportaient être séronégatifs pour le VIH, 18 724 avaient eu leur dernier rapport sexuel avec un partenaire occasionnel. Au final, 12 905 participants avaient pratiqué la pénétration anale lors du de leur dernier rapport sexuel avec un partenaire occasionnel et ont été inclus dans cette étude, avec respectivement 4 078, 5 568 et 3 259 personnes pour Eras 2017, Eras 2019 et Eras 2021 (figure 1).
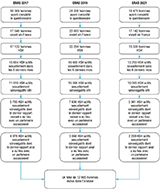 Agrandir l'image
Agrandir l'imageCaractéristiques des répondants à Eras 2017, 2019 et 2021
Les caractéristiques sociodémographiques et comportementales des HSH séronégatifs pour le VIH, dont le DRA était avec un partenaire masculin occasionnel, sont présentées dans le tableau 2 pour chaque enquête. Les répondants de l’édition 2021 étaient plus âgés que ceux des éditions antérieures, avec un âge médian de 34 ans (intervalle interquartile, IQ : [26-46] contre 33 (IQ : [25-45]) en 2019 et 31 [24-44] en 2017 (p<0,001)). La part de répondants nés à l’étranger restait faible (7%), sans différence entre les trois enquêtes (p<0,494). Le niveau d’études était élevé, avec une nouvelle augmentation entre 2017 et 2021 (69% en 2017 vs 72% en 2021, p<0,001). De même, la part des répondants exerçant une activité salariale, indépendante ou auto-entrepreneuriale était en hausse passant de 64% en 2017 à 70% en 2021 (p<0,001). Une amélioration de la situation financière perçue des répondants était constatée : en 2021, 58% rapportaient une situation confortable (ça va, à l’aise) contre 52% en 2017. Les répondants résidaient moins souvent en 2021 dans une agglomération de plus de 100 000 habitants qu’en 2017 (43% vs 48%, p<0,001).
 Agrandir l'image
Agrandir l'imageSi les répondants s’auto-définissaient majoritairement homosexuels, on notait une augmentation de la part des répondants s’auto-définissant bisexuels : 12% en 2017 vs 17% en 2021, (p<0,001). Alors qu’une large majorité des répondants fréquentaient les sites ou applications de rencontre gays (95% en 2021), une baisse de la fréquentation des lieux de convivialité gays a été observée (75% en 2017 vs 70% en 2021, p<0,001). En termes de nombre de partenaires sexuels masculins dans les 6 derniers mois avant l’enquête, la part des répondants rapportant entre 6 et 10 partenaires a augmenté entre 2017 et 2021 (14% vs 21%, p<0,001), au détriment de celle des répondants ayant entre 1 et 5 partenaires (67% vs 58%, p<0,001). La proportion des répondants ayant plus de 10 partenaires est restée stable, sans différence significative à hauteur de 20% pour 2021.
Concernant le recours au dépistage du VIH dans les 12 derniers mois, s’il était observé une augmentation significative de la proportion de répondants ayant réalisé 3 tests et plus dans l’année (27% en 2017 vs 38% en 2021, p<0,001), la tendance était inverse pour ceux ayant réalisé 1 ou 2 tests (respectivement : 25% vs 17% (p<0,001) et 23% vs 17% (p<0,001)). Quant au dépistage d’au moins une IST dans les 12 derniers mois, le taux s’élevait à 69% en 2021, sans différence significative avec les deux éditions précédentes. La part de répondants diagnostiqués pour une IST dans les 12 derniers mois n’était pas différente sur la période, concernant 15% des répondants en 2021.
Le partenaire occasionnel avec qui le DRA avait eu lieu était en 2021 plus souvent un partenaire occasionnel connu qu’en 2017 (54% en 2017 vs 59% en 2021, p<0,001). Les répondants d’Eras 2021 rapportaient plus souvent connaître le statut séronégatif pour le VIH de leur partenaire occasionnel que ceux d’Eras 2017 (61% vs 53%, p<0,001). La part de répondants connaissant le statut séropositif au VIH de leur partenaire était faible (2%), sans différence significative selon les éditions.
Évolution et tendance des comportements préventifs
L’évolution et les tendances des comportements préventifs sont présentés dans le tableau 3. Le taux global de protection (TasP, PrEP, TPE, préservatif,) au DRA avec un partenaire occasionnel est resté stable au cours des trois éditions sans différences significatives : 75% en 2017 vs 74,5 en 2021 (ORa=0,97 ; IC95%: [0,74-1,17] ; p<0,104). L’utilisation du préservatif par les HSH séronégatifs était majoritaire lors de leur DRA avec un partenaire occasionnel, mais diminuait, passant de 67% en 2017 à 60% en 2019 et 45% en 2021 (0,74 [0,72‑0,77] ; p<0,001). La proportion des HSH séronégatifs qui prenait la PrEP a significativement augmenté passant de 7% en 2017 à 28% en 2021 (1,58 [1,52‑1,65] ; p<0,001). Ces tendances recoupaient des niveaux différents selon les classes d’âge des répondants comme le décrivent les figures 2 et 3. Ainsi, des différences significatives ont été constatées, à la fois entre classes d’âge pour une édition donnée et entre les trois éditions d’Eras pour chaque classe d’âge. L’usage du préservatif était plus important parmi les répondants âgés de moins de 25 ans que chez leurs aînés, quelle que soit l’édition d’enquête. Cet usage a diminué dans toutes les classes d’âge de manière plus ou moins importante. En 2017, 71% des répondants avaient utilisé le préservatif lors de leur DRA, contre 65% pour ceux âgés de 45 ans et plus (p<0,001) ; en 2021 ces proportions passaient respectivement de 56% à 39% (p<0,001). L’usage de la PrEP a augmenté dans toutes les classes d’âge. Elle est plus utilisée chez les répondants âgés. En 2017, 7% des répondants âgés de 45 ans et plus utilisaient la PrEP, contre 2% pour les moins de 25 ans (p<0,001) ; en 2021 ils étaient 34% pour les plus âgés et 14% pour les plus jeunes (p<0,001).
 Agrandir l'image
Agrandir l'image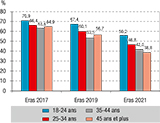 Agrandir l'image
Agrandir l'image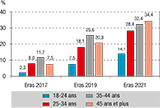 Agrandir l'image
Agrandir l'imageL’usage du TasP par les partenaires occasionnels séropositifs était minoritaire : 0,8% en 2017 vs 0,6% en 2021 (0,89 [0,74-1,08] ; p<0,259). De la même manière, le TPE était peu rapporté : 0,5% en 2017 et 2021 (0,98 [0,78‑1,21] ; p<0,858).
Enfin, la non protection du DRA avec un partenaire occasionnel est restée stable au cours des trois éditions, à hauteur de 25%, sans différence significative (1,03 [0,99-1,09] ; p<0,104).
Discussion
Cette étude est la première en France à évaluer l’évolution du niveau de protection contre le VIH et l’appropriation des différents outils de prévention parmi les HSH séronégatifs lors de leur DRA avec un partenaire occasionnel au cours des 5 dernières années. Le niveau de protection global n’a pas augmenté sur la période étudiée, en 2021 il s’élève à 75%. Même si le préservatif reste l’outil de protection le plus utilisé, une baisse continue de son usage est observée, contrebalancée par l’augmentation significative de l’usage de la PrEP.
Depuis le milieu des années 1990, l’usage du préservatif parmi les HSH ne cesse de diminuer en France 12, comme dans les autres pays à hauts revenus 13, quel que soit leur statut VIH. Dans la population d’étude d’HSH séronégatifs fortement exposés au VIH du fait de leur activité sexuelle importante, l’utilisation du préservatif a baissé de 22 points entre 2017 et 2021 : pour la première fois moins de la moitié des HSH séronégatifs avaient utilisé un préservatif lors de leur DRA avec un partenaire occasionnel. De même, quel que soit l’âge des répondants, l’usage du préservatif s’érode. Même si les jeunes répondants utilisent plus le préservatif que leurs aînés, ceux âgés de moins de 25 ans en 2021 ne sont plus que 56% contre 71% des moins de 25 ans en 2017.
En revanche, la PrEP est de plus en plus utilisée depuis 2017 11, atteignant 28% en 2021, et ce particulièrement parmi les 35 ans et plus. La diffusion d’informations sur la PrEP et ses bénéfices à l’ensemble de la population HSH constitue la première étape pour augmenter son utilisation. Les premières initiatives d’information sur la PrEP mises en œuvre par les associations communautaires et les autorités sanitaires à travers des campagnes ciblant les HSH ont effectivement permis d’atteindre un niveau de connaissance sur la PrEP important : 86% pour les répondants séronégatifs d’Eras 2019 14. Pour autant, son adoption est encore insuffisante, d’autant que la majorité des participants séronégatifs inclus dans l’étude étaient éligibles à la PrEP selon les recommandations françaises 15,16. Malgré sa disponibilité et son remboursement, des obstacles à l’accès à la PrEP ont ralenti le développement de son usage. En effet, initialement, seuls les médecins spécialistes exerçant à l’hôpital ou dans un centre gratuit d’information, de dépistage et de diagnostic (CeGIDD) pouvaient la prescrire 16. Des disparités géographiques dans l’accès à cet outil ont également été décrites 17. Aussi, depuis le 1er juin 2021, les autorités sanitaires françaises ont étendu sa prescription par les médecins généralistes, afin d’accélérer son déploiement et d’augmenter le nombre d’utilisateurs de la PrEP 16. Des outils et ressources ont été mis à leur disposition, dont une plateforme de e-learning dédiée à la PrEP (www.formaprep.org). Cette mesure n’étant probablement pas suffisante, du fait de la difficulté à être suivi par un médecin généraliste, mais aussi de parler d’orientation sexuelle et de santé sexuelle dans ce cadre, des actions associatives d’ « aller-vers » sont indispensables. Par ailleurs, il a été observé que l’épidémie de Covid-19 a eu un impact négatif sur la dynamique de diffusion de la PrEP. Les données nationales françaises ont montré que les initiations à la PrEP avaient diminué en 2020 18. Dans une édition spéciale Covid-19 de l’enquête Eras, parmi les 11% d’utilisateurs de PrEP avant le confinement, 59% ont déclaré avoir arrêté la PrEP pendant le confinement et 15% n’utilisaient pas de PrEP au moment de l’enquête 19. Diverses raisons peuvent expliquer cet arrêt de la PrEP, comme les difficultés d’accès aux services infectieux hospitaliers ou aux CeGIDD durant les confinements, la diminution des activités sexuelles et les vulnérabilités de santé mentale dues à la crise de la Covid-19.
Ainsi, la diminution de la fréquentation des lieux de convivialités gays, du nombre de partenaires, du recours récent au dépistage VIH met en lumière une rupture de tendances entre 2019 et 2021 par rapport à 2017 et 2019. L’évaluation par Holt et coll. des conséquences de la crise de la Covid-19 et les mesures de freinage mises en œuvre en Australie sur les comportements sexuels et préventifs, dont l’utilisation de la PrEP, sont concordants avec nos résultats 20.
Malgré l’ajout d’outils biomédicaux aux préservatifs, le niveau de protection et le recours au dépistage du VIH insuffisant dans cette population active sexuellement, compromettent l’objectif de fin de la transmission du VIH dans les prochaines années. En 2021, 25% des répondants séronégatifs n’avaient aucune protection lors de leur DRA avec leur partenaire occasionnel et 62% avaient réalisé moins de 3 tests de dépistage au cours de l’année. On peut faire l’hypothèse qu’une partie de ces HSH se soit engagée dans des stratégies de sérosorting. En effet, on constate une augmentation de la part des répondants rapportant que leur partenaire occasionnel n’était pas un inconnu et qu’ils connaissaient leur statut sérologique négatif pour le VIH. Néanmoins, l’efficacité du sérosorting n’a pas été démontrée par des essais randomisés 21.
Pour autant, ces nouveaux résultats ne vont pas dans le sens d’une compensation des risques au niveau communautaire des HSH 22,23,24, qui du fait de la diffusion de la PrEP pourrait entrainer une augmentation des comportements à risque de contamination au VIH. Aussi est-il crucial de poursuivre les programmes de prévention, conçus comme un ensemble d’outils de prévention adaptés à tous les HSH et à toutes les périodes de leur vie sexuelle, afin de maintenir les normes préventives existantes, quelles que soient les générations 12.
Cette étude comporte des limites d’ordre méthodologique. Les enquêtes dites de convenance, basée sur le volontariat, comme Eras, tendent à surreprésenter les hommes les plus identitaires 25. Aussi, nos résultats ne peuvent être généralisés. Toutefois, le recrutement via les réseaux sociaux a permis de diversifier les profils sociodémographiques et affinitaires des répondants d’Eras et d’inclure des hommes plus distants de la scène gay.
Malgré la mise à disposition des outils biomédicaux de prévention du VIH efficaces, en plus de l’utilisation du préservatif, l’augmentation de l’utilisation de la PrEP ne permet pas cependant d’augmenter le niveau global de prévention contre le VIH. Les programmes de prévention doivent se poursuivent en s’adaptant à l’ensemble de la population HSH dans toute sa diversité et en promouvant l’ensemble des outils de prévention actuels.
Remerciements
Nous remercions l’ANRS|MIE pour son soutien, via notamment la mise à disposition d’un poste de moniteur d’études en sciences sociales, Nathalie Lydié (Agence régionale de Santé Nouvelle-Aquitaine) pour son implication et son soutien dans la réalisation des enquêtes, Nicolas Etien (Santé publique France), Bérangère Gall et Solange Brugnaux (BVA) pour la qualité de leur travail dans la mise en œuvre des enquêtes, nos partenaires associatifs pour leur soutien et leur relai des enquêtes dans leur réseau et l’ensemble des hommes gays et autres hommes qui ont des rapports sexuels avec des hommes ayant pris le temps de répondre aux trois éditions d’Eras.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.




