Impact de l’exposition domestique précoce à des polluants chimiques sur la morbidité respiratoire du nourrisson : résultats de la cohorte Paris
// Impact of early domestic exposure to chemical pollutants on respiratory health in infants: Findings from the PARIS cohort
Résumé
Introduction –
La qualité de l’air intérieur est une problématique majeure de santé publique en raison du temps passé dans les espaces clos et de la diversité de sources de polluants. Les objectifs de cette étude sont de : documenter les concentrations domestiques de polluants chimiques ; modéliser l’exposition domestique annuelle à des polluants chimiques et ; quantifier les associations entre les niveaux domestiques estimés et la santé respiratoire de l’enfant, au cours de sa première année de vie.
Matériel et méthodes –
À partir de mesurages répétés, effectués dans un échantillon aléatoire de nouveau-nés de la cohorte Paris, des modèles prédictifs des concentrations annuelles de formaldéhyde, toluène et dioxyde d’azote (NO2) ont été construits et appliqués à l’ensemble des logements afin de reconstituer l’exposition des enfants de la cohorte et d’en étudier le lien avec les infections des voies respiratoires basses et la toux sèche nocturne.
Résultats –
Les modèles prédictifs ont permis d’identifier les déterminants des concentrations annuelles de formaldéhyde, toluène et NO2 : sources continues et caractère récent (panneaux de particules, parquet vitrifié, stratifié, flottant, peinture), sources discontinues (combustion) et paramètres de ventilation et de confinement. Après ajustement sur l’ensemble des facteurs de confusion, seule l’exposition au formaldéhyde était associée à la survenue des infections des voies respiratoires basses (sifflantes) et de la toux sèche nocturne, en particulier chez les enfants sans antécédents parentaux d’allergie.
Conclusion –
Une exposition domestique aux polluants chimiques de l’air intérieur, tels que le formaldéhyde, est associée à la morbidité respiratoire du nourrisson. Ces résultats viennent appuyer les mesures prises par les pouvoirs publics concernant les émissions des matériaux.
Abstract
Introduction –
Indoor air is a major public health concern given the amount of time people spend indoors and the presence of multiple sources of pollution in living areas. This study aimed to document indoor chemical pollutant levels, to model domestic exposure during the first year of life, and to quantify the association of this exposure with respiratory health in infants.
Material and Methods –
Repeated air pollutant measurements were performed on a random sample of newborn babies from the PARIS cohort. Using these, predictive models for annual domestic levels of formaldehyde, toluene and nitrogen dioxide (NO2) were built and applied to all participants in order to define their exposure and to examine associations with lower respiratory tract infections and dry night cough.
Results –
Determinants of formaldehyde, toluene and NO2 levels were identified: continuous sources (particleboard, varnished or laminated parquet floor, wall coating), discontinuous sources (combustion), and level of ventilation. After adjustment for confounding factors, only exposure to formaldehyde was positively associated with (wheezy) lower respiratory tract infections and dry night cough, especially in infants without parental history of allergy.
Conclusion –
Domestic exposure to indoor chemical pollutants, such as formaldehyde, may be associated with respiratory health in infants. Measures to limit exposure to chemical pollutants (e.g. low-emission materials) should be enhanced.
Introduction
La qualité de l’air intérieur est une problématique majeure de santé publique. En France, l’habitat est le premier environnement intérieur en termes de temps passé : les adultes y passent, en moyenne, 67% de leur temps quotidien 1 et les jeunes enfants, jusqu’à 90%. Des sources multiples de polluants (matériaux de construction, revêtements, activités : tabagisme, bricolage…) y sont présentes et peuvent altérer la qualité de l’air intérieur du logement.
L’Organisation mondiale de la Santé (OMS) estime que chaque année 3,8 millions de décès seraient attribuables à la pollution de l’air intérieur 2. En France, le coût socio-économique de la qualité de l’air a été évalué à 19,4 milliards d’euros 3.
Les effets sanitaires liés à la qualité de l’air sont nombreux : maladies cardiovasculaires, pathologies respiratoires (asthme, bronchopneumopathie chronique obstructive), cancers pulmonaires, décès précoce.
L’étude de l’impact de la qualité de l’air intérieur sur la santé respiratoire du nourrisson est d’un intérêt certain puisque l’immaturité de son système respiratoire en fait l’un des êtres les plus vulnérables, mais les résultats des études antérieures divergent.
En 2003, la cohorte de naissances Paris (Pollution and asthma risk: an infant study) a été mise en place pour notamment évaluer l’incidence d’une symptomatologie respiratoire et allergique de l’enfant en relation avec son cadre et mode de vie 4.
Les objectifs de cet article sont de :
–documenter les concentrations domestiques de polluants chimiques ;
–identifier les déterminants des concentrations de polluants afin d’élaborer des modèles prédictifs des concentrations domestiques annuelles de polluants chimiques ;
–quantifier les associations entre l’exposition domestique précoce et la santé respiratoire du nourrisson dans la cohorte Paris.
Matériel et méthodes
Cohorte Paris et son suivi prospectif
La cohorte Paris (N=3 840) est une cohorte de naissances prospective menée en population générale. Le recrutement s’est réalisé en post-partum (février 2003-juin 2006), dans les services de suite de couches de cinq maternités parisiennes (Rothschild, Pitié-Salpêtrière, Necker-Enfants malades, Tenon et Institut mutualiste Montsouris). Afin d’être recrutés, les nouveau-nés devaient satisfaire les critères d’éligibilité médicaux et sociodémographiques décrits ailleurs 4.
Le suivi sanitaire, comportemental et environnemental débute dès l’inclusion et se poursuit jusqu’à l’adolescence par des auto-questionnaires, conçus à partir des questions standardisées des études multicentriques Amics (Asthma multicentre infants cohort study) 5 et Isaac (International study of asthma and allergies in childhood) 6, envoyés régulièrement au domicile des parents et par des bilans médicaux proposés, à l’âge de 18 mois, 8-9 ans et 15-16 ans.
La cohorte Paris a reçu un avis favorable du Comité consultatif sur le traitement de l’information en matière de recherche dans le domaine de la santé (CCTIRS) le 11 février 2003, ainsi que la Commission nationale informatique et libertés (Cnil) (avis n° 031153, 051289) et du Comité de protection des personnes (CPP) d’Île-de-France II pour les bilans biologico-cliniques (ID-RCB 2009-A00824-53, 2009-12-04 MS2). Le(s) titulaire(s) de l’autorité parentale a/ont donné leur consentement libre, exprès et éclairé.
Investigation environnementale
En partenariat avec le Service parisien de santé environnementale, une investigation environnementale a été menée dans les logements d’un échantillon aléatoire de 196 nouveau-nés de la cohorte Paris, afin d’étudier plus en détail leur exposition domestique 7.
Des mesurages de polluants chimiques (aldéhydes, composés organiques volatils (COV), dioxyde d’azote (NO2) à 1, 6, 9 et 12 mois, ont été réalisés, à l’aide de capteurs passifs placés dans la chambre de l’enfant, pendant une période moyenne de sept jours :
–aldéhydes : prélèvement passif (Radiello®) et dosage par chromatographie liquide à haute performance et détection dans l’ultra-violet à une longueur d’onde de 365 nm ;
–COV : prélèvement passif (Radiello®) et dosage par chromatographie gazeuse couplée à la spectrométrie de masse ;
–NO2 : prélèvement passif (Passam Ag®) et dosage par spectrophotométrie dans l’ultra-violet.
Simultanément aux mesurages, des blancs de terrain et des réplicats ont été réalisés, dans une proportion de 6% des échantillons.
Évaluation de la morbidité respiratoire
Au cours de la première année de vie des enfants, des auto-questionnaires ont été adressés aux parents à l’âge de 1, 3, 6, 9 et 12 mois de l’enfant. Les différents questionnaires ont relevé la survenue, depuis le questionnaire précédent, d’infections des voies respiratoires basses (bronchite ou bronchiolite à partir des questions suivantes : « Depuis le dernier questionnaire, votre enfant a-t-il (elle) eu une (ou plusieurs) des maladies infectieuses suivantes ? [Bronchite ?] [Bronchiolite ?] »), de crises de sifflements dans la poitrine (« Votre enfant a-t-il (elle) présenté des sifflements dans la poitrine depuis le dernier questionnaire ? »). La survenue de toux sèche nocturne a été documentée à l’âge d’1 an (« Durant les douze derniers mois, votre enfant a-t-il eu une toux sèche la nuit alors qu’il n’avait pas d’infection respiratoire ? »).
Évaluation du cadre et du mode de vie
Conjointement au suivi sanitaire, des auto-questionnaires environnementaux ont été adressés aux parents pour documenter le cadre et le mode de vie de l’enfant. Ont été recueillies les informations suivantes :
–caractéristiques du logement : ancienneté, type de domicile, superficie, nombre d’habitants… ;
–modalités de chauffage et de cuisson : collectif ou individuel (gaz, électricité) ;
–revêtements intérieurs : présence et ancienneté de peinture, parquet vitrifié, moquette… ;
–ameublement : présence et ancienneté de meubles en panneaux de particules ;
–ventilation et habitudes d’aération : ventilation mécanique contrôlée (VMC), grilles d’aération, fréquence et durée d’ouverture des fenêtres… ;
–humidité du domicile : tâches d’humidité, de moisissures, infiltration, odeur de moisi ;
–activités de bricolage : type (peinture, collage…) et fréquence ;
–activités d’entretien : fréquence d’utilisation d’aérosols, passage de la serpillère… ;
–tabagisme : présence d’un fumeur régulier au domicile, quantité moyenne de cigarettes fumées par jour.
Évaluation des concentrations domestiques annuelles de polluants chimiques dans la cohorte
Au regard des données de la littérature quant aux effets respiratoires et/ou allergiques, des concentrations des polluants retrouvées dans les logements investigués et des informations recueillies dans les questionnaires, la reconstitution de l’exposition domestique de l’ensemble des participants de la cohorte a été ciblée sur le formaldéhyde, le toluène et le NO2.
Des modèles prédictifs ont été établis en combinant, par une approche statistique (régression linéaire), les concentrations domestiques annuelles (moyenne des concentrations saisonnières issues de mesures réalisées en saison froide : entre octobre et mars et en saison chaude : entre avril et septembre) aux déterminants des concentrations recueillis par questionnaires (sources intérieures et extérieures, paramètres d’aération). La qualité de l’ajustement des modèles aux données a été évaluée par la vérification de l’hypothèse d’homoscédasticité (égalité des variances), l’analyse des résidus, l’étude de multicolinéarité et l’analyse de corrélation entre les concentrations observées et prédites. La qualité de la modélisation a été jugée par l’estimation du coefficient de détermination (R2). Enfin, une validation interne des modèles par une technique de validation croisée de type Jackknife a aussi été réalisée 8. Ces modèles ont été appliqués à l’ensemble des logements de la cohorte afin de reconstituer l’exposition domestique précoce (au cours de la première année de vie) de chacun des enfants de la cohorte Paris 9,10,11.
Analyses statistiques
L’exploitation statistique a été conduite avec les logiciels Stata® (version SE 17.0) et R® (version 4.2.1, www.R-project.org).
Analyses descriptives
La normalité des distributions des concentrations de polluants a été évaluée par le test de Shapiro-Wilk et par la méthode graphique de la droite de Henry. Les transformations appropriées ont été réalisées.
La variabilité des concentrations des polluants entre les visites a été évaluée à l’aide du calcul du rapport de la variance intra-logement sur la variance inter-logement et du coefficient de corrélation intra-classe (CCI) par un modèle linéaire mixte.
Les concentrations saisonnières ont été calculées et comparées par les tests de Student ou Wilcoxon appariés. Les concentrations saisonnières ont été moyennées afin de définir des concentrations domestiques annuelles. La corrélation entre les concentrations annuelles des polluants a été évaluée par le test de Spearman.
Analyses étiologiques
Les associations entre l’exposition domestique annuelle aux polluants ciblés et la morbidité respiratoire ont été quantifiées par des régressions logistiques ajustées sur les facteurs de confusion et/ou de modification potentiels identifiés dans la littérature : antécédents parentaux d’allergie (asthme, rhinite allergique ou eczéma), origine géographique des parents, niveau socio-économique du foyer, sexe, fratrie, allaitement au sein, garde en crèche, exposition prénatale et postnatale à la fumée de tabac environnementale, présence d’animaux à poils, signes d’humidité dans le logement, survenue d’un événement stressant dans la famille (divorce, licenciement des parents, deuil ou problème de santé dans la famille).
L’effet modificateur du sexe, du niveau socio-économique et des antécédents parentaux d’allergie a été évalué.
Résultats
Caractéristiques des familles et de leurs logements
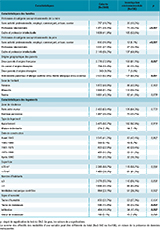
Par rapport aux autres familles de la cohorte, celles participant à l’investigation environnementale avaient un niveau socio-économique plus élevé, les parents étaient plus souvent d’origine française et souffraient davantage d’allergies. Ils rapportaient davantage de signes d’humidité (infiltration, tache de moisissure), dans leur logement. Aucune différence de sexe, fratrie, zone de résidence et type de logement n’était observée (tableau 1).
Les enfants pour lesquels l’exposition aux trois polluants a été reconstituée et les événements sanitaires étaient disponibles (N=2 914) ne différaient des autres enfants de la cohorte que par l’origine géographique et le niveau socio-économique des parents.
 Agrandir l'image
Agrandir l'imageMorbidité respiratoire des nourrissons de la cohorte
Au cours de la première année de vie, 43,2% des enfants ont souffert d’au moins une infection des voies respiratoires basses et la moitié d’entre eux (47,8%) ont sifflé simultanément. Les parents ont déclaré que leur enfant avait une toux sèche nocturne pour 14,7% d’entre eux.
Concentrations domestiques des polluants chimiques mesurés dans l’investigation environnementale (tableau 2)
 Agrandir l'image
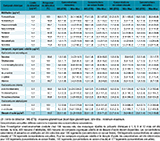
Agrandir l'imageLes fréquences de détection des aldéhydes oscillaient entre 74,4% (acroléine) et 100% (formaldéhyde). Les concentrations en formaldéhyde, hexanal, pentanal, butyraldéhyde et benzaldéhyde étaient plus élevées en saison chaude qu’en saison froide alors que les concentrations en propionaldéhyde étaient plus élevées en saison froide. La variabilité entre les visites était supérieure à la variabilité entre les logements, la saison contribuant à la variabilité entre les visites, entre 1,2 et 19,8%. Les CCI variaient entre 0,22 et 0,66. Les concentrations annuelles de formaldéhyde oscillaient entre 6,6 et 66,0 µg/m3 avec une concentration moyenne de 19,8 (écart-type géométrique : 1,6) µg/m3.
Chacun des COV recherchés était détecté dans plus de 85% des échantillons. Les concentrations en benzène, éthylbenzène et tétrachloroéthylène étaient plus élevées en saison froide qu’en saison chaude. Selon le composé, la saison contribuait à la variabilité entre les visites, entre 0,2 et 27,5%. Les CCI variaient entre 0,17 et 0,61. Les concentrations annuelles les plus élevées étaient observées pour le toluène, avec une concentration maximale de 195,4 µg/m3 et une concentration moyenne de 19,0 (1,7) µg/m3.
À l’exception d’un échantillon, le NO2 était toujours détecté. La saison contribuait à 0,14% de la variabilité entre les visites, le CCI ajusté sur la saison était égal à 0,40. Les concentrations domestiques annuelles en NO2 variaient entre 10,3 et 56,6 µg/m3, et la concentration moyenne était égale à 23,8 (1,4) µg/m3.
Les composés d’une même famille de polluants chimiques étaient fortement corrélés entre eux (figure 1).
 Agrandir l'image
Agrandir l'imageModélisation des concentrations domestiques annuelles de polluants chimiques (figure 2)
 Agrandir l'image
Agrandir l'imagePour le formaldéhyde, le modèle multivarié expliquait 31,9% de la variabilité des concentrations domestiques annuelles. Les concentrations étaient plus élevées en présence de sources de formaldéhyde, et d’autant plus si elles étaient récentes : parquet vitrifié, stratifié, flottant, peinture, panneaux de particules. Les concentrations tendaient à être plus élevées dans les logements d’une superficie égale ou supérieure à 70 m2, et de plus de trois occupants. La présence de double vitrage était significativement associée à des concentrations plus élevées. Les concentrations tendaient à diminuer avec le temps d’aération du logement.
Pour le toluène (R2=21,3%), la présence d’une peinture datant de moins d’un an dans la chambre de l’enfant tendait à augmenter ses concentrations. Les activités de bricolage réalisées dans le logement tendaient à majorer les concentrations, tout comme l’absence de chauffage au gaz. Aucune relation n’était obtenue avec la présence d’un garage attenant ou d’un parking communicant. Les logements situés dans les deux premiers étages d’un bâtiment avaient des concentrations plus élevées. La présence de grilles d’aération majorait les concentrations, alors qu’une augmentation du temps d’aération les diminuait.
Pour le NO2 (R2=38,4%), les concentrations étaient significativement plus élevées dans les logements donnant sur rue et situés aux deux premiers étages du bâtiment. L’utilisation de gaz pour la cuisson ou le chauffage du logement majorait les concentrations, et une tendance à l’augmentation des concentrations était observée avec le tabagisme. Les concentrations étaient plus faibles dans des logements de plus de 70 m2 que dans les autres logements. La présence d’une hotte quant à elle diminuait les concentrations. La présence d’une VMC, un temps d’aération du logement long tendaient à abaisser les concentrations, et la présence de double vitrage diminuait significativement les concentrations.
Exposition domestique précoce aux polluants chimiques
La moyenne géométrique (écart-type) de l’exposition précoce au formaldéhyde, toluène et NO2 de chacun des enfants de la cohorte était estimée à : 18,7 (1,3), 17,3 (1,2) et 23,5 (1,2) µg/m3.
Associations avec la morbidité respiratoire (tableau 3)
 Agrandir l'image
Agrandir l'imageAucune association avec le NO2 et le toluène n’était retrouvée alors que l’exposition à des niveaux élevés en formaldéhyde augmentait significativement la survenue des infections des voies respiratoires basses et des infections sifflantes au cours de la première année de vie. Ainsi, pour une augmentation de 10 μg/m3 de l’exposition précoce au formaldéhyde, les odds ratio ajustés (ORa) et intervalles de confiance à 95% (IC95%) étaient respectivement de 1,23 (IC95%: [1,04-1,45]) et 1,38 [1,12-1,71].
Une association positive était également retrouvée entre le formaldéhyde et la toux sèche nocturne. Cette relation n’était retrouvée que chez les enfants n’ayant pas d’antécédents parentaux d’allergie. Une augmentation de 10 μg/m3 de formaldéhyde majorait la survenue d’une toux sèche nocturne de 74% (1,74: [1,23-2,47]).
Aucun effet modificateur du sexe et du niveau socio-économique n’a été identifié.
Discussion
Ces travaux ont permis de documenter l’exposition domestique des polluants chimiques, d’élaborer des modèles prédictifs des concentrations domestiques annuelles de formaldéhyde, toluène et NO2 et d’évaluer l’impact de l’exposition domestique précoce à ces trois polluants sur la santé respiratoire du nourrisson. Seule l’exposition au formaldéhyde est associée aux infections des voies respiratoires basses et à la toux sèche nocturne.
En raison des coûts et des problèmes logistiques et techniques, les mesurages environnementaux ne peuvent être réalisés à large échelle et sont souvent limités à des sous-populations. L’originalité de ce travail est d’avoir eu recours à la modélisation pour évaluer l’exposition domestique aux polluants chimiques des enfants de la cohorte. À partir de mesurages répétés sur une année, à des saisons distinctes, un niveau annuel d’exposition a été calculé, afin de s’affranchir de la variabilité intra-logement. La confrontation des données de mesurages aux données des questionnaires a permis d’établir des modèles prédictifs. Les facteurs retrouvés associés aux concentrations sont cohérents avec la littérature quant aux données d’émission 12 et aux déterminants préalablement identifiés 13,14. Néanmoins, un potentiel biais de classement ne peut être exclu. En effet, ces modèles ont des performances relativement modestes mais proches de précédents modèles 15.
Les niveaux estimés de formaldéhyde (médiane d’environ 19 µg/m3) sont comparables aux données de la première Campagne nationale logements (CNL1, 2003-2005) 16. Les niveaux estimés de toluène plus élevés dans la cohorte Paris (17,1 µg/m3 versus 12,2 µg/m3 dans la CNL1) peuvent s’expliquer par le contexte urbain et les activités de bricolage plus fréquentes des familles de la cohorte. Si pour le toluène, les concentrations étaient inférieures aux valeurs guides de l’air intérieur (VGAI) à long terme de l’Anses 17, pour le NO2 plus des trois quarts des participants étaient exposés à des niveaux dépassant la VGAI du NO2 (20 µg/m3) 18. Concernant le formaldéhyde, une concentration supérieure à 100 µg/m3 (VGAI à court terme 19) a été relevée lors d’une mesure dans un logement, et plus des trois quarts des enfants étaient exposés à des niveaux annuels dépassant la valeur réglementaire de 10 µg/m3, à compter de 2023 20. Les résultats de la CNL2, actuellement en cours, permettront d’évaluer l’évolution des concentrations domestiques en polluants.
Les résultats de la cohorte Paris suggèrent qu’il n’existe pas de relation entre l’exposition domestique précoce au toluène, au NO2 et la survenue des infections des voies respiratoires basses et la toux sèche nocturne, mais qu’un effet de l’exposition domestique au formaldéhyde existe. Ces associations sont à mettre en relation avec la fenêtre d’exposition considérée (première année de vie), les niveaux estimés, la réactivité des composés chimiques, les sources et les activités réalisées dans le logement.
L’absence d’association avec le toluène peut s’expliquer par les faibles niveaux estimés. En effet, une relation avec l’asthme, chez l’enfant de 6 mois à 3 ans, avait été rapportée pour des niveaux plus élevés (>100 µg/m3) 21.
Pour le NO2, aucune association n’a été identifiée, en accord avec de précédentes études 5,22. Le NO2 est l’un des polluants pour lequel une hétérogénéité des niveaux est observée au sein du logement, les niveaux étant généralement plus élevés dans la cuisine, à proximité des sources de combustion. Du fait de l’éloignement des sources directes d’émission et de la réactivité du polluant sur les surfaces, les niveaux sont certainement plus faibles dans la chambre de l’enfant. Néanmoins, les niveaux recueillis dans la chambre de l’enfant, au cours de ses premiers mois de vie sont certainement plus le reflet de son exposition personnelle, étant donné le temps qu’il passe dans sa chambre. L’absence d’association de l’exposition précoce au toluène et au NO2 avec les symptômes respiratoires est toutefois à considérer avec prudence. En effet, dans notre étude, les erreurs de classement non différentielles ne peuvent être exclues, étant donné la mesure de l’exposition par modélisation. À l’inverse de ces deux polluants dont les niveaux fluctuent au cours du temps, des associations ont été retrouvées pour le formaldéhyde dont les niveaux sont plus conditionnés, non pas par des sources discontinues, mais continues, et dont les concentrations ne diffèrent pas entre les pièces (cuisine, salon, chambre) de logements parisiens 13. Les associations obtenues pour ce polluant semblent robustes car elles sont également observées en utilisant d’autres approches tenant compte de l’incertitude des estimations (analyse conjointe bayésienne 9,10,23) et sans l’ajout de co-polluants (NO2 et toluène) 9,10. L’exposition au formaldéhyde majore la survenue des infections des voies respiratoires basses, d’autant plus si elles sont sifflantes (infections sévères 24). L’exposition au formaldéhyde est aussi positivement associée à la toux sèche nocturne chez les enfants sans antécédents parentaux d’allergie. Ces résultats sont conformes aux données de la littérature 22,25. L’effet de l’exposition chimique chez les enfants ayant des antécédents parentaux d’allergie pourrait être masqué par le poids des allergènes. En effet, des facteurs de risque environnementaux de toux distincts ont été identifiés dans les deux groupes d’enfants, avec et sans antécédents parentaux d’allergie 10.
Les associations retrouvées sont biologiquement plausibles. Le formaldéhyde par ses propriétés irritantes peut affecter l’épithélium bronchique, et cette action pourrait être d’autant plus importante chez les nourrissons, chez qui la muqueuse épithéliale est particulièrement irritable. Des études expérimentales ont montré que le formaldéhyde pouvait induire des lésions de l’épithélium, modifier l’activité mucociliaire, le flux du mucus et conduire même à une mucostase et ciliostase. Le formaldéhyde pourrait inhiber la clairance mucociliaire, augmenter la perméabilité de l’épithélium respiratoire et faciliter la pénétration de virus 26. Il pourrait aussi activer le récepteur TRPA1 et déclencher une réponse tussive 27.
En conclusion, ces travaux apportent des informations utiles aux pouvoirs publics car nécessaires à l’évaluation et à la gestion des éventuels risques sanitaires. En effet, ils ont permis d’identifier les déterminants des concentrations intérieures de polluants chimiques. Des relations entre les concentrations domestiques et les sources continues (présence et ancienneté des meubles en panneaux de particules…), les sources discontinues (combustion) ont clairement été mises en évidence, tout comme les paramètres de ventilation et de confinement (temps d’aération, présence de grilles d’aération) conditionnant l’entrée ou la sortie du polluant selon son origine dominante, intérieure ou extérieure.
Les résultats concernant les effets sanitaires du formaldéhyde devraient inciter à la parcimonie vis-à-vis de l’utilisation de matériaux en bois aggloméré et de la réalisation de travaux de rénovation pendant la période périnatale et/ou la petite enfance.
Remerciements
Merci aux familles de la cohorte Paris.
Merci à Dominique Viguier, Chrystèle Grouas, Mariane Bijou, Chimène Yimier pour leur soutien logistique.
Merci aux ingénieurs et aux techniciens du Service parisien de santé environnementale : Yvon Le Moullec, Valérie Bex-Capelle,
Sophie Barral, Anne-Marie Laurent, Anne Daniel, Viviane Herviou, Laurence Cheutin, Cécile Pignon, Sandrine Carrat, Sandrine Gonçalves,
Valérie Cochet et Olivier Garret.
Merci aux stagiaires qui ont participé aux visites aux domiciles et/ou à l’exploitation des données : Bertrand Détaint, Clémence Fillol,
Blandine Vacquier, Fabienne Wachet, Jennifer Cosson, Amandine Jacquet, Morgane Bachelot, Aurélie Mathieu, Joan Julia, Pierre
Engel, Hoby Razafimbelo et Charles Persoz.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Financement
L’investigation environnementale de la cohorte Paris a bénéficié d’un soutien financier de l’Anses (anciennement Agence française de sécurité sanitaire de l’environnement et du travail) dans le cadre de l’appel à projets de recherche 2002 « Environnement et Santé ». Elle a fait aussi l’objet d’un soutien financier de Santé publique France (anciennement Institut de veille sanitaire) au titre de la préparation de la cohorte nationale Elfe. Céline Roda a bénéficié d’une bourse de thèse de doctorat (2008-2011) cofinancée par l’Agence de la transition écologique (Ademe) et le Centre scientifique et technique du bâtiment (CSTB).




