Objectif Sida Zéro : comment un projet territorial fédérateur a contribué à la baisse de 40% des découvertes de VIH sur les Alpes-Maritimes en quatre ans ?
// Objectif Sida Zéro: How a federating local project has contributed to a 40% reduction of new HIV diagnoses in the Alpes-Maritimes region over four years?
Résumé
Introduction –
Le département des Alpes-Maritimes est l’un des départements les plus affectés par l’épidémie de VIH en France. Il a connu une augmentation de 54% des diagnostics entre 2010 et 2014. Cet article décrit les actions portées par le Corevih Paca-Est et les acteurs territoriaux, dont la création du projet fédérateur « Objectif Sida Zéro » (OSZ), afin d’accélérer la lutte contre une situation épidémiologique préoccupante.
Matériel-méthodes –
Partant d’une méthodologie en mode projet avec une approche par population clé, les actions d’OSZ ont porté dès 2016 sur le déploiement de la prophylaxie pré-exposition (PrEP), l’amélioration du lien au soin et la réduction du délai de mise sous traitement. Les professionnels de premiers recours ont été formés à la prévention diversifiée (recours au préservatif, au dépistage et aux traitements préventifs et curatifs) et le recueil des indicateurs épidémiologiques a été optimisé.
Résultats –
Depuis 2015, le nombre de nouveaux diagnostics annuels a chuté de 40% pour atteindre en 2018 un taux de 107 cas par million d’habitants (IC95%: [93-122]). La baisse est très prononcée chez les personnes nées en France, notamment chez les hommes ayant des relations sexuelles avec des hommes (HSH) (-61%), mais ne semble pas concerner les personnes nées à l’étranger, notamment les femmes.
Discussion-conclusion –
L’initiation du traitement antirétroviral dès le diagnostic, recommandée fin 2013, la promotion de la prévention diversifiée dès 2015, et les actions d’OSZ ont contribué à une forte diminution des nouveaux diagnostics VIH, notamment parmi les HSH nés en France. Les efforts doivent cependant s’intensifier concernant les personnes nées à l’étranger exposées au VIH. La poursuite d’actions concertées à un niveau local, l’inclusion de nouveaux partenaires (laboratoires de biologie médicale, pharmacies, communautés professionnelles territoriales de santé etc.) et l’estimation régulière de l’épidémie non diagnostiquée sont autant de leviers nécessaires pour atteindre l’objectif de zéro nouvelle contamination d’ici 2030.
Abstract
Introduction –
The French department of Alpes-Maritimes is among the worst affected in the country by the HIV epidemic. Between 2010 and 2014, the area experienced a 54% increase in new diagnoses. This article describes the scheme led by “Corevih PACA-Est” and local partners, notably the implementation of the federating project “Objectif Sida Zéro” (OSZ), which is directly aimed at tackling the concerning epidemiological situation.
Methods –
Based on a project-mode methodology with a key-population approach, the actions led by OSZ since 2016 have focused on the deployment of pre-exposure prophylaxis (PrEP), improving contact with care and reducing treatment initiation delay. Primary healthcare professionals received training in combined prevention and the collection of epidemiological indicators was improved.
Results –
Since 2015, the annual number of newly diagnosed cases has fallen by 40% to reach 107 cases per million inhabitants (95%IC: [93-122]) in 2018. The decrease mainly concerns persons born in France, in particular among men who have sex with men (MSM), but does not seem to apply to foreigners, notably women.
Conclusion –
In France, the 2013 recommendation to start antiretroviral therapy at diagnosis, the 2015 promotion of diversified prevention and the actions of OZS since 2016 have contributed to a substantial decrease in the number of new diagnosed HIV infections, notably among MSM born in France. However, the programme must be reinforced regarding people born outside of France who are exposed to HIV. Continued local concerted action, inclusion of new partners (medical laboratories, chemists, local community health professionals, etc.) and regular updates of the estimated undiagnosed epidemic are the levers required to reach zero new HIV infections by 2030.
Introduction
Les 200 villes les plus touchées au monde par l’épidémie de VIH/Sida concentrent plus d’un quart des 35 millions de personnes vivant avec le virus (PVVIH). En France, 75% des personnes non diagnostiquées résident dans 26 départements regroupant 9 des 10 plus grandes villes françaises 1. Ces territoires urbanisés, qui concentrent les populations les plus exposées et offrent une large gamme d’infrastructures de prévention, constituent des acteurs de première ligne dans la lutte contre le VIH. Dans ce contexte, cette dernière s’est renforcée depuis le 1er décembre 2014 par l’adhésion de 350 maires à la déclaration de Paris 2. Les villes signataires forment ainsi le réseau des « Fast Track Cities » (FTC) de « villes ou territoires sans sida » ayant pour objectifs l’obtention des 3x90 de l’Onusida d’ici 2020 et des 3x95 d’ici 2030. Parmi elles, une forte baisse de l’incidence du VIH est d’ores et déjà observée à San Francisco et Londres, notamment chez les hommes ayant des relations sexuelles avec d’autres hommes (HSH) 3,4.
En France, l’objectif d’atteindre zéro nouvelle contamination s’inscrit dans la stratégie nationale de santé sexuelle (SNSS) élaborée en 2017 et dont l’ambition était d’atteindre les 3x95 dès 2020 5. Les comités de coordination de la lutte contre l’infection par le VIH et les IST (Corevih) sont des instances de santé publique et de démocratie sanitaire chargées de coordonner les professionnels de santé et les associations de malades et d’usagers du système de santé. Elles ont pour objectif d’élaborer et mettre en œuvre au niveau régional et territorial les actions permettant d’atteindre les objectifs fixés par la SNSS.
Parmi les départements français, celui des Alpes-Maritimes a connu de 2010 à 2014 une augmentation de 54% des nouveaux diagnostics VIH (142 à 219) (figure 1). Le taux de découvertes de séropositivité en 2014 était alors de 202 par million d’habitants (intervalle de confiance à 95%, IC95%: [186-218]), soit le plus élevé en France métropolitaine après les départements de la région Île-de-France (244 par million d’habitants, IC95%: [221-268]) 6. Les nouveaux diagnostics ont principalement concerné les personnes de 25-49 ans (70%) et l’accroissement a été bien plus prononcé chez les hommes (+62%) que chez les femmes (+30%). Le mode de transmission majoritaire était par rapports sexuels entre hommes (58%) chez des personnes principalement nées en France (81%). Le stade de découverte de l’infection était tardif (CD4<200/mm3) dans près d’un quart des cas (24%) (Santé publique France, données DO VIH Alpes-Maritimes au 31 mars 2019, communication personnelle). Le nombre de personnes ignorant leur séropositivité dans le département des Alpes-Maritimes a d’autre part été estimé à 545 [405-694] en 2013 et les HSH représentaient plus de la moitié de l’épidémie non diagnostiquée du département (330 [220-510]) 7.
 Agrandir l'image
Agrandir l'imageDans un contexte, où les deux derniers objectifs de la cascade de soins (3x95) ont été respectivement atteints en 2015 et 2018 dans les Alpes-Maritimes (figure 2), cet article vise à décrire les actions entreprises via le projet territorial « Objectif Sida Zéro » (OSZ) afin d’améliorer une situation épidémiologique locale particulièrement préoccupante et de répondre au premier objectif de l’Onusida et de la SNSS.
 Agrandir l'image
Agrandir l'imageMatériel et Méthodes
À la suite de Paris 8, à l’origine de l’initiative des « Villes sans sida », le Corevih Provence-Alpes-Côte-d’Azur Est a lancé, le 1er décembre 2016, son propre projet « Objectif Sida Zéro : Nice et les Alpes-Maritimes s’engagent ! ». L’objectif principal était de diminuer de 30% le nombre de nouveaux diagnostics VIH à l’horizon 2020. Afin d’atteindre cet objectif, des facteurs de succès ont été identifiés : une méthodologie en mode projet, décloisonnée et innovante, où chaque acteur est reconnu dans son rôle et son expertise, est mobilisée autour d’une vision commune. Les actions ont été priorisées en se basant sur un diagnostic territorial (tableau), incitant à consolider et élargir les partenariats, à décliner les actions par populations clés (HSH et personnes originaires d’un pays de forte endémie du VIH, personnes vulnérables : détenus, migrants, personnes en situation de prostitution, usagers de drogues injectables). Les actions priorisées dès 2016 portaient sur l’élargissement de l’offre de prophylaxie pré-exposition (PrEP), l’amélioration du lien aux soins et du délai de mise sous traitement antirétroviral des personnes nouvellement diagnostiquées, la cartographie de l’offre de soins sur le territoire et sa connaissance par les publics cibles, les professionnels de santé et les acteurs médico-sociaux. Des actions pérennes dans le temps devaient permettre de former les professionnels de soins primaires à la prévention diversifiée, d’améliorer et structurer le recueil des indicateurs épidémiologiques et de suivi de projet. Enfin l’engagement politique devant accompagner ce projet s’est traduit par un travail auprès des acteurs politiques pour engager la ville de Nice dans l’initiative FTC.
 Agrandir l'image
Agrandir l'imageRésultats
Coordination et déploiement de l’offre de PrEP
Dès janvier 2016, date de remboursement de la PrEP par l’Assurance maladie, les premières consultations spécialisées ont été créées au CHU de Nice, centre participant au préalable à l’essai Ipergay 9. L’offre a ensuite été rapidement étendue, grâce à la mise en place d’une convention partenariale entre le CHU et le CeGIDD 06 (Centre gratuit d’information, de dépistage et de diagnostic des infections par les virus de l’immunodéficience humaine, des hépatites virales et des infections sexuellement transmissibles) pour l’ouverture d’une consultation PrEP en centre-ville en horaires décalés, associée à un accompagnement communautaire. Une consultation communautaire a été ouverte dans le même temps dans les locaux de l’association Aides. Les médecins infectiologues ont été sensibilisés à une orientation systématique en consultation PrEP de tout HSH pris en charge pour un traitement post-exposition. Des actions de communication vers les publics cibles ont été initiées notamment sur les réseaux sociaux et les applications de rencontre HSH : création d’un compte Dr PrEP sur Grindr (1) tenu par un infectiologue du CHU de Nice dès janvier 2016 et achat de bannières sponsorisées sur Hornet (2) à partir de novembre 2018. Ce déploiement précoce et diffus de la PrEP sur le territoire Paca-Est (Provence-Alpes-Côte d’Azur-Est) a permis d’atteindre une file active de 557 patients entre le 1er janvier 2016 et 1er septembre 2019 d’après les données de remboursement de la Direction régionale du service médical Paca. Au deuxième semestre 2018, rapporté à la population des 15 ans et plus, le département des Alpes-Maritimes se classe en 5e position parmi ceux réalisant le plus d’initiations de PrEP 10 (figure 3). D’après la méthode de calcul utilisée dans l’essai Ipergay, nous estimons que plus de 40 contaminations ont pu ainsi être évitées dès 2018 grâce à ce déploiement large et rapide de la PrEP sur le territoire Paca-Est.
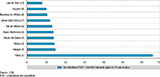 Agrandir l'image
Agrandir l'imageAmélioration de l’accès au traitement antirétroviral et de la rétention dans le système de soins
Pour conserver un niveau élevé de lien au soin, des réunions de concertation pluridisciplinaires ont lieu chaque semaine afin de garantir la meilleure prise en charge possible des patients les plus complexes. Des requêtes de recherche des perdus de vue permettent en parallèle d’optimiser le retour et le maintien dans le soin des PVVIH. En 2016, les actions initiées ont eu également pour objectif d’optimiser le lien au soin initial des patients nouvellement diagnostiqués en créant une procédure d’accès rapide au soin et au traitement antirétroviral (ARV) appelée « navigation », associant médecins de premier recours, laboratoires d’analyses médicales, équipes soignantes hospitalières et acteurs médico-sociaux. La navigation repose sur une ligne téléphonique dédiée et disponible pour les professionnels de santé et acteurs communautaires afin de proposer un rendez-vous initial dans les 48 heures suivant le diagnostic. Ainsi la proportion des nouvelles PVVIH diagnostiquées initiant leur traitement dans un délai d’un mois suivant la date du diagnostic est passée de 61% entre 2013 et 2015 à 82% entre 2016 et 2018 (données non présentées).
Communiquer sur les stratégies de prévention et les ressources en santé sexuelle du territoire
La communication envers le grand public pour faire connaître les différentes stratégies de prévention existantes et les moyens d’en bénéficier a été optimisée par la création d’un site Internet interactif sur le modèle de Do it London 11 : www.objectifsidazero.org. Il reprend en page d’accueil les outils de la prévention diversifiée : le dépistage, le préservatif, la PrEP, le traitement post-exposition, la bonne observance d’un traitement antirétroviral et les questions liées à sa santé sexuelle. À chaque item est liée une page dédiée associant les informations essentielles à connaître et une cartographie géolocalisant les structures d’accueil et de prise en charge sur le territoire Paca-Est. Les structures identifiées sur la carte bénéficient d’une fiche pratique reprenant l’ensemble des offres de santé disponibles ; les horaires d’ouverture ; et les modalités de prise de rendez-vous avec un renvoi sur une plateforme dédiée ouverte au public lorsqu’ils ne peuvent être pris en ligne. Objectifsidazero.org est le socle sur lequel renvoient les communications digitales ciblées, initiées sur des applications de rencontres et les réseaux sociaux. Parmi les stratégies, celle sur le dépistage du VIH est de loin la plus consultée avec 42% de visites.
Recueil et suivi des indicateurs
Un recueil de données (de surveillance, médico-administratives et médicales) et de leur source a été réalisé afin que leur triangulation permette un suivi des indicateurs et un ajustement des actions qui en découlent. Les données proviennent des organismes nationaux, de leurs sites régionaux et départementaux ou ont été produites localement (tableau).
Le Corevih a optimisé l’organisation et le circuit de la déclaration obligatoire (DO) du VIH, dématérialisée en 2016, désormais sous la responsabilité d’un référent chargé de l’exhaustivité, du contrôle de qualité et de la saisie des données. Cette procédure a permis d’atteindre en 2017 une exhaustivité de la déclaration par le biologiste et le clinicien de 90%, alors que la moyenne nationale était de 57% 12. Parallèlement, une sensibilisation auprès des laboratoires biomédicaux de ville et des CeGIDD a permis de désigner un référent de la DO dans chaque structure.
Sur la période 2015-2018, le profil des personnes diagnostiquées reste inchangé : individus âgés pour la plupart de 25-49 ans (64%), hommes surreprésentés (79%) dont 57% sont des HSH majoritairement nés en France (72%). Le nombre de nouveaux diagnostics annuels a chuté de 40% en quatre ans, passant de 192 à 116 (figure 1). Le taux de découvertes de 107 cas [93-122] par million d’habitants en 2018 est ainsi historiquement bas pour les Alpes-Maritimes si l’on considère les 10 dernières années. Chez les HSH, cette baisse est particulièrement prononcée chez ceux nés en France (-48%) tandis qu’une stabilité est observée chez ceux nés à l’étranger. D’une manière générale, la baisse des découvertes de séropositivité VIH est faible chez les personnes nées à l’étranger quelle que soit leur orientation sexuelle (-19%) par rapport à celles nées en France (-52%). Les infections diagnostiquées à un stade précoce représentent un tiers des diagnostics, proportion stable depuis 2010 (Santé publique France, données DO VIH Alpes-Maritimes au 31 mars 2019, communication personnelle).
Discussion
Les outils de prévention diversifiée comme le TasP (Treatment as Prevention) et la PrEP prise en charge par l’Assurance maladie en janvier 2016, peuvent avoir contribué en 2018 à un fléchissement de l’épidémie en France (-7%) 12. Cette baisse des nouveaux diagnostics à l’échelle nationale est néanmoins le résultat d’un cumul d’incidences régionales ou territoriales aux tendances très contrastées 12,13,14. Il convient donc de prendre en compte les spécificités territoriales pour expliquer la diminution des nouveaux diagnostics.
Cette baisse de 40% en quatre ans dans les Alpes-Maritimes est la plus forte enregistrée parmi les villes françaises du réseau FTC (Paris : -16% ; Lyon : -34% ; Montpellier : -31%) 15. Elle a principalement concerné les HSH nés en France. La concomitance temporelle à un déploiement proactif de la PrEP ciblé vers cette population très exposée en France et particulièrement à Nice 16 suggère un lien très probable entre ces deux événements, à l’instar des projets similaires portés par les principales grandes villes « sans Sida » (San Francisco, Londres, Amsterdam, Sidney, Paris…) 3,17. Ce projet territorial a ainsi permis de prendre le pas sur les disparités infra-nationales existantes d’accès à la PrEP en France (45% des usagers résident en Île-de-France, un quart à Paris en 2018) 10. L’effet TasP participe aussi à cette baisse des diagnostics grâce au bon contrôle virologique des PVVIH suivies dans le département (figure 2).
Comme au niveau national, les personnes nées à l’étranger (notamment les HSH) ont été celles chez qui la diminution des découvertes n’est pas encore amorcée dans les Alpes-Maritimes (figure 1). Ces personnes qui acquièrent en majorité l’infection en France représentent une part importante de l’épidémie 18. Des parcours de vie variés font de ce groupe à risque une mosaïque de populations, cumulant des situations de vulnérabilités qui pourraient expliquer qu’elles soient plus difficiles à atteindre. Les outils de prévention comme la PrEP ou le dépistage répété du VIH sont aussi moins connus et implémentés dans ces populations exposées.
L’actualisation récente de l’épidémie non diagnostiquée, permet d’estimer à 350 [261-432] 19 le nombre de personnes ignorant leur infection dans les Alpes-Maritimes en 2018. Cette réévaluation par une nouvelle méthode permet ainsi d’estimer à 93% le premier palier de la cascade de soins du VIH, c’est-à-dire la part des personnes connaissant leur diagnostic parmi celles vivant avec le VIH.
Afin de dépasser le premier palier de « 95% », il est urgent de maintenir les actions d’accompagnement d’accès au droit et au soin des personnes nées à l’étranger (consultations médicales dédiées avec prise en charge globale de la santé sexuelle, équipes mobiles de dépistage, médiation, supports de communication adaptés). Bien que son niveau soit relativement élevé dans les Alpes-Maritimes (Santé publique France, données LaboVIH 2010-2018 Alpes-Maritimes au 2 août 2019, communication personnelle), il est tout aussi nécessaire d’intensifier le dépistage du VIH, d’en diversifier son offre et d’en faciliter son accès, tout en assurant un déploiement large de la PrEP dans l’ensemble des groupes les plus exposés, notamment chez les hétérosexuels hommes et femmes et les HSH nés à l’étranger. Les HSH résidant en province sont aussi moins bien informés et ont un accès plus restreint à la PrEP 20 ; 96% de ces usagers sont des HSH, contre seulement 2% de personnes originaires d’Afrique subsaharienne en 2018 21.
La communication sur les stratégies de prévention diversifiée du VIH doit être amplifiée au même titre que l’offre de soins. Les campagnes doivent s’adresser au grand public, mais aussi aux populations cibles comme aux professionnels de soins primaires. Un partenariat avec les collectivités territoriales depuis 2016 a permis d’obtenir des subventions pour l’organisation des actions de dépistage ainsi que de la gratuité sur de l’affichage publicitaire dans les lieux publics. Dans cette dynamique, la ville de Nice a rejoint fin 2018 l’initiative FTC permettant d’apporter un soutien politique indispensable. Depuis 2018, des financements pharmaceutiques privés sont venus compléter ces subventions publiques.
Pour relever le défi d’arrêter l’épidémie d’ici 2030 les nouvelles actions du projet OSZ portent sur l’implication de structures de santé de proximité, afin qu’elles deviennent des points d’accès pour la prise en charge de la santé sexuelle :
(i) accès facilité au dépistage du VIH en laboratoire de ville, en lien avec l’Assurance maladie et l’association « Vers Paris sans Sida », via le projet pilote « Au labo sans ordo », permettant à tous les assurés sociaux depuis le 1er juillet 2019 d’être testés sans avance de frais, sans rendez-vous et sans ordonnance dans les Alpes-Maritimes et à Paris 22 ;
(ii) inscription de la santé sexuelle dans les projets de santé des communautés professionnelles territoriale de santé (CPTS), afin d’améliorer le parcours de soins des populations du département situées en zone de faible densité médicale (arrière-pays) ou dans des quartiers « politique de la ville ». Ce rapprochement avec les CPTS permet d’informer et de former les professionnels médicaux et médico-sociaux à la primo-prescription de la PrEP en ville et, plus globalement, sur les outils de prévention diversifiée du VIH, des hépatites et des infections sexuellement transmissibles (IST). Il permet également de faciliter les partenariats entre des maisons de santé de territoires isolés et le CHU de Nice pour le développement de téléconsultations ;
(iii) inclusion des pharmacies d’officine comme porte d’entrée pour le grand public afin d’obtenir des informations en santé sexuelle et élargir l’offre de dépistage : formation des pharmaciens, développement du test rapide d’orientation diagnostic (Trod) VIH et expérimentation sur la délivrance de kit d’urgence du traitement post-exposition (TPE) en officine ;
(iv) développement d’un partenariat avec l’office français de l’immigration et de l’intégration (OFII) pour les étrangers en instance d’obtention d’un titre de séjour, la permanence d’accès aux soins de santé (PASS), les consultations du voyageur et les associations communautaires pour un déploiement de la PrEP chez les migrants installés ;
(v) généralisation du service de « navigation » à l’ensemble de ces structures afin d’organiser les parcours de soins des nouveaux patients diagnostiqués et de limiter le risque de perdus de vue.
Conclusion
La diminution des découvertes de VIH de 40% en quatre ans dans les Alpes-Maritimes est probablement lié, à l’instar d’autres projets de villes sans sida 10,17, à la capacité d’un territoire à évaluer la situation épidémique locale et à mobiliser les acteurs et les moyens nécessaires pour atteindre les objectifs fixés par le diagnostic territorial. De 2015 à 2018 cette baisse, qui a principalement concerné les HSH nés en France (figure 1), montre que les stratégies entreprises leur ont essentiellement profité. Après avoir atteint les 3x90 dès 2018, la mobilisation d’autres ressources territoriales, la poursuite de la diversification de l’accès au dépistage, l’élargissement de l’offre de PrEP et son déploiement à d’autres publics cibles (migrants, personnes transgenres, en situation de prostitution, hétérosexuels multipartenaires) sont autant de leviers que le projet OSZ est en train d’activer pour atteindre et maintenir les objectifs des 3x95 de l’Onusida et de la SNSS. Une collaboration étroite avec les agences sanitaires et scientifiques (Santé publique France, Inserm, Assurance maladie, etc.) et des moyens garantissant une actualisation à échéance régulière de l’estimation locale de l’épidémie non diagnostiquée 7 par population cible sont à présent indispensables pour piloter efficacement de telles actions et atteindre l’objectif de zéro nouvelle contamination sur ce territoire d’ici 2030.
Remerciements
Nos remerciements vont à Virginie Supervie pour la transmission de l’estimation actualisée de l’épidémie non diagnostiquée dans les Alpes-Maritimes et de son expertise pour le calcul du premier objectif ; à France Lert pour la relecture constructive de cet article ; à Florence Lot, Françoise Cazein et Laurence Pascal pour la transmission de données à l’échelle départementale et à Esaïe Marshall, Valérie Potard, Sophie Grabar et Dominique Costagliola pour le retour d’informations clinico-épidémiologiques du Corevih Paca-Est issu de la cohorte ANRS CO4 FHDH.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Financement
Le projet Objectif Sida Zéro reçoit le soutien financier de Gilead.
Références
journees-nationales/larochelle-2019-presentations
20141201_Paris_Declaration_en.pdf
uk/government/news/hiv-in-the-uk-towards-zero-hiv-transmissions-by-2030
cartographie_focus_paca_vsupervie.pdf
docrestreint.api/2342/0ba7df7894fa753f6f786806c3da031b76831abc/pdf/presentation_de_fast-track_cities_
francais_02_22_2021.pdf
publiquefrance.fr/maladies-et-traumatismes/infections-sexuellement-transmissibles/vih-sida/documents/rapport-synthese/rapport-prevagay-2015.-enquete-de-seroprevalence-du-vih-menee-aupres-des-hommes-ayant-des-relations-sexuelles-avec-des-hommes-frequentant-les-lieux
Citer cet article
2021_17_2.html




