Caractéristiques des hospitalisations avec diagnostic de grippe, France métropolitaine, 2017-2018
// Characteristics of hospitalizations with influenza diagnosis, metropolitan France, 2017-2018
Résumé
Introduction –
Une étude portant sur les saisons 2012 à 2017 a montré que la surveillance de la grippe saisonnière en France ne permettait pas de mesurer de façon complète l’impact des épidémies sur le système hospitalier. Il était préconisé de réaliser une analyse annuelle systématique des séjours hospitaliers à partir du programme de médicalisation des systèmes d’information (PMSI) pour fournir rétrospectivement une analyse, stratifiée sur l’âge, de l’impact de l’épidémie sur le système hospitalier.
Matériels et méthodes –
Tous les séjours hospitaliers survenus en France métropolitaine entre le 1er juillet 2017 et le 30 juin 2018 avec un diagnostic de grippe (code CIM-10 J09 à J11) en diagnostic principal, relié ou associé ont été extraits du PMSI. Les taux d’hospitalisation par tranche d’âge des patients, la proportion de passage en service de réanimation, la létalité et la durée de séjour ont été décrits et comparés aux quatre saisons grippales antérieures. Des seuils d’intensité épidémique ont été déterminés pour chaque tranche d’âge et chaque saison.
Résultats –
Durant la saison grippale 2017-2018, 44 750 séjours hospitaliers avec diagnostic de grippe ont été identifiés. Deux pics épidémiques sont survenus, le premier touchant particulièrement les jeunes et le deuxième les 40-79 ans, suscitant un taux d’hospitalisation supérieur à la moyenne des quatre saisons précédentes. La proportion d’hospitalisations avec passage en réanimation (10%), la létalité (5,8%), les durées moyennes de séjour (8,6 jours) étaient proches de celles des saisons précédentes.
Conclusion –
Si la surveillance en temps réel est indispensable pour suivre l’évolution de l’épidémie et sa sévérité, la mise en perspective à partir du PMSI est nécessaire pour dresser un bilan plus complet de l’impact sur le système de soin hospitalier.
Abstract
Introduction –
A study on influenza seasons from 2012-2013 to 2016-2017 showed that surveillance of seasonal influenza in France did not fully measure the impact of epidemics on the hospital system. It was recommended to conduct a systematic annual analysis of hospital stays from the Medicalized Information Systems Program (Programme de médicalisation des systèmes d’information – PMSI) to retrospectively provide an age-stratified analysis of the impact of the epidemic on the hospital system.
Materials and methods –
All hospital stays that occurred in metropolitan France between 1 July 2017 and 30 June 2018 with a flu diagnosis (ICD-10 code J09 to J11) as the main, related or associated diagnosis were extracted from the PMSI. Hospitalization rates by patient age group, proportion of admission in intensive care unit, lethality and length of stay were described and compared to the previous four influenza seasons. Epidemic intensity thresholds were determined for each age group and season.
Results –
During the 2017-2018 influenza season, 44,750 hospital stays with influenza diagnosis were identified. Two epidemic peaks occurred, the first affected mostly young people and the second 40-79 year-olds, causing a hospitalization rate higher than the average of the previous 4 seasons. The proportion of hospitalizations with admission in intensive care (10%), lethality (5.8%), average length of stay (8.6 days) were close to those of previous seasons.
Conclusion –
If real-time surveillance is essential for the follow-up of the epidemic and its severity, the perspective given by the PMSI is necessary to have a complete picture of the impact of the epidemic on the hospital care system.
Introduction
La surveillance de la grippe saisonnière en France repose sur plusieurs sources de données : le réseau SOS Médecins et le réseau Sentinelles en médecine ambulatoire, les hospitalisations après passage aux urgences au sein du réseau OSCOUR® ainsi que la surveillance des cas graves admis en réanimation.
Le bilan de la saison grippale 2017-2018 fait à partir de ces données a été publié dans un précédent BEH 1. Il a montré que la saison était caractérisée par une incidence modérée des cas de grippe en ambulatoire mais aussi, a contrario, par une forte incidence d’hospitalisations après passage aux urgences et d’admissions en réanimation avec diagnostic de grippe. De plus, il y a eu une circulation successive de deux sous-types grippaux, A(H1N1)pdm09 au début de la saison et B-Yamagata en fin de saison.
Une analyse des données des hospitalisations pour grippe fournies par le programme de médicalisation du système d’information (PMSI) portant sur les saisons grippales de 2012 à 2017 2 a identifié cette source de données comme complémentaire aux données issues des systèmes de surveillance « en temps réel ». Cet article présente les principales caractéristiques des hospitalisations pour grippe en France métropolitaine pendant la saison 2017-2018 à partir des données du PMSI.
Matériel et méthodes
Source des données
Les données d’hospitalisations pour grippe sont issues du PMSI et disponibles dans le Système national des données de santé (SNDS) six mois après la sortie du patient. Au sein des établissements de santé, les diagnostics des pathologies prises en charge durant chaque séjour sont codés selon la 10e révision de la classification internationale des maladies (CIM-10). Selon les diagnostics, les actes chirurgicaux effectués durant les hospitalisations et l’âge des patients, les séjours sont regroupés en groupements homogènes de malades (GHM).
Tous les séjours hospitaliers en France métropolitaine survenus du 01 juillet 2017 au 30 juin 2018 avec un code grippe (code CIM-10 J09 à J11) en diagnostic principal, relié ou associé ont été extraits pour l’étude.
La Commission nationale de l’informatique et des libertés (Cnil) a délivré une autorisation d’extraction et d’exploitation des données (n°2017-305) à Santé publique France.
Définitions
Un seul séjour a été sélectionné par patient selon l’algorithme suivant de priorité décroissante : sélection du séjour avec passage en réanimation, séjour avec décès, séjour classé dans un GHM de gravité le plus élevé et enfin, séjour le plus ancien si les autres critères n’étaient pas discriminants. La priorité a été donnée aux séjours avec passage en réanimation car la publication de V. de Lauzun et coll. 2, qui devait initialement se focaliser sur ces séjours, a été élargie secondairement à tous les séjours. Comme cet article est en continuité de cette publication, le même algorithme a été conservé.
Les regroupements de GHM utilisés dans ces analyses (grippe de sévérité modérée, grippe de sévérité élevée, détresse respiratoire, autres pathologies respiratoires, autres GHM) ont été décrits dans la publication portant sur la période 2012-2017 2.
Les séjours dont la durée était supérieure à 60 jours ont été exclus des analyses de la durée de séjour.
Analyses
Les analyses ont porté sur les séjours en France métropolitaine pendant la saison grippale, soit entre la semaine 45 de 2017 et la semaine 15 de 2018.
Les taux d’hospitalisation pour grippe de la saison 2017-2018 ont été calculés en utilisant les estimations démographiques de la France métropolitaine de l’année 2018 fournies par l’Institut national de la statistique et des études économiques (Insee).
Le nombre d’hospitalisations, les taux d’hospitalisations totales et avec passage en réanimation, la proportion d’admissions en réanimation, la distribution des séjours par GHM, la létalité (proportion) et la durée moyenne de séjour ont été calculés pour la saison 2017-2018 et comparés aux quatre dernières saisons (2013-2017).
Des seuils d’intensité épidémique par tranche d’âge ont été déterminés grâce à la méthode « moving epidemic method » (MEM) 3. Cette méthode a été appliquée aux taux d’hospitalisations hebdomadaires des cinq saisons grippales de 2012 à 2017 (semaine 45 à semaine 20 pour chaque saison) considérées comme « période d’apprentissage » pour la détermination des seuils. Pour chaque tranche d’âge, un seuil pré-épidémique, des seuils d’intensité épidémique croissants (basés sur les intervalles de confiance de 50%, 90% et 95%) et un seuil post-épidémique ont été calculés. Ces seuils ont été ensuite appliqués aux taux d’hospitalisation de la saison 2017-2018.
Les analyses ont été réalisées à partir des logiciels Excel® et R version 3.4.2.
Résultats
Population d’étude
Entre juillet 2017 et juin 2018 et après retrait des séjours multiples, 46 245 patients ont été hospitalisés en France métropolitaine. Parmi ces patients, 44 750 (97%) ont été admis durant la saison grippale.
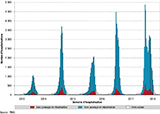
Deux pics successifs ont été observés, avec 4 700 hospitalisations en semaine 52 de 2017 et 3 100 hospitalisations en semaine 8 de 2018. Ceci donne un aspect atypique à la courbe épidémique par rapport aux saisons précédentes (figure 1).
 Agrandir l'image
Agrandir l'imageDistribution des hospitalisations par âge
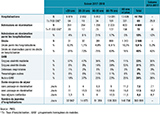
Le nombre de patients hospitalisés pour grippe pendant la saison 2017-2018 était plus élevé que ceux des quatre saisons précédentes 2. Au cours de la saison grippale 2017-2018, les tranches d’âge les plus touchées étaient les 80 ans et plus (331/100 000 habitants), les 60-79 ans (101/100 000 habitants) et les moins de 20 ans (69/100 000 habitants) (tableau). Les taux d’hospitalisation pour chaque tranche d’âge étaient plus élevés que lors des saisons précédentes, à l’exception de la tranche d’âge des 80 ans et plus dont le taux d’hospitalisation était plus élevé en 2016-2017 (figure 2).
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'imageIntensité épidémique par tranche d’âge
La représentation graphique des seuils d’intensité épidémique par tranche d’âge montre deux périodes d’intensité élevée touchant les 0 à 79 ans (entre les semaines 52/2017 et 1/2018) puis les 40 à 79 ans (entre les semaines 8 et 10 de 2018) (figure 3). Cette saison contraste fortement avec les saisons précédentes, avec des intensités épidémiques plus élevées chez les moins de 20 ans en 2015-2016 et chez les 60 ans et plus en 2016-2017.
 Agrandir l'image
Agrandir l'imageAdmissions en réanimation
Le nombre d’hospitalisations avec passage en réanimation pendant la saison 2017-2018 était le plus élevé des cinq dernières saisons. Cependant, rapportées aux nombres de patients hospitalisés, les proportions d’admission en réanimation dans chaque tranche d’âge sont proches de celles observées les années précédentes 2. La proportion d’admission en réanimation était plus élevée dans les classes d’âge intermédiaires 40-79 ans (18%) par rapport aux autres classes d’âge, en particulier les 80 ans et plus (5%). Bien que cette dernière classe d’âge représente 29% de la population d’étude, elle ne compte que 13% des admissions en réanimation (figure 4).
 Agrandir l'image
Agrandir l'imageLétalité
Le nombre de patients décédés durant la saison 2017-2018 était plus élevé que ceux des quatre saisons précédentes 2. Cependant, rapportées aux hospitalisations, la létalité est proche de celles des années précédentes (5,8% vs 3% à 6 % durant les quatre saisons précédentes). Parmi les décès, 52% concernaient les 80 ans et plus (figure 4).
La proportion de décès augmentait avec l’âge, variant de 0,3% chez les moins de 20 ans à 10,3% chez les 80 ans et plus. La létalité était plus importante chez les patients ayant effectué un passage en réanimation (22%) et augmentait avec l’âge (de 5% chez les moins de 20 ans à 35% chez les 80 ans et plus). La majorité des décès ont eu lieu en réanimation, exception faite des 80 ans et plus (67% chez les moins de 80 ans vs 16% chez les 80 ans et plus).
Répartition des séjours par GHM
Parmi les séjours, 64% étaient classés dans un GHM de grippe, 12% dans un GHM de détresse respiratoire ou pneumologie autre et 24% dans d’autres GHM. Parmi les autres GHM, 20% étaient des GHM cardio-vasculaire, 14% des GHM neurologique et 10% des GHM digestif. La distribution des séjours par GHM était proche de celle des cinq saisons précédentes (tableau), avec cependant plus de GHM de grippe de sévérité élevée (31% vs 25%).
Durées de séjour et nombre de journées d’hospitalisation
Tous séjours confondus, la durée moyenne de séjour était de 8,6 jours, proche des saisons précédentes (tableau). Elle augmentait avec l’âge, variant de 3,3 jours chez les moins de 20 ans à 11,5 jours chez les 80 ans et plus. La durée de séjour était plus longue pour les séjours avec passage en réanimation (17,6 jours vs 7,6 jours hors réanimation) et, parmi ceux-ci, la durée était plus importante pour les tranches d’âge de 40 à 79 ans par rapport aux autres tranches d’âge (tableau).
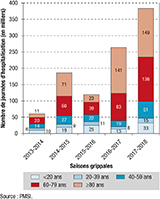
Le nombre de journées d’hospitalisation a été particulièrement élevé durant cette saison (384 000 en 2017-2018 vs 264 000 en 2016-2017, le maximum des quatre saisons précédentes) (figure 5). Par rapport à la saison précédente, on note une contribution beaucoup plus importante des moins de 20 ans (9% vs 5%) et des 40-79 ans (49% vs 38%).
 Agrandir l'image
Agrandir l'imageVariations régionales
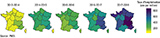
Le taux d’hospitalisation était le plus élevé durant la saison 2017-2018 dans l’Est et le Sud-Est de la France, mais également dans le Nord-Ouest (figure 5). Les taux les plus élevés étaient observés en Auvergne-Rhône-Alpes (861 hospitalisations par million d’habitants) ; Bourgogne-Franche-Comté (825 hospitalisations/million) et en Provence-Alpes-Côte d’Azur (783 hospitalisations/million). Le taux d’incidence le plus bas a été observé en Occitanie (469 hospitalisations/million). Ce gradient d’incidence était plus hétérogène que lors des saisons précédentes où le Sud-Est était particulièrement touché (figure 6).
 Agrandir l'image
Agrandir l'imageL’aspect des courbes épidémiques était également hétérogène selon les régions. Quatre régions n’ont présenté qu’un seul pic épidémique pouvant correspondre à l’un ou l’autre pic observé au niveau national. De plus, trois régions ont présenté un deuxième pic plus important que le premier.
La proportion des patients admis en réanimation parmi les patients hospitalisés était la plus élevée en Centre-Val de Loire (14%) et en Île-de-France (13%) et la plus basse en Normandie (8%).
Discussion
L’analyse des hospitalisations avec un diagnostic de grippe identifiées par le PMSI apporte un regard inédit en France sur la mesure de la sévérité des épidémies de grippe et leur impact sur le système de santé hospitalier.
La saison grippale 2017-2018 a particulièrement affecté le système de santé hospitalier avec un nombre d’hospitalisations très élevé par rapport aux saisons précédentes avec, pour corollaire, un nombre important de journées d’hospitalisation. Cet excès n’était pas associé à un pic d’hospitalisations plus élevé mais à une durée plus longue de circulation de virus grippaux.
Impact des sous-types grippaux
Lors des épidémies habituelles, la circulation de virus grippal concerne soit un virus dominant, soit une circulation concomitante de plusieurs virus. Au cours de la saison 2017-2018, la situation a été atypique avec une circulation successive de deux virus, ayant pour conséquence deux épidémies distinctes. La première épidémie provoquée par un virus A(H1N1)pdm09 a très peu touché les personnes très âgées, mais plus particulièrement les plus jeunes (en particulier les moins de 20 ans), ce qui est cohérent avec une moindre exposition des jeunes enfants au virus de la pandémie de 2009. Ce phénomène a été observé récemment chez les enfants de moins de 10 ans lors d’une épidémie à H1N1 en 2018-2019 au Canada 4. La deuxième épidémie provoquée par un virus B de lignage Yamagata a touché plutôt des populations d’âge intermédiaire (40-79 ans). Cette saison contraste fortement avec les saisons précédentes au cours desquelles avaient prédominé B-Victoria en 2015-2016, touchant les moins de 20 ans, et A(H3N2) en 2016-2017, touchant les plus de 60 ans. La représentation graphique des taux d’hospitalisation intégrant des seuils d’intensité par tranche d’âge est particulièrement démonstrative de l’impact des différents sous-types grippaux.
Critères de sévérité
Le nombre de patients hospitalisés, le nombre de décès et le nombre d’admission en réanimation lors de la saison 2017-2018 étaient les plus élevés des cinq dernières saisons grippales. Cependant, rapportées à l’effectif des patients hospitalisés, la proportion d’admission en réanimation, la létalité, la répartition dans les GHM et les durées de séjour sont proches de celles des saisons précédentes.
Comme observé durant les saisons précédentes, la proportion de patients de 80 ans et plus admis en réanimation était beaucoup plus faible que chez les 40-79 ans, avec possiblement un lien avec une sélection à l’admission en réanimation des personnes très âgées, variables selon les établissements 5. Il est également envisageable que les personnes âgées étant plus facilement hospitalisées pour grippe que les autres tranches d’âge, la proportion d’admission en réanimation soit plus faible parmi elles.
Comparaison avec les résultats des systèmes classiques de surveillance
La comparaison avec les résultats de la surveillance « en temps réel » montre une bonne concordance sur la détermination de la période épidémique et sur le premier pic épidémique. Le démarrage de l’épidémie est identifié en semaine 49 de 2017 avec les deux méthodes et la fin de l’épidémie est un peu plus tardive avec les données hospitalières du PMSI (semaine 15 vs semaine 12) 1. Cette différence peut être liée à la prise en compte, dans la détermination de la fin d’épidémie, de la surveillance en médecine ambulatoire avec un impact considéré comme modéré.
Le nombre d’hospitalisations après consultation pour grippe aux urgences (OSCOUR®) sous-estime de façon importante le nombre réel d’hospitalisations pour grippe. Cette source identifiait 9 729 patients hospitalisés, soit 22% des 44 750 patients dans le PMSI. Cette proportion est du même ordre de grandeur que les années précédentes. Les raisons de cette différence ont été analysées dans la publication 2012-2017 2.
La surveillance active des cas de grippe en réanimation a permis d’identifier 2 761 patients au cours de la saison, contre 4 689 dans le PMSI. En complément de notre analyse, l’étude Ecsir 6, croisant individuellement les patients identifiés dans les deux sources de données, a été renouvelée pour cette saison et est présentée dans l’article de M. Pivette et coll. dans ce numéro du BEH. L’exhaustivité du recueil a été estimée à 54% pour les établissements participant à la surveillance et à 78% pour le PMSI. Cette surveillance ne reflète pas l’impact chez les 80 ans et plus qui sont moins admis en réanimation et qui décèdent majoritairement hors de réanimation.
Le taux d’hospitalisation avec diagnostic de grippe de 69/100 000 habitants est du même ordre de grandeur que le taux estimé aux États-Unis (65/100 000 en 2018-2019) sur des établissements sentinelles couvrant 9% de la population américaine 7.
Conclusion
Si la surveillance en temps réel est indispensable pour suivre l’évolution de l’épidémie et sa sévérité, la mise en perspective à partir du PMSI est nécessaire pour dresser un bilan plus complet de l’impact sur le système de soin hospitalier.
Pour disposer d’une vision plus complète du fardeau de la grippe sur l’activité hospitalière, une étude complémentaire est actuellement en cours pour estimer l’excès d’hospitalisations pour infections respiratoires aiguës basses attribuables à la grippe.
Remerciements
Marjorie Boussac (Santé publique France).
Liens d’intérêts
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
http://portaildocumentaire.santepubliquefrance.fr/exl-php/vue-consult/spf___internet_recherche/SPF00000453




