Évolution de la consommation de tabac à l’occasion d’une grossesse en France en 2016
// Evolution of tobacco use during pregnancy in France in 2016
Résumé
Introduction –
Le tabagisme maternel durant la grossesse est un facteur de risque modifiable majeur de morbidité maternelle et fœtale. Peu d’études se sont intéressées de manière distincte aux caractéristiques des femmes qui réduisaient leur consommation au cours de la grossesse sans pouvoir l’arrêter complétement. Les objectifs étaient de décrire les facteurs associés aux comportements d’arrêt et de réduction du tabac pendant la grossesse et leurs disparités régionales.
Méthode –
Les analyses reposent sur les données de l’Enquête nationale périnatale (ENP) de 2016. Il s’agit d’un échantillon représentatif des naissances pour l’année. La population d’étude était composée de 12 399 femmes majeures ayant accouché d’un enfant vivant (dont 652 dans les départements et régions d’Outre-mer). Les caractéristiques associées à une réduction de la consommation de tabac (inférieure à 50% : R<50% ou supérieure à 50% : R≥50%) comparée à un arrêt ont été analysées par régression logistique multinomiale chez les fumeuses.
Résultats –
En 2016, 30,0% des femmes fumaient avant grossesse. Parmi elles, 45,8% ont arrêté de fumer avant le 3e trimestre, 37,2% ont divisé par 2 leur consommation (R≥50%) et 16,9% ont peu diminué leur consommation (R<50%). Elles étaient 16,2% à fumer au 3e trimestre. Ces proportions variaient selon le nombre de cigarettes avant grossesse. Les caractéristiques sociodémographiques étaient moins favorables pour les femmes diminuant peu leur consommation au cours de la grossesse, et la multiparité était associée à une diminution du tabac plutôt qu’à un arrêt. Des disparités régionales étaient observées.
Conclusion –
Le contexte sociodémographique, la quantité de cigarettes fumées avant grossesse et la région apparaissent comme des éléments importants à prendre en compte pour identifier les femmes les plus à risque de continuer à fumer durant la grossesse.
Abstract
Introduction –
Maternal smoking during pregnancy is a major modifiable risk factor for maternal and fetal morbidity. Few studies have focused on the characteristics of women who cut down their consumption during pregnancy without being able to completely stop. Our objectives were to describe the factors associated with smoking cessation and reduction behaviors during pregnancy and their regional disparities.
Method –
Our analyses are based on data from the 2016 National Perinatal Survey, a national representative sample of births for the year. Our study population consisted of 12,399 adult women who gave birth to a live child (including 652 in overseas territories). The characteristics associated with smoking reduction (R<50% or R≥50%) compared to cessation were analysed by multinomial logistic regression among smokers.
Results –
In 2016, 30.0% of women smoked before pregnancy. Among them, 45.8% stopped smoking before the 3rd trimester, 37.2% reduced their consumption by two (R≥50%) and 16.9% decreased their consumption (R<50%). They were 16.2% to smoke in the 3rd trimester. These proportions varied according to the number of cigarettes before pregnancy. Sociodemographic characteristics were less favorable for women who reduced only slightly their consumption during pregnancy, and multiparity was associated with a decrease in smoking rather than a cessation. Regional disparities were observed.
Conclusion –
The socio-demographic context, the amount of cigarettes smoked before pregnancy, and the region of delivery appeared to be important elements to consider in identifying the women most at risk of continuing smoking during pregnancy.
Introduction
Le tabagisme maternel durant la grossesse est un facteur de risque modifiable majeur de morbidité maternelle (placenta prævia, grossesse extra-utérine, fausse couche et pré-éclampsie) et fœtale (faible poids à la naissance, naissance prématurée et mortalité périnatale) 1. L’état des lieux du tabagisme chez les femmes enceintes en France est dressé notamment à partir des Enquêtes nationales périnatales (ENP) et de la cohorte Elfe, ainsi que d’autres enquêtes réalisées localement 2,3,4. Ces données montrent que la prévalence du tabagisme durant la grossesse reste élevée en comparaison des taux observés dans d’autres pays européens 5, et aucune amélioration n’a été observée depuis 2010 6. Ainsi, en 2016, la prévalence était de 16,2% en France 7. Les dernières estimations pour l’Angleterre et les pays du Nord étaient comprises entre 5% et 10% 8,9. Plusieurs revues de la littérature internationale ont décrit les facteurs associés au statut tabagique pendant la grossesse 10,11,12,13. Mais globalement, peu d’études se sont intéressées de manière spécifique aux femmes qui réduisaient leur consommation au cours de la grossesse sans pouvoir l’arrêter complètement 14. Pourtant, des études montrent qu’un arrêt durant le 1er trimestre réduit significativement les conséquences délétères sur l’enfant 15. De plus, l’existence d’un effet dose de la consommation de tabac, notamment sur le poids de l’enfant 4, suggère que toute réduction, en l’absence d’un arrêt, peut être bénéfique pour le fœtus.
Ainsi, une meilleure connaissance des habitudes tabagiques des mères est essentielle pour identifier les femmes pour lesquelles des actions de prévention seraient nécessaires. De même, il apparaît important d’identifier les territoires particulièrement concernés par ce problème de santé publique. En effet, selon une étude française réalisée en population générale 16, des disparités régionales ont été observées dans les consommations tabagiques mais, à ce jour, peu de données existent spécifiquement chez les femmes enceintes.
Nos objectifs étaient de décrire les facteurs associés, en particulier les caractéristiques maternelles, le contexte de la grossesse et la région, aux comportements d’arrêt et de réduction du tabac durant la grossesse.
Méthode
Sources de données
Les données proviennent de l’ENP menée en France en 2016. Il s’agit d’un échantillon représentatif de toutes les naissances sur l’année 7. Les données ont été recueillies sur une semaine dans les maternités publiques ou privées ayant accepté de participer (n=513/517). Toutes les mères ayant accouché d’un enfant âgé d’au moins 22 semaines d’aménorrhée ou pesant au moins 500 grammes étaient éligibles.
Données collectées
Les données étaient recueillies par entretien passé en face à face en suite de couches à la maternité et/ou dans le dossier médical de la mère. L’entretien permettait de recueillir les caractéristiques sociodémographiques des femmes, leurs comportements avant et pendant la grossesse, notamment le tabagisme, et le déroulement de la surveillance prénatale. Les données issues du dossier médical étaient, entre autres, les antécédents maternels, le déroulement de l’accouchement et l’état de santé de l’enfant à la naissance. Les principales raisons de non-participation à l’enquête étaient un refus de la part de la mère, un problème de langue ou la sortie de la maternité avant le passage de l’enquêteur. Les femmes n’ont pas été sollicitées si elles étaient mineures ou en cas d’accouchement sous X, d’interruption médicale de grossesse (IMG), de naissance d’un enfant mort-né ou de problèmes importants de santé de la mère ou de l’enfant. Les caractéristiques des femmes incluses ont été précédemment décrites 7.
Critères de sélection
Pour cette étude, ont été sélectionnées les femmes majeures ayant accouché en France d’au moins un enfant vivant et ayant participé à l’entretien. Le taux de non-réponse s’élevait à 9,0%. Ainsi, 12 416 femmes ont été retenues, parmi lesquelles seulement 17 (dont 15 en métropole) n’ont pas complété les questions relatives à la consommation de tabac. En conséquence, notre échantillon était composé de 12 399 femmes, dont 11 747 ayant accouché en métropole et 652 dans un département ou une région d’outre-mer (DROM).
Variables
Le statut tabagique des mères a été défini à partir des quatre questions : « Fumiez-vous juste avant votre grossesse (sans compter les cigarettes électroniques) ? », « Si oui, combien de cigarettes fumiez-vous en moyenne par jour ? », « Si non, aviez-vous arrêté de fumer en prévision de cette grossesse ? » et « Au 3e trimestre de la grossesse, combien de cigarettes fumiez-vous en moyenne par jour (sans compter les cigarettes électroniques) ? ». Ainsi, quatre profils tabagiques ont été identifiés : 1/ les femmes non fumeuses (N=8 203, dont 187 ayant déclaré avoir arrêté de fumer en prévision de leur grossesse) ; 2/ les femmes qui ont arrêté de fumer durant la grossesse (≥1 cigarette/jour avant grossesse et aucune cigarette/jour au 3e trimestre) (N=1 602) ; les femmes qui ont continué de fumer au 3e trimestre, incluant 3/ celles divisant au moins par 2 leur nombre de cigarettes (R≥50% : réduction≥50%) (N=1 302) et 4/ celles réduisant faiblement, ne modifiant pas ou augmentant leur consommation (R<50% : réduction<50%) au cours de la grossesse (N=591). Cette évolution correspondait au rapport [nombre de cigarettes au 3e trimestre–nombre de cigarettes avant la grossesse] / nombre de cigarettes avant la grossesse)*100.
L’attention portée par les professionnels au tabagisme maternel pendant le suivi de la grossesse a été approchée par deux items : « Pendant votre grossesse, un professionnel vous a-t-il interrogé sur votre consommation de tabac ? » et « Des conseils vous ont-ils été donnés pour arrêter ? ».
Les caractéristiques maternelles suivantes ont été étudiées : âge, pays de naissance, parité, niveau d’études, activité professionnelle en fin de grossesse, revenu mensuel moyen du ménage et réaction à la découverte de la grossesse. Un indice individuel de précarité sociale validé 17 a été calculé en combinant les variables « Ne pas vivre en couple », « RSA/prime d’activité dans le ménage », « Être assurée par la CMU, l’AME ou ne pas avoir d’assurance sociale » et « Ne pas avoir de logement personnel ». Cet indice s’étend de la valeur 0 pour « non défavorisé » à 4 pour « très défavorisé ». Les antécédents obstétricaux pathologiques et la consommation de cannabis pendant la grossesse ont aussi été analysés.
Analyse statistique
Du fait de la particularité du contexte dans les DROM déjà décrite précédemment 7, nous avons choisi, dans la première partie des analyses qui visaient à décrire les caractéristiques maternelles associées aux comportements d’arrêt et de réduction du tabac durant la grossesse, d’inclure uniquement les femmes ayant accouché en métropole. Pour cela, les caractéristiques maternelles ainsi que les quantités fumées en début et en fin de grossesse ont été présentées pour chacun des profils tabagiques des mères. Les associations ont été testées à l’aide des tests du Chi2 ou de Wilcoxon-Mann-Whitney (p<0,05) selon le type de variables. Puis, l’analyse a été menée uniquement chez les femmes fumant avant grossesse pour étudier les caractéristiques associées aux différents profils d’arrêt ou de réduction au cours de la grossesse. La variable d’intérêt comprenait trois catégories (R≥50%, R<50%, la modalité de référence étant « arrêt du tabac pendant la grossesse »). Un modèle de régression logistique multinomiale a donc été utilisé, dans lequel les variables d’ajustement ont été retenues a priori au vu de la littérature et en comparant plusieurs modèles potentiels. Une analyse complémentaire a consisté à intégrer dans ce modèle le nombre de cigarettes fumées avant grossesse et à tester les interactions potentielles de cette variable avec les différentes caractéristiques maternelles, pour déterminer si les caractéristiques associées aux différents profils différaient en fonction de la consommation avant grossesse.
La seconde partie des analyses, qui visaient à étudier d’éventuelles disparités régionales, a porté sur la France entière, incluant donc les DROM. Les taux bruts régionaux du tabagisme ont été présentés ainsi que les taux standardisés avant grossesse et au 3e trimestre, selon la méthode directe, sur l’âge et le niveau d’études en prenant comme référence les femmes âgées de 18-49 ans du recensement de la population 2014 18. Pour les DROM cependant, au vu des faibles effectifs, les résultats ne peuvent être présentés que de manière globale, en combinant l’ensemble des DROM, et non pour chacun des territoires. Les indicateurs estimés sont uniquement les taux bruts de fumeuses avant grossesse et au 3e trimestre, ainsi que les taux d’arrêt et de réduction.
Les analyses ont été réalisées avec le logiciel Stata 13.1®(College Station, Texas 77 845, USA).
Résultats
Prévalence de la consommation de tabac
En 2016, la prévalence de la consommation de tabac était estimée à 30,0% [29,2-30,9] avant la grossesse et à 16,2% [15,5-16,9] au 3e trimestre.
Au total, 90,7% [89,7-91,6] des femmes fumeuses déclaraient avoir modifié leur consommation de tabac au cours de leur grossesse. Ainsi, au 3e trimestre, 45,8% [44,2-47,5] ne fumaient plus et 44,9% [43,2-46,5] avaient réduit leur consommation. Aucun changement n’était observé pour les 9,3% [8,4-10,3] restantes.
Consommation avant grossesse selon les différents profils de réduction (figure 1)
Les femmes qui arrêtaient de fumer au cours de leur grossesse avaient une consommation quotidienne plus faible avant grossesse (6 cigarettes en médiane (q25-q75 : 3-10)). Concernant les profils de réduction, globalement, le nombre de cigarettes fumées par jour était diminué en moyenne de 62,2%. Plus les femmes fumaient de cigarettes avant la grossesse, plus cette baisse était importante (p<0,001). Ainsi, les mères divisant au moins par 2 leur consommation et celles réduisant peu leur consommation fumaient respectivement 15 cigarettes (q25-q75 : 10-20) et 10 cigarettes (q25-q75 : 6-15). Néanmoins, comme présenté sur la figure 1, les femmes fumant entre 10 et 15 cigarettes étaient autant à diviser au moins par 2 leur consommation (38,4%) qu’à la diminuer dans une moindre mesure (42,8%). Ces dernières étaient plus souvent multipares et avaient plus fréquemment des revenus inférieurs à 1 500 euros (données non présentées).
 Agrandir l'image
Agrandir l'imageConsommation au 3e trimestre selon les différents profils de réduction (figure 1)
Les femmes qui déclaraient avoir divisé au moins par 2 leur consommation quotidienne (R≥50% : 37,2% [35,7-38,9]) avaient une consommation médiane au 3e trimestre de 5 cigarettes/jour (q25-q75 : 3-6), et celles qui n’avaient pas ou peu modifié leur consommation (R<50% : 16,9% [15,7-18,2]) avaient une consommation médiane de 10 cigarettes/jour (q25-q75 : 5-15).
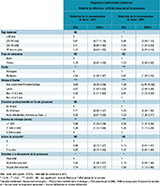
Caractéristiques associées au profil tabagique
En analyse univariée, l’ensemble des caractéristiques maternelles, excepté le pays de naissance, différait selon les profils tabagiques des femmes fumeuses (tableau 1). Par ailleurs, en plus des caractéristiques présentées dans le tableau 1, on peut noter que, parmi les femmes qui continuaient de fumer au 3e trimestre, la prévalence des antécédents obstétricaux était plus élevée (11,5% si R≥50% et 12,9% si R<50% comparé à celles arrêtant (5,4%)). Elles avaient également une consommation de cannabis durant la grossesse plus élevée (7,4% si R≥50% et 6,7% si R<50% vs 3,1% pour un arrêt).
 Agrandir l'image
Agrandir l'imageAu total, 80% des femmes incluses déclaraient avoir été interrogées par leur médecin sur leur consommation de tabac et 49% des femmes fumeuses disaient avoir reçu des conseils pour arrêter.
En multivarié, les femmes multipares ou ayant un niveau d’études ou de revenus faible avaient un risque plus élevé de réduire leur consommation (R≥50% et R<50%) que d’arrêter de fumer au cours de la grossesse (tableau 2). Parmi les femmes réduisant leur consommation, les OR étaient plus élevés chez les R<50% que chez les R≥50%, bien que certains intervalles de confiance se superposent. Par ailleurs, une réduction de la consommation (R≥50%), plutôt qu’un arrêt, était associée à un souhait de grossesse plus tardif (OR=1,34 [1,08-1,67] vs une réaction favorable à la grossesse). En revanche, celles qui réduisaient peu leur consommation (R<50%), par rapport aux femmes qui avaient arrêté de fumer, avaient entre 30 et 35 ans (OR=1,43 [1,01-2,03]), étaient femmes au foyer ou étudiantes ou ne souhaitaient pas être enceintes (OR=1,8 [1,13-2,86]). Les effets précédemment décrits ne différaient pas selon la quantité de cigarettes déclarées avant grossesse (interaction non significative).
 Agrandir l'image
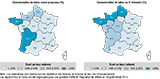
Agrandir l'imageDisparités régionales (figure 2 et tableau 3)
Les cartes présentant les taux standardisés montrent des disparités régionales aussi bien pour la consommation de tabac avant grossesse qu’au 3e trimestre. Un gradient Est-Ouest était observé pour les deux indicateurs. Les extrêmes apparaissaient en Île-de-France, qui affichait les plus bas taux de consommation avant et pendant la grossesse (inférieurs de plus de 10% par rapport à la moyenne nationale), et en Bretagne qui avait les taux les plus élevés (supérieurs de 20% à la moyenne nationale) (figure 2). En parallèle, seules 4,8% des femmes ayant accouché dans les DROM déclaraient fumer au 3e trimestre (tableau 3).
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'imageConcernant, les taux d’arrêt et de réduction présentés dans le tableau 3, il existe là aussi des disparités régionales : les arrêts pendant la grossesse étant les plus faibles dans les régions du Nord-Ouest (Pays de la Loire, Normandie et Hauts de France) et plus élevés en Occitanie, Rhône-Alpes et Île-de-France. En plus d’avoir une prévalence du tabagisme avant grossesse relativement élevée, les régions du Centre-Val de Loire et des Hauts-de-France avaient également des taux d’arrêt et de réduction faibles (tableau 3). Quant aux DROM, ils affichaient un taux d’arrêt bien supérieur (64,4%) à ceux de la métropole.
Discussion
En 2016, 16,2% [15,5-16,9] des femmes enceintes continuaient de fumer au 3e trimestre, ce qui reste un des taux les plus élevés d’Europe 5.
Différents comportements tabagiques des femmes
Alors que l’étude des différents profils de consommation de tabac des mères au cours de la grossesse peut contribuer à améliorer l’efficacité des programmes de prévention et de promotion de la santé, peu de publications antérieures se sont intéressées aux niveaux de réduction. Les proportions d’arrêt et de réduction retrouvées dans notre étude se rapprochent de celles décrites par McLane et coll. 19. Outre le fait qu’ils corroborent le lien entre le nombre de cigarettes fumées avant grossesse et l’arrêt du tabac 20, nos résultats apportent des précisions sur les femmes qui réduisent leur consommation au cours de la grossesse. Ainsi, nous montrons que si la réduction est plus forte chez les grandes fumeuses avant grossesse, l’arrêt effectif est plus fréquent chez les femmes qui fumaient en moyenne moins de 10 cigarettes/jour avant la grossesse. Ceci suggère que toute intervention en population permettant si ce n’est l’arrêt, du moins la réduction de la consommation dans la période préconceptionnelle, devrait par conséquent également favoriser l’arrêt durant la grossesse, période particulièrement propice aux messages de prévention 21. Par ailleurs, dans notre étude, les femmes fumant entre 10 et 15 cigarettes ont, à part égale, soit fortement diminué soit peu réduit, mais l’effectif de ce sous-groupe était insuffisant pour caractériser plus précisément ces femmes.
Caractéristiques des femmes continuant de fumer durant la grossesse
Les femmes continuant de fumer durant la grossesse affichaient des caractéristiques sociales et de santé globalement plus défavorables que celles qui arrêtaient de fumer. Les mères qui avaient un niveau d’études ou de revenus plus faibles tendaient plutôt à réduire leur consommation tabagique qu’à arrêter, avec des OR suggérant un gradient qui reste à confirmer. Le fait d’être multipare, âgée de 30-35 ans, étudiante ou femme au foyer ainsi que d’avoir eu une réaction négative à la découverte de la grossesse, étaient également des facteurs défavorables à l’arrêt.
La multiparité est un facteur de risque du tabagisme pendant la grossesse bien identifié et discuté dans la littérature. Il s’explique notamment par l’utilisation de la cigarette comme dérivatif au stress engendré par la pression du rôle parental 11. De plus, lorsque les enfants exposés lors de grossesses antérieures n’ont pas eu de complications notables, l’arrêt du tabac peut leur sembler moins nécessaire 22. De manière générale, les recommandations de prévention nécessitant une forte adhésion des femmes sont moins suivies chez les femmes de parité élevée 23.
Les associations avec le niveau d’études et le revenu plus faible sont également retrouvées dans la littérature. Elles s’expliquent notamment par un plus faible niveau de littératie en santé, induisant une moins bonne connaissance et compréhension des risques pour l’enfant à naître, des mesures de prévention (arrêt du tabac, prise d’acide folique…) et des dispositifs de soutien existants 12. Des études décrivent également chez ces femmes un isolement social plus fréquent, la présence d’un partenaire peu soutenant et fumeur 24, et globalement un environnement plus précaire ou plus stressant 25. Ainsi, comme le suggèrent Dejin-Karlsson et coll., le tabagisme apparaît pour ces femmes comme un moyen indispensable pour gérer un stress important. Concernant la moindre réduction parmi les femmes ne souhaitant pas être enceintes, elle concorde avec les données de la littérature 26.
Intervention des professionnels de santé
Notre étude montre également que près de 80% des femmes déclarent avoir été interrogées sur une éventuelle consommation de tabac. Ce chiffre est similaire à celui retrouvé dans une étude menée en 2015. Plus de 80% des médecins généralistes déclaraient alors aborder au moins une fois la consommation de tabac avec toutes leurs patientes enceintes 27. Cette étude ciblée sur les généralistes ne comportait cependant pas de données sur les gynécologues-obstétriciens et les sages-femmes, qui suivent une part bien plus importante des grossesses. Parallèlement, la proportion de celles qui disaient avoir reçu des conseils pour arrêter de fumer était faible. Une sous-déclaration du soutien reçu ne peut être exclue, mais ceci souligne tout de même l’existence d’une marge d’amélioration notable. Des études complémentaires sont nécessaires pour mieux décrire le type de conseils reçus et l’accompagnement de ces femmes.
Disparités régionales
Des disparités territoriales semblent exister, avec une plus forte consommation de tabac dans les régions situées à l’Ouest. L’Île-de-France affichait les taux standardisés les plus faibles, aussi bien avant grossesse qu’au 3e trimestre. Globalement, dans les DROM, la prévalence du tabagisme avant et pendant la grossesse était bien plus faible qu’en métropole, et les taux d’arrêt plus élevés. Ces disparités apparaissent cohérentes avec les données obtenues chez les femmes en âge de procréer (Baromètre santé 2016) et peuvent dépendre en partie des niveaux socioéconomiques des régions, comme cela a été montré en population générale 16. Ainsi, dans nos données, les Hauts-de-France apparaissent comme une région aux habitudes tabagiques particulièrement délétères dans un contexte social plutôt défavorable. A contrario, l’Île-de-France affiche une prévalence du tabagisme faible avant grossesse et les taux d’arrêt les plus élevés. Une autre hypothèse pourrait être l’existence de différences régionales dans l’acceptabilité sociale du tabagisme avant et pendant la grossesse. Mais cette hypothèse reste à investiguer dans le contexte de la grossesse.
Forces et limites
Les forces de cette étude reposent notamment sur l’effectif inclus, la richesse et la qualité des données. Il s’agit en effet de l’enquête par questionnaire française la plus récente portant sur un nombre aussi important de femmes enceintes. Son effectif est suffisant pour pouvoir caractériser les femmes fumeuses en fonction de leur niveau de réduction et donner des estimations régionales.
Néanmoins, quelques limites sont à souligner. Si la participation des maternités et des femmes a été forte, il reste que certaines femmes n’ont pas répondu à l’entretien. Ainsi, après comparaison avec les données de l’Insee 2016, on observe une certaine sous-représentation des femmes nées hors de France dans l’échantillon. S’agissant de consommations auto-déclarées par les mères après avoir accouché, on ne peut exclure l’existence de biais de désirabilité sociale et de mémoire concernant la quantité de cigarettes fumées. Ceci peut induire une sous-déclaration. Aucune mesure objective de la consommation de tabac n’était disponible dans l’étude (ie biomarqueurs telle la cotinine 28). On peut également noter qu’en l’absence de date d’arrêt du tabagisme avant grossesse, il est possible que toutes les femmes ayant arrêté de fumer en prévision de leur grossesse n’aient pas été identifiées. L’effectif insuffisant de ce groupe ne nous a pas permis de les caractériser. Par ailleurs, un sur-échantillonnage des femmes dans les DROM aurait permis d’obtenir des estimations pour chacun des territoires et non des estimations combinant l’ensemble des DROM.
Des études complémentaires prenant en compte la date d’arrêt exacte, les quantités fumées aux différents trimestres de grossesse, les motivations qui ont poussé la femme à un éventuel arrêt ou à une réduction de sa consommation, les obstacles rencontrés par celles qui souhaitaient arrêter et n’ont pas réussi, le comportement tabagique de l’entourage et le soutien reçu par les professionnels permettraient de compléter nos résultats.
Perspectives en termes de santé publique
Plusieurs mesures visant à réduire la consommation de tabac, et notamment chez les femmes enceintes, ont été prises ces dernières années en France. Ces mesures, mises en place dans le cadre du Plan cancer 2009-2013, ont été d’augmenter régulièrement le prix annuel moyen du paquet de cigarettes (+23,9% pour la marque la plus vendue, d’après la Direction générale des douanes et des droits indirects), d’apposer des messages sanitaires visuels sur les paquets (14 images choquantes différentes, dont une aborde la consommation durant la grossesse en représentant un fœtus), et enfin de porter à 150 euros le remboursement des traitements par substituts nicotiniques aux femmes enceintes 13.
En termes de prévention, il apparaît important de soutenir les interventions de promotion de la santé chez les jeunes femmes dès l’adolescence pour éviter l’entrée dans le tabagisme, et de soutenir les femmes fumeuses en âge de procréer dans leurs tentatives d’arrêt. En effet, comme montré par Dumas et coll. 29, il subsiste chez les femmes enceintes fumeuses un certain nombre de fausses croyances, comme le fait que le « stress » provoqué par le sevrage tabagique serait plus nocif pour l’enfant qu’une consommation modérée de tabac.
Comme le montrent nos données, la grossesse est pour la moitié des femmes fumeuses synonyme d’arrêt du tabac. Néanmoins, les données du Baromètre santé 2010 montraient que 82% des femmes qui avaient arrêté de fumer durant la grossesse reprenaient leur consommation rapidement après l’accouchement 30. Cette occasion manquée d’arrêt définitif souligne l’importance de soutenir les femmes même après la grossesse, en post-partum dans leur intérêt et celui de l’enfant, qui sera alors d’autant moins exposé au tabagisme passif.
Chez les femmes enceintes, le contexte sociodémographique et la quantité de cigarettes fumées avant grossesse apparaissent comme des éléments importants à prendre en compte pour identifier les femmes les plus à risque de continuer à fumer.




