Surveillance de la bronchiolite en France, saison 2016-2017
// Bronchiolitis surveillance in France, season 2016-17
Résumé
Cet article présente le bilan de la surveillance épidémiologique de la bronchiolite en France au cours de la saison 2016-2017.
Méthodes –
Ce bilan s’appuie sur l’analyse descriptive des données de surveillance de la bronchiolite chez les enfants de moins de 2 ans, fournies par un réseau de médecine ambulatoire (SOS Médecins), les structures d’urgence du réseau OSCOUR® ainsi que par les analyses virologiques hospitalières (RENAL) et ambulatoires (Réseau Sentinelles).
Résultats –
L’épidémie de bronchiolite a débuté mi-novembre (semaine 46-2016) en Île-de-France et dans la région Provence-Alpes-Côte d’Azur, et s’est étendue à l’ensemble de la métropole mi-décembre (semaine 50-2016). Elle a duré 15 semaines. Au total, durant la période de surveillance (semaines 41-2016 à 11-2017), SOS Médecins a enregistré plus de 9 000 recours pour bronchiolite concernant des enfants de moins de 2 ans. Les services d’urgences des établissements participant au dispositif de surveillance ont enregistré plus de 46 000 consultations pour bronchiolite dans cette même tranche d’âge, dont 38% étaient suivies d’une hospitalisation. La dynamique de l’épidémie, concomitante avec la circulation du virus respiratoire syncytial (VRS), est comparable à celle des années précédentes.
Conclusion –
L’épidémie de bronchiolite a une dynamique comparable chaque année et une intensité variable engendrant une activité soutenue pendant une durée importante dans les services d’urgences et de médecine pédiatrique.
Abstract
This article summarizes the epidemiological surveillance of bronchiolitis in France for the 2016-17 season.
Methods –
This report is based on the descriptive analysis of surveillance data for bronchiolitis in children under two years of age, provided by a network of outpatient care (SOS Médecins), emergency unit’s visits and hospitalizations for clinical bronchiolitis (OSCOUR®), virological data from hospitals (RENAL) and outpatients (Réseau Sentinelles).
Results –
The bronchiolitis epidemic started mid-November (week 46/2016) in the Ile-de-France and Provence-Alpes-Côte d’Azur regions, spread to the whole country by mid-December (week 50/2016) and lasted 15 weeks. Among children under 2 years of age, more than 9,000 had bronchiolitis consultations and more than 46,000 had an emergency unit’s visit during the bronchiolitis surveillance period (weeks 41-2016 to 11-2017), among which 38% were hospitalized. The dynamics of the outbreak followed the usual dynamics of respiratory syncytial virus (RSV) circulation and was comparable to the past epidemics.
Conclusion –
Bronchiolitis epidemic has a typical pattern each year with a variable magnitude and for a long period, producing an intensive activity in paediatrics and emergency care settings.
Introduction
La bronchiolite aiguë est une maladie respiratoire épidémique due majoritairement au virus respiratoire syncytial (VRS), qui touche environ 30% de la population des nourrissons de moins de 2 ans chaque saison hivernale en France métropolitaine 1. Les épidémies de bronchiolite des départements d’outre-mer (DOM) (Antilles, zone intertropicale hémisphère Nord et Réunion-Mayotte, zone intertropicale hémisphère Sud) ont une saisonnalité spécifique et des caractéristiques différentes de celle de la métropole. Dans la très grande majorité des cas, la bronchiolite est bénigne et évolue de manière favorable. Dans 5 à 7% des cas, la bronchiolite du nourrisson impose l’hospitalisation, voire une admission en réanimation 1. Les décès imputables à la bronchiolite aiguë chez le nourrisson sont très rares (moins de 1% des cas) 2.
La surveillance de la bronchiolite a pour objectifs la détection précoce de l’épidémie à l’échelon régional, le suivi de sa dynamique et l’estimation de sa morbidité chez les enfants âgés de moins de 2 ans dans un objectif d’adaptation de l’offre de soins. Elle s’appuie sur de nombreux réseaux partenaires en charge de la surveillance clinique et virologique et sur les Cellules d’intervention en région (Cire) de Santé publique France. Elle est coordonnée par Santé publique France depuis 2010 (dossier bronchiolite (1)).
Cet article présente le bilan de la surveillance de la bronchiolite en France au cours de la saison de surveillance 2016-2017 à partir des données épidémiologiques et virologiques de médecine ambulatoire et hospitalière.
Matériel et méthodes
La surveillance de la bronchiolite se déroule chaque année de la semaine 40 de l’année N à la semaine 15 de l’année N+1 en France métropolitaine, en Martinique, en Guadeloupe et dans les îles du Nord (Saint-Martin et Saint-Barthélemy), et au cours de l’été austral à La Réunion et Mayotte.
Sources de données
En médecine ambulatoire, 61 des 62 associations SOS Médecins de France métropolitaine ont transmis quotidiennement à Santé publique France, durant la période de surveillance, des données relatives aux consultations pour bronchiolite. En novembre 2010, une définition clinique de la bronchiolite proche de celle proposée par la conférence de consensus de 2000 3 a été adoptée par les associations SOS Médecins. Elle repose sur les critères suivants :
–âge ≤24 mois ;
–survenue au décours immédiat d’une rhinopharyngite ;
–associant une toux et une dyspnée obstructive ;
–accompagnée de sifflements et/ou râles à l’auscultation ;
–≤3 épisodes.
En milieu hospitalier, la surveillance s’appuie sur le suivi des passages aux urgences et des hospitalisations pour bronchiolite, codés J21 et dérivés, selon la Classification internationale des maladies 10e révision (CIM-10) de l’Organisation mondiale de la santé (OMS). Durant la période de surveillance, ces données ont été transmises quotidiennement à Santé publique France par environ 590 structures d’urgence hospitalières contribuant au réseau OSCOUR® (Organisation de la surveillance coordonnée des urgences), représentant environ 92% de l’ensemble des passages aux urgences en métropole (exhaustivité du réseau calculée à partir de la Statistique annuelle des établissements (SAE)).
En 2016-2017, 99% des consultations SOS Médecins avaient un diagnostic codé et 75% des passages aux urgences étaient également codés.
Les nombres totaux et les proportions (relatives au total des consultations SOS Médecins et des passages aux urgences), de diagnostics et d’hospitalisations pour bronchiolite sont présentés pour les deux sources de données.
La surveillance virologique en médecine ambulatoire est réalisée à partir des prélèvements rhinopharyngés effectués par les médecins généralistes et les pédiatres du réseau Sentinelles sur des patients répondant à la définition de syndrome grippal (personne présentant une fièvre supérieure à 39°C, d’apparition brutale, accompagnée de myalgies et de signes respiratoires). En médecine hospitalière, la surveillance est réalisée à partir des déclarations d’identification de VRS par le Réseau national des laboratoires hospitaliers (RENAL). L’analyse virologique est coordonnée par le Centre national de référence (CNR) des virus des infections respiratoires. Les données virologiques ne sont pas disponibles dans toutes les régions. Les nombres totaux de prélèvements et les taux moyens positifs pour le VRS sont présentés pour les deux sources de données.
Analyses statistique et qualitative
Le début et la fin de l’épidémie de bronchiolite (période épidémique) ont été déterminés pour chaque région à partir de méthodes statistiques et qualitatives. Le résultat des méthodes statistiques était mis à disposition des Cire chaque matin sur une application Web développée par Santé publique France, appelée Module d’analyse des données SurSaUD® et Sentinelles (application MASS) 4.
Plus spécifiquement, à partir des deux sources de données (SOS Médecins et OSCOUR®) et grâce à trois méthodes statistiques de détection d’épidémie (régression périodique, régression périodique robuste et modèle de Markov caché), un maximum de six alarmes statistiques a été généré chaque semaine et dans chaque région durant la saison 2016-2017.
Ces résultats ont été synthétisés pour produire trois niveaux d’alerte selon l’algorithme qui suit :
soit n1 le nombre d’alarmes pour OSCOUR®, n2 le nombre d’alarmes pour SOS Médecins (n1 et n2 compris entre 0 et 3) et n le nombre total d’alarmes (n1 + n2) :
–niveau "épidémique" si (n1 ≥1 et n2 ≥1) ou (n1 ≥2) ;
–niveau "pré/post-épidémique" si n=1 ;
–niveau "pas d’alerte" si n=0.
Cette approche statistique est complétée par l’analyse qualitative, par les Cire, des données régionales remontant des acteurs de terrain, en particulier les données virologiques régionales lorsqu’elles sont disponibles. Cette analyse peut conduire les Cire à modifier le niveau d’alerte régional proposé par l’application MASS. Le classement final figure dans les Points épidémiologiques régionaux disponibles sur le site de Santé publique France (2). Les résultats de ces analyses statistiques et qualitatives décrivent la diffusion spatiale et l’évolution temporelle des épidémies pour informer les Agences régionales de santé (ARS) et leur permettre ainsi d’adapter au mieux l’offre de soins.
Au niveau national, le taux de positivité du VRS parmi les prélèvements effectués a été suivi et comparé aux données de morbidité.
La période épidémique nationale a été définie comme suit :
–début de l’épidémie : une première région métropolitaine entrait en niveau « épidémique » ;
–fin de l’épidémie : toutes les régions étaient en niveau « post-épidémique » ou « pas d’alerte ».
Durant la période de surveillance, une synthèse était publiée chaque mercredi dans le « Bulletin épidémiologique bronchiolite » disponible sur le site de Santé publique France (3).
Les données (nombre de consultations, de passages et hospitalisations après passages aux urgences, sex-ratio et âge des cas) sont présentées durant la période épidémique nationale.
Les indicateurs cités plus haut ont été comparés à ceux des deux saisons de surveillance précédentes (2014-2015 et 2015-2016) pour la même période de surveillance (semaine 41 année N à semaine 11 année N+1). Seules les proportions ont été comparées graphiquement afin de s’affranchir de la variation de l’exhaustivité et de la proportion de codage, d’une année sur l’autre, des deux systèmes de surveillance.
À La Réunion, la surveillance est basée sur le suivi des passages aux urgences de l’ensemble des services de l’île (OSCOUR®). À Mayotte, la surveillance de la bronchiolite repose essentiellement sur les données d’activité du service d’urgences du Centre hospitalier de Mayotte et sur celles du réseau de médecins sentinelles. Ces données sont complétées par des données virologiques disponibles provenant des principaux centres hospitaliers 5.
Aux Antilles, la surveillance de la bronchiolite est basée sur plusieurs dispositifs : le réseau sentinelles de médecin généralistes de ville (RMS) dans les quatre territoires (Martinique, Guadeloupe, Saint-Martin et Saint-Barthélemy), l’association SOS Médecins et les urgences pédiatriques en Martinique, et le système OSCOUR® en Guadeloupe et dans les Îles du Nord. Un dispositif de surveillance ciblée des formes graves (définies comme : enfant de moins de 2 ans hospitalisé en service de réanimation pédiatrique pour bronchiolite dyspnéisante) a été mis en place en Martinique en 2016-2017 suite à l’alerte émise par le service de réanimation néonatale le 23 octobre 2016 6.
Pour la saison 2016-2017, les données n’étaient pas disponibles pour la Guyane.
Résultats
En France métropolitaine
La période de surveillance de la bronchiolite en France métropolitaine a débuté en semaine 41-2016 (10-16 octobre 2016) pour se terminer en semaine 11-2017 (13-19 mars 2017). L’épidémie a démarré en régions Île-de-France et Provence-Alpes-Côte d’Azur en semaine 46 (14-20 novembre 2016), deux semaines après la fin des vacances scolaires de la Toussaint. Elle s’est étendue à l’ensemble de la métropole en semaine 49 (5-11 décembre 2016). Elle a duré jusqu’à la semaine 8 (20-25 février 2017), soit une durée totale de l’épidémie de 15 semaines. Au niveau national, le pic a été franchi en semaine 50 (12-18 décembre 2016), juste avant les congés de Noël. Il était franchi dans l’ensemble des régions métropolitaines en semaine 2 (9-15 janvier 2017), deux semaines après les congés de Noël (figures 1 et 2).
 Agrandir l'image
Agrandir l'image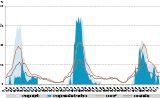 Agrandir l'image
Agrandir l'imagePendant l’épidémie, chez les enfants de moins de 2 ans, le nombre total de consultations pour bronchiolite a été de 8 019 dans les 61 associations SOS Médecins ayant participé à la surveillance, soit 8% des consultations toutes causes codées. Dans les 590 structures d’urgences ayant participé à la surveillance, le nombre total de passages pour bronchiolite a été de 44 721, soit 14% des passages totaux codés sur la même période. Parmi ceux-ci, 16 945 hospitalisations ont été rapportées, soit 30% des hospitalisations toutes causes codées. La proportion d’hospitalisations suite aux passages aux urgences pour bronchiolite était donc de 38% (16 945/44 721).
En termes de caractéristiques des cas, 67% des cas vus par SOS Médecins et 88% des cas vus aux urgences avaient moins de 1 an, et 57% des cas vus par SOS Médecins et 58% des cas vus aux urgences étaient des garçons.
Durant les trois dernières périodes de surveillance, chez les enfants de moins de 2 ans, la proportion moyenne (7%) de consultations SOS Médecins pour bronchiolite parmi les consultations toutes causes codées n’a pas varié. La proportion moyenne de passages aux urgences pour bronchiolite parmi les passages toutes causes codées a varié de 11 à 13% selon la saison.
Selon la saison de surveillance, 36 à 39% des passages aux urgences ont entrainé une hospitalisation pour bronchiolite (soit de 25 à 28% des hospitalisations toutes causes codées). Au pic épidémique, 11 à 13% des consultations SOS Médecins étaient une bronchiolite. Par ailleurs, 20 à 22% des passages aux urgences et 41 à 44% des hospitalisations étaient liés à la bronchiolite. De même, 42 à 45% des passages aux urgences pour bronchiolite étaient suivis d’une hospitalisation (tableau 1).
 Agrandir l'image
Agrandir l'imageVRS : virus respiratoire syncytial.
Concernant la surveillance virologique, la dynamique d’évolution des proportions de prélèvements positifs pour le VRS (hospitaliers et en médecine ambulatoire) a suivi les mêmes tendances épidémiques que celle des proportions de consultations SOS Médecins et de passages aux urgences pour bronchiolite (figure 2).
Durant les trois dernières périodes de surveillance, le taux moyen de positivité pour le VRS dans les prélèvements RENAL a varié de 11 à 15%, et il est passé de 3 à 13% dans les prélèvements Sentinelles. Le taux de positivité pour le VRS au pic épidémique a varié de 22 à 34% pour les prélèvements RENAL et de 14 à 35% pour les prélèvements Sentinelles (tableau 1). Aucune des caractéristiques des cas prélevés positifs (sexe et âge) n’était disponible.
Dans les départements d’outre-mer
Comme en métropole, les épidémies de bronchiolite se sont déroulées sur des périodes relativement longues.
À La Réunion, l’épidémie a été tardive et a duré 13 semaines, contre 22 semaines à Mayotte. Les recours aux urgences pour bronchiolite chez les enfants de moins de 2 ans étaient proches dans les deux îles (17% de l’ensemble des passages aux urgences pour cette tranche d’âge à La Réunion vs 19% à Mayotte). La proportion d’hospitalisations après passages aux urgences était cependant supérieure à La Réunion (52%) par rapport à Mayotte (37%). Le taux moyen de positivité pour le VRS rapporté par deux laboratoires hospitaliers était de plus de 60% de février à avril.
Aux Antilles, les épidémies ont eu des durées variables : 12 semaines en Martinique, 17 semaines à Saint-Martin, 19 semaines en Guadeloupe et 21 semaines à Saint-Barthélemy. Le nombre de cas cliniquement évocateurs de bronchiolite vus en consultation par les médecins de ville était supérieur à 1 000 en Guadeloupe (1 020) et en Martinique (1 312), contre une centaine de cas dans les Îles du Nord (120 à Saint-Martin et 100 à Saint-Barthélemy). La proportion d’hospitalisations après passage aux urgences pour bronchiolite a varié de 0% à Saint-Barthélemy à 10% à Saint-Martin, 30% en Martinique et 38% en Guadeloupe.
En Martinique, l’épidémie a été marquée par la survenue inhabituellement élevée de cas hospitalisés en service de réanimation pédiatrique. Le nombre de cas graves recensés était ainsi de 26, dont 22 avec confirmation virologique du VRS. L’âge moyen des cas graves était de 51 jours [1-353 jours]. Le taux d’incidence des cas graves de l’épidémie 2016-2017 (206 pour 10 000 cas suspects de bronchiolite) a été supérieur à celui de l’épidémie de 2012-2013 (127 pour 10 000). En Guadeloupe, à Saint-Martin et à Saint-Barthélemy, aucun cas grave de bronchiolite n’a été notifié par les services pédiatriques (tableau 2).
 Agrandir l'image
Agrandir l'imageDiscussion
En 2016-2017, l’épidémie de bronchiolite a représenté un poids important de santé publique chez les enfants de moins de 2 ans, en termes de morbidité (environ 8 000 consultations SOS Médecins et 45 000 passages aux urgences, dont 40% d’hospitalisations). L’impact de la bronchiolite a ainsi pesé durablement sur l’organisation des soins, comme cela avait été décrit dans l’agglomération nantaise de 2007 à 2012 7. En 2016-2017, les régions Île-de-France et Provence-Alpes-Côte d’Azur ont été touchées au même moment et la bronchiolite a diffusé sur l’ensemble du territoire à partir de ces deux foyers.
L’épidémie a touché majoritairement les garçons (près de 60% des cas) et les moins de 1 an (près de 58% des cas). Au pic épidémique, chez les enfants de moins de 2 ans, plus de 1 passage aux urgences sur 5 et plus de 2 hospitalisations sur 5 étaient dus à une bronchiolite. Une hospitalisation était décidée pour plus de 2 passages sur 5 pour bronchiolite.
Les données virologiques suivaient les mêmes tendances que les données de consultations, passages aux urgences et hospitalisations pour bronchiolite. Plus de 1 prélèvement respiratoire sur 4 confirmait la présence du VRS au moment du pic épidémique. Dans une étude hospitalière nationale, la part du VRS chez 1 545 cas âgés de moins de 2 ans souffrant de bronchiolite a été évaluée à 75% 1. Les données virologiques disponibles à travers la surveillance existante ne permettent pas d’évaluer correctement la part du VRS dans les bronchiolites de l’enfant de moins de 2 ans, puisqu’il s’agit de données agrégées sans mention de l’âge et du sexe.
Les caractéristiques des épidémies de bronchiolite chez les enfants de moins de 2 ans en France métropolitaine ont peu évolué sur les trois dernières périodes de surveillance, et elles ont une chronologie comparable d’une saison à l’autre. Les épidémies ont commencé début novembre, avant de légèrement fléchir pendant les vacances de la Toussaint puis de reprendre de l’intensité jusqu’aux vacances de Noël, durant lesquelles elles ont atteint leur pic d’activité. En fonction du démarrage de l’épidémie de grippe, les épidémies de grippe et de bronchiolite peuvent se chevaucher. Ceci a été observé pendant la saison 2016-2017, où l’épidémie de grippe a débuté mi-décembre 8. Il est probable que les vacances de la Toussaint freinent la transmission de la bronchiolite, ce qui peut expliquer le fléchissement de l’épidémie avant sa reprise après les vacances.
Dans les DOM, les épidémies de bronchiolite présentent des caractéristiques comparables à celle de la métropole (dynamique, durée et intensité), mais avec certaines variations dues à leur spécificité géographique. La gravité des bronchiolites ne fait pas l’objet d’une surveillance spécifique, à la différence de la grippe pour laquelle les cas graves sont surveillés en service de réanimation 8. Cependant, la Cire Antilles a mis en place en Martinique un dispositif de surveillance des formes graves dans des services de pédiatrie en 2016-2017, qui lui a permis d’estimer la gravité de l’épidémie. En comparaison de l’épidémie 2012-2013, qui avait été qualifiée de sévère, avec un taux d’incidence des cas graves de 127 pour 10 000 cas suspects de bronchiolite, l’épidémie 2016-2017 a enregistré un taux d’incidence des cas graves de 206 pour 10 000 cas suspects 6.
En 2016-2017, même si une hospitalisation pour bronchiolite a été décidée pour plus de 2 passages aux urgences sur 5, ces données ne permettent pas de caractériser la gravité et la létalité. En 2012, une analyse des données du programme de médicalisation des systèmes d’information (PMSI) a été publiée, décrivant les cas de bronchiolite ayant nécessité une hospitalisation en 2009. Le taux d’hospitalisation avait été estimé à 35,8 pour 1 000 nourrissons de moins de 1 an. La létalité était estimée à 0,08% pour l’ensemble des cas et la mortalité était de 2,6 pour 100 000 nourrissons de moins de 1 an. Les facteurs associés au décès étaient la présence d’une dysplasie broncho-pulmonaire, l’hospitalisation dans un service de soins aigus et la nécessité du recours à une assistance ventilatoire 2. Dans une autre étude menée par la Cire Pays de la Loire pour la période 2007-2012, la gravité était dépendante de l’âge (environ 25 hospitalisations pour bronchiolite à VRS pour 1 000 enfants de moins de 1 an et le double chez les moins de 3 mois) 9.
Ainsi, les limites de la surveillance mise en place sont le manque de caractérisation des cas, de leur niveau de gravité et l’absence de confirmation diagnostique des cas qui pourrait indiquer la part respective des virus responsables de la bronchiolite, et ce malgré la disponibilité de données virologiques essentiellement orientées vers les syndromes grippaux.
Cependant, les données de surveillance OSCOUR® et SOS Médecins sont complémentaires et permettent de détecter et de suivre en temps réel les épidémies de bronchiolite chaque année. Leur exhaustivité déjà très bonne (supérieure à 90% pour OSCOUR®) et les données recueillies de bonne qualité (% de codage supérieur à 70% pour OSCOUR®) sont en constante amélioration. La surveillance syndromique, même si elle est un bon proxy de la surveillance des infections à VRS chez les enfants de moins de 2 ans, doit ainsi être améliorée, notamment par la connaissance des caractéristiques des cas (âge, sexe, étiologie, gravité).
En outre, la surveillance de la bronchiolite permet de cibler les messages de prévention 10 et de contribuer à optimiser le recours au système de santé. Au niveau régional, la mise à disposition de seuils régionaux, avec notamment le niveau pré-épidémique (décisionnel pour l’organisation des soins dans les établissements) est une avancée importante depuis la saison 2016-2017. L’alerte en amont sur l’arrivée imminente de l’épidémie permet l’anticipation des éventuelles tensions et l’organisation des soins dans les services d’urgence et les services de pédiatrie, en aval des urgences et de SOS Médecins 7.
De plus, des vaccins contre le VRS, principal agent de la bronchiolite, sont actuellement en cours de développement avec une possible utilisation future chez la femme enceinte, comme cela existe pour la vaccination antigrippale des femmes enceintes pour prévenir la grippe du nourrisson 11. De ce fait, les données de morbidité des réseaux SOS Médecins et OSCOUR® et celles de virologie des réseaux Sentinelles et RENAL sont extrêmement importantes en vue de l’évaluation future de ces vaccins lorsqu’ils seront disponibles.
Remerciements
Nous remercions vivement l’ensemble des acteurs des différents réseaux pour leur implication dans la surveillance de la bronchiolite, notamment tous les médecins du réseau SOS Médecins, du réseau Sentinelles et des services d’urgences du réseau OSCOUR®, la Société française de médecine d’urgence (SFMU), la Fédération des observatoires régionaux des urgences (FEDORU) ainsi que les laboratoires hospitaliers de virologie des CHU et RENAL.




