Recours aux soins palliatifs hospitaliers des personnes décédées en 2013 en France selon leurs caractéristiques et pathologies
// Use of hospital palliative care of people deceased in 2013 in France, based on their characteristics and pathologies
Résumé
Objectifs –
Décrire les pathologies, le lieu de décès, les hospitalisations et les recours aux soins palliatifs hospitaliers (SPH) l’année précédant le décès.
Méthodes –
Les personnes couvertes par le régime général d’assurance maladie décédées en France en 2013 ont été repérées dans le Système national d’information inter-régimes de l’Assurance maladie (Sniiram) avec une sélection des informations sur leurs différents séjours hospitaliers, la présence de SPH et leur séjour en établissement d’hébergement pour personnes âgées dépendantes (Ehpad). Les pathologies ont été identifiées par des algorithmes à partir de la consommation de soins rapportée dans le Sniiram.
Résultats –
347 253 personnes ont été incluses (61% des personnes décédées en France en 2013). L’âge moyen au décès était de 77 ans. Les décès se sont produits lors d’une hospitalisation dans 60% des cas (51% en court séjour, 6% en soins de suite et réadaptation, 3% en hospitalisation à domicile) et en Ehpad dans 13% des cas. L’année précédant le décès, 84% des personnes ont été hospitalisées au moins une fois et 29% ont bénéficié de SPH avec de fortes variations selon l’âge et le sexe. En présence d’un cancer pris en charge, le recours aux SPH était de 52% (cancer du poumon 62%, cancer de la prostate 41%). En l’absence de cancer, le recours variait selon la pathologie : accident vasculaire cérébral aigu (24%), insuffisance cardiaque (17%), sclérose en plaques (23%), démence (17%).
Discussion – Conclusion –
Ce premier état des lieux doit être affiné mais il met en avant l’utilité des informations du Sniiram, qui doivent permettre d’améliorer la connaissance du parcours de soins en amont du décès et le recours aux SPH, et d’élaborer des indicateurs de suivi permettant, entre autres, d’évaluer certaines des actions développées.
Abstract
Objectives –
To describe diseases, places of death, hospitalisations, and the use of hospital palliative care (HPC) one year before death in France.
Methods –
French health insurance general scheme beneficiaries who died in 2013 were identified in the National Health Insurance Information System (SNIIRAM) with a selection of information concerning their various hospital stays, including HPC and nursing homes. Diseases were identified through algorithms from reimbursement data recorded in the SNIIRAM database.
Results –
347,253 people were included (61% of all deaths in France). The mean age of death was 77 years. Deaths occurred in hospital in 60% of cases: 51% in acute wards, 6% in rehabilitation units, 3% in hospital at home, and 13% in nursing homes. During the year preceding death, 84% of people were hospitalised at least once and 29% received HPC, with high variations depending on age and gender. In case of cancer management, the use of HPC was 52% (lung cancer 62%, prostate cancer 41%), but varied depending on the disease in the absence of cancer: acute stroke (24%), cardiovascular disease (17%), multiple sclerosis (23%), dementia (17%).
Discussion-Conclusion –
This first assessment should be refined, but it highlights the utility of data collected from Sniiram, which could contribute to improve the knowledge of the care pathway before death, as well as HPC use. This data is also useful for developing follow-up indicators to assess some of the interventions implemented, among other things.
Introduction
Les avancées techniques et scientifiques de la médecine, en améliorant la survie, font émerger la notion de maladie chronicisée, impliquant un allongement de la prise en charge. Ceci modifie la temporalité de la fin de vie, avec des soins palliatifs qui peuvent y être associés plus précocement au gré de l’évolution de la pathologie 1. De nombreux pays sont confrontés au vieillissement de leur population. En France, on estime que près d’une personne sur trois sera âgée de plus de 60 ans en 2060, contre 24% en 2013 pour 65,6 millions d’habitants 2. Ceci devrait générer une augmentation des nombres de décès, de personnes présentant des pathologies chroniques létales et de personnes requérant des soins palliatifs3. En dehors des décès soudains, trois types de trajectoires de fin de vie ont été distingués : déclin rapide (exemple : cancer en phase terminale), déclin graduel avec des épisodes de décompensation (insuffisance cardiaque) et déclin lent et progressif (démences) 4. Ainsi, la question de la fin de vie ne se résume pas aux derniers instants de la vie mais doit être considérée sur une plus longue durée, avec de nombreux recours et consommations de soins justifiés ou non et orientés vers la détresse psychologique, le traitement des symptômes présentés et le soutien aux aidants.
En France, un nouveau plan national pour le développement des soins palliatifs et l’accompagnement en fin de vie a été lancé en 2015 5. À l’issue du précédent programme national (2008-2012), des carences ont été relevées pour les lieux de la fin de vie et l’égalité d’accès aux soins palliatifs 6,7. Alors que 85% des Français souhaitent mourir chez eux, 57% étaient décédés dans un établissement hospitalier en 2013 contre 26% à domicile 8,9. Les informations disponibles sur le lieu de décès et l’estimation des besoins en soins palliatifs sont le plus souvent parcellaires et proviennent de sous-groupes déterminés selon le lieu de prise en charge, les causes de décès susceptibles de nécessiter des soins palliatifs ou, plus rarement, les diagnostics hospitaliers avant décès 10,11,12,13,14,15,16,17,18,19. C’est aussi le cas pour les recours effectifs aux soins palliatifs.
Le but de cette étude était d’explorer, sur une large population, l’apport du Système national d’information inter-régimes de l’Assurance maladie (Sniiram) pour appréhender les caractéristiques des personnes décédées en 2013, leur lieu de décès, leurs pathologies estimées par leur consommation de soins et, dans l’année précédant le décès, leurs recours aux différents types d’établissements hospitaliers et aux établissements d’hébergement pour personnes âgées dépendantes (Ehpad), avec ou sans soins palliatifs hospitaliers (SPH).
Matériel et méthodes
Population
Cette étude a porté sur l’ensemble des assurés du régime général de l’Assurance maladie en France (77% de la population française), décédés en 2013, identifiés à partir du Sniiram. Seul ce régime a été considéré car le statut vital des assurés y est systématiquement renseigné et mis à jour. Les enfants nés en 2013 ont été exclus, ainsi que les individus n’ayant pas eu au moins une consommation de soins remboursée en 2012 et 2013, nécessaire à l’identification des pathologies selon la méthode décrite ci-après.
Sources de données
Les données relatives aux assurés des différents régimes sont collectées dans le Sniiram 20, qui rassemble de façon anonyme, individualisée et exhaustive toutes les prescriptions, examens et actes remboursés sur trois ans plus l’année en cours. L’identification des médicaments et des actes médicaux est basée sur des nomenclatures. Le Sniiram ne contient pas d’information sur les résultats cliniques en relation avec les consultations, prescriptions ou examens. Néanmoins, il inclut des informations sur l’existence de certaines maladies chroniques ou affections de longue durée (ALD) qui permettent un remboursement des soins à 100%. L’ensemble de ces informations est chaîné à celles relatives aux séjours hospitaliers en court séjour (MCO), en soins de suite et de réadaptation (SSR) et en hospitalisation à domicile (HAD), fournies par le programme de médicalisation des systèmes d’information (PMSI). Le décès lors d’une hospitalisation est disponible dans le PMSI. Les ALD et les diagnostics hospitaliers sont codés selon la classification internationale des maladies, 10e révision (CIM-10). Depuis 2012, les Ehpad transmettent à l’Assurance maladie les listes de leurs résidents ; devenues exhaustives en 2013, elles sont compilées dans une base nommée Resid-ehpad. Ces informations recueillies sur 33 mois glissants peuvent être chaînées à celles relatives à leur consommation de soins remboursés, présentes dans le Sniiram. En 2013, 624 310 personnes étaient hébergées en Ehpad.
Analyse statistique
Le Sniiram contient diverses informations sociodémographiques, notamment l’âge, le sexe, la date de décès (mais pas la cause). La couverture maladie universelle complémentaire (CMUc) permet d’accéder aux soins sans avance de frais et dépassement d’honoraires. Elle était attribuée sur la base d’un montant annuel de ressources avec un plafond de 7 771 euros pour une personne seule en 2012 et 4,5 millions de personnes en bénéficiaient sur cette même période. Pour cette information, seules les personnes de moins de 60 ans ont été considérées, car les plus âgées peuvent bénéficier d’autres prestations sociales dont le niveau est supérieur au seuil d’attribution de la CMUc.
Des algorithmes identifient 13 grandes catégories et 56 groupes non exclusifs de pathologies qui ont nécessité une prise en charge repérable dans le Sniiram, soit au moins une consommation de soins remboursée dans l’année. Ils se basent sur les diagnostics en hôpital de court séjour et en psychiatrie, les diagnostics des ALD, les délivrances de médicaments spécifiques et la réalisation d’actes spécifiques 21,22.
Le recours aux soins palliatifs lors d’une hospitalisation a été repéré à l’aide du codage de soins palliatifs en diagnostic principal, associé ou relié (CIM-10), de la mention de lit dédié de soins palliatifs ou de la classification du séjour en séjour de soins palliatifs, pour le secteur MCO ; à l’aide du codage de soins palliatifs en finalité principale de prise en charge, manifestation morbide principale, affection étiologique ou diagnostic associé, ou de la classification du séjour en séjour de soins palliatifs, pour le secteur SSR ; au moyen du codage de soins palliatifs en mode de prise en charge principal, associé ou documentaire, ou en diagnostic lié à ces modes de prise en charge, pour le secteur HAD. Ce recours aux SPH a été calculé sur les 12 mois précédant le décès (hors jour du décès) et sur le total de la période (avant et lors du décès).
Les analyses des données du Sniiram ont été réalisées avec l’autorisation de la Commission nationale de l’informatique et des libertés (Cnil) et à l’aide du logiciel SAS 9.3® (associé à SAS Enterprise Guide version 4.3).
Résultats
Caractéristiques des personnes décédées
Un total de 347 253 personnes bénéficiaires du régime général décédées en 2013 a été inclus (49,7% d’hommes et 50,3% de femmes) (tableau 1). L’âge moyen au décès était de 77 ans (73 ans pour les hommes, 81 ans pour les femmes). Avant 85 ans, les personnes décédées étaient majoritairement des hommes, surtout âgés de 15 à 35 ans. Parmi les 48 328 personnes de moins de 60 ans décédées, 16% bénéficiaient de la CMUc. Cette proportion était équivalente pour les deux sexes et maximale pour les moins de 15 ans (30%). L’année précédant leur décès, 21% des personnes résidaient en Ehpad (hommes : 13% ; femmes : 29%).
Avant le décès, les pathologies cardio-neuro-vasculaires étaient celles le plus fréquemment prises en charge (56%), notamment l’insuffisance cardiaque (24%), surtout chez les femmes et aux âges élevés, et les maladies coronaires (20%), plus fréquentes chez les hommes. La fréquence de prise en charge pour un cancer était de 42% (hommes : 49%, femmes : 36%, près de 60% âgés de 55 à 74 ans), de 19% pour une démence (hommes : 13% ; femmes : 24%) et de 20% pour une maladie respiratoire chronique (hommes : 24% : femmes : 18%).
 Agrandir l'image
Agrandir l'imageLieux du décès et parcours
Le décès a eu lieu lors d’une hospitalisation pour 60% des personnes décédées (51% en MCO, 6% en SSR et 3% en HAD), en Ehpad pour 13% et dans un « autre lieu » pour 26% (voie publique, domicile, maison de retraite hors Ehpad…) (tableau 2). La part des décès en Ehpad était plus élevée pour les femmes (19% vs 7% pour les hommes). Pour les hommes, la part des décès était plus importante en MCO (55% vs 47% pour les femmes) et dans les « autres lieux » (29% vs 24%). Selon l’âge, la part des décès en Ehpad augmentait fortement à partir de 85 ans, alors que la part des décès dans les « autres lieux » culminait à 60% entre 15 et 34 ans et celle des décès en MCO à 60% entre 55 et 74 ans. La proportion de décès en SSR augmentait légèrement avec l’âge et celle de décès en HAD diminuait après 74 ans.
Les lieux de décès variaient selon la pathologie. Pour les personnes prises en charge pour un cancer, 64% décédaient en MCO, 7% en Ehpad et 16% hors hospitalisation ou Ehpad. Pour les maladies cardiovasculaires (hors cancer), les proportions de décès en Ehpad (16%) et hors hospitalisation ou Ehpad (23%) étaient plus élevées que pour l’ensemble de la population. Pour les maladies neurologiques ou dégénératives, ces proportions étaient encore plus élevées : 35% pour les décès en Ehpad et 23% pour les décès hors hospitalisation ou Ehpad.
 Agrandir l'image
Agrandir l'imageUn an avant leur décès (figure), 82% des personnes (88% des hommes et 76% des femmes) n’étaient ni hospitalisées ni résidentes en Ehpad. Puis la proportion des personnes hospitalisées un jour donné augmentait progressivement, avant une accélération dans les trois derniers mois, principalement liée à l’hospitalisation en MCO. La proportion de résidents en Ehpad était relativement stable (autour de 17%, 9% des hommes vs 24% des femmes) et diminuait légèrement dans les jours précédant le décès (13% au décès, 7% des hommes vs 19% des femmes). Près de 70% des personnes décédées en Ehpad y séjournaient déjà un an avant leur décès et près de 10% décédaient après un retour d’hospitalisation en MCO. À l’inverse, près de 10% des personnes décédées en MCO étaient en Ehpad quelques jours avant leur décès. Un peu plus de 25% des personnes n’étaient ni hospitalisées, ni en Ehpad le jour de leur décès.
 Agrandir l'image
Agrandir l'imageRecours aux soins palliatifs
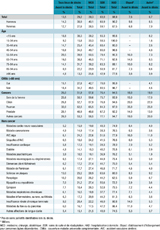
Parmi l’ensemble des personnes décédées, 29% avaient eu recours à des SPH lors du décès ou au cours de l’année précédente (tableau 3). Cette proportion variait selon le sexe (hommes : 30% ; femmes : 28%), l’âge, avec une part de 30% pour les moins de 15 ans et un pic autour de 39% entre 55 et 74 ans, et selon le bénéfice d’une CMUc (existence : 28% ; absence : 34%). En présence d’un cancer pris en charge, le recours aux SPH était de 52% (cancer du poumon 62% ; cancer de la prostate : 41%). Pour les autres pathologies et en l’absence de cancer, la proportion de recours aux SPH était de 24% pour un AVC aigu, 17% pour une insuffisance cardiaque, 23% pour une sclérose en plaques, 18% pour une maladie de Parkinson, 17% pour une démence, 16% pour une maladie respiratoire chronique et 20% pour une insuffisance rénale chronique terminale. Toutes pathologies confondues, le recours aux SPH avant le décès était de 13%. Ce recours diminuait avec l’âge et était moins fréquent en l’absence d’un cancer pris en charge. Il existait aussi des recours aux SPH avant un décès dans la catégorie « autre lieu » (7%), plus importants pour les plus âgés, en présence d’un cancer (19%) et, dans une moindre proportion, en présence d’une sclérose en plaques (9%) ou d’un AVC aigu (11%). Concernant les décès lors d’autres types d’hospitalisation en SSR ou en HAD, 35% avaient eu un recours au SPH avant le décès et 69% lors du décès. Parmi les personnes décédées en Ehpad (non dotés de soins palliatifs repérables dans le Sniiram), 8% avaient eu auparavant un recours aux SPH, surtout entre 65 et 84 ans et en présence de cancer (18%).
 Agrandir l'image
Agrandir l'imageDiscussion
Caractéristiques
Si cette étude porte sur les assurés du régime général (77% de la population), elle n’inclut que 61% des décès survenus en France. Les caractéristiques des personnes décédées du régime général sont relativement proches de celles de l’ensemble des 569 000 personnes décédées en France en 2013, avec une proportion similaire d’hommes (49,7% vs 50,5%), mais un âge moyen moins élevé (hommes : 73 ans vs 79 ans, femmes : 81 vs 85 ans) 23. En effet, les assurés du régime général sont en moyenne plus jeunes que ceux d’autres régimes. Parmi les décès non inclus, 78% concernaient des personnes de 75 ans et plus.
D’après les données du CépiDc (Centre d’épidémiologie sur les causes médicales de décès, Inserm) concernant l’ensemble de la population française, 57% des décès sont survenus en établissement hospitalier en 2013, 12% en maison de retraite, 25% au domicile et 6% sur la voie publique ou « autre lieu » 9. Ces pourcentages sont proches de ceux de notre étude avec 57% des personnes décédées à l’hôpital (MCO et SSR), 3% en HAD, 13% en Ehpad et 26% dans un « autre lieu ». Cependant, les Ehpad n’incluent pas toutes les maisons de retraite, et le déséquilibre de notre échantillon est en faveur d’une sous-estimation de la proportion des lieux de décès de ces personnes très âgées, essentiellement les Ehpad. Cette étude ne pouvait pas estimer directement la proportion de décès à domicile, mais 26% ont eu lieu en dehors d’établissements hospitaliers et d’Ehpad, donc en théorie à domicile (avec en sus les 3% de l’HAD) ou sur la voie publique. Si 85% des Français indemnes de pathologies souhaiteraient décéder à domicile, cela ne se produit que pour 43% d’entre eux dans cette étude, si l’on assimile les Ehpad et les « autres lieux » à un domicile. Cette proportion passe à 37% si l’on retranche les 6% de décès survenus sur la voie publique au niveau national. Néanmoins, la part de chacun des lieux de décès varie selon le sexe et l’âge en fonction des prévalences et de la létalité potentielle des différentes pathologies, ainsi que de leurs modes de prises en charge. La proportion des personnes décédées à domicile, selon les statistiques de décès en 2008, varie selon les pays : 13% au Canada et 53% au Mexique 10.
La fin de vie peut être associée à un contexte de polypathologie que ne peut retranscrire une unique cause initiale de décès ou un diagnostic hospitalier. Par exemple, en France, 3,4 diagnostics en moyenne sont rapportés par certificat de décès 24. Dans notre étude, les pathologies prises en charge et identifiées, plus ou moins péjoratives pour le décès, le sont à partir d’informations ayant une antériorité plus importante que celles recueillies lors du décès et ne sont pas exclusives les unes des autres. Ainsi, leur fréquence ne recoupe pas celles rapportées pour les causes principales de décès en 2013 : tumeurs (42% dans notre étude vs 29% dans les causes de décès), maladie de l’appareil circulatoire (56% vs 25%), maladies de l’appareil respiratoire (20% vs 7%), démences (19% vs 4%) 23. À l’inverse, certaines causes de décès ne figurent pas dans les pathologies retenues, car leur identification dépend des informations disponibles dans le Sniiram et d’un recours aux soins permettant leur identification, comme les maladies infectieuses ou les traumatismes. Ainsi, les proportions des pathologies peuvent différer selon les sources et méthodes utilisées.
Parmi l’ensemble des personnes décédées, 29% avaient eu un recours aux SPH lors du décès ou au cours de l’année précédente. Le recours aux SPH était plus important pour les personnes décédées en SSR et encore plus pour celles décédées en HAD. Si l’on considère l’ensemble des personnes décédées en établissements de santé, 39% avaient eu un recours aux SPH lors du décès et 44% sur l’ensemble de l’année. Ces taux constituent une première estimation du recours aux SPH en France et en établissements de santé, calculée sur une large population et pour de nombreuses pathologies, estimées à partir de la consommation de soins. Les données internationales disponibles correspondent surtout à des estimations de besoin, établies au moyen d’algorithmes utilisant les causes de décès principales pouvant bénéficier de soins palliatifs. Elles varient selon les causes incluses ou éliminées et leurs proportions selon les populations, mais le dénominateur reste l’ensemble des décès quelles qu’en soient les causes. Pour la France, le besoin en soins palliatifs était estimé en 2008 à 41% ou 69% des décès selon deux méthodes différentes 17. L’estimation la plus haute inclut en sus les pathologies cardio-neuro-vasculaires chroniques autres que l’insuffisance cardiaque, les démences autres que la maladie d’Alzheimer et les maladies respiratoires autres que la bronchopneumopathie chronique obstructive. Une étude australienne, menée chez les adultes décédés en 2007 et avec une méthode similaire, rapportait 82% de personnes hospitalisées l’année avant le décès, et 2% avaient une mention de soins palliatifs dans leur dossier, quel qu’en soit le type 15. Alors qu’il est préconisé une initiation des soins palliatifs plus en amont du décès, le taux de recours aux soins palliatifs est élevé pour les SSR et l’HAD vers lesquels les patients peuvent être adressés en aval du MCO. Une sous-estimation de l’ensemble du recours aux soins palliatifs est probable dans cette étude. En effet, elle n’inclut pas les soins palliatifs en ville, avec ou sans recours aux SPH, car ils ne sont pas directement identifiables dans la base, comme ceux apportés en Ehpad. En effet, ces soins de ville ne sont pas pris en charge au niveau de l’individu, comme pour les réseaux, et il n’existe pas de marqueurs individuels spécifiques. Néanmoins, cette étude retrouve des recours aux SPH avant un décès survenus en Ehpad ou dans un « autre lieu », suggérant un retour ou une prise en charge vers le domicile ou l’Ehpad, mais dont l’intensité ne peut être appréciée. Comme la fréquence et la nature des soins palliatifs apportés peuvent varier selon l’âge et le type de pathologie, l’étude du recours aux SPH semble plus pertinente par pathologie, même si d’autres caractéristiques peuvent avoir une influence sur la prise en charge.
Cette étude rapporte une proportion deux fois plus élevée de personnes à faibles revenus parmi les personnes décédées de moins de 60 ans. En effet, alors que 16% des personnes de moins de 60 ans bénéficiaient de la CMUc, elles n’étaient que 8% sur l’ensemble des assurés du même âge. Une mortalité deux fois supérieure chez ces personnes a déjà été rapportée, et ceci quelle que soit la classe d’âge décennale retenue 25. Elles ont plus souvent des recours aux soins pour un traitement de l’hypertension artérielle ou d’un diabète, mais aussi de pathologies cardiovasculaires, certains cancers, troubles psychiatriques, etc. 26. Néanmoins, leur taux de recours aux soins palliatifs est moindre.
Limites
L’identification des maladies prises en charge est possible par des algorithmes multisources comme ceux utilisés dans cette étude. Ces derniers ont fait l’objet d’analyses de sensibilité et de revues d’experts, mais n’ont pas été confrontés à des données cliniques 22. Néanmoins, ils dépendent du recours, de l’offre et de l’accès aux soins. Dans un contexte de réflexion autour de la fin de vie, le Sniiram permet de décrire les parcours et lieux de décès et il doit prochainement être chaîné avec les causes de décès, dans le cadre du système national des données de santé (SNDS).
Il est également probable qu’une partie des patients aient bénéficié de soins palliatifs intégrés sans que cela soit retranscrit dans le PMSI.
Cette étude est en faveur d’un niveau de recours aux SPH relativement élevé en France, notamment pour certaines pathologies. Néanmoins, dans un contexte de réflexion autour de la fin de vie, ces résultats doivent être affinés afin d’élaborer des indicateurs, d’apporter des éclairages selon différents axes spécifiques (pathologies, disparités de recours...) avec l’aide du Sniiram, mais aussi des professionnels, afin de guider les politiques de santé sur la fin de vie27. Il est aussi nécessaire de développer la connaissance en vie réelle de l’ensemble du processus de fin de vie avec les transitions entre les différents lieux de soins.




