Estimation de la prévalence du VIH chez les hommes ayant des relations sexuelles avec des hommes fréquentant les lieux de convivialité gay de cinq villes françaises – PREVAGAY 2015
// HIV prevalence estimate among men who have sex with men attending gay venues in five French cities – PREVAGAY 2015
Résumé
L’objectif de cet article est d’estimer la prévalence du VIH parmi les hommes ayant des rapports sexuels avec d’autres hommes (HSH) fréquentant les lieux de convivialité gay et de décrire les caractéristiques des HSH infectés par le VIH.
En 2015, l’étude PREVAGAY a permis de collecter, de manière transversale, anonyme et aléatoire, un questionnaire comportemental et un prélèvement de sang auprès des HSH fréquentant les bars, saunas et backrooms de cinq villes françaises. La recherche des anticorps anti-VIH a été réalisée en laboratoire avec le test Genscreen ultra HIV Ag-Ab® (Biorad) ; les échantillons positifs ont été confirmés par sérotypage et/ou Western Blot. Parmi les échantillons positifs, la détection des traitements antirétroviraux a été réalisée.
Au total, 2 646 HSH ont accepté de participer. La prévalence pour le VIH était estimée à 14,3% (IC95% : [12,0-16,9]). Elle variait en fonction des villes et des âges. Elle s’élevait à 4,4% chez les moins de 25 ans. Parmi les HSH séropositifs, 91,9% étaient diagnostiqués, dont 94,9% étaient sous traitement.
Dans cette population, la prévalence était élevée et le non-usage de préservatif important. Néanmoins, les proportions de HSH diagnostiqués et sous traitement étaient élevées. Ces résultats incitent à poursuivre les actions préventives dans les lieux de convivialité gay. La prévalence pour le VIH chez les jeunes HSH nécessite d’envisager d’autres actions au plus proche de leurs habitudes de vie.
Abstract
The aim of this article was to estimate the prevalence of HIV infections among MSM attending gay venues and describe the characteristics of HIV-positive respondents.
An anonymous cross-sectional survey, using a time-location sampling method and the generalized method of sampling weights, was conducted among MSM attending gay venues in five French cities in 2015. Behavioral questionnaires and finger-prick blood samples on blotting paper (DBS) were collected. Samples were screened using the Genscreen ultra HIV Ag-Ab® (Biorad) assay and confirmed by serotyping and/or Western Blot. Antiretrovirals (ART) among positive specimens were detected.
In all, 2,646 MSM accepted to participle in the survey. HIV weighted prevalence was estimated at 14.3% (95%CI: [12.0-16.9]). HIV prevalence varied according to cities and age, representing 4.4% among young MSM under 25 years. Among HIV-positive MSM, 91.9% were diagnosed for their HIV-infection, among them 94.9% were on ART.
In this population, HIV prevalence is high and the lack of condom use is major. Nevertheless, the proportions of MSM diagnosed and under ART were high. These results incite to continue preventive actions in gay venues. HIV prevalence among young MSM needs to consider other actions closer to their lifestyle.
Introduction
En France, les hommes ayant des rapports sexuels avec d’autres hommes (HSH) sont le seul groupe de transmission du VIH pour lequel le nombre de nouveaux diagnostics ne diminue pas 1. Dans le même temps, les enquêtes comportementales ont montré une diminution de l’usage systématique du préservatif dans cette population 2. En 2009, l’étude PREVAGAY avait estimé, pour la première fois, à 17,7% la séroprévalence du VIH parmi les HSH fréquentant les lieux de convivialité gay à Paris 3. Le contexte préventif a fortement évolué depuis, avec l’amélioration de l’efficacité des traitements antirétroviraux et la médicalisation progressive de la prévention. C’est dans ce contexte que l’étude PREVAGAY a été renouvelée à Paris et étendue à quatre autres villes : Lille, Lyon, Montpellier et Nice, sous la responsabilité scientifique de Santé publique France. Elle a été menée en partenariat avec les Centres nationaux de référence (CNR) pour le VIH et pour les hépatites virales B, C et Delta, l’Équipe nationale d’intervention en prévention et santé pour les entreprises (ENIPSE) et l’Inserm, et avec le soutien financier de l’ANRS (France Recherche Nord&Sud Sida-HIV Hépatites), de Sidaction et des Agences régionales de santé (ARS) des régions concernées par les cinq villes de l’étude. Cet article a pour objectif d’estimer la prévalence du VIH parmi les HSH fréquentant les lieux de convivialité gay et de décrire les caractéristiques principales des HSH infectés par le VIH.
Méthodes
L’étude PREVAGAY 2015 est une enquête multicentrique de séroprévalence du VIH et des hépatites B et C, réalisée auprès des HSH fréquentant les lieux de convivialité gay à Lille, Lyon, Montpellier, Nice et Paris de septembre à décembre 2015. La méthode d’échantillonnage probabiliste Time-Location Sampling (TLS) a été utilisée 4. Pour ce faire, un recensement des établissements de convivialité gay a été réalisé par les chargés de prévention régionaux de l’ENIPSE pour chaque ville. Dans les établissements qui ont accepté de participer, une estimation des files actives des clients par jour et créneau horaire a été réalisée. Cette estimation a permis de déterminer le nombre de créneaux à tirer au sort pour chaque établissement volontaire, proportionnellement à son activité.
Déroulement de l’étude
Pour participer à l’étude, les HSH devaient être volontaires, âgés de 18 ans et plus, lire et parler le français et avoir eu au moins un rapport sexuel avec un homme au cours des 12 derniers mois. Lors de chaque intervention, les HSH étaient tirés au sort puis sollicités pour participer à l’étude. Aux HSH refusant de participer, un questionnaire anonyme était proposé, renseignant l’âge, le statut sérologique VIH et les motifs du refus. Les HSH acceptant le principe de l’étude étaient invités à lire et signer une lettre de consentement, à déposer huit gouttes de sang sur un papier buvard par un auto-prélèvement capillaire au bout du doigt et à remplir un questionnaire comportemental d’une soixantaine de questions sur une tablette électronique. Le buvard et le questionnaire étaient appariés par un numéro d’anonymat. Le questionnaire recueillait les caractéristiques sociodémographiques, des informations sur le mode de vie, la sexualité, la santé, l’usage de drogues, les comportements de prévention et la fréquentation des lieux de convivialité gay. Les participants étaient informés qu’ils n’obtiendraient aucun résultat individuel, mais qu’ils recevraient systématiquement la liste des lieux de dépistage de la ville et que les intervenants de l’ENIPSE répondraient à toutes les questions posées.
Analyses biologiques
La recherche des anticorps anti-VIH a été réalisée par le CNR VIH sur l’éluat des gouttes de sang séché avec le test Genscreen ultra HIV Ag-Ab® (Biorad) selon une méthodologie validée et utilisée antérieurement 3. Les échantillons positifs ont été confirmés par sérotypage puis Western Blot quand nécessaire. Parmi ces échantillons positifs, la détection des traitements antirétroviraux a été réalisée par chromatographie liquide couplée à une spectrométrie de masse en tandem (UPLC-MS/MS, Acquity UPLC® – Acquity TQD®) après prétraitement de l’échantillon sanguin déposé sur papier buvard au sein du laboratoire de pharmaco-toxicologie du groupe hospitalier Bichat-Claude Bernard selon la technique précédemment décrite 5. De manière plus précise, la technique qualitative développée permettait le screening et l’identification d’une vingtaine d’antirétroviraux présents à l’état de traces dans les quelques gouttes de sang séché représentant environ 8 mg de prise d’essai.
Définition du statut sérologique VIH
Les participants ont été classés en trois catégories : séropositifs pour le VIH diagnostiqués, séropositifs pour le VIH non diagnostiqués, et séronégatifs pour le VIH. Cette classification a été réalisée en utilisant à la fois les résultats biologiques issus du buvard (dépistage d’anticorps anti-VIH et détection de traitements antirétroviraux) et les données déclaratives issues de l’auto-questionnaire. Les résultats biologiques ont constitué la référence pour ce classement (tableau 1).
–Les séropositifs pour le VIH diagnostiqués étaient soit :
–les HSH avec des anticorps anti-VIH positifs ayant déclaré être positifs pour le VIH (que des traitements antirétroviraux aient été détectés ou pas) ;
–les HSH avec des anticorps anti-VIH positifs et pour lesquels la présence de traitements antirétroviraux a été détectée. Il pouvait s’agir de HSH qui ne s’étaient pas déclarés positifs pour le VIH (les molécules détectées attestent d’un suivi thérapeutique et non d’un usage de PreP) ;
–les HSH (n=5) avec des anticorps anti-VIH négatifs (probablement dû au seuil de détection sur buvard), qui ont déclarés être positifs pour le VIH et pour lesquels des traitements antirétroviraux ont été détectés.
–Les séropositifs pour le VIH non diagnostiqués étaient les HSH avec des anticorps anti-VIH positifs, qui n’ont pas déclaré être positifs pour le VIH et pour lesquels aucun traitement antirétroviral n’a été détecté.
–Les séronégatifs pour le VIH étaient les HSH avec des anticorps anti-VIH négatifs et pour lesquels aucun traitement antirétroviral n’a été détecté, quel que soit le statut VIH déclaré dans le questionnaire.
Au vu du faible effectif des HSH séropositifs non diagnostiqués et donc du manque de puissance statistique, il a été décidé pour les analyses statistiques, de regrouper les séropositifs diagnostiqués et non diagnostiqués sous la dénomination séropositifs VIH.
 Agrandir l'image
Agrandir l'imagePondération
Les observations ont été pondérées en tenant compte du poids de chaque établissement de convivialité gay (proportionnellement à sa file active), du poids individuel et du nombre de fréquentations des établissements investigués, selon la méthode généralisée du partage des poids (MGPP) 6. Dans les analyses, le plan de sondage à deux degrés (créneaux-établissements et individus) stratifié par ville a été pris en compte. L’analyse statistique a été réalisée avec le logiciel Stata® 12.1. Le test du Chi2 a été utilisé pour les comparaisons bivariées et la modélisation logistique pour identifier les associations en univarié et en multivarié. Seules les variables significatives jusqu’à un seuil de 0,05 en univarié ont été retenues pour l’analyse multivariée.
Aspects éthiques
Le protocole de l’étude a été approuvé par le Comité de protection des personnes (CPP) d’Île-de-France VI de la Pitié-Salpêtrière, ainsi que par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM) dans le cadre de la recherche biomédicale.
Résultats
Sur la base du volontariat, 60 établissements de convivialité gay répartis dans les cinq villes ont accepté de participer à l’étude : 26 bars et clubs, 15 backrooms ou sexclubs et 19 saunas. Au total, 247 interventions ont été effectuées, d’une durée de de 3 heures dans les villes de région et de 4 heures à Paris.
Sur les 5 324 hommes invités à participer, 2 658 ont accepté de réaliser l’auto-prélèvement sanguin et de compléter l’auto-questionnaire, soit un taux de participation global de 50% (80% à Lille, 48% à Lyon, 50% à Montpellier, 42% à Nice et 46% à Paris). Les données de séroprévalence pour le VIH sont présentées pour 2 646 HSH pour lesquels les prélèvements et questionnaires étaient tous deux exploitables.
Parmi les HSH qui ont refusé de participer à l’étude, 21% ont accepté de répondre au questionnaire de refus. Ces HSH étaient significativement plus âgés (42 ans en médiane) et se déclaraient significativement moins souvent séropositifs pour le VIH (10%).
Description de la population
Le tableau 2 présente les caractéristiques des participants selon leur statut sérologique VIH. Une part importante des recrutements a eu lieu dans des établissements avec sexe comme les backrooms, les saunas ou les sexclubs (59%). L’âge médian des HSH était de 41 ans (intervalle interquartile, IQ: [39,0-43,0]), variant de 33 ans [28,1-37,9] à Lyon à 44 ans [41,5-46,5] à Paris. En majorité, les participants étaient nés en France, avaient suivi des études supérieures et s’identifiaient comme homosexuels. La moitié résidait dans le département où l’enquête a eu lieu. Trois quarts d’entre eux fréquentaient les bars et plus de la moitié se connectaient à des sites Internet ou à des applications de géolocalisation pour rencontre gays. Un peu moins de la moitié (45%) avait eu plus de 10 partenaires dans l’année. Près d’un tiers des HSH (32%) n’avaient pas utilisé de préservatif systématiquement lors des pénétrations anales avec des partenaires de statut sérologique VIH différent ou inconnu. La consommation de produits psychoactifs avant ou pendant les rapports sexuels était rapportée par 21% des HSH. Par rapport aux séronégatifs, les séropositifs rapportaient davantage de partenaires au cours des 12 derniers mois, déclaraient plus fréquemment avoir eu au moins une pénétration anale non protégée avec un partenaire de statut sérologique VIH différent ou inconnu dans l’année, une consommation plus importante de produits psychoactifs lors des rapports sexuels et davantage d’infections sexuellement transmissibles (IST) dans l’année. Parmi les séronégatifs, un peu plus de la moitié (54%) connaissaient la prophylaxie pré-exposition au VIH (PrEP), dont 4% avaient fait usage dans l’année (avant l’obtention de l’autorisation temporaire d’utilisation du Truvada® pour la PrEP). Le recours au test de dépistage pour le VIH dans les 12 derniers mois parmi les HSH séronégatifs s’élevait à 63%.
 Agrandir l'image
Agrandir l'imagePrévalence estimée des infections VIH
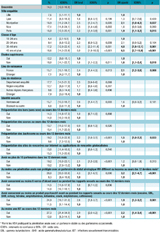
La prévalence pour le VIH s’échelonnait de 7,6% (IC95%: [5,1-11,1]) à Lille à 17,1% [11,8-24,1] à Nice (p=0,003), avec une estimation de la prévalence pour l’ensemble des cinq villes de 14,3% [12,0-16,9] (tableau 3). La prévalence augmentait avec l’âge, passant de 4.4% [2,1-9,1] pour les hommes de moins de 25 ans à 18,6% [14,3-23,9] pour ceux de 45 ans et plus (p<10-3).
La proportion des infections à VIH diagnostiquées parmi l’ensemble des HSH testés séropositifs s’élevait à 91,9% (IC95%: [86,4-95,2]), sans différence significative selon les villes. La durée médiane depuis le diagnostic de séropositivité déclarée dans le questionnaire était de 10 ans (IQ: 4-18). La part des HSH séropositifs sous traitement antirétroviral était estimée à 94,9% (IC95%: [91,9-96,8]), sans différence significative selon les villes.
En analyse multivariée, le fait d’être séropositif pour le VIH était associé au fait d’avoir 35 ans et plus, de ne pas avoir suivi d’études supérieures, d’être né en France, de se définir homosexuel, d’avoir dans les 12 derniers mois : fréquenté des backrooms, eu au moins une pénétration anale non protégée avec des partenaires de statut VIH différent ou inconnu, consommé des produits psychoactifs au cours des rapports sexuels et rapporté des antécédents d’IST (tableau 3). La prévalence VIH était significativement plus élevée parmi les participants de Montpellier et Paris que parmi ceux de Lille, toutes les autres différences entre villes n’étant pas significatives.
 Agrandir l'image
Agrandir l'imageDiscussion – conclusion
Pour la première fois en France, l’étude PREVAGAY fournit des estimations de la prévalence du VIH chez les HSH fréquentant les établissements de convivialité gay aussi précises que possible en mettant en œuvre des méthodologies statistiques appropriées, prenant en compte à la fois les poids de sondages et la fréquentation des lieux, ainsi que des analyses de prélèvements sanguins. Globalement, la prévalence pour le VIH est élevée (14%). La prévalence est particulièrement élevée à Montpellier, Nice et Paris, alors qu’elle est significativement plus basse à Lille. Ces différences sont conformes à la dynamique de l’épidémie du VIH, plus marquée dans ces trois régions 1, et aux données régionales de l’Enquête Presse Gays et Lesbiennes 2011 (EPGL2011) qui rapportaient des prévalences déclarées de l’ordre de 20% pour ces régions. Ces estimations sont aussi liées au type d’établissements existant dans les villes concernées et à leur participation à l’étude, au nombre d’HSH ayant accepté de participer par type d’établissement et enfin à leur âge. À Paris, Nice et Montpellier, les lieux investigués comportaient plus fréquemment des espaces de consommation sexuelle, soit parce qu’ils y sont plus nombreux, soit du fait d’une plus forte participation de leurs exploitants à l’étude. Or, ces lieux avec espaces de consommation sexuelle sont davantage fréquentés par des HSH séropositifs et plus âgés 3. Par rapport aux données internationales les plus comparables méthodologiquement, le niveau des prévalences de Nice, Montpellier et Paris est proche de celui de Brighton (17,6%) ou de Lisbonne (17,1%) 7. La part des séropositifs parmi les HSH âgés de moins de 30 ans atteint 6%, soit un niveau plus élevé que dans les autres villes européennes 7. Ceci rend compte de la situation épidémiologique extrêmement préoccupante chez les jeunes HSH en France, pour lesquels a été observée, depuis 10 ans, une augmentation conséquente des nouveaux diagnostics pour le VIH 8.
Les données de PREVAGAY montrent que dans la population des HSH fréquentant les établissements de convivialité gay, les deux premiers objectifs de l’ONUSIDA, atteindre 90% de personnes vivant avec le VIH connaissant leur statut sérologique et 90% de toutes les personnes infectées par le VIH dépistées recevant un traitement antirétroviral durable d’ici 2020 9, sont quasiment atteints. La proportion de HSH séropositifs pour le VIH non diagnostiqués est de 9%, quelle que soit la ville investiguée. Ce niveau est proche de ceux observés dans d’autres pays 10,11. Au cours des dernières années, les recommandations d’incitation annuelle au dépistage pour les HSH multipartenaires et la diversification de l’offre de dépistage, grâce notamment au dépistage communautaire par TROD (tests rapides d’orientation diagnostique) dans les établissements de convivialité, ont possiblement permis de réduire la fraction d’infections non diagnostiquées.
Grâce à la détection des traitements antirétroviraux dans le sang parmi les HSH diagnostiqués pour le VIH, notre étude met en évidence un bon accès à la prise en charge thérapeutique, et ce dans toutes les villes. Cette donnée est importante au regard de l’activité sexuelle de ces HSH en termes de nombre de partenaires sexuels et de non-utilisation du préservatif lors des rapports anaux, qui ne diffèrent pas des données antérieures 2,3. Néanmoins, avec 95% de HSH diagnostiqués sous traitement, les risques de transmission du VIH pour ces HSH sont indéniablement réduits.
Ces résultats positifs doivent être cependant relativisés car ils concernent une population spécifique des HSH. En effet, tous les gays et autres HSH ne fréquentent pas les établissements de convivialité. En France, dans l’EPGL2011, 78% des HSH actifs sexuellement indiquaient avoir fréquenté au moins une fois un bar, un sauna ou une backroom. Ce chiffre est cependant supérieur à celui observé au Royaume-Uni, où une enquête en population générale a montré que seuls 52% des HSH majeurs et actifs sexuellement avaient fréquenté au moins une fois un bar gay 12. Par ailleurs, les HSH fréquentant les établissements de convivialité et acceptant de participer à ce type d’enquêtes sont ceux qui portent un intérêt aux questions de prévention 3 et, de ce fait, sont probablement plus susceptibles que ceux n’y participant pas de connaitre leur statut sérologique 11. Ici, 50% des HSH abordés ont refusé de participer. Parmi ceux ayant accepté de renseigner le questionnaire de refus, ils étaient moins nombreux à se déclarer séropositifs. Aussi, malgré l’utilisation d’une méthodologie probabiliste et la prise en compte de la fréquentation des lieux par les participants, dans le but de réduire les biais de recrutement, les résultats concernent une population d’HSH bien définie et ne peuvent être généralisés à l’ensemble de la population des HSH.
Depuis le début de l’épidémie du VIH, les lieux de convivialité gay ont été parties prenantes du dispositif de lutte contre le VIH 13. Les HSH fréquentant ces lieux ont été la cible d’actions de prévention associatives en tant que population particulièrement exposée aux risques de contamination par le VIH et autres IST. Cependant, aujourd’hui, les modes de socialisation des HSH sont en mutation, avec une certaine mise à distance des lieux traditionnels de rencontres alors que les applications de rencontres géolocalisées sont particulièrement appréciées, plus particulièrement par les jeunes HSH (c’est le cas de 82% des HSH de moins de 25 ans de notre étude contre 54% pour leurs aînés). Ainsi, si les actions de prévention dans les établissements de convivialité doivent être maintenues, il est important de mettre en œuvre d’autres actions préventives qui prennent en compte ces évolutions et touchent en priorité les jeunes HSH.
Remerciements
Les auteurs remercient toutes les personnes qui ont accepté de participer à l’étude PREVAGAY 2015.
Nous remercions également les salariés de l’association ENIPSE qui ont réalisé le terrain de l’étude (S. Cambau, J. Derrien, S. Guillet, L. Jourdan, C. Kaminski, V. Lugaz, C. Péjou, E. Thomas Des Chenes, F. Therond, R. De Wever) et les associations qui ont apporté leur soutien tout au long de l’étude, notamment AIDES (V. Coquelin), Act Up (H. Fisher), Le 190 (M. Oyahon), Sidaction (S. Fournier). Nous remercions chaleureusement l’ensemble des établissements ayant accepté de participer à l’étude et l’ensemble des associations ayant facilité sa réalisation. Nous remercions également les Cellules d’intervention en région de Santé publique France (Cire Haut-de-France : P. Chaud, B. Ndiaye, P. Trouiller ; Cire Auvergne-Rhône-Alpes : C. Saura ; Cire Occitanie : C. Rousseau ; Cire Provence-Alpes-Côte d’Azur-Corse : P. Malfait et Cire Île-de-France : S. Vandentorren, A. Lepoutre, Y. Silue) pour leur soutien à la réalisation de l’étude.
Le recueil des données comportementales sur tablettes a été assuré par la société BVA.
L’étude PREVAGAY 2015 a été financée par l’Agence nationale de recherche contre le sida et les hépatites virales (ANRS), Sidaction et les Agences régionales de santé Hauts-de-France, Auvergne-Rhône-Alpes, Occitanie, Provence-Alpes-Côte d’Azur-Corse, Île-de-France.




