Les hospitalisations pour infarctus du myocarde ou accident vasculaire cérébral chez les personnes diabétiques traitées pharmacologiquement, en France en 2013
// Hospitalizations for acute myocardial infarction or stroke in people pharmacologically treated for diabetes in France in 2013
Résumé
Objectif –
Dresser un bilan des hospitalisations pour infarctus du myocarde ou accident vasculaire cérébral chez les personnes diabétiques traitées pharmacologiquement, en France en 2013.
Méthodes –
Les données ont été extraites du Système national d’information inter-régimes de l’assurance maladie (Sniiram) chaîné au Programme de médicalisation des systèmes d’information (PMSI). Les personnes diabétiques traitées pharmacologiquement ont été identifiées sur la base des remboursements de traitements antidiabétiques. Les hospitalisations pour infarctus du myocarde (IDM) et accidents vasculaires cérébraux (AVC) ont été sélectionnées à partir du diagnostic principal. Les taux standardisés sur la structure d’âge de la population européenne 2010 ont été déclinés selon le sexe, le niveau socio-économique et la région, chez les personnes de 45 ans et plus.
Résultats –
En 2013, en France, le taux de personnes diabétiques hospitalisées pour IDM était de 382/100 000 personnes diabétiques et celui pour AVC était de 559/100 000. À structure d’âge identique, le taux d’hommes diabétiques hospitalisés pour IDM était près de 2 fois plus élevé que celui des femmes, et le taux d’AVC était 1,3 fois supérieur chez les hommes. Les taux étaient respectivement 1,3 et 1,6 fois plus élevés chez les personnes diabétiques de moins de 60 ans bénéficiaires de la Couverture maladie universelle complémentaire que chez les non-bénéficiaires. Ces disparités étaient moindres selon un indice territorial de désavantage social. Certaines régions, telles que le Limousin, présentaient des taux de personnes hospitalisées pour IDM très élevés par rapport au taux national. À l’inverse, les départements d’outre-mer (à l’exception de la Guadeloupe) se caractérisaient par des taux plus faibles concernant l’IDM mais plus élevés pour les AVC.
Conclusion –
Les complications cardiovasculaires restent très fréquentes dans la population diabétique en 2013. Des disparités socio-économiques et territoriales persistent, laissant une place importante à la prévention tertiaire.
Abstract
Objective –
To provide an overview of hospitalizations for myocardial infarction or stroke in people pharmacologically treated for diabetes in France, in 2013.
Methods –
Data were extracted from the National Information System for Health Insurance (Sniiram) linked to the French national hospital discharge databases (PMSI). People treated for diabetes were identified from reimbursements of their antidiabetic deliveries. Hospitalizations for myocardial infarctions (MI) and strokes were selected from the main diagnosis. Age-standardized rates using the 2010 European population age structure were broken down by socio-economical level region in people aged 45 and older.
Results –
In 2013, in France, the rate of people treated for diabetes hospitalized for MI was 382/100,000 people with diabetes and for stroke 559/100,000. At the same age structure, the rate of male with diabetes hospitalized for MI was almost twice higher than in women. The rate for stroke was 1.3 times higher in men. The rates were respectively 1.3 and 1.6 times higher in people with diabetes under 60 years of age who benefited from the universal complementary health insurance (a deprivation marker) than in non beneficiaries. These disparities were lower according to a geographical deprivation index. Some regions such as Limousin had a rate of people with diabetes hospitalized for MI much higher than the national rate. Conversely, the overseas departments (excepted Guadeloupe) were characterized by lower rates for MI but higher for stroke.
Conclusion –
Hospitalizations for cardiovascular complications remained very frequent in people with diabetes in 2013. Socio-economic and territorial disparities persist, leaving a considerable importance to tertiary prevention.
Introduction
Les pathologies cardiovasculaires sont les principales causes de décès chez les personnes diabétiques, avec un risque de décès deux fois plus élevé qu’en population générale 1. Au cours des dernières décennies, les avancées majeures en termes de prise en charge thérapeutique et de prévention de certains facteurs de risque ont considérablement amélioré la survie liée à ces pathologies. Ainsi, une réduction de la mortalité coronaire a été observée, sur cette période, en population générale comme en population diabétique 2. En France, une diminution importante de la mortalité prématurée (avant 65 ans) par maladie cardiovasculaire a été mise en évidence en population générale entre 2000-2002 et 2008-2010, les cardiopathies ischémiques affichant une baisse de 25% et les accidents vasculaires cérébraux (AVC) de 24% 3. Par ailleurs, au cours de cette même période, une diminution de 17,2% des hospitalisations pour infarctus du myocarde (IDM) 4 et de 2,6% des hospitalisations pour AVC 5 a été observée en population générale. Ainsi, en 2012, le taux de patients hospitalisés pour IDM en population générale atteignait 93,6/100 000 personnes et celui de l’AVC 44,7/100 000 6. Toutefois, en France, ces taux et leurs évolutions spatio-temporelles n’ont jamais été estimés dans la population diabétique.
L’objectif de cet article est de présenter l’incidence des hospitalisations pour IDM et AVC chez les personnes diabétiques traitées pharmacologiquement en France en 2013, d’en décrire les évolutions depuis 2010 ainsi que les disparités régionales et socio-économiques.
Population et méthodes
Source de données
Les données ont été extraites du Système national d’information inter-régimes de l’assurance maladie (Sniiram), tous régimes. La méthodologie utilisée est décrite dans un autre article de ce même numéro 7.
Méthodes d’analyse
Les personnes diabétiques traitées pharmacologiquement ont été identifiées par la délivrance d’antidiabétiques oraux ou d’insuline à au moins 3 dates différentes ( 2 si au moins un grand conditionnement a été délivré), au cours de l’année 8. Les hospitalisations pour IDM ont été identifiées à partir des séjours hospitaliers du Programme de médicalisation des systèmes d’information (PMSI) mentionnant un diagnostic principal codé en I21 à I23 de la CIM-10 4. Les hospitalisations pour AVC ont été identifiées à partir des séjours mentionnant un diagnostic principal codé en I60 à I64 ou un diagnostic principal codé G46 avec un diagnostic associé (ou relié) en I60 à I64 5.
Si une personne était hospitalisée plusieurs fois au cours d’une année donnée pour IDM ou AVC, l’ensemble de ses séjours ont été considérés mais la personne n’a été comptabilisée qu’une seule fois comme ayant eu un IDM ou un AVC.
Les taux d’incidence ont été standardisés sur la structure d’âge de la population européenne 2010 : Eurostat, population EU-27, chez les personnes âgées de 45 ans et plus, afin d’étudier les comparaisons régionales ou selon le niveau socio-économique.
Résultats
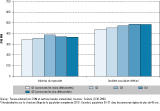
En 2013, en France, le taux de personnes hospitalisées pour IDM était de 382/100 000 personnes diabétiques et celui des personnes hospitalisées pour AVC était de 559/100 000. Ces hospitalisations concernaient essentiellement des hommes (66% pour l’IDM et 57% pour les AVC). L’âge moyen des personnes diabétiques hospitalisées pour IDM était de 70,7 ans et près d’un tiers (31%) avaient moins de 65 ans. Les personnes diabétiques hospitalisées pour AVC étaient âgées en moyenne de 74,6 ans. Les taux d’incidence augmentaient fortement avec l’âge aussi bien chez les hommes que chez les femmes (figures 1a et 1b). Le taux d’hommes diabétiques hospitalisés pour IDM était près de 2 fois plus élevé que celui des femmes, à structure d’âge équivalente. En ce qui concerne le taux de personnes hospitalisées pour AVC, ce rapport était de 1,3.
 Agrandir l'image
Agrandir l'image
 Agrandir l'image
Agrandir l'image
Parmi les personnes hospitalisées pour IDM, 12% l’avaient été au moins une autre fois dans l’année pour un IDM. Le taux de ré-hospitalisation dans l’année après un AVC était de 9%.
Évolutions temporelles
Entre 2010 et 2013, le taux de personnes diabétiques hospitalisées pour IDM est resté stable (figure 2), tandis que le taux de personnes hospitalisées pour AVC a légèrement augmenté, passant de 537 à 559/100 000 personnes diabétiques.
 Agrandir l'image
Agrandir l'image
Disparités socio-économiques
En 2013, parmi les personnes diabétiques de moins de 60 ans, les hospitalisations pour IDM étaient 1,3 fois plus fréquentes chez les bénéficiaires de la Couverture maladie universelle complémentaire (CMU-C) que chez ceux qui n’en bénéficiaient pas, à structure d’âge identique. Les hospitalisations pour AVC étaient 1,6 fois plus fréquentes dans cette sous-population défavorisée.
Les taux de personnes diabétiques hospitalisées pour IDM variaient peu en fonction de l’indice territorial de désavantage social (figure 3). Le taux le plus faible était observé chez les personnes résidant dans les communes les plus favorisées. Ce taux augmentait et était maximum (1,1 fois plus élevé) chez les personnes résidant dans des communes de niveau de désavantage intermédiaire. Par ailleurs, le taux de personnes diabétiques hospitalisées pour AVC augmentait légèrement avec l’indice territorial de désavantage social et était 1,1 fois plus élevé dans le quintile le plus défavorisé par rapport au quintile le plus favorisé.
 Agrandir l'image
Agrandir l'image
Disparités régionales
À structure d’âge identique, 6 régions enregistraient des taux de personnes diabétiques hospitalisées pour IDM élevés par rapport au taux d’incidence national : le Limousin (1,5 fois plus élevé), la région Poitou-Charentes (1,3 fois plus), la Bourgogne (1,2 fois plus), la région Provence-Alpes-Côte d’Azur (1,2 fois plus), Midi-Pyrénées (1,1 fois plus) et la Franche-Comté (1,1 fois plus). À l’inverse, le Languedoc-Roussillon, les Pays de la Loire, l’Île-de-France, l’Auvergne, la Guyane, la Guadeloupe et la Martinique enregistraient des taux d’incidence plus faibles que le taux national (figure 4a).
 Agrandir l'image
Agrandir l'image
Concernant les taux de personnes diabétiques hospitalisées pour AVC, les taux les plus élevés concernaient La Réunion (1,4 fois plus élevé que le taux d’incidence standardisé national), la Guyane (1,3 fois plus), la Bretagne (1,2 fois plus) puis la Martinique, le Nord-Pas-de-Calais, la Haute-Normandie, l’Alsace et le Limousin (1,1 fois plus). Les taux d’incidence les plus faibles étaient retrouvés sur une diagonale allant du centre vers le Sud-Est, et en Guadeloupe (figure 4b).
 Agrandir l'image
Agrandir l'image
Les données détaillées par région pour l’année 2013 sont disponibles sur le site internet de l’Institut de veille sanitaire (InVS) à l’adresse : http://www.invs.sante.fr/Dossiers-thematiques/Maladies-chroniques-et-traumatismes/Diabete/Donnees-epidemiologiques/Donnees-epidemiologiques-sur-le-diabete-en-regions.
Discussion
Cette étude permet d’estimer le poids des complications cardiovasculaires chez les personnes diabétiques en France, en décrivant les hospitalisations pour IDM et AVC à partir des données exhaustives du Sniiram chaînées aux données d’hospitalisation du PMSI. Chaque année, pour 100 000 personnes diabétiques traitées pharmacologiquement, environ 380 sont hospitalisées pour IDM et 560 pour AVC. Depuis 2010, ce taux est resté stable pour l’IDM alors qu’il a progressé légèrement pour l’AVC. En outre, des disparités socio-économiques et territoriales sont observées.
Un premier fait marquant de notre étude repose sur la fréquence des AVC, supérieure à celle des IDM. Une étude américaine portant également sur des données d’hospitalisations, mais avec un suivi beaucoup plus long (1990-2010), a mis en évidence une inversion de l’ordre des fréquences de ces deux complications liées au diabète 9. L’IDM, qui historiquement était la complication liée au diabète la plus fréquente, est depuis 2005 proche de l’AVC. Les auteurs de cette étude suggèrent que ce résultat est davantage dû à l’ampleur du déclin de l’incidence de l’IDM sur cette période, notamment en lien avec le développement de la revascularisation coronaire, qu’à une prévention insuffisante de l’AVC. L’historique de notre étude n’est, malheureusement, pas suffisant pour étudier cette dynamique sur une plus longue période à partir des données françaises en population diabétique. En France, des études ont été menées, en population générale, sur la période allant de 2000-2002 à 2008-2010. Elles mettent effectivement en évidence une diminution plus importante du taux de personnes hospitalisées pour IDM (17,2% 4) que pour AVC( 2,6% 5). Une autre étude menée en population générale sur la période 2002-2013 6 montre une diminution globale des taux de personnes hospitalisées pour cardiopathies ischémiques et AVC, plus marquée au début des années 2000 puis se stabilisant sur la période 2010-2013, période de notre étude. Toutefois, même si les résultats obtenus en population générale semblent cohérents avec ceux obtenus aux États-Unis 9, le parallèle entre les évolutions temporelles observées en population générale et en population diabétique doit être mené avec prudence. En effet, les améliorations, au cours des deux dernières décennies, de la prise en charge des facteurs de risque vasculaire, notamment les dyslipidémies, l’hypertension artérielle et le tabagisme, ont probablement été plus marquées au sein d’une population à fort risque reconnu telle que la population diabétique. L’étude américaine citée ci-dessus 9 a d’ailleurs mis en évidence des améliorations plus importantes en population diabétique qu’en population non diabétique, avec un risque relatif entre les deux populations qui diminuait largement. En France, les études Entred menées en 2001 et 2007 ont objectivé une amélioration importante du contrôle du niveau lipidique et de la pression artérielle des personnes diabétiques, grâce probablement à l’intensification des traitements à visée cardiovasculaire observée sur cette période 10. Toutefois, le tabagisme était en 2007 encore très fréquent chez les personnes diabétiques, surtout chez les plus jeunes, et l’obésité continuait de progresser 10. La prévalence des complications cardiovasculaires avait légèrement augmenté entre 2001 et 2007, mais le recul n’était probablement pas suffisant pour mesurer l’impact de l’amélioration importante du contrôle de certains facteurs de risque vasculaire sur cette prévalence 10.
Un autre fait marquant de notre étude réside dans les disparités socio-économiques observées. L’étude Entred 2007 avait mis en évidence de fortes disparités de prévalence des complications cardiovasculaires selon le niveau socio-économique 11. Toutefois, dans notre étude, l’ampleur de ces disparités varie selon l’indicateur utilisé. Elles sont ainsi plus marquées selon le bénéfice ou non de la CMU-C que selon l’indice territorial de désavantage social disponible dans le Sniiram 12. Plusieurs hypothèses peuvent être soulevées. La CMU-C ne s’applique qu’aux personnes de moins de 60 ans, soulignant peut-être un risque accru du désavantage socio-économique sur les complications cardiovasculaires chez les plus jeunes. Par ailleurs, la CMU-C identifie une sous-population précaire alors que l’indice territorial de désavantage social mesure un gradient. En outre, l’indice territorial est mesuré au sein d’une commune, il peut donc ne pas refléter une hétérogénéité importante à l’intérieur de la population d’une même commune. De plus, les grandes agglomérations ne se répartissent pas de façon homogène au sein des différents quintiles et nos analyses ne prennent pas en compte la distance par rapport aux structures de soins. Ce dernier point nécessitera d’être investigué, car il semble majeur dans l’interprétation des disparités de ce type de complications qui nécessitent une prise en charge en urgence.
Les disparités géographiques sont également très marquées et diffèrent de celles observées en population générale 6. Si les taux de personnes diabétiques hospitalisées pour IDM sont plus faibles dans les DOM, comme cela a également été observé en population générale, les disparités observées entre les régions métropolitaines sont différentes de celles observées en population générale. Les taux régionaux de personnes diabétiques hospitalisées pour AVC sont davantage en cohérence avec ceux de la population générale 6, sans se superposer complètement pour autant. Toutefois, il est à noter que la population générale inclut la population diabétique. Les disparités régionales observées en population générale sont donc également le reflet des disparités régionales, bien connues, de la prévalence du diabète 8 et en partie de celles d’autres facteurs de risque vasculaire (dyslipidémies, hypertension artérielle), fortement associés au diabète. Par ailleurs, il ne peut pas être écarté qu’une partie de ces disparités provienne d’une hétérogénéité régionale dans les pratiques de codage du PMSI des séjours hospitaliers.
La qualité du codage des IDM et AVC dans le PMSI constitue une limite majeure de notre étude, précédemment décrite dans des articles portant sur la population générale 4,5. Une autre limite importante de notre étude réside dans l’identification des personnes diabétiques, basée uniquement sur les traitements hypoglycémiants soumis à remboursement. Ainsi, cette définition n’inclut pas les personnes diabétiques en hospitalisation de longue durée ou résidant dans un établissement d’hébergement pour personnes âgées doté d’une pharmacie à usage intérieur, ainsi que les personnes peu observantes ou décédées durant les premiers mois de l’année, sans avoir pu avoir 3 remboursements de traitements antidiabétiques. Cette limite sous-estime donc l’effectif de personnes diabétiques ayant été hospitalisées pour IDM ou AVC, tout particulièrement dans les tranches d’âge les plus élevées. Toutefois, cette méthode utilise la même définition de cas au numérateur et au dénominateur. Ainsi, la dernière limite évoquée n’a pas d’impact sur les taux d’incidence. De plus, il est fortement probable que ce biais soit constant au cours du temps et en fonction des régions et impacte donc peu les évolutions temporelles ou les disparités régionales.
En conclusion, cette étude qui repose sur les données exhaustives du Sniiram chaînées aux données du PMSI, couvrant la presque totalité des assurés sociaux, a montré que les complications cardiovasculaires restent très fréquentes dans la population diabétique en 2013. Des disparités socio-économiques et territoriales persistent, laissant une place importante à la prévention tertiaire de ces complications. La mise en place de ce système de surveillance permettra de mesurer les évolutions de l’incidence de ces complications, ainsi que l’évolution de l’ampleur de ces disparités.




