Maladie à virus Ebola en Afrique de l’Ouest : apport de la veille internationale, 3 décembre 2014
// Ebola virus disease in West Africa: Epidemic intelligence contribution, 3 December 2014
Résumé
La veille internationale repose sur un processus de détection précoce et de validation des alertes internationales de santé publique. Cette veille, mise en place à I’Institut de veille sanitaire en 2003, a permis de détecter puis de documenter l’épidémie de maladie à virus Ebola en Afrique de l’Ouest en temps réel, depuis mars 2014. Au 3 décembre 2014, le bilan mondial de cette épidémie, inédite par son ampleur et son extension géographique, déclarée Urgence de santé publique de portée internationale par l’Organisation mondiale de la santé en août 2014, faisait état de 17 145 cas et 6 070 décès déclarés dans huit pays, dont deux hors d’Afrique. Sous l’égide de l’Organisation des Nations unies, un plan de lutte contre Ebola a été déployé en septembre 2014 afin de contrôler cette épidémie.
Abstract
Epidemic intelligence is based on early detection and validation of international alerts. It was implemented at the French Institute for Public Health Surveillance in 2003. This method enabled the timely detection and real-time documentation of the epidemic of Ebola Virus Disease in West Africa since March 2014. As of 3 December 2014, 17,145 cases and 6,070 deaths have been reported in eight countries, including two outside Africa. This unprecendented outbreak regarding the number of cases and the geographic spread of the disease has led the World Health Organization to declare this epidemic as a Public Health Emergency of International Concern, and the United Nations to implement an international response plan aimed at stopping the epidemic.
Introduction
Une veille internationale est réalisée au quotidien à l’Institut de veille sanitaire (InVS) depuis 2003, dans le but de détecter précocement des alertes locales ou de portée internationale pouvant affecter des citoyens français, qu’ils résident sur le territoire national ou à l’étranger. Ces informations sont notamment transmises aux autorités sanitaires afin de mettre en place les mesures de prévention et de contrôle appropriées.
Le 20 mars 2014, l’équipe en charge de la veille internationale à l’InVS a alerté les autorités sanitaires sur une épidémie suspecte de fièvre hémorragique virale (FHV) dans le sud de la Guinée. L’origine de cette information, datant du 19 mars, était un article de presse, détecté au moyen d’une application informatique dédiée à la veille internationale et qui collecte des articles en lien avec des évènements sanitaires survenant dans le monde entier. Le même jour, le Centre national de référence des FHV de Lyon a confirmé une épidémie due au virus Ebola. Le 22 mars, le ministère de la Santé guinéen a notifié à l’Organisation mondiale de la santé (OMS) une épidémie de FHV due à Ebola dans le sud-est de la Guinée. Le 23 mars, l’OMS a diffusé l’information dans le cadre du Règlement sanitaire international (RSI) (cf. encadré). Le sous-type Zaïre de la souche Ebola en cause a été confirmé ultérieurement, en avril 2014.
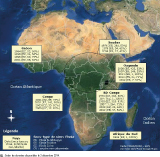
La maladie à virus Ebola (MVE), appelée aussi fièvre hémorragique à virus Ebola, est l’une des maladies les plus graves connues chez l’homme. Causée par Ebolavirus, de la famille des filovirus et dont il existe cinq sous-types, elle est apparue pour la première fois en 1976 et a été responsable de deux épidémies simultanées en 1976 au Soudan 1 et en République démocratique du Congo (RDC) 2.
Depuis, 25 épidémies à virus Ebola ont été recensées, affectant principalement des pays d’Afrique centrale. La RDC est le pays qui rapporte le plus grand nombre d’épidémies (7 au total), suivie par l’Ouganda qui a été affecté à cinq reprises.
La létalité observée lors des précédentes épidémies était comprise entre 25% (Ouganda, 2007) et 90% (RDC, 2002) 3 (figure 1).
Dans plus de la moitié de ces épidémies, le sous-type Zaïre était incriminé et se manifestait par une virulence particulièrement élevée (létalité 60-90%). En 1995, il a été responsable d’une importante épidémie à Kikwit (RDC), affectant 310 personnes dont 254 sont décédées (létalité observée de 81%) 4.
 Agrandir l'image
Agrandir l'image
Comment s’effectue la veille internationale ?
La veille internationale est fondée sur une recherche quotidienne des signaux issus de sources officielles et médias collectés par l’équipe de veille internationale de l’InVS, avec l’appui d’outils informatiques dédiés. Ces signaux sont de nature quantitative (annonce officielle ou information dans les médias concernant la survenue inattendue de cas, augmentation anormale ou dépassement d’un seuil prédéfini) ou qualitative (signalement de source formelle ou informelle d’un évènement inhabituel non quantifié). La méthodologie utilisée consiste à détecter des signaux susceptibles de révéler une menace sanitaire, à les trier, les vérifier puis analyser et interpréter les données disponibles. Particulièrement nombreux, la fiabilité de ces signaux est souvent questionnable. Une méthodologie rigoureuse est primordiale pour pouvoir obtenir les renseignements les plus fiables et les plus pertinents possibles. La confirmation des signaux se fait, par exemple, auprès des instituts nationaux de santé publique, des ministères de la Santé ou de l’OMS 5,6. L’analyse de ces informations est communiquée aux décideurs (ministère de la Santé) en France, et/ou aux professionnels de santé et au grand public en fonction de l’évènement. Cette communication est réalisée par le biais de bulletins hebdomadaires, de points épidémiologiques et/ou de notes thématiques. L’ensemble des productions publiques est accessible sur le site de l’InVS 7 et ces productions sont diffusées au réseau de santé publique (Agences régionales de santé, autres agences sanitaires, organismes de recherche, laboratoires, cliniciens et organisations non gouvernementales (ONG)). Les signaux traités concernent tous types de pathologies ou d’expositions à travers le monde. Depuis fin 2003, une attention particulière a été portée sur des émergences telles que les grippes A(H5N1), A(H1N1)2009 et A(H7N9), les nouveaux virus (syndrome respiratoire aigu sévère (SRAS), Middle East Respiratory Syndrome Coronavirus (MERS-CoV).
Depuis mars 2014, l’équipe de veille internationale suit au quotidien l’épidémie de MVE en Afrique de l’Ouest. Cette épidémie est atypique en termes de nombre de cas et de décès rapportés, d’extension géographique et de multiplicité de foyers actifs en zone urbaine. Le 3 décembre 2014, le bilan épidémiologique dans ces trois pays faisait état de 17 111 cas et de 6 055 décès 8. Les informations recueillies et produites par l’équipe de veille internationale ont permis de documenter l’évolution de cette épidémie et d’adapter le système de surveillance mis en place en France par l’InVS en renseignant les zones à risque de la définition de cas, contribuant ainsi à l’élaboration des recommandations de contrôle émises par les autorités de santé françaises.
L’épidémie actuelle - Point au 3 décembre 2014
Depuis le 23 mars 2014, l’OMS met régulièrement à jour les données concernant la situation épidémiologique en Afrique de l’Ouest dans le RSI. Ces données sont basées sur les informations officielles enregistrées par les ministères de la Santé, notifiées à l’OMS. Les cas sont définis de la manière suivante : suspect, probable ou confirmé (1).
Au 3 décembre 2014, soit plus de 8 mois après le début de l’épidémie, le bilan mondial faisait état de 17 145 cas et 6 070 décès affectant huit pays dont deux hors d’Afrique (États-Unis et Espagne) 8. La situation épidémiologique est différente selon les pays et dépend de l’intensité de la transmission du virus. Selon l’OMS, la fin d’une épidémie à virus Ebola est déclarée 42 jours après la date du second test négatif chez le dernier cas (autochtone ou importé) signalé dans un pays ayant rapporté des cas. Ces 42 jours représentent 2 fois la période d’incubation pour la MVE (21 jours) 9.
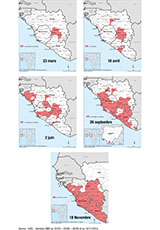
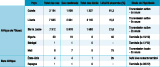
Guinée, Liberia et Sierra Leone : transmission soutenue (figure 2, tableau 1)
En Afrique de l’Ouest, trois pays (Guinée, Liberia et Sierra Leone) qui, jusqu’à cet épisode, n’avaient jamais été affectés par la MVE, déclarent la majorité des cas du fait d’une transmission virale intense et d’une extension géographique importante sur une majorité (Guinée) ou sur la totalité de leur territoire (Liberia, Sierra Leone). Initialement localisée dans trois districts forestiers du sud-est de la Guinée (Guékédou, Macenta et Kissidougou), la maladie s’est répandue rapidement dans les districts frontaliers du Liberia (avril 2014) et de la Sierra Leone (fin mai 2014). Parallèlement, une extension et une transmission active de la maladie dans la capitale Conakry ont été objectivées dès le début de l’épidémie, soit en mars 2014. Les capitales du Liberia et de Sierra Leone ont été touchées entre début et mi-juin 2014. Au 3 décembre, le bilan épidémiologique dans ces trois pays faisait état de 17 111 cas et 6 055 décès. Pour les cas dont on connait l’évolution clinique finale, l’OMS indique que la létalité est de 72% 8.
Le premier cas de cette épidémie a été identifié comme étant un enfant de 2 ans, décédé le 6 décembre 2013 dans un village reculé de Guinée, Meliandou (district de Guékédou). Cependant, une investigation rétrospective en mars 2014 suggère d’autres décès suspects dès le mois de décembre 2013 dans les villages de Meliandou et Dawa. Un professionnel de santé infecté dans le district de Guékédou serait probablement à l’origine de la diffusion rapide de l’épidémie dans les districts voisins de Macenta, Nzérékoré et Kissidougou dès février 2014 10.
L’analyse descriptive des premières données disponibles pour cette épidémie a porté sur 3 343 confirmés et 667 cas probables d'Ebola (Guinée, Liberia, Nigeria et Sierra Leone). La majorité (61%) des patients étaient dans la tranche d’âge 15-44 ans avec un âge médian à 32 ans. Le sex-ratio H/F était proche de 1. Cliniquement, des symptômes hémorragiques spécifiques étaient rapportés dans moins de 1% des cas. Cependant des « saignement inexpliqués » étaient rapportés pour 18% d’entre eux. La létalité estimée était de 70,8% [69-73] 11.
 Agrandir l'image
Agrandir l'image
 Agrandir l'image
Agrandir l'image
Mali, Nigeria et Sénégal : transmission localisée (tableau 1)
Fin juillet 2014, les autorités sanitaires du Nigeria rapportent le 1er cas probable survenu à Lagos. Le patient décédé provenait du Liberia. Début août, une transmission secondaire a été observée dans ce pays. Au total, 20 cas et 8 décès ont été rapportés.
Fin août, le Sénégal déclare le 1er cas confirmé de MVE, importé de Guinée. Les investigations ont permis de retrouver une soixantaine de contacts, qui ont été suivis pendant 21 jours. Il n’y a pas eu de transmission secondaire. L’OMS a déclaré la fin des épidémies au Sénégal et au Nigeria, respectivement, les 17 et 19 octobre 2014 12. Devant les flambées sévissant à ses frontières, le Sénégal s’était bien préparé et avait mis en place un plan d’action détaillé dès le mois de mars. Dès la détection du 1er cas, les autorités ont déployé un plan de riposte à l’échelle nationale, comprenant entre autres la détection et l’isolement des cas ainsi que le suivi des contacts. Un autre élément crucial dès le début a été la décision des autorités d’ouvrir un couloir humanitaire à Dakar pour faciliter les déplacements et les activités des agences humanitaires. Cette décision a permis aux denrées alimentaires, aux médicaments et autres fournitures essentielles d’entrer plus efficacement dans le pays. D’autres facteurs ont contribué à enrayer rapidement cette épidémie, comme le renfort de la surveillance aux points d’entrée dans le pays, les campagnes nationales de sensibilisation du grand public et l’aide à la réintégration des patients guéris dans la société 13.
Au Nigeria, les pouvoirs publics ont également fourni d’importantes ressources financières et matérielles, ainsi que du personnel national qualifié et expérimenté. Des services d’isolement ont été construits dès la détection des premiers cas. Des établissements de traitement réservés aux malades d’Ebola ont été déployés dans un second temps. Des véhicules et des téléphones portables dotés de programmes spécialement adaptés ont été mis à disposition pour faciliter la notification en temps réel, au fur et à mesure de l’avancée des investigations 14.
Les systèmes de surveillance sont maintenus à un haut niveau d’alerte dans ces deux pays, tant qu’une transmission intense perdure dans d’autres régions d’Afrique de l’Ouest.
Le 23 octobre, le Mali rapporte son 1er cas de MVE, en provenance de Guinée, décédé le 25 octobre 2014. Un second cas importé de Guinée a entraîné une chaîne de transmission locale dans la capitale Bamako. Au 3 décembre, le Mali rapportait 8 cas (7 confirmés et 1 probable) et 6 décès, et 227 contacts faisaient l’objet d’un suivi par les autorités sanitaires du pays 8.
Hors Afrique de l’Ouest : les cas importés
Une transmission secondaire du virus Ebola hors d’Afrique a été rapportée pour la première fois en octobre 2014 en Espagne et aux États-Unis (tableau 1).
En Espagne, un cas a été déclaré chez un professionnel de santé. Le suivi des contacts de ce cas s’est terminé le 21 octobre 2014. Le 2 décembre 2014, l’OMS a déclaré la fin de l’épidémie en Espagne 15.
Aux États-Unis, 4 cas ont été déclarés dans le pays, dont 2 professionnels de santé au Texas. Le suivi des patients du dernier cas diagnostiqué est terminé depuis mi-novembre.
Des professionnels de santé particulièrement exposés
Au total, au 3 décembre 2014, près de 622 professionnels de santé avaient été infectés, dont 58% au Liberia. Parmi eux, 346 sont décédés (létalité observée de 55,6%). Les premières enquêtes menées par l’OMS en Afrique de l’Ouest pour déterminer la source d’exposition des professionnels de santé indiquent que la plupart d’entre eux ont été contaminés hors des centres de traitement Ebola, ce qui souligne l’importance de disposer d’équipements de protection et de protocoles adaptés quel que soit le lieu de prise en charge des cas 8.
Réponse internationale
Face à l’ampleur de l’épidémie qui sévit depuis mars 2014, la réponse internationale a dû être adaptée à plusieurs reprises. Le 8 août 2014, l’OMS a qualifié cette épidémie comme Urgence de santé publique de portée internationale (USPPI). Le 19 septembre, le Conseil de sécurité de l'Organisation des Nations unies (ONU) s'est réuni pour créer une Mission inédite des Nations unies pour la lutte contre Ebola (UNMEER (2)) avec la mise en place d’un plan de réponse. À cet effet, une liste de 9 indicateurs en lien avec la gestion des malades et des décès (capacité d’accueil, isolement des cas, inhumations sécurisées) et la surveillance (capacité laboratoire et suivi des contacts) a été établie pour mesurer l’atteinte des objectifs de réponse à 60 jours et à 90 jours après la mise en place du plan.
Au regard des premiers éléments de réponse, une réévaluation de la situation a eu lieu le 22 octobre 2014 et le Comité d’urgence internationale a prolongé le statut « d’urgence » pour les 3 mois suivants 16.
Encadré
Le Règlement sanitaire international (RSI) et l’Urgence de santé publique de portée internationale (USPPI) 16,17
Le RSI est un instrument juridique international pour l'ensemble des États membres de l'OMS. Il a pour but d'aider la communauté internationale à éviter la propagation internationale des maladies pouvant constituer une menace dans le monde entier, en prenant les mesures qui s'imposent.
Depuis mai 2005, la communication au niveau international sur les maladies infectieuses existantes, émergentes ou résurgentes, ainsi que les situations d’urgence sanitaire liées à des phénomènes environnementaux, industriels ou terroristes, se fait sur la base des données du RSI.
Le RSI est entré en vigueur le 15 juin 2007 et impose de nouvelles obligations aux États signataires :
- désigner un point focal national (PFN) chargé en permanence des échanges d’informations avec l’OMS et les autres pays signataires ;
- évaluer les évènements de santé publique susceptibles de constituer une USPPI et les notifier à l’OMS :
- répondre aux demandes de l’OMS à propos de risques pour la santé publique ;
- renforcer les capacités de surveillance et de réponse dans les points d’entrée ;
- renforcer puis maintenir les capacités de détection, d’évaluation et de réponse aux évènements de santé publique.
- Une USPPI est définie comme un évènement sanitaire exceptionnel constituant un risque pour la santé publique en raison d’une éventuelle propagation internationale de maladies et pouvant exiger une action internationale coordonnée.
- Cette définition implique qu’il s’agit d’une situation grave, soudaine, inhabituelle ou inattendue ; qui entraîne des répercussions sur la santé publique au-delà des frontières nationales de l’État affecté et qui peut exiger une action internationale immédiate.
En matière de veille et de sécurité sanitaires, l’OMS demande aux États Parties d’être en mesure d’évaluer, selon un algorithme précis et dans les 48 heures, tous les évènements de santé publique qui sont signalés et, s’il y a lieu, d’aviser immédiatement l’OMS par l’intermédiaire du PFN du RSI.
Pour la France, l’atteinte de ces capacités passe essentiellement par une structuration des circuits d’information entre la Direction générale de la santé (DGS), désignée comme PFN auprès de l’OMS, et l’Institut de veille sanitaire, chargé de l’évaluation des évènements de santé publique. Il s’agit par exemple d’évènements survenant dans les moyens de transport internationaux ou au sein des points d’entrée du territoire (ports, aéroports).
Le RSI (2005) est transposé en droit interne par les articles L. 3115-1 et suivants du Code de la Santé publique.
Discussion
La plus importante épidémie à virus Ebola de l’histoire est en cours en Afrique de l’Ouest depuis 8 mois. Avec un nombre de cas qui s’élève à plus de 17 000 et un nombre de décès à plus de 6 000 au 3 décembre 2014, la situation est sans précédent. De nombreux facteurs ont contribué à cette situation. Le contexte socio-politique et économique des pays affectés (faiblesse des institutions, systèmes et infrastructures sanitaires défaillants, perception négative de la population vis-à-vis des organisations internationales, reconstruction après-guerre au Liberia et en Sierra Leone) a constitué un terreau favorable au développement de l’épidémie. Par contraste, les exemples du Nigeria et du Sénégal ont montré qu’il était possible de gérer efficacement une menace comme Ebola grâce à un niveau d’anticipation suffisant et des systèmes de soins plus efficients 18. La prise de conscience et l’intervention tardives, inadaptées et sous-dimensionnées de la communauté internationale face à l’urgence de la situation ont été soulignées à plusieurs reprises, par des ONG 19. Il aura fallu plus de 4 mois après la première alerte diffusée dans le RSI, soit le 8 août 2014, pour que l’OMS qualifie cette épidémie d’USPPI. Le gouvernement guinéen n’a déclaré l’urgence nationale que le 13 août 2014 20. L’étude précédemment mentionnée sur la description des 1ers cas de l’épidémie 10 avait estimé à 20 000 le nombre possible de personnes infectées en novembre 2014 si les mesures de contrôle appropriées n’étaient pas mises en place. Une autre étude publiée en septembre 2014, portant sur l’impact des mesures de contrôle de l’épidémie et basée sur les premiers mois de l’épidémie au Liberia et en Sierra Leone selon différents scénarios, a montré que la prise en charge dans des centres de traitements spécialisés d’au moins 70% des malades en septembre 2014 pourrait permettre une fin de l’épidémie en janvier 2015. Retarder les débuts d’une telle intervention au 22 novembre 2014 (soit 2 mois plus tard) conduirait selon les auteurs à un nombre de cas journaliers pour les trois pays à 10 000 cas journaliers en janvier 2015 21.
L’annonce du conseil de sécurité de l’ONU, le 18 septembre 2014, a entraîné une mobilisation internationale pour mettre en place un plan de réponse coordonné. De nombreux professionnels de santé et de sciences humaines (anthropologues notamment) ont été déployés dans ces pays où les structures sanitaires et le nombre de professionnels sont faibles 22. Les objectifs les plus importants étaient de mettre en isolement 70% des malades et d’assurer qu’au moins 70% des inhumations soient sécurisées, avec évaluation de ces objectifs à 60 jours et à 90 jours après le début du plan lancé le 1er octobre 2014. Au 3 décembre, la réponse reste en deçà des objectifs fixés, même s’il subsiste des incertitudes sur les données permettant le suivi des indicateurs 8. Cependant, la situation épidémiologique actuelle (environ 17 000 cas et moins de 1 000 cas rapportés de façon hebdomadaire au 3 décembre) est bien inférieure aux estimations publiées en septembre 2014 dans les deux études précédemment mentionnées 11,21, suggérant ainsi une efficacité au moins partielle des actions mises en place par la communauté internationale.
Face à l’envergure de cet évènement et aux risques de diffusion de l’épidémie hors d’Afrique, des mesures de contrôle destinées à limiter la propagation du virus au niveau mondial ont été mises en place. Selon l’European Centre for Disease Prevention and Control (ECDC), le risque d’importation du virus Ebola par le biais des voyageurs au sein de l’Union européenne (UE) est faible malgré l’évolution de l’épidémie et le nombre de professionnels de santé européens déployés dans les pays affectés. Cependant, 30 pays de l'UE recommandent à leurs citoyens de reporter les voyages non essentiels vers les pays affectés. Plusieurs compagnies aériennes internationales ont arrêté ou réduit sensiblement le nombre de vols vers les trois pays les plus touchés en Afrique de l'Ouest 23. L’ECDC a réalisé un guide de prise en charge et de suivi des sujets contacts de la fièvre Ebola dans les vols commerciaux qui est appliqué par les compagnies aériennes 24. Une étude sur le potentiel du virus Ebola à se propager par l’intermédiaire des transports aériens indique que le contrôle des passagers au départ des pays affectés est efficace. En revanche, le contrôle à l’arrivée n’apporte pas de bénéfice supplémentaire en termes de réduction du risque 25. Depuis la mise en place des mesures de dépistage au départ des capitales des pays les plus affectés, environ 80 000 voyageurs ont quitté par avion les trois pays les plus touchés d’Afrique de l’Ouest et ont été dépistés à l’aide d’un questionnaire de santé et d’une prise de température 26. En parallèle, depuis août 2014, la Guinée a fermé ses frontières terrestres avec le Liberia et la Sierra Leone afin de mieux contrôler les mouvements transfrontaliers, notamment ceux des contacts potentiels identifiés. Des pays frontaliers comme la Guinée-Bissau, le Sénégal et la Côte d’Ivoire ont procédé de même à cette période. Même si le risque d’importation en Europe et/ou aux États-Unis est faible, il n’est pas nul comme l’ont démontrées les transmissions secondaires survenues en Espagne et aux États-Unis. La préparation à ces situations est essentielle, même si la performance des systèmes de santé européens réduit considérablement le risque épidémique. Des recommandations à destination des professionnels de santé jugés à haut risque compte-tenu du mode de contamination du virus (contacts directs avec des liquides biologiques de personnes infectées ou avec des surfaces et des matériaux souillés par ce type de liquides) ont été établis par les autorités sanitaires (OMS 27,28 , Center for Disease Control and Prevention 29, Haut Conseil de la santé publique 30).
Si un système de surveillance et des mesures de contrôle adaptées sont primordiaux, la recherche de nouvelles stratégies thérapeutiques, et en particulier de vaccins, doit être encouragée. Deux candidats-vaccins (cAd3-EBO et VSV) confèrent une immunité de 100% chez des singes, 4 à 5 semaines après l’administration d’une seule dose 31. Les résultats préliminaires des essais de phase 1 pour le cAd3-EBO ont montré qu’il permettait d’induire une réponse immunitaire et une innocuité satisfaisantes chez les 20 personnes incluses dans l’essai 32. Des essais de phase 2 devraient être déployés dès le début 2015. L’Alliance mondiale pour les vaccins et la vaccination (GAVI) s’est engagée à financer l’achat de vaccins contre la MVE dès que ces derniers seront disponibles 33. Cependant, avant de disposer d’un vaccin efficace, de nombreux défis devront être relevés en matière de logistique : de la mise en œuvre de la recherche et du développement à la conception des essais et leur utilisation en passant par des infrastructures adéquates pour évaluer et distribuer des vaccins rapidement et en toute sécurité 34.
Enfin, l’existence de cette épidémie ne doit pas faire oublier que d’autres pathologies infectieuses fébriles peuvent se déclarer au retour des pays affectés, avec une probabilité supérieure à celle de la maladie à virus Ebola. L’effort de lutte contre la MVE doit être concentré sur le renforcement des structures de soins dans les trois pays 35.
Conclusion
Inédite par son ampleur, sa diffusion en zones urbaines et l’exportation de cas de maladie à virus Ebola hors d’Afrique, l’épidémie qui sévit depuis plus de 8 mois est devenue une préoccupation mondiale de santé publique nécessitant de nombreux efforts financiers et humains. Le plan de réponse mis en place par la coopération internationale en septembre a permis certains progrès, mais les objectifs ne sont pas encore atteints en décembre 2014. Bien que le risque d’exportation de cas d’Ebola reste faible en Europe, l’ensemble des pays européens et la France en particulier ont mis en place des plans de préparation visant à détecter précocement et prendre en charge de potentiels cas dans des structures dédiées (Cf. l'article de M. Bruyand et coll. dans ce numéro).
Remerciements
À tous nos partenaires du réseau de veille internationale qui ont contribué à documenter cette épidémie : les ministères de la Santé (Guinée, Liberia, Mali, Nigeria, Sénégal et Sierra Leone), l’OMS / GOARN (Global Outbreak Alert and Response Network - Réseau mondial d'alerte et d'action en cas d'épidémie), le Centre national de référence pour les fièvres hémorragiques virales de Lyon, la Coordination de la lutte contre l’épidémie d’Ebola en Afrique de l’Ouest, la TASK FORCE Ebola, ainsi qu’à nos collègues du Département santé environnement-SIG de l’InVS.
Références
de_sante_francophonie_26_11.pdf
_diseases_transmitted_on_aircraft.pdf
Citer cet article
– Cas probable : Tout cas suspect évalué par un clinicien OU toute personne suspecte d’être décédée d’une maladie à virus Ebola et qui avait un lien épidémiologique avec un cas confirmé mais qui n’a pas été testée et pour qui il n’existe pas de confirmation biologique de la maladie.
– Cas confirmé : Tout cas suspect ou probable chez qui un prélèvement a été testé positif pour le virus Ebola dans un laboratoire.




