Restes à charge invisibles des dépenses liées à la santé chez les personnes malades chroniques, en situation de handicap ou en perte d’autonomie : observations et implications auprès de 3 100 usagers du système de santé recrutés via un canal associatif
// Invisible out-of-pocket health-related expenses among people living with chronic illness, disability, or loss of autonomy: Observations and implications from 3,100 health system users recruited through patient associations
Résumé
Les restes à charge invisibles des dépenses liées à la santé (RACIDLS) désignent des dépenses de santé non remboursées, souvent absentes des dispositifs de suivi statistique, mais perçues comme nécessaires par les usagers. Cette étude visait à estimer leur montant et leur nature chez des personnes vivant avec une maladie chronique, un handicap ou une perte d’autonomie, engagées dans des réseaux associatifs.
Une enquête en ligne a été conduite auprès de 3 100 répondants, recrutés via les réseaux de France assos santé. Un questionnaire ad hoc, élaboré avec le groupe de travail inter-associatif « Assurance maladie », a permis de recueillir des données déclaratives sur les dépenses non remboursées engagées au cours des 12 derniers mois, ainsi que sur les renoncements associés.
Le montant annuel moyen déclaré des RACIDLS était de 1 560 euros, avec une médiane à 640 euros. Les dépenses les plus fréquentes concernaient les médecines complémentaires, le petit matériel médical, ainsi que la nutrition et l’activité physique. Près de 53% des répondants déclaraient avoir renoncé à au moins un soin ou un produit non remboursé, cette proportion atteignant 69% chez les personnes aux revenus inférieurs à 2 000 euros par mois.
Bien que l’échantillon ne soit pas représentatif, les résultats mettent en évidence des dépenses perçues comme essentielles, mais invisibilisées dans les indicateurs classiques. Ils soulignent l’intérêt de compléter les approches institutionnelles par des dispositifs prenant en compte l’expérience déclarée des usagers, afin de mieux appréhender les inégalités d’accès aux soins.
Abstract
Invisible out-of-pocket health-related expenses (RACIDLS – Restes à charge invisibles liés aux dépenses de santé) refer to health-related costs not covered by the public or complementary insurance systems, yet perceived as essential by users. This study aimed to estimate their amount and nature among individuals living with chronic illness, disability, or loss of autonomy, and actively engaged in patient associations.
An online survey was conducted with 3,100 respondents recruited through the France assos santé network. A dedicated questionnaire, co-developed with the “Assurance maladie” working group, collected self-reported data on non-reimbursed health expenses incurred over the previous 12 months, as well as related forgone care.
The average annual RACIDLS reported was 1,560 euros, with a median of 640 euros. The most common expenses involved complementary therapies, minor medical equipment, and specialised diet. About 53% of respondents reported having forgone at least one non-reimbursed care or product, rising to 69% among those with a monthly income below 2,000 euros.
Although the sample is not representative, the findings highlight expenditures considered essential by users but overlooked in official metrics. These results support the need to complement institutional approaches with user-informed perspectives to better capture inequalities in access to care.
Introduction
Les restes à charge (RAC) sont traditionnellement évalués par les pouvoirs publics à travers l’indicateur de consommation de soins et de biens médicaux (CSBM) 1. Selon les Comptes de la santé – édition 2024 de la Direction de la recherche, des études, de l'évaluation et des statistiques (Drees), la CSBM s’élevait à environ 235 milliards d’euros en 2022. La Sécurité sociale en finançait 79,6%, les organismes complémentaires 12,6%, et 7,2% restaient directement à la charge des ménages. Ce reste à charge final représentait un montant annuel moyen d’environ 270 à 280 euros par habitant 2.
Cependant, cette estimation ne tient pas compte d’un ensemble de frais non remboursés, que certains usagers considèrent comme nécessaires à leur parcours de santé : soins de santé mentale, petits équipements médicaux, accompagnement humain, ou encore dépenses liées à la nutrition ou à l’activité physique. Ces coûts, souvent absents des référentiels médico-administratifs, peuvent pourtant constituer un frein significatif à l’accès aux soins. Ils sont désignés sous le terme de restes à charge invisibles des dépenses liées à la santé (RACIDLS), au sens d’une invisibilité statistique pour l’assurance maladie obligatoire (AMO), et non comme une redéfinition du panier de soins remboursables 3.
Les RACIDLS sont peu documentés dans la littérature française, malgré leur rôle potentiel dans le renoncement aux soins 1. Ce renoncement est particulièrement accentué dans un contexte de diminution des remboursements de certains soins, d’augmentation des franchises et participations forfaitaires, et de recours croissant aux dépassements d’honoraires.
Dans ce contexte, France assos santé (FAS), union regroupant des associations de patients et d’usagers du système de santé, a souhaité explorer la question des RACIDLS à partir d’une enquête diffusée via les réseaux associatifs de FAS, auprès de personnes concernées par la maladie chronique, le handicap ou la perte d’autonomie, ou répondant pour un proche. Cette étude vise à estimer les montants déclarés de RACIDLS, ainsi qu’à identifier les postes de dépenses les plus concernés et les situations de renoncement associées. À titre exploratoire, nous avons également examiné l’association entre certaines caractéristiques sociales des répondants et le montant des RACIDLS, ainsi que les situations de renoncement/substitution pour raisons financières.
Matériels et méthodes
L’enquête RACIDLS était une enquête déclarative, rétrospective, réalisée en ligne entre le 12 septembre et le 14 octobre 2024. Elle a été conçue par FAS, en collaboration avec des représentants d’usagers et des associations membres.
L’objectif principal de cette enquête était d’estimer le montant annuel moyen des RACIDLS déclarés par des représentants d’usagers et des membres d’associations de patients.
Les objectifs secondaires étaient les suivants : 1) estimer la proportion de répondants déclarant avoir supporté un ou plusieurs types de RACIDLS ; 2) décrire les catégories de dépenses les plus fréquentes ; 3) explorer de manière descriptive la fréquence du renoncement/substitution pour raisons financières et son association avec certaines caractéristiques des répondants, notamment le statut Affection longue durée (ALD).
L’enquête était ouverte à toute personne remplissant les critères d’éligibilité suivants : être âgée de 18 ans ou plus, résider en France et consentir à participer.
Création du questionnaire
En raison de l’absence de définition consensuelle des RACIDLS dans la littérature, et de la nature même de ces dépenses – souvent subjectives, ponctuelles et absentes des référentiels médico-administratifs – un questionnaire ad hoc a été élaboré avec la contribution du groupe de travail « Assurance maladie » de FAS.
La conception s’est appuyée sur deux réunions de travail en distanciel, un document partagé et des relectures collectives par l’ensemble des membres. La liste des grandes catégories de dépenses a été discutée et validée par consensus.
Ce questionnaire avait une visée exploratoire : il visait à faire émerger les postes de dépenses jugés significatifs par les usagers eux-mêmes, à partir de leur expérience vécue. Neuf catégories ont ainsi été définies, couvrant un large spectre de situations identifiées comme sources de dépenses non remboursées : soins de santé mentale ou complémentaires, accompagnement humain, petit matériel médical, nutrition, transports, etc.
Pour chaque catégorie, les répondants devaient indiquer s’ils avaient eu des dépenses associées au cours des 12 derniers mois. En cas de réponse positive, un montant global était demandé. En cas d’absence de réponse ou de réponse négative, un montant de 0 euro était attribué.
Le questionnaire incluait également une section sur les renoncements aux soins, fondée sur une question à choix multiples intégrant plusieurs formes de renoncement : absence de recours, report, ou recours à des solutions perçues comme moins adaptées.
Le questionnaire avec les RACIDLS est disponible dans l’annexe 1.
Diffusion du questionnaire
Le questionnaire a été diffusé par voie électronique via les réseaux de FAS, notamment par les listes de diffusion des associations membres, les délégations régionales, les représentants des usagers, ainsi que les réseaux sociaux.
Cette modalité de diffusion conduit, par définition, à un échantillon majoritairement composé de personnes directement concernées par une maladie chronique, une situation de handicap ou une perte d’autonomie, ou de proches aidants, correspondant aux publics représentés au sein des associations affiliées à FAS.
Le tableau de diffusion est présenté dans l’annexe 2.
Une démarche de sensibilisation
Au-delà des résultats, cette enquête s’inscrit dans une démarche d’information et de sensibilisation. À cet effet, un guide d’information a été élaboré pour détailler la nature des RACIDLS. À la fin du questionnaire, les répondants avaient la possibilité de consulter le montant moyen de leurs propres RACIDLS ainsi que la moyenne des autres participants.
Éthique et réglementation
Aucune donnée directement identifiante n’a été collectée. Une notice d’informations était disponible en ligne (annexe 3). Les données ont été hébergées sur un serveur agréé « données de santé ». L’enquête ne relevant pas de la catégorie des recherches impliquant la personne humaine (RIPH), aucun avis éthique n’était requis.
Analyses
Les variables qualitatives ont été décrites à l’aide de fréquences et de pourcentages.
Les variables quantitatives ont été décrites à l’aide de la moyenne, de l’écart-type, ainsi que de la médiane et de l’intervalle interquartile (IQR) pour les variables présentant une distribution asymétrique, en particulier les montants des RACIDLS et des RAC.
Les comparaisons entre variables qualitatives ont été réalisées à l’aide du test du Chi2. Les associations entre variables qualitatives et quantitatives ont été explorées à l’aide du test de Mann-Whitney-Wilcoxon (pour deux modalités) ou du test de Kruskal-Wallis (pour plus de deux modalités).
L’ensemble des tests statistiques a été réalisé en bilatéral, avec un seuil de significativité fixé à 0,05.
Résultats
Caractéristiques sociodémographiques
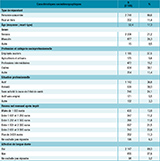
Les réponses de 3 100 usagers du système de santé ont été analysées. L’âge moyen des répondants était de 52,4 ans (+/-17,3) et le taux de féminisation était de 71,2%. La profession et catégorie socioprofessionnelle des répondants était : employés et ouvriers (37,6%) ; agriculteurs et artisans (5,6%) ; professions intermédiaires (15,2%) ; cadres et professions intellectuelles supérieures (30,1%), et autre (11,4%). Les répondants étaient 36,9% à gagner 1 500 euros ou moins par mois après impôts, 56,7% à gagner plus de 1 501 euros et 6,3% à ne pas souhaiter répondre.
Les résultats détaillés sont présentés dans le tableau 1.
Caractéristiques de santé
Parmi les 3 100 répondants, la majorité déclarait au moins une pathologie chronique ou une situation de handicap. La douleur chronique était la situation la plus fréquemment rapportée (30,8%), suivie de l’hypertension artérielle (16,5%), du diabète (12,5%) et des maladies ou handicaps psychiques (12,3%). Les maladies auto-immunes (toutes formes confondues), les pathologies respiratoires et les situations de handicap moteur concernaient chacune environ 10% des répondants. Seuls 3,2% déclaraient ne présenter aucune pathologie.
Les résultats détaillés sont présentés dans le tableau 2.
Montant des RACIDLS et des RAC
Le montant annuel moyen déclaré des RACIDLS, toutes catégories confondues, était estimé à environ 1 560 euros par répondant (+/-3 150 euros). La médiane s’élevait à 640 euros, avec un écart interquartile d’environ 1 500 euros, traduisant une forte variabilité entre les situations individuelles. Le 1er décile était de 0 euro et le 9e de 3 650 euros.
Les postes les plus coûteux concernaient notamment l’adaptation de l’environnement avec un montant moyen de 2 110 euros, le gros matériel médical (830 euros), ou encore l’accompagnement humain (850 euros), bien que ces dépenses aient été déclarées par une minorité de répondants. À l’inverse, des postes plus fréquents comme les médecines complémentaires (310 euros en moyenne) ou le petit matériel médical (280 euros) représentaient des montants unitaires plus modérés, mais cumulables.
Concernant les médicaments non remboursés, le montant annuel moyen estimé était d’environ 290 euros (+/-670 euros), avec une médiane à 100 euros (IQR : 310 euros). Environ deux tiers des répondants déclaraient avoir engagé de telles dépenses, qu’il s’agisse de médicaments prescrits mais non pris en charge, ou de médicaments en vente libre.
Les répondants déclarant bénéficier d’une ALD rapportaient des RACIDLS légèrement plus élevés que ceux n’en déclarant pas (environ 1 620 euros vs 1 530 euros), cette différence étant statistiquement significative (p<0,01). Toutefois, cette différence doit être interprétée avec prudence, en raison du caractère non représentatif de l’échantillon.
Les résultats détaillés sont présentés dans le tableau 3.
 Agrandir l'image
Agrandir l'imageTypes et fréquence des restes à charge invisibles des dépenses liées à la santé
La quasi-totalité des répondants (plus de 90%) a déclaré au moins une dépense relevant des RACIDLS. Les catégories les plus fréquemment citées étaient les suivantes :
–les médecines complémentaires et soins de santé mentale (environ 64%) ;
–le petit matériel médical (environ 55%) ;
–les dépenses liées à la nutrition ou à l’activité physique (environ 53%) ;
–les frais de transport (environ 49%) ;
–les produits dits « de confort » (environ 43%).
Des postes de dépenses plus spécifiques, tels que l’adaptation de l’environnement ou l’accompagnement humain, étaient moins fréquemment rapportés (environ 15 à 20%), mais représentaient parfois des montants élevés.
Ces résultats illustrent la diversité des dépenses non remboursées rencontrées par les répondants, et leur fréquence élevée dans certaines catégories essentielles au quotidien.
Renoncement
Parmi les 3 100 répondants, environ 53% ont déclaré avoir renoncé à au moins un soin ou produit non remboursé, ou avoir eu recours à une solution jugée moins adaptée, au cours des 12 derniers mois.
Les formes de renoncement les plus fréquentes concernaient les médecines complémentaires, les soins de bien-être ou de santé mentale (pour 68% des répondants concernés), les soins ou produits dits « de confort » non remboursés (ce qui inclut les prothèses capillaires, les crèmes et lotions, ou encore les séances d’épilation spécialisée pour traiter les effets indésirables de certains traitements), et autre (44%) ; ainsi que les dépenses spécifiques liées à la nutrition ou à l’activité physique (44%). Des renoncements moins fréquents ont également été rapportés, concernant le matériel médical, l’adaptation de l’environnement, ou les frais de transport.
Les données indiquent une disparité importante selon le niveau de revenu déclaré. Parmi les personnes déclarant un revenu mensuel net inférieur à 2 000 euros, environ 69% déclaraient avoir renoncé à des soins ou produits. Cette proportion tombait à environ 25% pour les répondants ayant un revenu supérieur à 2 000 euros (p<0,01). Ces résultats suggèrent une incidence différenciée des RACIDLS selon les conditions économiques individuelles sur le renoncement. Le montant total déclaré des RACIDLS ne différait pas significativement selon le niveau de revenu (seuil de 2 000 euros), avec des montants moyens proches entre les deux groupes (1 548 euros vs 1 587 euros ; p=0,66).
Discussion
L’objectif de cette enquête était d’estimer, dans une population de représentants d’usagers et de membres d’associations de patients, le montant annuel moyen des restes à charge invisibles des dépenses liées à la santé. Les résultats montrent que les RACIDLS sont à la fois fréquents, diversifiés et potentiellement lourds financièrement. Le montant annuel moyen déclaré atteignait environ 1 560 euros (+/-3 150 euros), traduisant une forte dispersion des situations.
Ces résultats ne peuvent être généralisés à l’ensemble de la population française. Ils s’interprètent à l’aune d’un échantillon fortement impliqué dans le système de santé. Ce biais de sélection, pleinement assumé, n’entame pas la portée exploratoire de l’étude ; il ouvre au contraire deux pistes pour des travaux méthodologiquement plus robustes : (i) préciser, avec les usagers, la frontière de ce qui est réellement jugé « nécessaire » en santé ; (ii) développer des indicateurs capables de rendre visibles ces dépenses aujourd’hui, hors champ des statistiques classiques.
La définition des éléments considérés comme nécessaires à la santé
Dans les statistiques françaises, le reste à charge renvoie à des définitions institutionnelles adossées au champ des dépenses observables et aux mécanismes de prise en charge. Dans les comptes de la santé, il correspond notamment à la part de la consommation de soins et de biens médicaux financée directement par les ménages et dans les analyses de « RAC après assurance maladie obligatoire/assurance maladie complémentaire (AMO/AMC) ». Le RAC est décomposé en participations financières (ticket modérateur, franchises/participations forfaitaires) et, le cas échéant, en dépassements 2.
Notre étude porte sur un objet distinct, que nous qualifions de restes à charge invisibles des dépenses de santé au sens d’une invisibilité statistique pour l’AMO. Il s’agit de dépenses attribuées par les répondants à leur maladie chronique, handicap ou perte d’autonomie, non observables dans les bases de remboursement, et déclarées au titre du montant effectivement supporté après prises en charge éventuelles autre qu’AMO et AMC, sans présumer du financeur légitime. Pour éviter toute ambiguïté normative, le terme « nécessaire » est entendu ici comme « perçu comme nécessaire par les personnes concernées pour leur parcours de santé et/ou de compensation », et non comme synonyme de « devrait relever du panier remboursable ».
Les RACIDLS identifiés dépassent le champ médical stricto sensu, puisqu’ils incluent des postes perçus par les usagers comme essentiels à leur santé globale et à leur qualité de vie (ex : alimentation adaptée, activité physique, bien-être santé mentale, soins esthétiques post-traitement). Cette approche est cohérente avec des cadres de santé publique conceptualisant les situations de santé « en contexte » comme la Classification internationale du fonctionnement (CIF)(1), qui intègre explicitement les facteurs environnementaux dans le fonctionnement et le handicap Elle rejoint également le modèle biopsychosocial, qui met en évidence l’importance des dimensions psychologiques et sociales dans l’état de santé 4,5. De plus, certaines catégories, comme les frais de transport, relèvent de l’accès effectif aux soins, reconnu comme un déterminant social de santé 6,7. En ce sens, notre définition vise à élargir la perspective pour rendre visibles des dimensions habituellement exclues des indicateurs médico-administratifs, mais documentées dans la littérature sur les inégalités d’accès.
Afin d’éviter une extension indéfinie de l’objet, le périmètre des RACIDLS a été défini de manière pragmatique, par co-construction avec le groupe de travail inter-associatif « Assurance maladie » de FAS, et par compromis entre pertinence pour les usagers, lien direct avec le parcours/compensation, et faisabilité de déclaration sur 12 mois.
Cette approche ne prétend pas remplacer les référentiels médico-administratifs, mais les compléter en rendant visibles des dépenses autrement absentes des statistiques officielles telles que les frais de transport, les aides humaines, la nutrition adaptée, l’activité physique, ou encore les soins esthétiques post-traitement. Ces postes, souvent jugés périphériques dans les référentiels administratifs, sont pourtant perçus comme essentiels par les usagers 1. Par exemple, des dépenses comme les prothèses capillaires ou les vernis à ongles peuvent jouer un rôle déterminant dans la restauration de l’image de soi pour des personnes confrontées aux effets secondaires de traitements lourds 8.
La nutrition et l'activité physique, bien que reconnues comme déterminantes par la Haute Autorité de santé (HAS), en 2022, dans la prise en charge de nombreuses pathologies chroniques, restent majoritairement à la charge des patients 9. Ce paradoxe interroge la responsabilisation individuelle dans le respect de recommandations médicales. De même, la santé mentale, désignée comme grande cause nationale, demeure peu accessible financièrement. Le recours au dispositif « Mon Soutien Psy » reste limité, tandis que les centres médico-psychologiques sont difficilement accessibles 10.
Enfin, la forte contribution de postes tels que l’adaptation de l’environnement ou certains accompagnements, doit être interprétée comme un indicateur de fardeau économique vécu à l’interface sanitaire et médico-sociale, et non comme une revendication implicite d’un financement par l’AMO. Cette lecture est cohérente avec les cadres d’analyse du coût de la maladie, qui distinguent les coûts directs médicaux et non médicaux, ainsi qu’avec des données empiriques montrant que les dépenses directes liées à des maladies chroniques incluent des adaptations du domicile ou du véhicule et peuvent conduire à des arbitrages contraints 11.
La discussion de ce périmètre ne peut toutefois être dissociée de celle du panier de biens et services. En France, le périmètre des biens et services pris en charge s’est historiquement constitué par des règles et des listes positives (nomenclatures/actes), au terme d’arbitrages articulant expertise scientifique, considérations médico-économiques et choix publics 12. La participation des usagers est aujourd’hui institutionnalisée (démocratie en santé, représentation des usagers), et la HAS a développé des modalités spécifiques d’implication des organisations de patients dans l’évaluation des technologies. Pour autant, ces dispositifs ne sauraient être assimilés à une mesure systématique des besoins vécus 13. Cette différence de perspective semble suggérer qu’il pourrait être pertinent de compléter les indicateurs actuels par une approche déclarative centrée sur l’expérience des usagers, conformément aux principes de la démocratie sanitaire 14.
Difficulté de comparaison en raison de l’invisibilité des indicateurs
Une tentative de comparaison avec les données disponibles de la Drees confirme la difficulté d’alignement des indicateurs. Par exemple, les dépenses de médicaments non prescrits et non remboursés (médicaments OTC) sont estimées à 41 euros par habitant dans les données nationales 15 contre 134 dans notre enquête. Cet écart peut s’expliquer par des biais de déclaration, des différences méthodologiques (calcul sur les prix ou les volumes).
Outre ces biais, cet écart peut être lié aux caractéristiques de notre échantillon. Celui-ci est composé d’une population sensiblement plus âgée que la moyenne nationale (+/-10 ans). De plus, 69,3% des répondants avaient une ALD, soit 49 points de plus que dans la population générale 16. Or, il a été démontré que les personnes bénéficiant d’une ALD avaient un RAC plus élevé que les autres.
Ces constats renforcent l’idée que les outils actuels de suivi des dépenses de santé, fondés sur des nomenclatures administratives ou des données de remboursement, ne capturent qu’une partie des réalités vécues. Pour documenter les zones grises du système de santé, notamment en matière d’accès réel aux soins et de renoncements invisibles, il apparaît nécessaire de compléter ces dispositifs par des enquêtes incluant la parole des usagers.
Limites
Le caractère exploratoire de l’étude suppose une attention particulière aux biais potentiels. Ce biais de sélection – en faveur de répondants sensibilisés aux problématiques des restes à charge ou plus enclins à s’exprimer sur le sujet. L’objectif étant exploratoire, les analyses ont visé à dégager des tendances générales plutôt qu’à produire des inférences généralisables à l’ensemble de la population.
Le mode de diffusion, non probabiliste, correspond aux contraintes propres à une enquête portée dans un cadre associatif, mobilisant les ressources disponibles et les canaux de communication existants. Il s’inscrit également dans une logique de recherche participative, visant à documenter le vécu de publics engagés dans le système de santé, plutôt qu’à produire des données extrapolables à l’ensemble de la population.
L’enquête a inclus l’ensemble des usagers du système de santé ayant répondu, qu’ils soient ou non bénéficiaires d’une affection de longue durée (ALD). En effet, France assos santé est une union d’associations d’usagers et ne se limite pas aux seuls patients en ALD. Restreindre l’analyse à ce sous-groupe aurait conduit à exclure d’autres publics représentés, notamment les personnes âgées, également exposées aux restes à charge invisibles des dépenses liées à la santé.
Cette étude repose sur un questionnaire volontairement concis, diffusé via des réseaux associatifs, ce qui a conduit à limiter le recueil de certaines variables socio-administratives telles que la reconnaissance du handicap, la perception de l’allocation personnalisée d’autonomie (APA) ou de la prestation de compensation du handicap (PCH). Ces informations n’étaient pas indispensables à l’objectif principal d’estimation des restes à charge invisibles des dépenses liées à la santé, mais leur absence limite la caractérisation fine de certains profils de répondants et doit être prise en compte dans l’interprétation des résultats.
Le choix d’un horizon de 12 mois, bien que plus long que celui retenu dans certaines enquêtes sur la consommation médicale, a été jugé pertinent dans un objectif exploratoire. Il visait à capter des dépenses susceptibles d’échapper aux remboursements classiques, y compris celles qui surviennent de manière ponctuelle ou saisonnière (frais de transport spécifiques, conservation de traitements, achats de matériel). Ce choix expose à un biais de mémoire, et les montants ont pu être approximés dans un contexte émotionnellement chargé. Par ailleurs, la mesure du renoncement est très sensible à la formulation des questions 17, ce qui nous conduit à ne pas comparer nos taux à d’autres enquêtes et à rester centrés sur cette population homogène.
Le regroupement de certaines catégories de dépenses, en particulier celles relatives à la santé mentale et aux médecines complémentaires, constitue une limite méthodologique de cette étude. Ce choix répondait à des contraintes pragmatiques de construction du questionnaire (longueur et charge de réponse) et à une frontière qui peut être fine, voire floue, du point de vue des répondants, notamment lorsque certaines pratiques complémentaires sont mobilisées pour leurs effets perçus sur le bien-être psychique. Ce regroupement ne constitue en aucun cas un amalgame sur le plan médical ou institutionnel, mais restreint la possibilité d’analyses distinctes poste par poste et doit être pris en compte dans l’interprétation des résultats.
Des travaux complémentaires combinant un volet qualitatif (dont une démarche Delphi associant des usagers), une validation instrumentale, et une enquête sur échantillon probabiliste avec suivi longitudinal permettraient d’affiner la mesure des RACIDLS et d’identifier des leviers de régulation.
Conclusion
Cette enquête exploratoire met en évidence l’existence de restes à charge invisibles des dépenses liées à la santé significatifs chez des personnes vivant avec une maladie chronique, un handicap ou une perte d’autonomie, engagées dans le milieu associatif. Ces dépenses, souvent absentes des référentiels institutionnels, concernent des postes perçus comme essentiels par les usagers, bien qu’ils soient considérés comme périphériques dans les dispositifs de remboursement. Leur invisibilisation statistique peut contribuer à une sous-estimation des inégalités d’accès aux soins.
Les résultats ne sont pas généralisables, mais offrent un éclairage utile sur des arbitrages contraints et des formes de renoncement peu documentées. Ils plaident pour une prise en compte plus fine de l’expérience des usagers dans l’évaluation du reste à charge, et pour le développement d’outils complémentaires aux indicateurs classiques, afin d’éclairer les zones grises du système de santé.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Financement
L’étude a été financée par France assos santé.
Remerciements
Les auteurs tiennent à remercier toutes les personnes qui ont participé à cette enquête.
Références
Citer cet article