Une enquête pilote de prévalence des mutilations sexuelles féminines dans trois départements français
// A pilot survey on prevalence of female genital mutilation in three French departments
Résumé
Contexte –
Dans les pays historiquement concernés par les « mutilations sexuelles féminines » (MSF), les fréquences de ces pratiques sont estimées directement à partir d’enquêtes réalisées auprès d’échantillons représentatifs de femmes en âge de procréer. Dans les pays de migration, dont la France, de telles enquêtes n’existent pas et les estimations du nombre de femmes concernées sont réalisées depuis la fin des années 2000 selon une méthode indirecte, dite d’extrapolation.
Méthodes –
Les données utilisées proviennent d’un nouveau protocole d’enquête direct, inspiré d’enquêtes par questionnaire auprès de femmes en âge de procréer et développées dans les pays d’origine. Cet outil de collecte a été testé dans trois départements français en 2021 dans un échantillon de 41 établissements de santé auprès de 3 120 usagères âgées entre 18 et 49 ans. Parmi elles, 2 507 femmes ont accepté de répondre à un court questionnaire principalement administré par les professionnels de santé durant la consultation.
Résultats –
Les résultats révèlent des niveaux contrastés de la pratique entre les départements variant de 1% ou moins (dans le Rhône et les Alpes-Maritimes) à 7% en Seine-Saint-Denis. Ces différentes prévalences sont corrélées à la présence plus ou moins importante des femmes originaires de « pays à risque ».
Conclusion –
La comparaison de ces résultats avec ceux de l’estimation indirecte montre que cette dernière est fiable dans les départements peu ou moyennement concernés. En revanche, dans les territoires où la population originaire de « pays à risque » est sur-représentée, la méthode directe s’avère plus adéquate.
Abstract
Introduction –
In countries with a history of female genital mutilation (FGM), the frequency of these practices is estimated directly from surveys carried out on representative samples of women of childbearing age. In countries of immigration, such as France, such surveys do not exist and estimates of the number of women with FGM have been produced since the late 2000s using an indirect method known as extrapolation.
Methods –
The data used come from a new direct survey protocol based around questionnaire surveys designed for women of childbearing age and developed in their countries of origin. In 2021, this collection tool was tested on 3,120 female patients aged 18–49 years from a sample of 41 healthcare settings located across three French departments. Among them, 2,507 women agreed to answer a short questionnaire mainly administered by health professionals during the consultation.
Results –
The results reveal highly contrasting levels of practice between departments, ranging from 1% or less in Rhône and Alpes-Maritimes to 7% in Seine-Saint-Denis. These different levels of prevalence correlate with the higher or lower presence of women from at-risk countries.
Conclusion –
A comparison of these results with those of the indirect estimate reveals that the indirect method is robust in departments with low or moderate prevalence of FGM. Conversely, in departments where the population originating from at-risk countries is over-represented, the direct method proves more adequate.
Introduction
Les « mutilations sexuelles ou génitales féminines » (MSF) recouvrent « toutes les interventions aboutissant à une ablation partielle ou totale des organes génitaux externes de la femme et/ou toute autre lésion des organes génitaux féminins pratiquées à des fins non thérapeutiques » 1. D’abord décrites comme des rites de passage, ces pratiques sont dénoncées et mises à l’agenda politique international à partir des années 1970 2,3. Une première estimation chiffrée des filles et femmes concernées par ces pratiques dans le monde et un premier inventaire des effets sur la santé sont présentés lors d’une conférence internationale organisée en 1979 par l’Organisation mondiale de la santé (OMS) 4. Dans les deux décennies suivantes, la documentation statistique sur ces pratiques, particulièrement dans les pays d’origine, augmente nettement : d’une part, des études cliniques mettent en évidence les conséquences délétères de ces pratiques sur la santé sexuelle et reproductive des femmes concernées comme les infections génitales, pelviennes et urinaires, les problèmes uro-génitaux, les complications obstétricales et les dysfonctions sexuelles 5,6 ; d’autre part, des enquêtes sociodémographiques permettent d’évaluer les niveaux de la pratique et d’analyser ses déterminants sociodémographiques 7. Dans les pays d’immigration, les premières documentations chiffrées sur ces pratiques ont émergé dans les années 2000, conduisant à des estimations dans plusieurs pays d’Europe de l’Ouest 8.
Ces méthodes d’estimation sont néanmoins différentes entre les pays historiquement concernés par la pratique et les pays d’immigration. Dans les premiers, des enquêtes auprès d’échantillons représentatifs de femmes âgées de 15 à 49 ans permettent une estimation directe de la fréquence de la pratique (via le pourcentage de femmes ayant déclaré avoir subi une MSF, tableau 1) et du nombre de femmes concernées (en appliquant ce pourcentage aux effectifs de femmes issus de données censitaires) 9. En revanche, dans les pays d’immigration, de telles données sont absentes de la statistique publique et les estimations sont alors réalisées de manière indirecte en extrapolant les taux de prévalence observés dans les pays d’origine aux effectifs de femmes originaires des pays à risque de MSF et résidant dans les pays d’immigration. En France, la dernière estimation publiée fait état de 125 000 femmes adultes ayant subi une MSF et vivant en France au début des années 2010 10. Ces estimations reposent en partie sur l’hypothèse de la perpétuation de ces pratiques en migration et sur la disponibilité des données permettant d’identifier les personnes à risque. De plus, les biais statistiques liés à ces méthodes indirectes (effet de la migration partiellement pris en compte ; absence de données limitant l’identification exacte de la population de référence des « secondes générations ») incitent à développer des protocoles d’enquête directs comme dans les pays d’origine 10,11. L’enjeu est alors de proposer une méthodologie efficace pour mesurer la prévalence d’un phénomène rare (moins de 1% de la population féminine adulte d’après la dernière estimation indirecte 10) et concernant une population difficile à identifier.
Le contexte spécifique de la France, pionnière sur cette question et disposant d’une expertise scientifique reconnue 11,12,13 ainsi que d’une forte mobilisation des milieux associatifs 14, des pouvoirs publics, des professionnels de santé, était particulièrement favorable pour expérimenter un nouvel outil de collecte de suivi des MSF.
Dans le cadre d’une recherche soutenue par le Secrétariat d’État aux droits des femmes, une enquête pilote a été menée dans trois départements français afin d’évaluer la pertinence de sa réplication à l’échelon national. Cet article présente ce protocole inédit de mesure de la prévalence des MSF à l’échelon local, mis en œuvre en 2021 dans le cadre du projet MSF-Preval dans ces trois départements et de discuter de son implémentation et des résultats obtenus.
 Agrandir l'image
Agrandir l'imageMéthodologie
Schéma d’enquête
Pour la première fois dans un pays d’immigration, il s’agissait d’expérimenter un outil de collecte permettant une production régulière de données sur l’évolution de la prévalence des MSF en France (enquête de prévalence). L’enquête pilote a été testée dans trois départements français où les niveaux attendus de la prévalence de la pratique étaient supposément différents (élevé/moyen/faible) afin d’évaluer sa pertinence et son éventuelle réplication à l’échelle nationale. Les trois départements pilotes ont été identifiés à partir des pourcentages de femmes nées dans un pays à risque de MSF (tableau 1) : la Seine-Saint-Denis, qui est le département le plus concerné avec une prévalence attendue élevée ; le Rhône, département le plus concerné hors de l’Île de France avec une prévalence attendue moyenne ; les Alpes-Maritimes avec une prévalence attendue faible (encadré 1, tableau 2).
L’identification des trois départements de l’enquête pilote
La population cible de cette étude regroupe les femmes soumises au risque de MSF et elle est composée de l’ensemble des femmes originaires d’un pays où les MSF sont pratiquées et statistiquement documentées (30 pays, tableau 1) soit parce qu’elles y sont nées (« premières générations »), soit parce que l’un de leurs parents au moins y est né (« secondes générations »). Afin de tester la pertinence de ce nouveau protocole d’enquête, le choix a été fait de sélectionner des départements présentant des profils différents en termes de présence plus ou moins forte de la population cible. Les données statistiques permettant de connaître la répartition sur le territoire hexagonal de la population selon l’origine géographique sont rares. Les seules données disponibles issues de la statistique publique et représentatives à l’échelon départemental sont celles du recensement de la population mais elles n’informent que partiellement sur cette population : seuls les effectifs de femmes des « premières générations » sont disponibles, les informations sur le pays de naissance des parents n’étant pas renseignées dans le recensement français.
L’exploitation statistique de ces données a mis en évidence deux résultats :
–le caractère très minoritaire de la population cible au sein de la population féminine en France : 1,8% de la population féminine adulte âgée entre 18 et 49 ans ;
–l’inégale répartition de la population cible sur le territoire métropolitain : 53% vit en Île-de-France et tout particulièrement dans les départements de Seine-Saint-Denis et de Paris, qui regroupent 20% de la population cible.
En tenant compte des parts relatives de la population cible, à la fois dans l’ensemble de la population à risque (c’est-à-dire de l’ensemble des femmes originaires des pays à risque et vivant en France métropolitaine), mais aussi au sein de la population féminine du département, trois départements pilotes ont été identifiés :
–la Seine-Saint-Denis, département le plus concerné ;
–le Rhône, département le plus concerné hors Île-de-France ;
–les Alpes-Maritimes, département peu concerné constituant ainsi un département témoin (tableau 2).
 Agrandir l'image
Agrandir l'imagePopulation d’étude
Afin d’avoir une bonne couverture de la population féminine âgée de 18-49 ans, l’enquête a été menée entre novembre et décembre 2021 auprès des usagères de différents types d’établissements de santé incluant les maternités publiques et privées, les centres de Planning Familial, les centres de protection materno-infantile, les centres de prévention universitaires, les centres de vaccination internationale et les centres gratuits d’information, de diagnostic et de dépistage (Cegidd) (1) (encadré 2).
Des méthodes d’échantillonnage adaptées aux spécificités de chaque territoire
S’agissant d’une enquête de prévalence concernant une pratique très marginale dans l’ensemble de la population féminine adulte, la méthode d’échantillonnage devait répondre à une double contrainte : garantir la représentativité de l’échantillon enquêté par rapport à l’ensemble de la population des femmes âgées de 18 à 49 ans sur le territoire enquêté, donc sélectionner des lieux d’enquête assez diversifiés pour que les profils sociodémographiques des femmes enquêtées soient variés, tout en privilégiant des lieux suffisamment fréquentés par la population cible afin de s’assurer qu’elle soit bien « captée » dans le cadre d’une enquête ponctuelle par questionnaire 15. La méthode d’échantillonnage s’est appuyée sur des méthodologies standards utilisées dans des enquêtes réalisées auprès de populations migrantes 16,17. Elle a aussi pris en compte les spécificités (répartitions de la population cible et des établissements de santé) de chaque département, ce qui a conduit à envisager des méthodes d’échantillonnage différentes selon les territoires. En Seine-Saint-Denis, l’offre de soins et la population cible sont réparties de manière plutôt homogène sur l’ensemble du territoire. L’échantillonnage s’est donc fait par type d’établissement sur l’ensemble des communes. Cela n’a pas pu être fait pour les deux autres départements, dont la répartition était différente. Le département du Rhône présente une concentration très forte autour de la métropole de Lyon tant au niveau de l’offre de soins que de la population cible, dont près de la moitié vit à Lyon et 80% en incluant les communes limitrophes. Dans les Alpes-Maritimes, l’offre de soins est plutôt développée sur les communes du littoral où les densités de population sont les plus fortes. Par ailleurs, la population cible est très concentrée sur deux communes, celles de Nice et de Cannes qui regroupent à elles seules plus de la moitié de la population cible. Dans ces deux départements, l’échantillonnage s’est alors constitué à partir d’un nombre limité de communes identifiées selon la présence plus ou moins forte de la population cible : l’indicateur utilisé était la part de la population cible au sein de la population féminine dans la commune. Les communes identifiées étaient celles où cette part était supérieure au pourcentage moyen du département : 1,8 pour le Rhône et 1,2 pour les Alpes-Maritimes (tableau 2).
L’enquête a été menée dans 41 établissements de santé répartis dans 20 communes, auprès de 3 120 femmes (942 en Seine-Saint-Denis, 1 171 dans le Rhône et 1 007 dans les Alpes-Maritimes) dont 2 507 ont accepté de répondre au questionnaire et 613 ont refusé, soit un pourcentage de refus de 20% (figure 1). Dans les trois départements, le motif principal de refus a été la barrière linguistique (2).
Variables d’intérêt et modalités de collecte des données
Le questionnaire devait répondre à plusieurs exigences : les questions posées devaient être pertinentes pour toutes les femmes fréquentant les établissements de santé identifiés, quelle que soit leur origine. La structure du questionnaire et sa passation devaient être courtes et efficaces puisque le questionnaire était administré par les professionnels de santé durant la consultation. Le questionnaire est donc court (moins de 15 questions), structuré en trois parties : le volet consentement qui recueillait le consentement de l’enquêtée et le motif de son refus en cas de non-consentement à participer à l’enquête ; le volet santé qui renseignait différentes formes de modifications génitales féminines expérimentées ou non par la femme au cours de sa vie dont les MSF et le volet sociodémographique qui recueillait différentes caractéristiques sociodémographiques telles que l’âge, le niveau d’études, le pays de naissance de l’enquêtée et de ses parents.
Le protocole de l’enquête impliquait une implémentation en quatre étapes : d’abord la présentation de l’enquête à l’enquêtée, puis le recueil de son consentement à répondre au questionnaire, l’administration du questionnaire et enfin la remise d’une brochure d’informations. Pour s’assurer de la systématicité du protocole, des formations ont été mises en œuvre à l’attention des professionnels de santé des établissements impliqués dans la collecte, en présentiel ou via des tutoriels vidéos mis à leur disposition sur la chaîne UCAPod. En outre, un document d’aide à la passation explicitant les différentes formes de modifications génitales dans des termes vulgarisés a été fourni à chaque professionnel de santé ainsi qu’un glossaire médical conçu suite à la demande de professionnels de santé non familiarisés avec le sujet. Il a cependant été nécessaire d’ajuster ce protocole initial aux contraintes de certains établissements de santé (encadré 3).
Un protocole adapté pour certains types d’établissements
Dans certains types d’établissements de santé, tout particulièrement les maternités, le protocole initial avec une passation des questionnaires par les professionnels de santé ne pouvait pas être envisagé. Le protocole a alors été modifié afin que la passation de questionnaires soit prise en charge par des enquêtrices. De même, dans les établissements de santé où l’ensemble du personnel n’était pas en mesure de participer à la collecte, des systèmes hybrides ont alors été mis en place avec une passation réalisée soit par les professionnels de santé volontaires, soit par des enquêtrices. Au sein des 41 établissements intégrés au dispositif de l’enquête, le protocole initial avec une passation des questionnaires par les professionnels de santé a été mis en œuvre dans une majorité d’entre eux (27 établissements) ; dans trois établissements, un système hybride a été mis en place et dans 11 établissements, la passation a été intégralement prise en charge par des enquêtrices recrutées durant le mois de l’enquête. Dans une démarche inspirée de l’intervention féministe 19, des brochures contenant des informations sur les contacts de numéros verts ou d’associations sur la question des violences faites aux femmes en général et également plus ciblées sur les « mutilations sexuelles féminines » ont été systématiquement remises à chaque femme enquêtée.
Analyses statistiques
Les données brutes présentaient des biais d’échantillonnage, notamment selon les classes d’âges avec des effectifs très faibles dans la classe d’âge 45-49 ans, raison pour laquelle le redressement a été réalisé sur les 18-44 ans en utilisant la méthode de « calage par les marges » (3) à partir de deux variables de contrôle disponibles dans les données du recensement : l’âge en cinq classes (4) et le pays de naissance en trois catégories (5).
Les analyses ont été réalisées avec le logiciel R et se sont déroulées en trois temps : il s’agit d’abord de caractériser les populations enquêtées à l’aide de statistiques descriptives (effectifs, pourcentages) selon les variables sociodémographiques collectées puis d’estimer les niveaux de prévalence des MSF dans chaque département et enfin de mettre en évidence des facteurs de différenciation du niveau de la pratique en limitant l’analyse aux seules femmes originaires d’un pays à risque (et donc soumises au risque de MSF). Les intervalles de confiance des différents pourcentages ont été calculés à partir de la méthode de Wilson avec correction de continuité au risque d’erreur de 5% et les différences selon l’âge et le pays de naissance ont été testées au moyen du test du Chi2 de Pearson avec correction du second ordre de Rao-Scott.
Résultats
Des profils sociodémographiques contrastés entre chaque département
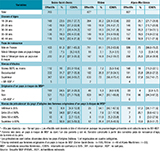
Du point de vue de l’origine géographique, les populations enquêtées présentent des spécificités propres à chaque département. C’est en Seine-Saint-Denis que la part de la population féminine des 18-44 ans originaire d’un pays à risque de MSF est la plus élevée : 24,5% (intervalle de confiance à 95%, IC95%: [21,0-28,3]) contre seulement 5,3% [4,0-6,9] dans le Rhône et 4,0% [2,8-5,7] dans les Alpes-Maritimes (tableau 3). En outre, les pays d’origine des femmes originaires de pays à risque de MSF ne présentent pas les mêmes niveaux de prévalence selon les départements. En Seine-Saint-Denis, la moitié des femmes originaires d’un pays à risque de MSF sont originaires de pays où les prévalences de la pratique sont très élevées (>80%). En revanche, dans le Rhône et les Alpes-Maritimes, c’est l’inverse puisque la moitié des femmes concernées sont originaires de pays à très faible prévalence (inférieur à 25%) (tableau 3). Ces différences dans les pays d’origine sont là encore déterminantes dans les mesures de prévalence puisque les niveaux de la pratique dans les pays d’origine sont fortement contrastés d’un pays à l’autre (tableau 1).
 Agrandir l'image
Agrandir l'imagePrévalence des MSF et facteurs associés
À partir des données collectées, il est donc possible d’estimer directement la prévalence des MSF par département, c’est-à-dire le pourcentage de femmes ayant déclaré avoir subi une MSF parmi l’ensemble des femmes âgées de 18 à 44 ans résidant dans le département. En Seine-Saint-Denis, en raison d’une part plus importante de femmes originaires d’un pays à risque de MSF (tableau 3), la prévalence estimée des MSF est de 7,1% des 18-44 ans du département, [5,4-9,4] (figure 2). En revanche, dans les deux autres départements dans lesquels la population féminine originaire d’un pays à risque est beaucoup plus minoritaire (tableau 3), les prévalences des MSF sont très faibles, autour de 1% [0,5-2,0] dans le Rhône et même inférieure à 1%, 0,7% [0,3-1,6] dans les Alpes-Maritimes (figure 2).
Nous avons ensuite restreint nos analyses à la population féminine soumise au risque de MSF, c’est-à-dire originaire d’un pays à risque. La probabilité d’avoir subi une MSF pour une femme originaire d’un pays à risque varie en premier lieu selon le niveau de prévalence observé dans les pays d’origine. En Seine-Saint-Denis où les pays d’origine à forte prévalence sont majoritaires (tableau 3), la probabilité d’avoir subi une MSF parmi la population originaire d’un pays à risque est la plus élevée : on estime que 30% [23,1-37,9] des femmes de 18-44 ans et originaires d’un pays concerné ont subi une MSF contre 20% [10,1-33,6] dans le Rhône et 17% [7,7-33,8] dans les Alpes-Maritimes. Dans les trois départements, cette prévalence varie beaucoup selon l’année de naissance et selon le pays de naissance (6). Dans les trois départements, la probabilité d’avoir subi une MSF pour les femmes nées avant 1995 est significativement plus élevée que pour les femmes les plus jeunes (nées après 1995). En outre, la probabilité d’avoir subi une MSF est significativement plus élevée pour les femmes migrantes (premières générations) que pour les femmes nées en France (deuxièmes générations) (tableau 4).
 Agrandir l'image
Agrandir l'image Agrandir l'image
Agrandir l'imageDiscussion-conclusion
Jusqu’à présent, les estimations réalisées en France étaient indirectes et à un niveau national 10. L’enquête MSF-Preval est la première enquête réalisée dans un pays d’immigration proposant une méthode d’estimation directe innovante des MSF, en s’appuyant sur la déclaration des femmes et s’inspirant des enquêtes sociodémographiques réalisées dans les pays d’origine tout particulièrement dans les pays à très faible prévalence (7).
Dans le Rhône et dans les Alpes-Maritimes, la comparaison des prévalences calculées à partir des données MSF-Preval (méthode directe) et des prévalences attendues (méthode indirecte) (encadré 4) montrent que les prévalences estimées indirectement sont comprises dans les intervalles de confiance des estimations directes : respectivement 1,0% et 0,7%. En revanche, en Seine-Saint-Denis, la prévalence estimée indirectement n’est pas comprise dans l’intervalle de confiance de l’estimation directe et se situe en-dessous : 4,0% contre 7,1% (figure 2).
La méthode d’estimation indirecte dite d’extrapolation
La méthode d’estimation indirecte dite d’extrapolation a été développée depuis la fin des années 2000 dans plusieurs pays européens : France (2007), Italie (2009), Allemagne (2011), Belgique (2011), Pays-Bas (2013), Royaume-Uni (2013) 11. Elle consiste à appliquer les prévalences observées dans les pays d’origine aux effectifs des populations féminines originaires des pays à risque (tableau 1). Globalement, la première étape consiste à identifier, à partir de différentes sources statistiques disponibles, la population de référence définie comme l’ensemble des femmes et des filles originaires des 30 pays où la pratique des MSF existe et est documentée. À cette population de référence sont ensuite appliqués les taux de prévalence fournis par les enquêtes DHS/MICS (tableau 1). Ces taux peuvent être, selon les variables disponibles dans les pays d’immigration, ventilés selon l’âge, le niveau d’éducation, l’âge à l’arrivée dans le pays d’immigration 21. En France, deux estimations indirectes ont été réalisées : la première en 2007 22 et la deuxième en 2019 10. D’après la dernière estimation qui reposait en partie sur les données harmonisées du recensement de 2014, 125 000 femmes adultes seraient victimes de mutilations sexuelles féminines au début des années 2010. En actualisant cette estimation avec les données harmonisées du recensement disponibles les plus récentes (2019) et en les déclinant au niveau des trois départements pilotes (a), on estime indirectement qu’environ 15 000 femmes adultes seraient victimes de MSF en Seine-Saint-Denis (soit une prévalence de 4%), 4 500 dans le Rhône (soit une prévalence de 1%) et 1 500 femmes dans les Alpes-Maritimes (soit une prévalence de 0,7%).
Par ailleurs, dans la dernière Enquête nationale périnatale (ENP) qui s’est déroulée en 2021, une information relative aux MSF a été collectée à partir des données issues des dossiers médicaux des femmes interrogées en maternité (8) 23. Selon l’ENP de 2021, la prévalence des MSF chez les femmes interrogées en maternité en 2021 est de 0,9% [0,8-1,1], prévalence qui ne peut être déclinée au niveau départemental pour des questions de représentativité de l’échantillon 23, mais qui est très proche de celle observée dans le Rhône, dont on suppose une prévalence proche de la moyenne nationale.
Relativement à l’écart observé entre estimation directe et indirecte en Seine-Saint-Denis, plusieurs éléments d’explication peuvent être avancés. En premier lieu, les biais inhérents à la méthode d’estimation indirecte (biais de sélection (9), prise en compte des prévalences nationales de la pratique dans les pays d’origine (10)) vont être amplifiés quand les effectifs de femmes concernées sont plus conséquents, ce qui est le cas de la Seine-Saint-Denis, où la population originaire d’un pays à risque est entre 3 à 11 fois plus importante que dans le Rhône et dans les Alpes-Maritimes. En outre, les estimations indirectes sont fondées sur les données du recensement de la population auquel certaines catégories de population échappent, notamment les plus précarisées et qui comptent une proportion importante de femmes migrantes 24.
L’expérimentation de ce nouveau protocole d’estimation directe et les résultats qui en sont issus ouvrent plusieurs pistes de discussions et de recommandations en matière de collecte de données sur les pratiques de MSF et dans les orientations de cette question en termes de santé publique. En premier lieu, du fait de l’inégale répartition de la population concernée sur le territoire métropolitain, les méthodologies à mettre en œuvre ne doivent plus relever d’une approche nationale mais doivent se décliner selon les territoires. Ainsi, dans les départements où la population soumise au risque est numériquement marginale (11) et qui représentent la quasi-totalité des départements français hors de l’Île-de-France, la méthode de l’estimation indirecte est la plus adéquate, comme l’attestent la concordance des estimations indirectes avec celles issues de la méthode directe dans les deux départements du Rhône et des Alpes-Maritimes (figure 2). Leur actualisation est désormais rendue plus aisée avec la mise à disposition des données harmonisées du recensement de la population via l’archive des données de la statistique publique (Adisp). Et comme il est recommandé dans les projets d’harmonisation de ces méthodologies au niveau européen 21, ces estimations pourraient également être affinées et complétées en prenant en considération des données issues de l’Office français de protection des réfugiés et apatrides (Ofpra), la protection contre les MSF pour soi-même ou pour sa ou ses filles étant devenu un motif de demande d’asile. En revanche, dans les huit départements franciliens où la population concernée est (en termes relatifs et absolus) plus importante, la méthode indirecte n’apparaît pas comme la plus appropriée, sous-estimant le nombre de femmes concernées et le dispositif expérimenté dans le cadre du projet MSF-Preval serait alors plus pertinent à mettre en œuvre.
En outre, les résultats des enquêtes conduites dans les trois départements pilotes ont conforté une tendance révélée il y a plus de 10 ans par l’enquête « Excision et Handicap » (ExH) : celle de la disparition progressive du risque d’excision parmi les filles nées en France après 1995 13. Cette réalité est le résultat des actions de prévention et de pénalisation de la pratique qui ont été mises en place en France dès les années 1980 par les pouvoirs publics et les associations. Si la prévention auprès des familles récemment arrivées reste essentielle, une attention particulière doit être apportée à la prise en charge des femmes ayant subi une MSF et particulièrement les femmes migrantes (ayant subi une MSF avant leur arrivée en France). Ainsi, il s’avère nécessaire d’apporter de nouveaux éléments de connaissance sur ces populations et plus particulièrement dans les territoires les plus concernés (les huit départements franciliens) où ce nouveau protocole pourrait être reproduit.
Remerciements
Nous remercions les 2 507 femmes qui ont accepté de répondre au questionnaire de l’enquête dans les trois départements pilotes ainsi que l’ensemble des professionnels et professionnelles de santé des différents établissements de santé qui ont participé à la collecte des données, soit directement en administrant elles-mêmes ou eux-mêmes le questionnaire, soit indirectement en accueillant dans leurs établissements des enquêtrices.
Financements
Cette recherche a bénéficié de la participation financière du Secrétariat d’État en charge de l’égalité entre les femmes et les hommes et de la lutte contre les discriminations.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Autorisation
Le protocole de l’enquête, le questionnaire et son traitement ont été validés par le service de protection des données du CNRS et inscrites au registre interne du CNRS (certificat UMR8245 CRIDUP / 21200).





