Valeur prédictive positive d’un algorithme de repérage des enfants maltraités physiquement, âgés de 0 à 5 ans
// Positive predictive value of an algorithm for identifying physically abused children aged 0-5 years
Résumé
Introduction –
L’épidémiologie de la maltraitance envers les enfants est mal documentée. Nous avons créé un algorithme, utilisant les données du PMSI, afin d’identifier les hospitalisations secondaires à une maltraitance physique, chez les enfants de 0 à 5 ans.
Matériel et méthodes –
Nous avons réalisé une étude monocentrique, visant à tester la pertinence de l’algorithme. L’outil a été utilisé pour identifier parmi les enfants hospitalisés au CHU de Dijon les séjours très suspects ou suspects de maltraitance physique. Nous avons étudié les blessures de l’enfant et leur compatibilité avec le mécanisme allégué par l’entourage afin de définir s’il s’agissait ou non d’un cas de maltraitance. Le croisement des données du PMSI et des dossiers médicaux a permis le calcul de la valeur prédictive positive de l’algorithme.
Résultats –
Parmi les enfants âgés de 0 à 5 ans, 54 ont été inclus dans le groupe 1 (maltraitance hautement probable) et 102 dans le groupe 2 (maltraitance suspectée). La VPP de l’algorithme pour le groupe 1 était de 85,2% (IC95%: [75,7-94,7]) ; elle était de 50% [40,3-59,7] pour le groupe 2. Plus les enfants sont jeunes, meilleure est la VPP. Elle atteint 94,4% [87,0-100] pour les enfants du groupe 1 âgés de 1 mois à 1 an, et 78,3% [67,9-88,8] pour ceux du groupe 2.
Discussion-Conclusion –
Cet algorithme est un outil prometteur pour le repérage des séjours hospitaliers pour maltraitances physiques chez les jeunes enfants. L’identification des séjours suspects (groupe 2) reste à affiner. Des applications en pratique courante de l’algorithme pourraient permettre l’amélioration du diagnostic de la maltraitance.
Abstract
Introduction –
Child abuse epidemiology is poorly documented. We created an algorithm, using PMSI data, to identify hospitalizations due to physical abuse in children aged 0-5 years.
Methods –
We conducted a single-center study to test the relevance of the algorithm. The tool was used among children hospitalized at the University Hospital of Dijon to identify the stays that were highly suspected or suspected to be linked with physical abuse. We studied the child’s injuries and their compatibility with the mechanism told by the entourage to define whether or not it was a case of abuse. Linkage between PMSI data and medical records allowed calculation of the positive predictive value of the algorithm.
Results –
Among children aged 0-5 years, 54 were included in group 1 (highly probable abuse), 102 in group 2 (suspected abuse). The positive predictive value of the algorithm for group 1 was 85.2% (CI95%: [75.7-94.7]); it was 50% [40.3-59.7] for group 2. The younger the child is, the better the positive predictive value. It reached 94.4% [87.0-100] for children aged 1 month to 1 year in group 1, and 78.3% [67.9-88.8] for those in group 2.
Conclusion –
This algorithm is a promising tool for identifying hospital stays due to physical abuse in young children. The identification of suspect stays (group 2) requires further refining. Routine application of the algorithm could improve the diagnosis of maltreatment.
Introduction
La maltraitance envers les enfants a de multiples répercussions (fonctionnelles, psychiques, économiques…), aussi bien à court qu’à long terme 1. Bien qu’il s’agisse d’un problème de santé publique important, sa documentation épidémiologique reste imprécise et les rares données existantes font état d’une sous-estimation du phénomène 2,3,4,5. En 2009, Gilbert et coll. ont rapporté que dans les pays développés, 10% des enfants seraient victimes de maltraitance 4. L’observatoire national de la protection de l’enfance, estime qu’en 2019, au moins 94 mineurs sont décédés dans le cadre intrafamilial en raison de violences et/ou d’homicide 6. La numérisation des données hospitalières a rendu disponibles de nombreuses données épidémiologiques, utilisées pour la recherche scientifique depuis plus de 20 ans 7,8,9,10,11,12. En France, le Programme de médicalisation des systèmes d’information (PMSI) regroupe les données relatives à tous les hôpitaux publics et privés. Les diagnostics y sont codés à partir de la 10e Classification internationale des maladies (CIM-10). Ces données sont utilisées pour calculer l’allocation budgétaire des établissements de santé, qui dépend donc de l’activité médicale codée dans le PMSI.
Certains cas de maltraitance vont avoir des conséquences lésionnelles et fonctionnelles directes et visibles, constituant un critère diagnostic objectif, notamment pour la maltraitance physique. De plus, la maltraitance physique peut être à l’origine de lésions graves, entraînant l’hospitalisation des enfants. Les données du PMSI sont donc une source non négligeable d’information pour documenter ce phénomène.
Certains codes de la CIM-10 sont dédiés aux agressions physiques volontaires, d’autres à tous types de lésions traumatiques. Dans le PMSI, les séjours hospitaliers pour maltraitance physique peuvent ainsi être codés de deux façons : soit avec des codes dédiés aux agressions physiques volontaires ; soit avec des codes décrivant les lésions traumatiques, sans que l’origine de la blessure (accidentelle ou intentionnelle), ne soit précisée. Cependant, les codes dédiés aux agressions physiques volontaires ou aux lésions traumatiques n’ont pas forcément d’impact sur le budget de l’hôpital, ce qui n’incite pas à les reporter de manière systématique. La maltraitance pourrait ainsi être insuffisamment ou non correctement reportée
Pour pallier à cette sous-déclaration, un algorithme a été développé au centre hospitalier universitaire (CHU) de Dijon 13, afin de repérer les enfants âgés de 0 à 5 ans, ayant bénéficié d’une hospitalisation en raison de lésions qui pourraient être consécutives à une maltraitance physique. En effet, chez le grand enfant et l’adolescent, les maltraitances physiques sont plus difficiles à repérer que chez le jeune enfant. Les traumatismes sont généralement moins spécifiques. Ils sont également moins graves, ce qui peut éviter un recours à des soins hospitaliers. De plus, il est aisé, chez un enfant en bas âge, du fait de ses capacités motrices, de repérer les situations où l’enfant n’est pas en mesure de se blesser seul. C’est pourquoi nous avons conçu un outil concernant les enfants en bas âge.
L’objectif de cette étude est de valider l’algorithme de sélection des cas pour identifier les maltraitances physiques chez les enfants de 0 à 5 ans dans le PMSI.
Matériel et méthodes
PMSI
Le PMSI est une base de données nationale française, exhaustive, reposant sur le recueil systématique de données médico-administratives des séjours hospitaliers en médecine, chirurgie et obstétrique (MCO) dans les secteurs publics et privés. À chaque séjour correspond un résumé de sortie standardisé et anonymisé. Les séjours sont codés en diagnostic principal (DP) et diagnostics associées (DA) selon la CIM-10. Le PMSI fournit une grande quantité d’informations épidémiologiques concernant les patients hospitalisés en France et peut être utilisé pour créer des cohortes suffisamment grandes pour détecter des événements rares 14,15.
Notre équipe pluridisciplinaire située au CHU de Dijon, composée d’épidémiologistes, statisticien et médecins légistes dont certains sont également psychiatres, dispose d’une expérience dans l’utilisation des bases de données médico-administratives pour l’étude des phénomènes épidémiologiques 7,8,16,17, notamment dans le domaine de la périnatalité 18,19,20, et pour les études de validation 21,22.
Algorithme
L’algorithme développé 13 ici est utile pour le repérage des enfants âgés de 0 à 5 ans ayant bénéficié d’une hospitalisation en raison de lésions pouvant être consécutives à une maltraitance physique.
Il classe les enfants en deux groupes :
–Groupe 1 « maltraitance hautement probable » : l’enfant présente au moment de son hospitalisation des lésions traumatiques étiquetées comme volontaires ;
–Groupe 2 « maltraitance suspectée » : l’enfant présente au moment de son hospitalisation des lésions traumatiques qui semblent suspectes d’une maltraitance physique, de par leurs caractéristiques ou leur nombre, sans l’être suffisamment pour l’inclure dans le 1er groupe.
Données
Cette étude de validation a été réalisée au CHU de Dijon. A été inclus l’ensemble des dossiers d’enfants de 0 à 5 ans identifiés dans la base du PMSI local par l’algorithme comme « maltraitance hautement probable » (groupe 1) entre 2008 et 2019 et « maltraitance suspectée » (groupe 2) entre 2013 et 2019. La période de sélection pour le groupe 1 a été étendue à 2008 afin d’atteindre le nombre de dossiers nécessaire.
L’étude du dossier médical de ces enfants a été réalisée par un médecin légiste entre novembre 2020 et avril 2021. Le dossier médical est constitué de documents électroniques ou papier retraçant le parcours hospitalier. Les données de chaque dossier ont été recueillies via une grille standardisée, spécialement conçue pour l’étude (annexe 1, partie 1).
Dans un second temps, un groupe de trois médecins légistes a étudié, de manière collégiale, les blessures de l’enfant et le mécanisme lésionnel rapporté par l’entourage comme étant à l’origine des blessures (annexe 1, partie 2). Pour chaque cas il a été déterminé si le mécanisme allégué dans le dossier médical était compatible avec les lésions présentées par l’enfant. Ceci nous a ainsi permis de déterminer si les lésions traumatiques secondaires à la maltraitance étaient certaines, très suspectes, suspectes ou exclues comme étiologie traumatique, à partir du dossier médical.
Analyse statistique
Pour étudier la qualité de l’algorithme les données des dossiers médicaux et celles des résumés de sortie du PMSI ont été confrontées. Les données des résumés de sortie du PMSI pour les hospitalisations des enfants qui ont été retenues pour l’étude de validation, étaient les codages des diagnostics selon la CIM-10. Nous avons appliqué l’algorithme de repérage de la maltraitance que nous avions publié antérieurement 13. Ainsi, grâce à ces codes, l’algorithme a pu classer les enfants repérés en deux groupes : maltraitance hautement probable et maltraitance suspectée.
Grâce aux données des dossiers médicaux, les médecins légistes du service de médecine légale du CHU ont pu classer ces séjours dans ces deux groupes (maltraitance hautement probable et maltraitance suspectée) ou exclure la maltraitance.
Ce sont ces classements (à partir des résumés PMSI par l’algorithme ou à partir des dossiers médicaux par les médecins légistes) qui ont fait l’objet d’une confrontation pour définir les faux positifs, faux négatifs, vrais positifs, vrais négatifs, en prenant pour référence le classement réalisé à partir du dossier médical. En cas de discordance entre les deux le dossier médical, a été considéré comme le « gold standard ».
La présence d’une mention de maltraitance dans le dossier médical validait le codage maltraitance dans les données PMSI, cette validation correspondait ainsi à un vrai positif (VP). A contrario, un codage de maltraitance dans les données PMSI sans mention de maltraitance dans le dossier médical correspondait à un faux positif (FP).
La valeur prédictive positive (VPP) du codage de maltraitance renseignait sur la probabilité que le diagnostic de maltraitance soit mentionné dans le dossier médical du patient si le code de maltraitance est présent dans la base de données du PMSI. Elle est calculée par le rapport VP sur l’ensemble de l’échantillon avec un codage de maltraitance, soit VP/(VP+FP). Leurs intervalles de confiance à 95% ont également été calculés.
Autorisation règlementaire
L’étude est déclarée dans le cadre d’une méthodologie de référence MR-004.
Résultats
Parmi les enfants âgés de 0 à 5 ans hospitalisés au CHU de Dijon sur la période d’intérêt, 170 enfants ont été identifiés par l’algorithme comme ayant présenté une hospitalisation en lien avec une maltraitance hautement probable ou suspectée ; 54 pour le groupe 1 (maltraitance hautement probable) ; 102 pour le groupe 2 (maltraitance suspectée). Il faut noter que 14 enfants supplémentaires ont été identifiés dans les deux groupes, et ont été placés dans le groupe 1, après avis collégial, en raison des lésions traumatiques présentées (figure 1).
Résultats pour les enfants du groupe 1 (maltraitance hautement probable identifiée via le PMSI)
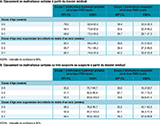
Après étude des dossiers médicaux du groupe 1, 43 enfants ont été diagnostiqués avec certitude comme étant maltraités (c’est-à-dire que l’enfant a été identifié par l’algorithme comme atteint de maltraitance hautement probable et classé, à la suite de l’étude du dossier médical, avec des lésions traumatiques certaines de maltraitance) : valeur prédictive positive : 79,6% (IC95%: [68,9-90,4]) (tableaux 1A et 2A). La VPP était de 85,2% [75,7-94,7] lorsque l’on prenait également en compte les enfants présentant des lésions traumatiques secondaires à une maltraitance, très suspecte ou suspecte à partir du dossier médical, c’est-à-dire les enfants identifiés par l’algorithme comme atteints de maltraitance hautement probable et pour lesquels il a été déterminé de manière collégiale qu’ils présentaient des lésions traumatiques en lien avec une maltraitance certaine ou très suspecte ou suspecte (tableaux 1B et 2B).
En prenant en compte l’âge des enfants au moment de l’hospitalisation, pour les faux positifs du groupe 1, 54,5% des hospitalisations pour maltraitance certaine survenaient avant l’âge de 12 mois, et 63,6% avant l’âge de 27 mois.
En restreignant l’étude aux enfants âgés de 0 à 1 ans la VPP était de 92,3% [83,9-100]. En excluant les enfants de moins de 1 mois, la VPP atteignait 94,4% [87,0-100] (tableau 1B).
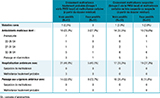
Parmi les enfants du groupe 1 effectivement maltraités (vrais positifs, N=43), 93% avaient fait l’objet d’un signalement judiciaire. D’autre part, entre la naissance et l’hospitalisation pour maltraitance, parmi les enfants du groupe 1 48,8% avaient bénéficié d’une hospitalisation antérieure et 32,6% des enfants du groupe 1 étaient déjà venus, au moins une fois, aux urgences sans être hospitalisés à cette occasion (tableau 3). Près de 5% de ces hospitalisations antérieures étaient liées à une maltraitance (très suspecte ou suspecte), mais n’étaient pas codées comme telle. Environ 20% de ces 43 enfants avaient présenté des antécédents médicaux antérieurs à l’hospitalisation pour maltraitance, dont 70% étaient nés prématurément (tableau 3). Parmi ces 43 enfants, 13 (30,2%) présentaient au moment de leur séjour hospitalier des lésions traumatiques dites d’âge différent, induisant la suspicion de plusieurs épisodes de maltraitance. Pour 8 (61,5%) d’entre eux, ces lésions étaient en lien avec un traumatisme crânien infligé par secouement.
Enfin, la plupart des 43 enfants (vrais positifs) présentaient un diagnostic principal en lien avec des hémorragies intracrâniennes et/ou fractures des membres (membre supérieur et fémur). D’autre part, environ 40% des enfants avaient un codage explicite mentionnant la maltraitance (T74 « syndromes dus à de mauvais traitements ») ou un codage mentionnant d’« autres difficultés liées à l’entourage immédiat, y compris la situation familiale » (Z63).
 Agrandir l'image
Agrandir l'imageRésultats pour les enfants du groupe 2 (maltraitance suspectée identifiée via le PMSI)
Après étude des dossiers médicaux du groupe 2, la valeur prédictive positive était de 50% [40,3-59,7], après confrontation des données de l’algorithme des enfants présentant des lésions suspectes de maltraitance à partir des codes PMSI aux données obtenues à la suite de l’étude du dossier médical des enfants, en regroupant dans une seule catégorie ceux pour lesquels il a été déterminé de manière collégiale qu’ils présentaient des lésions traumatiques en lien avec une maltraitance certaine ou très suspecte ou suspecte (tableau 1B).
Pour les faux positifs du groupe 2, 38,8% des hospitalisations pour maltraitance certaine avaient lieu avant 12 mois ; 70,1% avant 27 mois.
En restreignant l’étude aux enfants âgés de 0 à 1 ans la VPP était de 70,6% [59,8-81,4]. En excluant les enfants de moins de 1 mois, la VPP était de 78,3% [67,9-88,8] (tableau 1B).
Chez les enfants du groupe 2 identifiés comme maltraités (maltraitance certaine et/ou très suspecte et/ou suspecte, N=51), 29% avaient fait l’objet d’un signalement judiciaire. D’autre part, 30% avaient bénéficié d’une hospitalisation antérieure et environ un tiers avaient été pris en charge aux urgences de l’hôpital entre la naissance et l’hospitalisation pour maltraitance (tableau 3). Parmi ces 51 enfants, 27,5% avaient présenté des antécédents médicaux antérieurs à l’hospitalisation ; il s’agissait pour environ 60% d’enfants prématurés (tableau 3).
Dans ce groupe, 40% des enfants présentaient au moment de leur hospitalisation des lésions d’âge différent, témoignant de la survenue de plusieurs épisodes de maltraitance, mais aucun de ces enfants n’avait bénéficié d’hospitalisation ou d’un passage aux urgences avant l’hospitalisation pour maltraitance.
Enfin, la moitié des 51 enfants (vrais positifs) présentaient un diagnostic principal de « lésions traumatiques intracrâniennes » ; et, pour environ 40% des fractures des membres notamment du fémur (26%) et/ou « fractures de côte, du sternum ou du rachis » ou du massif crânio-facial. Lors de la prise en charge à l’hôpital des enfants du groupe 2 identifiés par l’algorithme (N=102), un mécanisme accidentel, notamment « une chute », avait été rapporté par l’entourage comme à l’origine des lésions pour 59 enfants. Pour 27 d’entre eux (46%), les lésions constatées n’étaient pas compatibles avec une chute et étaient suspectes ou très suspectes de maltraitance.
Discussion
Cette étude monocentrique visait à tester la pertinence de notre algorithme 13 de repérage des enfants, âgés de 0 à 5 ans et hospitalisés pour maltraitance physique. À notre connaissance, il s’agit de la première étude française de ce type permettant de calculer la valeur prédictive positive du codage de maltraitance physique pour les séjours hospitaliers.
Ont été identifiés sur la période les enfants âgés de 0 à 5 ans ayant présenté une hospitalisation en lien avec une maltraitance hautement probable ou suspectée ; 54 pour le groupe 1 (maltraitance hautement probable) ; 102 pour le groupe 2 (maltraitance suspectée). Pour ces enfants âgés de 0 à 5 ans, la VPP de l’algorithme pour le groupe 1 était de 85,2% [75,7-94,7] ; elle était de 50% [40,3-59,7] pour le groupe 2. D’après nos résultats, plus les enfants sont jeunes, meilleure est la VPP. Cette dernière atteint 94,4% [87,0-100] pour les enfants du groupe 1 âgés de 1 mois à 1 an, et 78,3% [67,9-88,8] pour ceux du groupe 2.
En s’intéressant à l’âge des enfants ayant été repérés par l’algorithme avec un code de maltraitance, mais non classés comme tels après étude du dossier, on constate que 50 à 70% de ces enfants ont plus d’un an. En restreignant l’étude aux enfants âgés de 0 à 1 an, la VPP était de 92,3% [83,9-100] pour les enfants du groupe 1, et 70,6% [59,8-81,4] pour les enfants du groupe 2. À la lumière des données publiées, ce résultat n’apparaît pas surprenant. La survenue de lésions traumatiques, et notamment de fractures chez un enfant, avant qu’il ait atteint l’âge de la marche (soit vers 12-18 mois) ou la compétence de se déplacer seul (soit vers 9 mois), est hautement suspect de maltraitance physique 23. En effet, l’acquisition de nouvelles compétences motrices est propice à l’exploration de l’environnement par l’enfant, ce qui peut être source d’accidents, voire de blessures ou d’hospitalisation pour lésion traumatique. Nous avons montré dans cette étude que 21% des enfants de plus de 1 an, repérés par l’algorithme comme présentant des lésions traumatiques suspectes de maltraitance (groupe 2) étaient des cas d’accidents domestiques.
De plus, l’exclusion des enfants de moins de 1 mois permet d’obtenir une VPP de 94,4% [87,0-100] pour les enfants du groupe 1 et de 78,3% [67,9-88,8] pour les enfants du groupe 2. Cela suggère une plus grande fiabilité de l’algorithme lorsque l’on exclut les très jeunes enfants (âgés de moins de 1 mois). Une fois encore, ces résultats n’apparaissent pas surprenants. En effet, avant l’âge de 1 mois, il est extrêmement complexe de différencier les lésions traumatiques obstétricales des lésions secondaires à une maltraitance physique. Ces deux situations peuvent en effet toutes deux être à l’origine de lésions traumatiques. Nous avons montré dans cette étude que moins de 3% des enfants âgés de moins de 1 mois repérés par notre algorithme présentaient des lésions traumatiques considérées comme suspectes par l’algorithme (groupe 2). Ces dernières étaient en réalité secondaires à un traumatisme obstétrical.
Une chute avait été rapportée comme mécanisme à l’origine des lésions traumatiques pour 58% des enfants du groupe 2, alors que les lésions traumatiques identifiées dans le dossier médical n’étaient pas compatibles, selon les médecins légistes, avec le mécanisme de chute rapporté par l’entourage pour 46% de ces enfants.
Conformément aux données de la littérature 24,25, notre étude retrouve, dans les deux groupes, une surreprésentation des enfants présentant un antécédent médical avant cette hospitalisation pour maltraitance. En particulier, deux tiers d’entre eux sont nés prématurément. Cette surreprésentation des enfants malades et notamment des enfants nés prématurément pourrait expliquer la survenue de troubles dans les interactions précoces parent-enfant, en raison d’une prise en charge médicale plus importante dans les suites de couches, entraînant une séparation du nourrisson d’avec son entourage familial. De plus, comme le handicap et la maladie, la prématurité a été identifiée par l’OMS 26 comme un facteur de risque de survenue de maltraitance.
Dans le groupe 1, environ un tiers des enfants maltraités présentaient au moment de leur hospitalisation des lésions d’âge différent suggérant la survenue de plusieurs épisodes de maltraitance avant l’hospitalisation ; pour le groupe 2 il s’agissait de 40% des enfants. Ces données sont concordantes avec la littérature qui fait état du fait que 5 à 35% des enfants subiraient des maltraitances physiques répétées pendant l’enfance 27. Ce chiffre s’élève à 55% si l’on considère les enfants victimes de traumatisme crânien infligé par secouement 28.
Cette répétition des maltraitances suggère une difficulté des équipes soignantes à les repérer et à les diagnostiquer, soit en raison de leur caractère non spécifique, soit par manque d’expérience quant à l’interprétation des lésions traumatiques. D’autre part, nombreux sont les enfants maltraités qui ne bénéficient pas systématiquement de soins dans les suites d’un épisode de violence. Dans notre étude, environ un tiers des enfants ont été maltraités à plusieurs reprises avant d’être hospitalisés à l’occasion d’un épisode de blessures plus graves qu’à l’accoutumée.
Notre travail présente certains points forts. L’utilisation du PMSI, base nationale et exhaustive, permet un repérage de qualité des enfants hospitalisées sur la période. D’autre part, l’étude des dossiers médicaux par un groupe de médecins légistes bénéficiant de connaissances spécifiques dans le domaine de la maltraitance à enfant permet une étude précise de la compatibilité des lésions avec les faits rapportés par l’entourage et ainsi l’identification des cas de maltraitance et l’homogénéisation de l’étude des cas.
Cependant, notre étude présente certaines limites. L’utilisation du PMSI limite l’étude aux seuls cas d’enfants hospitalisés pour maltraitance physique, notre étude ne prend donc pas en compte les cas d’enfants victimes de maltraitance physiques n’ayant pas été pris en charge à l’hôpital. Par définition, notre outil ne permet pas le repérage des autres types de maltraitance (psychiques, sexuelles etc.), notre étude est donc restreinte à une partie des enfants victimes de maltraitance. Enfin, cette étude est monocentrique et ses effectifs sont limités. L’extension de cette étude de validation à d’autres centres est indispensable, afin de permettre la validation de notre algorithme à plus grande échelle et d’identifier si les premiers constats effectués à l’occasion de cette étude se vérifient à plus grande échelle.
Conclusion
L’algorithme développé est un outil prometteur pour le repérage de la maltraitance physique chez les jeunes enfants lors d’un séjour hospitalier. En effet, la valeur prédictive positive de l’algorithme permettant d’identifier les cas de maltraitance hautement probable semble supérieure à 80%, quel que soit l’âge étudié (entre 0 et 5 ans). L’identification des cas suspects de maltraitance reste à affiner, même si celui-ci semble utilisable pour les enfants de 1 mois à 1 an. Une étude à plus grande échelle doit être réalisée pour confirmer ces observations, ainsi qu’une estimation de la sensibilité, afin de savoir s’il faut envisager des actions pour améliorer le recueil des données relatives à la maltraitance physique. Toutes ces démarches paraissent nécessaires avant d’envisager des applications en pratique courante de cet algorithme de repérage de la maltraitance physique chez les jeunes enfants.
Remerciements
Cette étude a bénéficié du financement de Santé Publique France. Nous tenons à remercier en particulier Nathalie Beltzer et son équipe pour leur concours à cette étude et leur relecture de l’article.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
Citer cet article