Hospitalisations pour Covid-19 au 1er semestre 2020 chez les personnes traitées pharmacologiquement pour un diabète en France
// Hospitalizations for COVID-19 in the first half of 2020 in people pharmacologically treated for diabetes in France
Résumé
Introduction –
Le diabète a été identifié comme un facteur de risque de formes graves de la Covid-19. L’objectif de notre étude était d’analyser l’ensemble des hospitalisations pour Covid-19 chez les personnes diabétiques à partir du Système national des données de santé (SNDS) et d’en décrire les principales caractéristiques et les variations territoriales.
Méthodes –
Les personnes diabétiques traitées pharmacologiquement résidant en France (hors Mayotte) ont été identifiées par la délivrance d’un traitement antidiabétique à au moins trois dates différentes (deux si au moins un grand conditionnement délivré) au cours de l’année 2019. Les séjours avec un diagnostic confirmé de Covid-19 ont été identifiés par un diagnostic principal, relié ou associé codé U07.10, U07.11, U07.12, U07.14 ou U07.15. Les séjours de moins d’une journée ont été supprimés, à l’exception des séjours au cours desquels un décès a eu lieu. Les séjours en unité de réanimation, soins intensifs et soins de surveillance continue (Ursic) ont été identifiés à partir des unités médicales 01A, 01B, 02A, 02B, 03A, 03B, 13A, 13B, 14A, 14B, 18.
Résultats –
Au cours du premier semestre 2020, 19 315 personnes traitées pharmacologiquement pour un diabète ont été hospitalisées pour Covid-19 en France, soit environ 20% de l’ensemble des personnes hospitalisées pour Covid-19 au cours de la période. Parmi les personnes diabétiques, 30,0% ont été hospitalisées en Ursic et 24,2% sont décédées à l’hôpital. Les personnes diabétiques hospitalisées pour Covid-19 étaient principalement des hommes (60,3%), âgés en moyenne de 72,1 ans (écart-type=12,8) et insulino-traités dans 37,1% des cas. Le taux global d’hospitalisation pour Covid-19 chez les personnes traitées pharmacologiquement pour un diabète était de 0,56%, mais augmentait avec l’âge, dépassant 1% chez les plus de 85 ans. Il variait également selon les régions : Île-de-France (1,25%), Guyane (1,09%) et Grand Est (1,00%). Les départements les plus touchés étaient le Haut-Rhin (1,86%) et la Seine-Saint-Denis (1,62%).
Conclusion –
Les personnes diabétiques paient un lourd tribut dans la crise sanitaire actuelle : 30% de celles hospitalisées pour Covid-19 ont été admises en Ursic et près d’un quart sont décédées à l’hôpital. Ces résultats rappellent l’importance de la prévention pour les personnes diabétiques, notamment le respect des mesures barrières et la vaccination. Il est également essentiel de rappeler l’importance du dépistage du diabète et de son suivi clinique afin de prévenir la survenue des complications.
Abstract
Introduction –
Diabetes has been identified as a risk factor for severe forms of Covid-19. The objective of our study was to analyze all hospitalizations for COVID-19 in people with diabetes from the French National Health Data System (SNDS) and to describe their main characteristics and territorial variations.
Methods –
People pharmacologically treated for diabetes residing in France (excluding Mayotte) were identified by the prescription of an antidiabetic treatment on at least three different dates (two if at least one large package) during the year 2019. The stays with a confirmed diagnosis of COVID-19 were identified by a primary, related or associated diagnosis coded U07.10, U07.11, U07.12, U07.14 or U07.15. Stays of less than a day have been excluded except for those in which a death has occurred. Stays in intensive care unit (ICU) were identified from medical unit codes 01A, 01B, 02A, 02B, 03A, 03B, 13A, 13B, 14A, 14B, 18.
Results –
During the first half of 2020, 19,315 people pharmacologically treated for diabetes were hospitalized for COVID-19 in France, approximately 20% of all people hospitalized for COVID-19 during the period. Among people with diabetes, 30.0% were hospitalized in ICU and 24.2% died in hospital. People with diabetes hospitalized for COVID-19 were mainly men (60.3%), averaging 72.1 years old (standard deviation=12.8) and insulin-treated in 37.1% of cases. The overall hospitalization rate for COVID-19 among those pharmacologically treated for diabetes was 0.56%, but increased with age, exceeding 1% in those over 85 years old. It also varied by region: Ile-de-France (1.25%), French Guiana (1.09%) and Grand Est (1.00%). The departments most affected were Haut-Rhin (1.86%) and Seine-Saint-Denis (1.62%).
Conclusion –
People with diabetes are paying a heavy toll in the current health crisis: 30% of those hospitalized for COVID-19 have been admitted to ICUs and nearly a quarter have died in hospital. These results are a reminder of the importance of prevention for people with diabetes, in particular compliance with barrier measures and vaccination. It is also essential to remember the importance of screening for diabetes and its clinical follow-up in order to prevent complications.
Introduction
Il est établi que les personnes diabétiques ont un risque augmenté d’infections sévères, notamment de grippe et de pneumopathies 1. En France, l’étude Entred a rapporté un sur-risque de mortalité lié à une pneumopathie de 55% chez les personnes diabétiques par rapport à la population générale sur la période 2002-2012 2.
Dès les premières études épidémiologiques menées en Chine, le diabète a été identifié comme un facteur de risque majeur de sévérité de la Covid-19 3. Cela a été confirmé par la majorité des études menées par la suite dans de nombreux pays 4. En Europe, une étude menée sur 4 196 personnes hospitalisées dans un service de réanimation français, suisse ou belge du 25 février au 4 mai 2020 a montré que 36% des personnes décédées en réanimation à 90 jours étaient diabétiques et que le diabète était associé à la mortalité, indépendamment d’autres facteurs de risque tels que l’âge ou l’obésité 5. En France, l’étude nationale prospective observationnelle, Coronado, menée en mars-avril 2020, a recueilli les caractéristiques phénotypiques de près de 3 000 personnes diabétiques hospitalisées pour Covid-19 dans 68 centres hospitaliers français, par un retour aux dossiers médicaux. Une analyse intermédiaire portant sur 1 370 personnes a mis en évidence un taux de recours à la ventilation mécanique ou de décès, à 7 jours, de 29% 6. Les décès étaient associés à l’âge, aux antécédents de traitement pour apnées obstructives du sommeil et de complications micro- et macrovasculaires 6. Si cette étude apporte des éléments majeurs sur les caractéristiques des personnes diabétiques à risque de formes sévères de Covid-19, la lourdeur de sa mise en œuvre, avec un retour systématique aux dossiers médicaux, ne permet pas un recueil exhaustif des cas hospitalisés. Récemment, une étude française visant à connaître les facteurs de risques médicaux associés au risque d’hospitalisation pour Covid-19 et de décès hospitalier a rapporté un sur-risque de décès hospitalier chez les personnes diabétiques de 1,75 après ajustement sur les caractéristiques sociodémographiques et autres facteurs de risque 7.
De façon complémentaire à ces deux précédentes études françaises, l’objectif de notre étude est d’étudier l’ensemble des hospitalisations pour Covid-19 chez les personnes diabétiques à partir d’un recueil de données passif basé sur le Système national des données de santé (SNDS), d’en décrire la gravité et les variations territoriales.
Population et méthodes
Source de données
Les données sont issues du SNDS. Celui-ci comprend deux principales bases de données possédant un identifiant commun : les données de consommation inter-régime (DCIR) et le Programme de médicalisation des systèmes d’information (PMSI). Le DCIR contient l’ensemble des remboursements effectués par les régimes d’assurance maladie pour les soins dispensés en ville (actes médicaux, nature des examens biologiques, dispositifs médicaux, médicaments), ainsi que des données sociodémographiques (âge, sexe, commune de résidence, date de décès) sur les bénéficiaires de ces prestations. Notre analyse porte sur les données d’hospitalisation du champ MCO (médecine, chirurgie, obstétrique) du PMSI issues des fichiers de données infra-annuelles mis à jour en novembre 2020. Les données incluent les séjours dont la date de sortie est antérieure ou égale au 30 septembre 2020. Ont été retenus les séjours dont la date d’entrée est comprise entre le 1er janvier 2020 et le 30 juin 2020.
Méthodes d’analyse
Les personnes diabétiques traitées pharmacologiquement résidant en France (hors Mayotte) ont été identifiées par la délivrance d’un traitement antidiabétique à au moins trois dates différentes (deux si au moins un grand conditionnement délivré) au cours de l’année 2019 8. Les personnes diabétiques décédées avant le 1er janvier 2020 ont été exclues de l’analyse.
Les dénominateurs utilisés pour estimer les taux d’hospitalisation ont été d’une part le nombre de personnes identifiées par l’algorithme décrit ci-dessus et, d’autre part, le nombre de personnes ayant eu au moins une consommation de soins en 2019 et non identifiées par cet algorithme comme étant traitées pharmacologiquement pour un diabète. Les taux d’hospitalisation chez ces dernières ont été estimés uniquement chez les personnes de 65 ans et plus, où plus de 99% des personnes de cette tranche d’âge ont eu au moins une consommation de soins en 2019.
Les séjours avec un diagnostic confirmé de Covid-19 ont été identifiés par la présence d’un diagnostic principal (DP), relié (DR) ou associé (DAS) codé U07.10 (Covid-19, forme respiratoire, virus identifié), U07.11 (Covid-19, forme respiratoire, virus non identifié), U07.12 (Covid-19, porteur de SARS-CoV-2 asymptomatique, virus identifié), U07.14 (Covid-19, autres formes cliniques, virus identifié) ou U07.15 (Covid-19, autres formes cliniques, virus non identifié) 9. Les séjours d’une durée de moins d’une journée ont été supprimés, à l’exception des séjours au cours desquels un décès a eu lieu.
Les séjours en unité de réanimation, soins intensifs et soins de surveillance continue (Ursic) ont été identifiés à partir des codes des unités médicales (UM) 01A, 01B, 02A, 02B, 03A, 03B, 13A, 13B, 14A, 14B, 18 10.
La moyenne d’âge correspond à la moyenne de l’âge révolu au 1er janvier 2020 et est présentée associée à son écart-type (s).
Résultats
Au 1er janvier 2020, 3 428 618 personnes vivantes étaient traitées pharmacologiquement pour un diabète. Leur âge moyen était de 67,0 ans et 55,4% étaient des hommes. Parmi elles, 19 315 (0,56%) ont été hospitalisées pour Covid-19 au cours du premier semestre 2020, soit environ 20% de l’ensemble des 97 479 personnes hospitalisées pour Covid-19 au cours de cette période.
Gravité des séjours
Parmi les personnes diabétiques hospitalisées pour Covid-19, 30% l’ont été en Ursic (figure 1) et 24,2% sont décédées à l’hôpital, tandis que ces taux étaient respectivement de 24,5% et 17,7% chez les personnes non traitées pharmacologiquement pour un diabète.
Le taux de décès s’élève à 32% chez les personnes hospitalisées en Ursic (figure 1).
 Agrandir l'image
Agrandir l'imageCaractéristiques des personnes diabétiques hospitalisées pour Covid-19
Les personnes diabétiques hospitalisées pour Covid-19 étaient principalement des hommes (60,3% vs. 52,2% chez les personnes non traitées pour un diabète), âgés en moyenne de 72,1 ans, écart-type s=12,8 (vs. 67 ans, s=20,4) et insulino-traités dans 37,1% des cas. Parmi les personnes hospitalisées en Ursic, la proportion d’hommes s’élevait à 68,5% (vs. 65%), l’âge moyen était de 68,2 ans, s=11,3 (vs. 62,8 ans, s=18,1) et 35,2% étaient insulino-traités. Enfin, parmi les personnes décédées à l’hôpital, 65% étaient des hommes (vs. 57,7%), l’âge moyen s’élevait à 76,9 ans, s=10,5 (vs. 79,9 ans, s=12,5) et 42,5% étaient traités par insuline.
Effectifs et taux d’hospitalisation
Globalement, le taux d’hospitalisation pour Covid-19 était de 0,56% pour l’ensemble de la population traitées pharmacologiquement pour un diabète, mais ce taux augmentait avec l’âge et dépassait 1% chez les plus de 85 ans. Parmi les personnes âgées de 65 ans et plus, le taux d’hospitalisation était de 0,3 point supérieur chez les personnes diabétiques traitées pharmacologiquement que chez les non diabétiques, quel que soit l’âge, et était de 0,2 point chez les 90 ans et plus (figure 2).
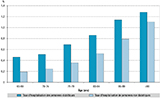 Agrandir l'image
Agrandir l'imageLe taux d’hospitalisation variait également selon les régions (figure 3). Sur le premier semestre 2020, il était le plus faible à La Réunion (0,05%) et le plus élevé en Île-de-France (1,25%), en Guyane (1,09%) et dans le Grand Est (1,00%). Parmi ces régions, les départements les plus touchés, avec un taux d’hospitalisation supérieur à 1%, étaient le Haut-Rhin (1,86%), la Seine-Saint-Denis (1,62%), Paris (1,36%), la Val-de-Marne (1,34%), le Val-d’Oise (1,29%), les Hauts-de-Seine (1,26%), l’Essonne (1,10%), la Moselle (1,09%) et le Bas-Rhin (1,04%). En termes d’effectif, l’Île-de-France dépassait les 7 000 personnes diabétiques hospitalisées, dont 1 561 en Seine-Saint-Denis, 1 173 à Paris, 882 dans le Val-de-Marne, 843 dans le Val-d’Oise et 799 dans les Hauts-de-Seine. Le Grand Est dépassait les 3 000 personnes diabétiques hospitalisées, dont 800 dans le Haut-Rhin.
Les taux d’hospitalisation en Ursic ou de décès parmi les personnes diabétiques hospitalisées variaient fortement selon les régions (tableau). La Guadeloupe enregistrait le taux d’hospitalisation en Ursic le plus élevé, suivi par l’Île-de-France, la Nouvelle-Aquitaine et l’Occitanie. Le taux le moins élevé était observé dans les Pays de la Loire.
Les taux de décès à l’hôpital les plus élevés ont été observés en Corse et dans le Grand Est. Les taux de décès à l’hôpital les plus faibles ont été observés en Martinique, à La Réunion et en Guyane.
selon les régions. France, 1er semestre 2020
 Agrandir l'image
Agrandir l'imageDiscussion
Le SNDS est une source de données majeure pour l’étude des hospitalisations pour Covid-19 des personnes diabétiques en France. Il permet, à partir d’un recueil passif, de décrire les caractéristiques des personnes diabétiques hospitalisées en France sur le 1er semestre 2020, correspondant à la période où la France a été touchée par la première vague de cette pandémie. Il permet également, grâce à l’exhaustivité du recueil, de décrire les variations territoriales de ces hospitalisations. Ainsi, lors de la première vague, 19 315 personnes traitées pharmacologiquement pour un diabète ont été hospitalisées en France pour Covid-19, soit 0,56% de la population diabétique. Ce taux est plus élevé en Île-de-France, dans le Grand Est et en Guyane, régions françaises qui ont été les plus durement touchées par la Covid-19 lors de la première vague.
Les hospitalisations pour Covid-19 parmi les personnes diabétiques concernent principalement des hommes et des personnes relativement âgées. Même si le diabète en France est plus fréquent parmi les hommes (55,4%), la proportion d’hommes diabétiques hospitalisés est nettement supérieure (60,3%), et ce, d’autant plus pour les séjours les plus graves marqués par un passage en Ursic (68,5%) ou un décès (65%). Par ailleurs, la moyenne d’âge des personnes traitées pharmacologiquement pour un diabète en France est de 67 ans, alors qu’elle est de 72,1 ans parmi l’ensemble des personnes diabétiques hospitalisées et de 76,9 ans parmi les personnes décédées à l’hôpital. En revanche, les personnes hospitalisées en Ursic étaient plus jeunes (68,2 ans en moyenne). Ces résultats confirment ceux observés dans l’étude Coronado qui rapportait une proportion d’hommes de 65% et une moyenne d’âge de 69,8 ans parmi les personnes diabétiques hospitalisées pour Covid-19 en mars-avril 2020 6.
Par ailleurs, nous observons dans notre étude une proportion de personnes insulino-traitées de 37,1% sur l’ensemble des hospitalisations, de 35,2% parmi les personnes hospitalisées en Ursic et 45,2% parmi les personnes décédées à l’hôpital. Ces taux sont nettement supérieurs à ceux observés dans la population des personnes traitées pharmacologiquement en France chez lesquelles on observe 25,4% de personnes insulino-traitées en 2019 (résultat non publié). Ces résultats concordent avec ceux de l’étude Coronado où 38,3% des personnes diabétiques hospitalisées étaient traitées par insuline et l’odds ratio du décès était de 1,71 parmi les personnes traitées par insuline par rapport aux non traitées 6. Les données du SNDS ne permettent pas de distinguer le diabète de type 1 du diabète de type 2. Au vu de l’âge moyen de la population et des résultats des études antérieures réalisées en France 6,11, nous pouvons émettre l’hypothèse que la forte proportion de personnes insulino-traitées n’est pas le reflet du type de diabète, mais probablement d’un diabète ancien et associé à des complications micro- et macrovasculaires. Néanmoins, une étude anglaise, basée sur des données médico-administratives, a rapporté un risque plus élevé de décès parmi les personnes diabétiques de type 1 12 par rapport aux personnes diabétiques de type 2. Une étude complémentaire serait nécessaire pour approfondir ce point.
L’absence de caractéristiques précises sur les personnes diabétiques hospitalisées constitue une limite dans notre étude. Le type de diabète, son ancienneté, le niveau d’équilibre glycémique, les antécédents de complications micro- ou macrovasculaires, les comorbidités associées sont des informations essentielles pour étudier la sévérité de la Covid-19 en population diabétique. Si certaines de ces caractéristiques sont accessibles à partir du SNDS 13,14 et pourraient enrichir notre étude, l’absence d’informations liées à la corpulence ou à l’équilibre glycémique constitue une limite majeure. L’étude Coronado 6 a pu évaluer l’association entre les caractéristiques individuelles et la sévérité de la Covid-19 à partir d’un retour aux dossiers médicaux des personnes diabétiques hospitalisées. Néanmoins, la lourdeur opérationnelle d’un tel recueil ne permet pas d’envisager une extension sur une plus longue période, ni sur l’ensemble du territoire national.
Notre étude, basée sur un recueil passif à partir des données du SNDS, a donc l’avantage de porter sur l’exhaustivité des hospitalisations et de pouvoir être reconduite dans le temps. Sa reconduction sur l’ensemble de l’année 2020 pourra notamment être effectuée dès que les données seront disponibles et permettra d’étudier l’impact de la seconde vague qu’a connu la France à l’automne 2020. Un autre atout majeur de notre étude concerne l’identification des personnes diabétiques traitées pharmacologiquement, basée sur un algorithme validé 8. Une étude qui porterait sur les seules données du PMSI pourrait sous-estimer le diabète à cause de sa sous-déclaration.
Toutefois, notre algorithme possède un certain nombre de limites. Il ne permet pas d’identifier le diabète non traité pharmacologiquement. Il est néanmoins probable que les personnes diabétiques traitées uniquement par mesures hygiéno-diététiques présenteraient moins de complications et soient donc moins à risque de formes graves de Covid-19 6.
Une autre limite de notre algorithme d’identification des cas de diabète dans le SNDS réside dans la non identification des personnes diabétiques séjournant en résidence avec pharmacie interne, ce qui est le cas de certains Ehpad (Établissements d’hébergement pour personnes âgées dépendantes) ou celles hospitalisées sur le long terme en 2019 15. Enfin notre étude ne permet pas d’identifier les personnes ayant un diabète méconnu, dont la proportion est estimée à 1,7% chez les 18-74 ans d’après l’étude Esteban 16. Il s’agit pourtant d’une population ayant potentiellement un diabète très déséquilibré, sans en avoir connaissance. Même si le déséquilibre glycémique n’a pas été identifié comme un facteur de risque de forme grave dans l’étude Coronado 6, il l’a été dans d’autres études internationales 17. En outre, le diabète méconnu augmente le risque de formes compliquées de diabète. Il est donc souhaitable de prôner le dépistage du diabète, afin d’en réduire le fardeau de ses complications.
En conclusion, les personnes diabétiques paient un lourd tribut dans la crise sanitaire actuelle. Trente pour-cent des personnes diabétiques hospitalisées ont été admises en Ursic et près d’un quart sont décédées à l’hôpital. Il s’agit principalement d’hommes âgés et souffrant d’un diabète qui nécessite un recours à l’insuline. Ces résultats rappellent l’importance de la prévention pour les personnes diabétiques, notamment le respect des mesures barrières et la vaccination. Par ailleurs, dans ce contexte, il est essentiel de rappeler l’importance du dépistage du diabète et de son suivi clinique, afin d’aider à maintenir le meilleur équilibre glycémique et de prévenir la survenue des complications.
Remerciements
Nous remercions le Dr Leux, PH au DIM du CHU de Nantes, le Dr Nidegger, PH au DIM du CHU d’Avicenne et les PH du DIM du CHU de Montpellier pour leur contribution significative dans la définition de l’algorithme d’identification des cas de Covid-19. Nous remercions également le Pr Cosson, le Dr Wargny, le Dr Mercier et les membres du groupe de travail REDSIAM dans le champ des maladies endocriniennes, nutritionnelles et métaboliques pour les échanges autour de cette étude.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
publiquefrance.fr/beh/2016/37-38/2016_37-38_2.html
02/Epiphare-Maladies-chroniques-Etat-de-sante-et-risque-hospitalisation-et-de-deces-hospitalier-pour-COVID-19-66-millions-de-personnes-en-France-Mis-en-ligne-le-09-02-21.pdf
atih.sante.fr/refonte-sae-2013-um-finess-geographique.
beh/2015/34-35/2015_34-35_1.html
Citer cet article
publiquefrance.fr/beh/2021/Cov_4/2021_Cov_4_1.html




