Estimation de la sous-déclaration des TMS en France : évolution entre 2009 et 2015
// Estimation of MSD underreporting in France: evolution between 2009 and 2015
Résumé
Introduction –
La sous-déclaration des pathologies d’origine professionnelle correspond à la part des pathologies qui n’entrent pas dans le circuit de réparation alors qu’elles remplissent les critères. Son suivi a un intérêt particulier dans le cadre de la modification partielle en 2011 du tableau 57 de reconnaissance des troubles musculo-squelettiques (TMS) des membres. L’objectif de l’étude est de décrire l’évolution de la sous-déclaration entre 2009 et 2015 pour quatre catégories de TMS (épaule, coude, rachis lombaire et syndrome du canal carpien – SCC).
Matériel-méthodes –
L’indicateur de sous-déclaration a été construit à partir du nombre de TMS reconnus en tant que maladies professionnelles (au régime général de Sécurité sociale et au régime agricole) et du nombre de TMS non reconnus, estimé à partir du programme de surveillance des maladies à caractère professionnel (MCP) de Santé publique France.
Résultats –
Les indicateurs de sous-déclaration pour le SCC, les TMS du rachis et du coude sont orientés à la baisse sur la période (de 55% [49-61] à 43% [25-56]) ; de 60% [44-73] à 52% [30-66] ; et de 70% [63-76] à 60% [47-72] respectivement). Celui des TMS de l’épaule est relativement stable (de 65% [57-69]) à 59% [48-68]), mise à part une baisse ponctuelle en 2013 (48% [38-57]).
Discussion-conclusion –
L’évolution des indicateurs, orientée à la baisse, traduit probablement un meilleur niveau de déclaration par les salariés lorsque ceux-ci peuvent prétendre à une indemnisation. En revanche, la modification du tableau de reconnaissance des TMS pour l’épaule en 2011 n’a pas entraîné de modification pérenne du taux de sous-déclaration jusqu’en 2015.
Abstract
Introduction –
Underreporting of occupational diseases (OD) corresponds to diseases not reported to the compensation system even so they fill the critera. This follow-up has a particular interest regarding the partial modification compensation rules system in 2011 for limbs musculoskeletal disorders (MSD). The aim of this study was to describe the evolution of underreporting between 2009 and 2015 for four MSD types (shoulder, elbow and lumbar rachis MSD, and carpal tunnel syndrome CTS).
Methods –
The indicator of underreporting was constructed using the number of OD compensated by the national and the agricultural workers insurance systems (covering around 80% of the French population) and the number of non-reported OD estimated from the surveillance program for uncompensated work-related diseases driven by the French public health agency Santé publique France.
Results –
The underreporting rate for CTS, lumbar rachis and elbow MSD tended to decrease over the period (55% [49-61] to 43% [25-56]); 60% [44-73] to 52% [30-66]; 70% [63-76] to 60% [47-72] respectively). That of shoulder was relatively stable (65% [57-69]) to 59% [48-68]) set aside a one-off decrease in 2013 (48% [38-57]).
Discussion –
The decreasing tendency in indicators reflects probably a better level of reporting by workers when they can claim a compensation. The modification of rules of compensation system for shoulder MSD in 2011 doesn’t lead to a lasting change of underreporting up to 2015.
Introduction
La sous-déclaration des maladies professionnelles correspond à la part des pathologies d’origine professionnelle qui n’entrent pas dans le circuit de réparation alors que les victimes auraient pu prétendre à une indemnisation. Les facteurs qui y contribuent sont connus : liés aux victimes (ignorance ou complexité de la démarche, crainte pour l’emploi…), aux employeurs (« pression » sur les salariés) et aux acteurs du système de soins (méconnaissance des risques professionnels et des procédures de déclaration par les médecins de ville ou les établissements de santé) 1,2.
Depuis 2007, un indicateur de sous-déclaration, construit à partir des données du programme de surveillance des maladies à caractère professionnel (MCP) et des données d’indemnisation du régime général et du régime agricole de la Sécurité sociale, permet d’estimer l’ampleur de ce phénomène dans plusieurs régions françaises, notamment pour les troubles musculo-squelettiques (TMS), tous les deux ans 3,4. En 2011, environ deux tiers des TMS n’étaient pas déclarés en maladie professionnelle 5. Ces résultats ont été régulièrement utilisés par la commission instituée par l’article L.176-2 du Code de la Sécurité sociale chargée d’estimer le coût des accidents du travail et des maladies professionnelles non déclarés, par conséquent pris en charge à tort, par la branche « maladie » de la Sécurité sociale (plutôt que la branche « risques professionnels ») 2. À ce titre, la dernière commission, réunie en 2017, a estimé entre 150 et 200 millions d’euros le montant annuel que la branche « risques professionnels » devait reverser à la branche « maladie » au titre du coût des soins et des indemnités journalières liées aux arrêts de travail pour les TMS d’origine professionnelle non déclarés en maladies professionnelles 6. Ce montant représente un enjeu majeur, car ce sont les entreprises qui financent la branche « risques professionnels » et, en cas de besoin de financements supplémentaires, les cotisations des entreprises sont augmentées.
L’évolution de cet indicateur dans le temps, au-delà de 2011, présente un intérêt particulier dans la mesure où le tableau de reconnaissance des TMS des membres a connu une modification importante en octobre 2011 pour les TMS de l’épaule, puis une modification plus mineure en août 2012 pour les TMS du coude dans le régime général (voir la description du système de reconnaissance dans l’encadré). Jusqu’alors, les critères cliniques de reconnaissance des TMS de l’épaule étaient plus généraux (épaule douloureuse simple, épaule enraidie succédant à une épaule douloureuse simple), alors qu’après cette date, les critères ont été plus restrictifs (tendinopathie aiguë non rompue non calcifiante avec ou sans enthésopathie de la coiffe des rotateurs ; tendinopathie chronique non rompue non calcifiante avec ou sans enthésopathie de la coiffe des rotateurs objectivée par IRM ; rupture partielle ou transfixiante de la coiffe des rotateurs objectivée par IRM). Pour les TMS du coude, les pathologies inclues dans le tableau sont restées les mêmes tout en étant précisées (besoin d’un électroneuromyogramme de conduction (EMG) pour la confirmation du syndrome canalaire du nerf ulnaire dans la gouttière épitrochléo-olécranienne) 7.
Système de reconnaissance en maladie professionnelle
La reconnaissance en maladie professionnelle (MP) peut se faire directement dans le cadre du système des tableaux de MP du régime général et du régime agricole, si elle remplit les trois critères définis dans ces tableaux : la désignation de la (des) maladie(s), le délai de prise en charge et la liste limitative ou indicative des travaux susceptibles de provoquer la(les) maladie(s).
Un système complémentaire permet la reconnaissance en MP, après avis du Comité régional de reconnaissance des maladies professionnelles :
–d’une maladie désignée dans un tableau de MP, mais qui ne correspond pas à tous les critères, lorsqu’il est établi qu’elle est directement causée par le travail habituel de la victime ;
–ou d’une maladie, non désignée dans un tableau, pour laquelle il est établi qu’elle est essentiellement et directement causée par le travail habituel de la victime et qu’elle entraîne une incapacité permanente d’un taux au moins égal à 25%.
L’objectif du travail présenté est de décrire l’évolution de la sous-déclaration entre 2009 et 2015 pour quatre catégories de TMS (épaule, coude, rachis lombaire et syndrome du canal carpien – SCC).
Méthode
La méthode a été décrite précédemment 3,4, son principe est brièvement rappelé ici. Ce travail a reposé sur les TMS reconnus en maladie professionnelle en 2009, 2011, 2013 et 2015 dans le régime général et le régime agricole (salariés uniquement). Il concernait les régions couvertes par le programme MCP sur ces quatre années, à l’exclusion de la région Alsace et du département de la Moselle dans lesquels les travailleurs agricoles ne sont pas suivis par la Mutualité sociale agricole. Cela représentait un noyau fixe de six régions suivies toutes les années auquel s’ajoutaient quatre à cinq régions selon les années (tableau). Une analyse de sensibilité a été réalisée chaque année, avec ou sans nouvelles régions, pour évaluer l’effet de variation sur le calcul de l’indicateur, celui-ci étant minime 4,5. Afin que les populations soient comparables entre les deux systèmes (déclaration en maladies professionnelles et signalement en maladies à caractère professionnel), deux secteurs d’activité non couverts dans leur intégralité par le régime général ont été exclus de l’analyse : l’éducation/santé/action sociale et l’administration publique.
Rappel sur le programme MCP
Le programme de surveillance des MCP repose sur des enquêtes bisannuelles de 15 jours consécutifs chacune, appelées Quinzaines, pendant lesquelles les médecins du travail volontaires signalent toutes les maladies à caractère professionnel vues lors de toutes les visites de santé au travail 8. Une MCP est définie comme tout symptôme ou toute maladie considéré comme lié au travail par le médecin du travail et qui n’est pas reconnu en maladie professionnelle au moment de la visite médicale. Cette définition s’appuie sur l’article L 461-6 du Code de la Sécurité sociale : « Est obligatoire, pour tout docteur en médecine qui peut en connaître l’existence, notamment les médecins du travail, la déclaration de tout symptôme d’imprégnation toxique et de toute maladie, lorsqu’ils ont un caractère professionnel et figurent sur une liste établie par arrêté interministériel, après avis du Conseil supérieur de la prévention des risques professionnels. Il doit également déclarer tout symptôme et toute maladie non compris dans cette liste mais qui présentent, « à son avis », un caractère professionnel ». Pour chaque MCP signalée, le médecin du travail indique si elle a été déclarée en maladie professionnelle ou pas. Si elle a été déclarée, il indique son statut actuel : « refusée » ou « en cours de processus de reconnaissance » (le statut « reconnue » n’existe pas puisque le programme MCP ne recueille que les maladies non reconnues).
Un redressement par calage sur marges, avec la méthode raking ratio, de l’échantillon MCP pour chaque année de recueil a été réalisé à partir de la population salariée Insee (recensement des années 2009, 2011, 2013, 2015) 9,10,11. Seuls les départements participant au programme MCP ont été retenus dans la population salariée Insee. L’algorithme raking ratio consiste à trouver les pondérations permettant d’assurer l’égalité entre les totaux (appelés également marges) observés sur l’échantillon selon les modalités des variables de calage choisies et les marges de la population d’étude. Nous cherchons donc à calculer des pondérations telles que la structure de la population d’étude coïncide avec celle de l’échantillon. Les variables de calage prises en compte étaient : le sexe, les classes d’âge (<25 ans, 25-34 ans, 35-44 ans, 45-54 ans, ≥55 ans), le secteur d’activité (regroupement en neuf classes à partir de la NAF – nomenclature des activités françaises – révision 2008), la profession (cadres, professions intermédiaires, employés, ouvriers) et la région administrative (ancien découpage administratif). Une troncature des poids a ensuite été réalisée aux percentiles 2,5 et 97,5 afin de limiter la dispersion des poids.
Par ailleurs, une imputation simple des données par régression logistique pour les variables sexe, secteur d’activité et profession et par régression linéaire pour la variable âge (considérée en variable continue) a été effectuée pour corriger le taux de données manquantes avant la réalisation de la procédure de calage. Ce taux, toutes variables confondues, était inférieur à 5%. Les prévalences des MCP présentées, par type de pathologie notamment, prennent en compte le calage sur marges.
Les TMS retenus dans ce travail ont été identifiés à partir de leur code CIM (Classification internationale des maladies) ou de leur code syndrome (MP). Il s’agit :
–pour les TMS du poignet-main-doigts : du SCC (G560). Seul ce dernier a été retenu par simplification car il représente la majorité des TMS du poignet-main-doigt (de 60 à 75% suivant les années) ;
–pour l’épaule, jusqu’en 2011 : des tendinites, des atteintes de la coiffe des rotateurs et des épaules enraidies ou capsulites (M750, M751, M752) ; à partir de 2013 : des tendinites et des atteintes de la coiffe des rotateurs (M751, M752 en MCP, M96A à F en MP). Les TMS de l’épaule reconnus en MP dans le système complémentaire en 2013 et 2015 sur la base des anciens tableaux ont également été inclus (M750, M751 et M75A à D) (voir la description du système complémentaire dans l’encadré) ;
–pour le coude : du syndrome du canal ulnaire (G562, G5622 en MCP), de l’hygroma (M703), de l’épitrochléite (M770), de l’épicondylite (M771) (ou tendinite du coude M7782 en MCP) ;
–et, pour le rachis lombaire : des pathologies discales avec irradiations liées aux vibrations ou à la manutention de charges (M511).
Construction de l’indicateur de sous-déclaration
Nous avons construit l’indicateur en utilisant les étapes, au temps t, présentées dans la figure 1. Le taux de sous-déclaration (%) est défini comme le rapport du nombre de cas non déclarés d’une maladie donnée sur le nombre total de cas (déclarés – reconnus ou non – et non déclarés) de cette maladie.
 Agrandir l'image
Agrandir l'imageParmi les catégories de TMS retenus, le nombre de cas non déclarés est estimé en extrapolant à la population salariée des régions considérées (non compris le département de la Moselle et les secteurs d’activité non couverts par les régimes général et agricole), les prévalences redressées des TMS non déclarés correspondant à un tableau de maladies professionnelles et leur intervalle de confiance (IC), obtenus lors des Quinzaines du programme MCP.
Le nombre de TMS déclarés est obtenu en sommant le nombre de TMS reconnus en maladie professionnelle dans les régions concernées à partir des données des régimes agricole et général et le nombre estimé à partir du programme MCP des TMS correspondant à un tableau de maladie professionnelle, déclarés mais refusés ou toujours en cours de procédure de reconnaissance.
En résumé, l’estimateur de sous-déclaration est construit comme suit :

L’estimateur, obtenu par calage sur marge, est assorti d’un IC reflétant l’incertitude des estimations utilisées dans sa construction. La borne minimale est calculée en minimisant l’indicateur (borne minimale de l’IC correspondant à l’estimation du nombre de TMS non déclarés et borne maximale de l’IC correspondant à l’estimation du nombre de TMS refusés ou en cours). La borne maximale est calculée en maximisant l’indicateur (borne maximale de l’IC correspondant à l’estimation du nombre de TMS non déclarés et borne minimale de l’IC correspondant à l’estimation du nombre de TMS refusés ou en cours).
Résultats
Les salariés des régions et des secteurs retenus pour l’étude représentaient entre 26% (en 2011, 2013 et 2015) et 27% (en 2009) des salariés français, selon le recensement des années concernées. Chaque année, l’échantillon a été redressé pour correspondre à celui de l’ensemble des régions participantes.
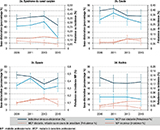
La prévalence redressée du SCC non déclaré, signalé en MCP, était relativement stable entre 2009 et 2013, avec une diminution nette en 2015 (figure 2a). La prévalence du SCC déclaré en MP (procédure en cours ou reconnaissance en MP refusée) signalé dans le programme MCP a eu tendance à diminuer sur la période. L’incidence du SCC reconnu en MP était, quant à elle, relativement stable sur la période (mis à part un pic en 2013). Au final, l’indicateur de sousdéclaration diminuait nettement en 2015 (43% [25-56]) après une phase relativement stable (entre 55 [49-61] et 60% [49-69]).
Pour les TMS du coude, après un pic en 2011, la prévalence des TMS du coude non déclarés signalés en MCP a eu tendance à diminuer. La prévalence des TMS du coude déclarés signalés en MCP était relativement stable sur la période. En parallèle, l’incidence des cas reconnus en MP augmentait sur la période entre 2009 et 2013 mais le taux restait faible (figure 2b). Au final, l’indicateur de sous-déclaration a eu tendance à diminuer sur la période (de 70% [63-76] en 2009 et autour de 60% [47-72] en 2013-2015).
La prévalence des TMS de l’épaule non déclarés signalés en MCP était relativement stable, mise à part une augmentation significative en 2011 (par rapport à 2009 et 2013) en prenant en compte les fluctuations liées aux intervalles de confiance. La prévalence des TMS déclarés signalés en MCP a eu tendance à augmenter de 2009 à 2013 puis à diminuer ensuite. En parallèle, l’incidence des cas reconnus en MP a augmenté entre 2009 et 2013, puis s’est stabilisée (figure 2c). L’indicateur de sous-déclaration des TMS de l’épaule est relativement stable sur l’ensemble période (entre 65% [57-69]) et 59% [48-68], mise à part une baisse ponctuelle en 2013 (48 [38-57]), en prenant en compte la fluctuation liée à l’intervalle de confiance.
Pour les TMS du rachis, la prévalence des MCP signalées (déclarées et non-déclarées) était relativement stable sur la période alors que l’incidence des MP reconnues augmentait régulièrement entre 2009 et 2015 avec un doublement sur la période (figure 2d). L’indicateur de sous-déclaration des TMS du rachis était relativement stable entre 2009 et 2015 (entre 60% [44-73] en 2009 et 52% [30-66] en 2015), avec une tendance à la baisse entre 2009 et 2011, mais qui restait dans les fluctuations des intervalles de confiance, les effectifs étant faibles pour cette localisation.
(prévalences de MCP – déclarées et non-déclarées – et incidence des MP reconnues, échelle de droite)
 Agrandir l'image
Agrandir l'imageDiscussion
Les indicateurs des quatre catégories de TMS sur la période 2009-2015 étaient soit orientés à la baisse (rachis, SCC, coude), soit stables (épaule). Globalement, une tendance à la baisse de la sous-déclaration des TMS était observée toute catégorie confondue, la fourchette des écarts de l’ensemble des TMS oscillait entre 43 et 60% en 2015 alors qu’elle était de 55 à 70% en 2009.
La diminution importante de l’indicateur de sous-déclaration pour le SCC en 2015 est à mettre en parallèle avec la diminution des prévalences de SCC non déclarés signalés en MCP (divisé par deux par rapport aux années précédentes) et, dans une moindre mesure, avec les prévalences de SCC déclarés signalés en MCP, la reconnaissance en MP étant relativement stable. Ces résultats sont cohérents avec une étude ayant suivi l’évolution de la prévalence et de l’incidence du SCC entre 2004 et 2011 dans la région Pays de la Loire 12. Le taux de sous-déclaration ainsi obtenu (43%) est cohérent avec celui anticipé par la commission de la sous-déclaration des accidents du travail et des maladies professionnelles en 2017 qui l’avait estimé à 45% 6. La diminution de la sous-déclaration en lien avec une diminution de la prévalence du SCC signalée en MCP pourrait être un reflet des politiques publiques œuvrant à la prévention des TMS depuis plusieurs années, les TMS faisant partie des priorités retenues au niveau national et régional (convention d’objectif et de gestion de la branche AT/MP, programme national de prévention des TMS de la Caisse nationale de l’assurance maladie (Cnam) : TMS Pros, plans Santé travail national et régionaux) 13.
Pour les TMS du rachis, l’indicateur de sous-déclaration était stable sur les dernières années (2011-2015). Un premier travail d’analyse sur les données 2007 et 2009 avait par contre montré une diminution sur cette période, tendance qui semblait se poursuivre moins fortement entre 2009 et 2011 3,4. Il est possible que la création de ces tableaux en 1999 ait entraîné une montée en charge progressive de la reconnaissance sur les années 2000, qui s’est stabilisée sur la décennie suivante. On observe d’ailleurs une augmentation régulière du taux d’incidence des MP reconnues (multiplié par deux entre 2009 et 2015), la prévalence des MCP étant relativement stable. Cependant, l’ordre de grandeur très faible des prévalences et de l’incidence pour cette localisation limite la portée de ces interprétations.
La tendance à la diminution de la sous-déclaration des TMS du coude résulte d’une augmentation des reconnaissances en MP, combinée à une tendance à la diminution de la prévalence des TMS non déclarés signalés en MCP. Les modifications du tableau en 2012, concernant la précision des pathologies (besoin d’examen complémentaire), certains délais de prise en charge (augmentation de 7 à 14 jours pour épitrochléite et épicondylite) et l’extension de la liste des travaux susceptibles de provoquer la maladie pour le syndrome du canal ulnaire n’ont pas semblé avoir un effet brutal sur l’évolution de l’indicateur de sous-déclaration. Si ce n’est, en 2013, une diminution limitée, mais qui n’est pas nette en raison des fluctuations liées à la largeur des intervalles de confiance. L’estimation obtenue dans cette étude pour 2015 (60%) était supérieure à celle estimée par la commission en 2017 (50%) 6.
Pour l’épaule, l’indicateur était relativement stable sur la période mise à part une baisse ponctuelle en 2013 après la modification liée au tableau. L’incidence des MP reconnues pour ces TMS était, en effet, en augmentation en 2013 (celle-ci cumulant les TMS correspondant strictement aux nouveaux critères – 69% – et ceux correspondant encore aux anciens critères reconnus par le système complémentaire - 31%). Nous avons fait le choix méthodologique de retenir les TMS de l’épaule reconnus en MP correspondant aux anciens critères du tableau en 2013 et 2015 et ce choix a augmenté, de fait, l’incidence des MP reconnues notamment en 2013 par rapport aux précédentes années et donc diminué le taux de sous-déclaration. Ceci explique en partie la diminution ponctuelle de la sous-déclaration observée à la suite de la modification du tableau. Cette évolution avait été anticipée par la commission de la sous-déclaration des accidents du travail et des maladies professionnelles en 2017, mais d’une ampleur plus importante (30%). Et, contrairement à ce qui avait été envisagé, elle ne semble pas avoir perduré en 2015 6. En effet, l’indicateur de sous-déclaration a retrouvé le niveau de 2011 en 2015, probablement en lien avec un ajustement des signalements de MCP sur la base des nouveaux critères du tableau. Le suivi de l’indicateur dans les années à venir permettra d’éclairer cette hypothèse.
L’indicateur utilisé présente plusieurs limites décrites précédemment 3,5. Pour cette étude, il a été amélioré en travaillant à partir des prévalences des MCP redressées, ce qui a permis de disposer d’un estimateur par calage sur marge assorti d’un intervalle de confiance. Les limites spécifiques à ce travail résident dans l’évolution de l’indicateur dans le temps. En effet, les régions n’étant pas stables d’une année sur l’autre, cela peut entraîner des variations de l’indicateur liées à l’introduction ou à l’exclusion de régions avec des spécificités (secteurs d’activité, pratique de reconnaissance des caisses d’assurance maladie…). Cependant, la majorité des régions restent les mêmes chaque année et représentent 50% (2013) à 68% (2009) de l’ensemble des salariés inclus (résultats non présentés). De plus, une analyse de sensibilité a été réalisée chaque année, avec ou sans nouvelles régions, pour évaluer l’effet de variation sur l’indicateur. Il était minime (résultats non présentés) 4,5.
D’autre part, la participation des médecins du travail au programme MCP diminuant avec le temps, on observe un élargissement des intervalles de confiance des prévalences de MCP et, par conséquence, de ceux de l’indicateur de sous-déclaration, ce qui limite la mise en évidence de variation significative. Une réflexion nationale est en cours pour automatiser le recueil et améliorer l’adhésion des services de santé au travail à l’avenir. Enfin, si le suivi de la médecine du travail a évolué au fil des années (diminution de la part des visites périodiques au profit des visites de reprise, d’embauche ou à la demande), l’analyse des TMS du membre supérieur sur la période 2007-2014 montre que, globalement, les tendances ajustées (sur le type de visite, la catégorie socioprofessionnelle, le secteur d’activité, la région notamment) vont dans le même sens que les tendances brutes : baisse des prévalences pour le SCC et les TMS du coude, stabilisation pour les TMS de l’épaule (résultats non présentés, en cours de soumission). Les variations selon le sexe et l’âge n’ont pas été inclues dans cette étude, mais ont été analysées dans une publication précédente 5.
En conclusion, l’évolution des indicateurs de sous-déclaration sur la période 2009-2015 montre une orientation à la baisse, traduisant probablement un meilleur niveau de déclaration par les salariés lorsque ceux-ci peuvent prétendre à une indemnisation. Ce taux de sous-déclaration reste cependant élevé et souligne l’intérêt de continuer d’améliorer la bonne information des travailleurs et la formation des médecins, notamment, et d’essayer de mieux comprendre les déterminants de cette sous-déclaration. Plusieurs facteurs déjà identifiés dans la littérature ont pu contribuer à l’évolution à la baisse : une meilleure connaissance de la démarche, le rôle plus incitatif des médecins (notamment du travail), l’effet moins pressant de la crainte de perte d’emploi à distance de la crise de 2008. De plus, ces évolutions à la baisse pourraient également être liées aux évolutions des secteurs d’activité (désindustrialisation et automatisation progressive), notamment pour des pathologies avec faible temps de latence (SCC, coude...) qui y sont vraisemblablement plus sensibles que les pathologies avec temps de latence plus long (épaule). La modification du tableau de reconnaissance des TMS pour le paragraphe de l’épaule en 2011 n’a pas entrainé de modification pérenne du taux de sous-déclaration dans le temps, la définition plus restrictive du tableau de l’épaule ayant aussi mathématiquement réduit la définition des MCP correspondant à un tableau au cours des deux derniers recueils. La poursuite de ce travail sur les années plus récentes permettra de suivre l’évolution à plus long terme et de s’y intéresser, au regard de la création du Compte professionnel de prévention de la pénibilité (C2P), entré en vigueur en juillet 2016, pour quatre critères en lien avec les TMS (travail répétitif, manutentions manuelles de charges, postures pénibles et vibrations mécaniques), puis modifié en 2017 pour ne prendre en compte que le critère travail répétitif à partir de cette date. La création de ce compte pourrait modifier les pratiques de déclaration au regard des avantages qu’il peut présenter pour le salarié à long terme (retraite).
Remerciements
Aux médecins du travail, infirmiers, assistants participant au programme de surveillance des MCP, à Julien Brière et Émilie Chazelle pour leur relecture.
Liens d’intérêt
Les auteurs déclarent ne pas avoir de liens d’intérêt au regard du contenu de l’article.
Références
fr/publications/bdd/mp.html
Citer cet article
2021_3_1.html





