Surveillance de la grippe en France, saison 2017-2018
// Influenza activity in France, season 2017-2018
* Santé publique France : Sibylle Bernard-Stoecklin, Christine Campèse, Yann Savitch, Anne Fouillet, Cécile Sommen, Daniel Lévy-Bruhl (Saint-Maurice, France) et l’ensemble des épidémiologistes des Cellules d’intervention en région ; Centre national de référence des infections respiratoires (dont la grippe), Centre coordonnateur, Unité de génétique moléculaire des virus à ARN, UMR3568 CNRS, Université Paris Diderot Sorbonne Paris Cité, Institut Pasteur, Paris, France : Sylvie Behillil, Vincent Enouf, Sylvie van der Werf ; Centre national de référence des infections respiratoires (dont la grippe), Laboratoire associé, Centre de biologie & pathologie Nord, Lyon, France : Martine Valette, Maude Bouscambert-Duchamp, Bruno Lina ; Réseau Sentinelles, UMR S 1136 Inserm UPMC, Paris, France : Caroline Guerrisi, Cécile Souty, Clément Turbelin, Titouan Launay, Ana-Maria Vilcu, Thomas Hanslik, Thierry Blanchon ; EA 7310 Université de Corse, Corte, France : Shirley Masse, Priscillia Bompard, Alessandra Falchi.
Résumé
Cet article présente le bilan épidémiologique et virologique de l’épidémie grippale en France durant la saison 2017-2018.
Méthode –
Ce bilan s’appuie sur l’analyse descriptive des données de surveillance de la grippe ou des syndromes grippaux transmises par les réseaux de médecine ambulatoire, les analyses virologiques des laboratoires partenaires, la surveillance des passages aux urgences et des hospitalisations codées grippe, la surveillance des cas graves de grippe hospitalisés en services de réanimation, les signalements d’épisodes d’infections respiratoires aiguës (IRA) dans les collectivités de personnes âgées et les données de mortalité.
Résultats –
L’épidémie de grippe a débuté début décembre en France métropolitaine, a atteint son pic au cours de la dernière semaine de décembre et s’est terminée fin mars, soit 16 semaines d’épidémie. Elle a présenté une dynamique atypique, avec deux vagues successives dues à la circulation majoritaire du virus A(H1N1)pdm09 puis à celle du virus B Lignage Yamagata. L’épidémie a été d’intensité modérée en médecine ambulatoire mais elle a été caractérisée par un nombre élevé d’hospitalisations après recours aux urgences pour syndrome grippal (>9 700) et de cas graves admis en réanimation (>2 900). Cette épidémie a également été marquée par une surmortalité importante, avec 13 000 décès attribués à la grippe.
Conclusion –
L’épidémie de grippe 2017-2018, précoce et exceptionnellement longue, a été caractérisée par une dynamique atypique et une importante sévérité, liées à la circulation successive des virus A(H1N1)pdm09 et B/Yamagata, dans un contexte de couverture vaccinale insuffisante et d’efficacité vaccinale sous-optimale. Son impact important sur les hospitalisations et la mortalité rappelle la gravité de la maladie et l’intérêt de la prévention, à savoir la vaccination chez les personnes à risque, complétée de mesures barrières afin de limiter la diffusion du virus dans l’entourage des cas, ainsi que l’utilité d’un traitement antiviral précoce, particulièrement chez les sujets à risque.
Abstract
This article summarizes influenza activity in France for the 2017-2018 season.
Methods –
This report is based on different sources of data collected in France: clinical influenza-like illness (ILI) in the community reported by the primary health care networks, virological data analysed by reference laboratories, emergency units visits and hospitalizations for clinical influenza, reporting of severe influenza cases hospitalised in intensive care units (ICU), reporting of acute respiratory infections (ARI) clusters in nursing homes, and mortality data.
Results –
In France, the 2017-18 season started early-December in mainland France, peaked on the last week of December and ended at the end of March, lasting 16 weeks. The epidemic was characterized by an atypical dynamics with two consecutive waves due
to the circulation of
A(H1N1)pdm09 followed by B/Yamagata lineage viruses. Its impact was moderate in the community, but high numbers of hospitalizations (>9,700) and severe cases admitted to ICUs (>2,900) were recorded. During the epidemic, a marked excess mortality was observed, with 13,000 deaths attributed to influenza.
Conclusion –
The 2017-18 influenza epidemic started early and was unusually long, with an atypical dynamics and marked severity. The successive circulation of A(H1N1)pdm09 and B/Yamagata viruses, together with insufficient vaccine coverage and suboptimal vaccine effectiveness, have contributed to this severity. It confirms the high impact of the disease for the population at risk and strengthens the need for prevention especially higher vaccine coverage among people at risk, and the implementation of control measures to limit the spread of the virus around the cases, as well as the utility of early antiviral treatment for subjects at risk.
Introduction
La grippe est une maladie infectieuse virale très contagieuse qui survient généralement de manière saisonnière entre les mois de décembre et d’avril en France métropolitaine. Chaque année, environ 2,5 millions de personnes en moyenne consultent en médecine générale pour un syndrome grippal. La mortalité due à la grippe saisonnière concerne essentiellement les sujets vulnérables : les personnes âgées de plus de 65 ans et les personnes ayant des facteurs de risque (maladies chroniques, sujets immunodéprimés, etc.) 1.
La surveillance de la grippe en France a pour objectifs la détection précoce et le suivi de la dynamique épidémique, l’estimation de la morbidité et de la mortalité dues aux virus grippaux, ainsi que l’identification et le suivi de l’évolution antigénique et génétique des virus circulants. Elle permet également d’estimer le poids de la grippe dans la population et de contribuer à l’élaboration et l’évaluation des stratégies de prévention et de contrôle de la maladie. Cette surveillance, qui s’appuie sur un réseau de partenaires, est coordonnée par Santé publique France.
Cet article présente le bilan épidémiologique et virologique de la grippe en France métropolitaine lors de la saison 2017-2018, à partir des données de médecine ambulatoire et hospitalière, des données provenant des collectivités de personnes âgées ainsi que des données de mortalité. Un paragraphe spécifique est dédié à l’épidémie de grippe en Outre-Mer.
Méthodes
Les objectifs et méthodes spécifiques des différents réseaux complémentaires de surveillance de la grippe ont été précédemment décrits 2. L’encadré ci-après précise les définitions de cas de syndrome grippal, grippe grave et infection respiratoire aiguë (IRA) utilisées dans les différents réseaux participant à la surveillance.
Définitions de cas
Syndrome grippal
Réseau Sentinelles : personne présentant une fièvre supérieure à 39°C d’apparition brutale, accompagnée de myalgies et de signes respiratoires.
SOS Médecins : personne présentant une fièvre supérieure à 38,5°C d’apparition brutale, accompagnée de myalgies et de signes respiratoires.
Cas grave de grippe admis en réanimation : patient hospitalisé dans un service de réanimation et présentant un diagnostic de grippe confirmé biologiquement ou une forme clinique grave sans autre étiologie identifiée, dont le tableau clinique et l’anamnèse évoquent le diagnostic de grippe même si la confirmation biologique ne peut être obtenue.
Infection respiratoire aiguë (IRA) : association ou succession d’au moins un signe fonctionnel ou physique d’atteinte respiratoire basse (toux, dyspnée, douleur thoracique, sifflement) et d’au moins un signe général suggestif d’infection (fièvre, sueurs, céphalées, arthralgies, mal de gorge, « rhume »).
En médecine ambulatoire, les données de l’activité grippale sont issues de deux réseaux complémentaires :
–le réseau Sentinelles (www.sentiweb.fr) qui, à partir des cas déclarés par les médecins du réseau (0,7% de l’ensemble des médecins généralistes de France métropolitaine), estime les incidences nationales et régionales des cas de syndromes grippaux vus en consultation de médecine générale ;
–les 60 associations SOS Médecins qui transmettent quotidiennement à Santé publique France des données relatives aux visites, réalisées 7j/7-24h/24, y compris les jours fériés et pendant les vacances scolaires. La proportion hebdomadaire de patients présentant un syndrome grippal est calculée à partir de l’ensemble des actes codés par les associations SOS Médecins. Environ 94% des consultations font l’objet d’un codage du diagnostic.
En milieu hospitalier, la surveillance s’appuie sur deux systèmes :
–le suivi des passages aux urgences et des hospitalisations après passages aux urgences pour grippe (confirmée ou non confirmée), codé J09 à J11 selon la classification CIM-10 de l’OMS (http://apps.who.int/classifications/icd10/browse/Content/statichtml/ICD10Volume2_fr_2008.pdf). Ces données sont transmises quotidiennement à Santé publique France par plus de 700 structures d’urgence hospitalières appartenant au réseau OSCOUR®. (Organisation de la surveillance coordonnée des urgences), représentant en métropole environ 93% de l’ensemble des passages aux urgences. Environ trois quarts des passages aux urgences font l’objet d’un codage du diagnostic 3 ;
–la surveillance des cas graves de grippe admis en service de réanimation (adulte et pédiatrique) des centres hospitaliers, pilotée par les Cellules d’intervention en région (Cire) de Santé publique France. Tous les cas de grippe probables (jugement du médecin hospitalier) ou confirmés admis en réanimation doivent être signalés à la Cire de la région sous forme d’une fiche standardisée comprenant des informations démographiques, des données sur les facteurs de risque, le statut vaccinal, le résultat virologique et des éléments de gravité du patient. Dans les régions Île-de-France et Centre-Val de Loire, un échantillon d’établissements a été sélectionné, contrairement aux autres régions où la surveillance est à visée exhaustive. Au cours de la saison 2017-2018 (semaines 45/2017 à 15/2018), 264 services ont participé à la surveillance des cas graves de grippe admis en réanimation.
La surveillance virologique en médecine ambulatoire est réalisée à partir de prélèvements rhinopharyngés effectués par les médecins généralistes et les pédiatres participant au réseau Sentinelles (ces derniers contribuant uniquement à la surveillance virologique), selon un protocole de prélèvement défini. Les analyses virologiques sont effectuées par les deux laboratoires du Centre national de référence (CNR) des virus des infections respiratoires (dont la grippe) et, pour la Corse, par le laboratoire de virologie de l’Université de Corse. En médecine hospitalière, la surveillance est réalisée via les 44 laboratoires du Réseau national des laboratoires hospitaliers (RENAL) qui envoient au CNR chaque semaine le bilan des diagnostics virologiques. Ces données sont complétées par les analyses virologiques des prélèvements de patients admis en réanimation ainsi qu’une expertise (antigénique et génétique) réalisée sur un échantillonnage de prélèvements respiratoires en provenance des deux réseaux de surveillance.
Dans les collectivités de personnes âgées, la surveillance porte sur les épisodes d’IRA signalés aux Agences régionales de santé (ARS) et rapportés secondairement à Santé publique France. Une collectivité de personnes âgées est définie comme un établissement hébergeant des personnes âgées dépendantes au sein d’un établissement hospitalier (unité de soins de longue durée) ou d’une maison de retraite. Le critère de signalement d’un épisode est : toute survenue dans une collectivité d’au moins cinq cas d’IRA parmi les résidents dans un délai de quatre jours 4.
La surveillance de la mortalité liée à la grippe repose, d’une part, sur le suivi de la létalité des cas graves en réanimation et des résidents malades lors des épisodes d’IRA dans les collectivités de personnes âgées et, d’autre part, sur la mortalité globale toutes causes confondues. Cette dernière est suivie en temps quasi-réel à partir des données administratives des décès enregistrées par un échantillon de bureaux d’état civil couvrant 80% des décès. Ces données sont transmises quotidiennement par l’Institut national de la statistique et des études économiques (Insee) à Santé publique France. Elles sont redressées pour prendre en compte la couverture de cette surveillance.
Pour estimer le nombre de décès attribuables à la grippe durant l’épidémie, Santé publique France a développé, depuis la saison 2010-2011, un modèle statistique de régression sur des données hebdomadaires collectées à l’échelle nationale. Dans ce modèle, la mortalité toutes causes est expliquée par différents facteurs, dont un indicateur « grippe » basé sur le nombre de consultations pour syndrome grippal en médecine ambulatoire et la part de prélèvements positifs pour la grippe. La circulation du virus syncytial respiratoire (VRS) et des données météorologiques sont également prises en compte.
Analyses
La détermination de la période épidémique aux niveaux national et régional s’effectue à partir des données historiques depuis la saison 2010-2011 des trois sources décrites de consultations pour syndrome grippal (Sentinelles, SOS Médecins et OSCOUR®), selon trois méthodes statistiques différentes (régression périodique, régression périodique robuste et modèle de Markov caché). Un maximum de 9 alarmes statistiques peut donc être généré chaque semaine dans chaque région et au niveau national. Selon le nombre d’alarmes statistiques générées, la région et la métropole sont considérées : sans alerte statistique (<4 alarmes), en phase pré ou post-épidémique (entre 4 et 8 alarmes) ou en phase épidémique (9 alarmes) 5. La période épidémique est déterminée par la phase épidémique au niveau national. Cette approche statistique est complétée par l’analyse réalisée par les Cire sur la base de leur connaissance de la qualité des données ou de données complémentaires (virologiques, etc.). Cela peut les conduire à proposer un niveau d’alerte épidémiologique différent de celui produit par l’approche statistique. Ces classements permettent d’adapter l’offre de soins au niveau d’alerte généré.
En Outre-Mer, le système de surveillance est comparable à celui de la métropole 2.
Une analyse descriptive des données de la saison 2017-2018 a été réalisée et les résultats ont été comparés aux saisons précédentes. Durant cette période, une synthèse des caractéristiques de l’épidémie a été publiée chaque semaine dans le « Bulletin hebdomadaire grippe » ainsi que dans les points épidémiologiques régionaux, disponibles sur le site de Santé publique France 6.
Résultats
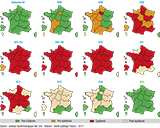
En France métropolitaine, la surveillance épidémiologique et virologique de la grippe a débuté en semaine 40/2017 (2-8 octobre 2017) et s’est terminée en semaine 16/2018 (16-22 avril 2018). L’épidémie de grippe a débuté en Île-de-France en semaine 49/2017 (4-10 décembre) et s’est étendue en quatre semaines à l’ensemble de la métropole. Elle s’est terminée en semaine 12/2018 (19-25 mars), soit une durée de 16 semaines (figure 1). Cette épidémie a été précoce et d’une durée exceptionnellement longue.
 Agrandir l'image
Agrandir l'imageSurveillance en médecine ambulatoire
Le nombre de consultations pour syndrome grippal pendant l’épidémie a été estimé à près de 2,4 millions à partir des données du réseau Sentinelles. Le pic d’activité a été observé en semaine 52/2017 (25-31 décembre) avec un taux de consultations pour syndrome grippal de 459 pour 100 000 habitants (intervalle de confiance (IC) à 95%: [429-489]) selon les données Sentinelles, et une proportion de syndromes grippaux parmi les actes codés par SOS Médecins de 17% (figure 2). L’estimation des taux cumulés de consultations pour syndrome grippal a été plus élevée dans les classes d’âge de 0-4 ans (8 187/100 000) et de 5-14 ans (5 471/100 000) et plus basse chez les personnes de 65 ans et plus (1 323/100 000).
 Agrandir l'image
Agrandir l'imageComparée aux données historiques du réseau Sentinelles, l’épidémie se place en 18e position pour le nombre de consultations cumulées parmi les 34 épidémies surveillées par le réseau depuis 1984 7, ce qui indique que l’épidémie a été d’une ampleur modérée en médecine ambulatoire cette saison.
Surveillance des passages aux urgences et hospitalisations pour grippe
Pendant l’épidémie (semaines 49/2017 à 12/2018), le réseau OSCOUR® a rapporté 75 500 passages pour grippe aux urgences, soit 16,3/1 000 passages. La part de la grippe parmi les passages aux urgences a atteint son pic en semaine 52 avec 37/1 000 passages. Parmi ces passages, 32% concernaient les moins de 5 ans, 26% les 15-44 ans et 15% les 5-14 ans.
Parmi les passages aux urgences pour grippe, 9 729 (13%) ont donné lieu à une hospitalisation, proportion inférieure à celle observée lors de l’épidémie de 2016-2017 (16%), mais plus élevée qu’en 2015-2016 (7%) et 2014-2015 (10%). La majorité (53%) des patients hospitalisés était âgée de 65 ans et plus, proportion moindre que lors de la saison 2016-2017 durant laquelle la circulation du virus A(H3N2) était quasi-exclusive, et 69% des patients hospitalisés appartenaient à cette même tranche d’âge.
La part des hospitalisations pour grippe parmi l’ensemble des hospitalisations suivant le passage aux urgences a été de 15,4/1 000 hospitalisations post-urgence tous âges confondus, alors qu’elle est habituellement inférieure à 10/1 000, excepté en 2016-2017 où elle était de 10,3/1 000. Cette proportion a dépassé 20/1 000 hospitalisations post-urgence au cours des semaines 52/2017 et 01/2018, avec un pic en semaine 01 (20,8/1 000), soit une semaine après le pic observé en médecine ambulatoire. Une seconde vague d’hospitalisations de moindre intensité a été observée entre les semaines 07 et 11/2018 (figure 3). La part de la grippe parmi les hospitalisations post-urgence a été la plus importante chez les enfants de moins de 5 ans (25/1 000 hospitalisations) et les 65 ans et plus (10,7/1 000) (figure 4).
 Agrandir l'image
Agrandir l'image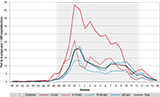 Agrandir l'image
Agrandir l'imageSurveillance des cas graves admis en service de réanimation
Cette saison (semaines 45/2017 à 15/2018), 2 922 cas graves de grippe ont été signalés à Santé publique France par les services de réanimation. Il s’agit du nombre le plus élevé de cas graves signalés depuis 2009, date de mise en place de ce dispositif de surveillance. Pendant l’épidémie (semaines 49/2017 à 12/2018), 2 770 cas graves ont été admis en réanimation, soit deux fois plus que lors des épidémies de 2014-2015 et 2016-2017 (1 366 et 1 369 cas respectivement). Un pic d’admissions a été enregistré en semaine 01, avec 448 cas signalés. Puis une seconde vague d’activité, toutefois de moindre intensité, a été observée entre les semaines 07 et 10 (figure 3).
La majorité (60%) des cas a été infectée par un virus de type A, 38% par un virus de type B et 1% par un virus grippal non typé. La majorité des virus de type A (62%) n’a pas été sous-typée du fait de l’absence de RT-PCR (Reverse Transcriptase Polymerase Chain Reaction) spécifique dans de nombreux hôpitaux, et ceux qui l’ont été étaient pour 90% de sous-type A(H1N1)pdm09. Par ailleurs, 21 patients ont présenté une co-infection par des virus de type A et B et 5 une co-infection par les virus A(H1N1)pdm09 et A(H3N2).
Près de la moitié des patients était des personnes âgées de 65 ans ou plus : 25% appartenaient à la tranche d’âge des 65-74 ans et 22% d’entre eux étaient âgés de 75 ans et plus. La proportion des 65 ans et plus était inférieure à celle observée durant la saison 2016-2017 (26% chez les 65-74 ans et 40% chez les 75 ans et plus). L’âge moyen des cas était de 60 ans, valeur inférieure à celle de la saison 2016-2017 (66 ans), identique à celle de la saison 2014-2015 et supérieure à celle de 2015-2016 (54 ans).
La majorité des cas (81%) présentait au moins un facteur de risque de grippe grave. Parmi les facteurs de risque les plus fréquents, l’âge au-delà de 65 ans (47% des cas, dont 78% présentaient au moins une pathologie chronique) ou la présence d’une ou plusieurs pathologie(s) chronique(s) chez des sujets de moins de 65 ans (32%) étaient principalement rapportés. Les comorbidités les plus fréquentes étaient des pathologies pulmonaires (35%), des pathologies cardiaques (20%) et un diabète (17%).
Parmi les patients pour lesquels le statut vaccinal était connu (2 223/2 922, soit 76% des cas), seuls 24% étaient vaccinés. La couverture vaccinale chez les patients éligibles à la vaccination antigrippale était de 31% (535/1 737).
Un syndrome de détresse respiratoire aiguë était rapporté chez 59% des patients (vs 52% en 2016-2017 et 64% en 2015-2016) et 5% ont nécessité une oxygénation par membrane extracorporelle (vs 1% en 2016-2017 et 7% en 2015-2016).
Parmi les 546 décès répertoriés, 10 (2%) étaient des enfants âgés de moins de 15 ans (dont 6 avec au moins un facteur de risque, 3 sans facteur de risque et 1 sans information disponible), 203 (37%) étaient âgés de 15 à 64 ans (dont 66% présentaient au moins un facteur de risque) et 333 (61%) étaient âgés de 65 ans ou plus. Parmi les patients décédés, 88% présentaient au moins un facteur de risque, proportion inférieure à celle de la saison 2016-2017 (96%). La létalité observée parmi les cas graves admis en réanimation était de 19%, comparable à celle des saisons précédentes (entre 16% et 22%).
Surveillance virologique
Cette saison a été marquée par la co-circulation des virus grippaux A(H1N1)pdm09, B de lignage Yamagata et, dans une moindre mesure, A(H3N2). La dynamique de la circulation des virus A(H1N1)pdm09 et B/Yamagata a varié au cours de l’épidémie : entre les semaines 49/2017 et 04/2018, le virus A(H1N1)pdm09 prédominait en médecine ambulatoire ; à partir de la semaine 05/2018, le virus B/Yamagata est devenu majoritaire (figure 5). La même tendance a été observée en milieu hospitalier.
 Agrandir l'image
Agrandir l'imageEn médecine ambulatoire, parmi les 2 755 prélèvements réalisés entre les semaines 40/2017 et 16/2018, 1 601 virus grippaux ont été détectés dont 47% étaient de type B (parmi lesquels 98% du lignage Yamagata, 1% du lignage Victoria et 1% sans lignage déterminé), 44% étaient de sous-type A(H1N1)pdm09, 8% de sous-type A(H3N2) et 1% de type A non sous-typés. La proportion de prélèvements positifs pour un virus grippal la plus importante a été atteinte en semaine 08 avec 79%.
En milieu hospitalier, parmi les 130 471 prélèvements réalisés entre les semaines 40/2017 et 16/2018, 23 706 virus grippaux ont été détectés, avec 52% de virus grippaux de type A (sans que l’on puisse connaître la proportion des différents sous-types) et 48% de type B. En effet, les laboratoires hospitaliers utilisent des kits qui ne permettent généralement pas de déterminer le sous-type des virus de type A ni le lignage des virus de type B.
La proportion de prélèvements positifs pour les virus grippaux a augmenté dès la semaine 49/2017 et s’est maintenue à un niveau très élevé jusqu’à la fin de l’épidémie en semaine 12.
L’ensemble des virus A(H1N1)pdm09 dont la caractérisation génétique a été réalisée appartenait au groupe génétique 6B.1, et 98% de ces virus étaient antigéniquement analogues à la souche vaccinale A/Michigan/45/2015. Les virus de type B du lignage Yamagata n’étaient pas inclus dans la composition du vaccin trivalent cette saison. Ils appartenaient au groupe génétique 3 et étaient pour la plupart antigéniquement analogues à la souche B/Phuket/3073/2013, incluse dans la composition des vaccins quadrivalents (non disponibles en France pour la saison 2017-2018).
Surveillance des épisodes d’infections respiratoires aiguës (IRA) en collectivités de personnes âgées
Entre les semaines 40/2017 et 15/2018, 1 433 épisodes d’IRA survenus en collectivités de personnes âgées ont été signalés à Santé publique France, dont 1 215 (85%) ont débuté pendant l’épidémie. Le nombre hebdomadaire d’épisodes a considérablement augmenté en semaine 50/2017 pour atteindre un premier pic en semaine 52 (122 épisodes). Après une diminution du nombre d’épisodes entre les semaines 01 et 06, une deuxième vague a été observée durant trois semaines, avec plus de 100 épisodes signalés par semaine (figure 6). Le nombre d’épisodes d’IRA signalés cette saison est inférieur à celui de l’épidémie 2016-2017 (1 903) mais supérieur aux trois saisons grippales précédentes (figure 6).
 Agrandir l'image
Agrandir l'imageParmi les 1 294 (90%) épisodes pour lesquels un bilan final a été réalisé, le taux d’attaque moyen d’IRA par épisode parmi les résidents était de 25%, valeur inférieure à celle observée lors de la saison 2016-2017 (28%). Le taux d’hospitalisation était de 7% et la létalité de 3% parmi les résidents, valeurs habituellement retrouvées. La durée moyenne des épisodes était de 13 jours. Le taux d’attaque moyen d’IRA par épisode parmi le personnel était de 6% (médiane : 3%).
D’après les rapports transmis par les collectivités concernées, dans la quasi-totalité (99%) des épisodes signalés des mesures de contrôle ont été mises en place. Le délai moyen de mise en place des mesures de contrôle était de 2 jours (médiane de 1 jour), comprenant le renforcement de l’hygiène des mains (99%), les précautions de type gouttelettes (99%), la limitation des déplacements des malades (98%), l’arrêt ou la limitation des activités collectives (82%) et une information aux visiteurs et intervenants (97%). Pendant l’épidémie, une chimioprophylaxie antivirale a été mise en œuvre dans 29% des épisodes. Cette proportion est plus élevée lors des épisodes pour lesquels un diagnostic de grippe a été posé (230/424 épisodes, soit 54%).
Sur les 1 294 épisodes signalés avec bilan final, 824 (64%) ont fait l’objet d’une recherche étiologique et 525 (64%) d’entre elles étaient positives pour la grippe, essentiellement de type B (290/392 foyers avec typage connu). Le VRS a été détecté lors de 16 épisodes (1% des épisodes signalés).
La couverture vaccinale moyenne des résidents contre la grippe était de 86% et celle du personnel de 28%, valeurs légèrement supérieures à celles de la saison 2016-2017 (83% et 21% respectivement).
Surveillance de la mortalité globale toutes causes confondues
L’estimation de la surmortalité toutes causes, extrapolée à l’échelle nationale pendant les 16 semaines de l’épidémie, était de 17 900 décès, nombre inférieur à celui observé en 2016-2017 (21 200 décès). L’excès de mortalité, estimé à +9% au niveau national, a concerné essentiellement les personnes âgées de plus de 65 ans et a touché l’ensemble des régions métropolitaines, à l’exception de la région Centre-Val de Loire. Les régions les plus concernées par cet excès de mortalité ont été : la Corse et l’Occitanie (+14%), les Hauts-de-France et la Normandie (+12%), ainsi que le Grand-Est et l’Île-de-France (+11%). Le modèle statistique développé par Santé publique France depuis la saison grippale 2016-2017 a permis d’estimer à 12 982 [11 010-14 954] le nombre de décès attribuables à la grippe, dont 85% sont survenus chez des personnes âgées de 75 ans et plus, soit 11 002 décès [9 150-12 855]. Ces estimations sont légèrement inférieures à celles obtenues par le même modèle pour les épidémies de 2014-2015 (14 490 décès dont 13 011 chez les 75 ans et plus) et 2016-2017 (14 358 décès dont 13 136 chez les 75 ans et plus). Comparé à l’excès de mortalité toutes causes observé, le modèle permet d’estimer que 73% des décès en excès survenus pendant l’épidémie grippale 2017-2018 peuvent être attribués à la grippe (vs 70% lors de l’épidémie 2016-2017).
Épidémie en Outre-Mer
Aux Antilles, l’épidémie a débuté fin novembre 2017(semaine 48) et s’est terminée en semaine 07 (12-18 février 2018) en Guadeloupe et plus tardivement en Martinique (en semaine 13, 26 mars-1er avril 2018). À Saint-Barthélemy, l’épidémie a démarré début décembre (semaine 49) et s’est terminée en semaine 07. Aucune activité grippale n’a été détectée à Saint-Martin. Le nombre total de consultations pour syndrome grippal en médecine ambulatoire a été estimé à 27 200 en Martinique, 7 280 en Guadeloupe et 360 à Saint-Barthélemy. Les virus A(H1N1)pdm09 et B ont été détectés de façon égale en Martinique, tandis que le virus de type B a été majoritaire en Guadeloupe. En milieu hospitalier, 16 cas graves dont 5 décès ont été admis en réanimation en Martinique. En Guadeloupe, 10 cas graves dont 2 décès ont été signalés 8. Parmi eux, 1 cas provenait de Saint-Martin.
En Guyane, l’épidémie a débuté en semaine 52/2017 et s’est terminée en semaine 12/2018 (19-25 mars), avec près de 8 000 consultations pour syndrome grippal estimées à partir du réseau local de médecins sentinelles et des centres délocalisés de prévention et de soins. Parmi les virus grippaux détectés, le virus de type B/Yamagata était majoritaire. Trois cas graves admis en réanimation ont été signalés, dont un décès 9.
À La Réunion, la saison grippale est inverse de celle de l’hémisphère nord. L’épidémie a débuté tardivement en semaine 34 (21-27 août 2017), avec une seule vague épidémique de forte intensité. Le pic a été atteint en semaine 39 (25 septembre-1er octobre) à l’hôpital et en semaine 40 (2-8 octobre) en médecine ambulatoire. L’épidémie s’est terminée fin décembre. Soixante-trois personnes ont été admises en réanimation, dont 14 (22%) sont décédées. Le nombre de cas graves de grippe signalés en 2017 est le plus élevé depuis 2010. Parmi l’ensemble des virus grippaux identifiés en 2017, 51% était de type A et 49% de type B 10.
À Mayotte, l’épidémie a débuté en semaine 39 (25 septembre-1er octobre 2017) et s’est terminée fin décembre. Au pic de l’activité en semaine 45 (6-12 novembre), la part des consultations pour syndrome grippal chez les médecins sentinelles a atteint 17,5%, niveau le plus élevé depuis 2010. Parmi les virus grippaux détectés au cours de l’année 2017, le virus A(H1N1)pdm09 était majoritaire 11.
Discussion – conclusion
En France métropolitaine, l’épidémie de grippe 2017-2018 a été précoce au regard des dernières saisons (depuis 2010-2011) et exceptionnellement longue. Le virus A(H1N1)pdm09 a circulé majoritairement de début décembre 2017 à fin janvier 2018, puis le virus B/Yamagata a dominé jusqu’à la fin de l’épidémie en mars. Cette dynamique est différente de ce qui a été observé dans les autres pays européens, où le virus B/Yamagata a largement prédominé tout au long de la saison, suivi par le virus A(H1N1)pdm09, et avec une proportion de virus A(H3N2) détecté plus importante qu’en France 12,13. La circulation successive des virus grippaux A(H1N1)pdm09 et B/Yamagata s’est traduite par un profil atypique de l’épidémie, en deux vagues distinctes dont l’impact a été modéré en médecine ambulatoire mais important en termes d’hospitalisations et de gravité.
Une des principales limites des données de surveillance est liée au fait qu’elles reposent le plus souvent sur des diagnostics cliniques de grippe sans confirmation virologique. Toutefois, la proportion de grippe parmi les syndromes grippaux est élevée : durant la saison 2017-2018, la proportion de prélèvements positifs pour la grippe parmi les prélèvements réalisés par les médecins Sentinelles sur un échantillon aléatoire de syndromes grippaux était de 32% au début de l’épidémie (semaine 49) et s’est maintenue à un niveau élevé (supérieur à 60%) jusqu’à la fin de l’épidémie en semaine 12, avec un maximum de 79% en semaine 08.
Il est probable que la part de la grippe parmi les passages aux urgences et les hospitalisations qui s’en suivent soit sous-estimée dans les données de surveillance présentées ici, en raison de l’utilisation des codes spécifiques de la « grippe », dans un contexte ne permettant pas le plus souvent de confirmation virologique immédiate. Cela expliquerait les faibles proportions observées dans ces données, y compris au moment du pic de l’épidémie (16,3/1 000 passages aux urgences pendant l’épidémie, avec un pic à 37/1 000 passages en semaine 52), alors qu’une suractivité importante dans les services d’urgence, liée à la grippe, est généralement observée au moment de l’épidémie grippale.
La part des hospitalisations pour grippe après recours aux urgences et le nombre de cas graves admis en réanimation sont les plus élevés depuis 2010. L’excès de mortalité toutes causes et le nombre de décès attribuables à la grippe au cours de cette épidémie sont importants, bien que légèrement inférieurs à ce qui a été estimé au cours de la saison précédente. Toutefois, la part de la grippe dans la surmortalité enregistrée, dépassant 70% de l’excès de mortalité toutes causes estimé, est supérieure à celle de 2016-2017. Un excès de mortalité a été mis en évidence dans la plupart des pays participant au projet européen de surveillance de la mortalité, notamment dans les pays d’Europe du sud où le virus B/Yamagata a circulé de façon très majoritaire 14. La capacité du virus A(H1N1)pdm09 à causer des formes sévères, particulièrement chez les personnes de moins de 65 ans, a été observée depuis son émergence en 2009 et peut expliquer en partie la sévérité de la première vague de l’épidémie. Toutefois, l’impact important de la circulation duvirus B/Yamagata, particulièrement chez les personnes de 65 ans et plus, est atypique et devra faire l’objet d’études complémentaires.
Les études cas-témoins multicentriques européennes I-MOVE et I-MOVE+, auxquelles le réseau Sentinelles et le réseau I REIVAC participent pour la France, ont estimé cette année, en Europe, une efficacité vaccinale de 36% [13-53] tous virus confondus pour l’ensemble des groupes à risque et de 44% [8-66] chez les 65 ans et plus. Elle est estimée à 68% [42-83] contre le virus A(H1N1)pdm09 et à 49% [19-67]contre le virus B/Yamagata, tous âges confondus. Ce résultat pour le virus B est inattendu en raison de l’inadéquation de la souche virale ayant circulé cette saison avec la souche vaccinale (appartenant au lignage B/ Victoria), et en faveur de l’existence d’une possible immunité croisée entre les deux lignages de virus de type B. L’efficacité du vaccin à éviter une forme sévère de grippe conduisant à une hospitalisation chez les adultes de 65 ans et plus a été estimée à 35% [13-51] tous virus confondus 15.
L’efficacité modeste du vaccin contre le virus B/ Yamagata, ainsi que la couverture vaccinale toujours insuffisante (45,6%) chez les personnes ciblées par la vaccination antigrippale ont probablement contribué à la sévérité de l’épidémie 2017-2018 16.
Malgré une efficacité du vaccin antigrippal le plus souvent modérée, particulièrement chez le sujet âgé, l’impact positif de la vaccination contre la grippe saisonnière sur la mortalité des personnes âgées peut être conséquent, au vu de l’incidence très élevée de la maladie durant la période épidémique. Le vaccin étant bien toléré, il est important de convaincre la population à risque de se vacciner afin d’éviter une forme grave. Dans les collectivités de personnes âgées, la couverture vaccinale des résidents est élevée mais celle du personnel demeure très insuffisante. Les caractéristiques de l’épidémie de grippe 2017-2018, notamment la sévérité marquée du virus B/Yamagata chez les 65 ans et plus, justifient le passage au vaccin antigrippal quadrivalent, qui sera disponible en France à partir de la saison 2018-2019. Bien que la vaccination soit la première mesure de prévention, les mesures barrières (réduction des contacts potentiellement contaminants entre les malades et leur environnement, renforcement de l’hygiène en population générale) et l’utilisation des antiviraux pour les sujets à risque doivent la compléter pour permettre de protéger les personnes les plus vulnérables.
Remerciements
Nous remercions l’ensemble des acteurs des différents réseaux pour leur implication dans la surveillance de la grippe, notamment les médecins des réseaux de médecine ambulatoire (réseau Sentinelles, Fédération SOS Médecins France) et des structures d’urgence du réseau OSCOUR®, la Société française de médecine d’urgence, la Fédération des observatoires régionaux des urgences, les réanimateurs et leurs sociétés savantes (Société de réanimation de langue française, Groupe francophone de réanimation et urgences pédiatriques, Société française d’anesthésie réanimation), les Agences régionales de santé, les laboratoires de virologie et l’ensemble des professionnels de santé qui participent à la surveillance de la grippe ainsi que Météo France et l’Insee. Nous remercions également au sein de Santé publique France, pour leur contribution dans la surveillance de la grippe, les personnes du service communication, Vanessa Lemoine, Matthieu Humez et l’équipe de SurSaUD de la direction Appui, Traitements et Analyses des données, Isabelle Pontais, Cécile Forgeot, Marie-Michèle Thiam et Céline Caserio-Schönemann.




