Mortalité par accident vasculaire cérébral en France en 2013 et évolutions 2008-2013
// Stroke mortality in France in 2013, and trends between 2008 and 2013
Résumé
Introduction –
En France, l’accident vasculaire cérébral (AVC) est la première cause de mortalité chez les femmes. Les taux de mortalité par AVC ont cependant diminué entre 2000 et 2006. Dans un contexte de changements importants de sa prise en charge, cette étude décrit les évolutions des taux de mortalité par AVC depuis 2008.
Méthodes –
Les données proviennent de la base nationale des causes médicales de décès pour la période 2008-2013. Les taux bruts de mortalité par classe d’âge et par sexe ont été calculés puis standardisés sur l’âge. Les évolutions temporelles ont été analysées par régression de Poisson.
Résultats –
En 2013, 31 346 décès par AVC ont été comptabilisés. Entre 2008 et 2013, le taux de mortalité par AVC a diminué de 13,1%. Cette diminution concernait les deux sexes et les différentes classes d’âge, excepté les femmes de 45 à 64 ans et les personnes de 85 ans et plus. D’importantes disparités régionales des taux de mortalité ont été observées en 2013, les taux variant du simple au double. Les quatre régions ultramarines, les Hauts-de-France et la Bretagne présentaient les taux les plus élevés et l’Île-de-France le plus bas.
Conclusion –
La diminution de la mortalité par AVC se poursuit. Cependant, des progrès sont encore nécessaires pour permettre au maximum de patients victimes d’un AVC de bénéficier d’une prise en charge précoce. Enfin, une diminution de l'incidence de l'AVC chez les femmes de 45-64 ans et une augmentation de leur prise en charge en unités neuro-vasculaires pourraient permettre de diminuer la mortalité dans cette population.
Abstract
Introduction –
In France, stroke is the first cause of death in women. However, the age-standardized rates of stroke mortality decreased between 2000 and 2006. In relation to major changes in stroke management, this study describes trends in stroke mortality rates since 2008.
Methods –
Data came from the French national medical causes of death database (2008-2013). Crude mortality rates were calculated by age group and sex, and then age-standardized. Time trends were tested using a Poisson regression model.
Results –
In 2013, 31,346 deaths due to stroke were recorded in France. Between 2008 and 2013, stroke mortality decreased by 13.1%. This decrease was observed in both men and women and in all age groups, except in women aged 45-64 years and in people aged 85 years and over. Important regional disparities were observed in stroke mortality rates (the rates doubled). The highest rates were observed in the four overseas territories, the Northern region and Brittany, and the lowest in the great Paris area.
Conclusion –
The decrease in stroke mortality is ongoing. However, improvements are still necessary to make sure all patients benefit from early stroke management. Finally, the reduction of stroke incidence in women aged 45-64 years, and the increase of their hospitalization in stroke units should decrease stroke mortality in this population.
Introduction
Les accidents vasculaires cérébraux (AVC) représentaient en 2013 la deuxième cause d’années de vie perdues dans le monde et auraient entrainé près de 6,5 millions de décès 1. En France, en 2013, ils constituaient la première cause de mortalité chez les femmes, devant le cancer du sein, et la troisième chez les hommes, derrière le cancer du poumon et les causes externes (accidents de transports, suicides…) 2. En outre, la mortalité par AVC est plus élevée dans les populations socioéconomiquement les plus défavorisées 3.
Les données de mortalité françaises montrent, comme dans d’autres pays développés, une diminution marquée au cours des dernières décennies dans les deux sexes 1,4,5,6. Ainsi, entre 2000 et 2006, les taux de mortalité ont diminué de 23%, avec une baisse plus importante chez les plus de 65 ans que chez les plus jeunes 4. Ces évolutions favorables reflètent plutôt une augmentation de la survie liée à l’amélioration importante de la prise en charge thérapeutique au moment de la phase aiguë (thrombolyse intraveineuse, thrombectomie mécanique…) qu’une évolution de l’incidence des hospitalisations qui, depuis 2002, a certes diminué chez les 65 ans et plus mais a augmenté chez les moins de 65 ans 7,8. En France, depuis le début des années 2000 et, plus récemment, dans le cadre du plan d’actions national accidents vasculaires cérébraux 2010-2014 9, la prise en charge de l’AVC s’est structurée avec le développement important des unités neuro-vasculaires (UNV) 10, pour lesquelles des disparités d’accès persistent néanmoins. De plus, l’augmentation de l’incidence des AVC ischémiques chez les personnes de moins de 65 ans pourrait, à terme, peser sur la mortalité dans cette classe d’âge. L’objectif de cette étude était d’analyser les évolutions depuis 2008 des taux de mortalité par AVC et de décrire d’éventuelles disparités régionales.
Matériel et méthodes
Données
Les données de mortalité proviennent de la base de données nationale du Centre d’épidémiologie sur les causes médicales de décès (Inserm-CépiDC). Pour cette étude, les décès des personnes domiciliées en France (hors Mayotte) survenus entre 2008 et 2013 et codés I60 à I64 et I69 en cause initiale selon la 10e révision de la classification internationale des maladies (CIM-10) ont été sélectionnés.
Les données de population utilisées étaient les populations moyennes nationales et régionales des années 2008 à 2013 publiées par l’Institut national de la statistique et des études économiques (Insee).
Analyses statistiques
Les taux bruts de mortalité par AVC ont été calculés, ainsi que les taux spécifiques par sexe et par classe d’âge. Les taux standardisés sur l’âge ont été calculés par la méthode directe, en prenant la population française de 2010 comme population de référence. Les taux sont exprimés pour 100 000 habitants. Pour le calcul des taux annuels régionaux, les décès des années 2008 à 2010 et 2011 à 2013 ont été regroupés pour limiter les fluctuations annuelles des effectifs et garantir des effectifs régionaux suffisants. L’écart entre le taux régional standardisé et le taux national standardisé a été exprimé en pourcentage de variation ([taux régional standardisé – taux national standardisé]/taux national standardisé). La mortalité prématurée correspond aux décès survenus avant 65 ans.
Les comparaisons des caractéristiques de la population selon le sexe ont été testées avec le test du Chi2 pour les variables qualitatives.
Les évolutions annuelles moyennes des taux bruts par classe d’âge ont été calculées pour chaque sexe au moyen de régressions de Poisson, avec le logarithme des populations annuelles moyennes comme population d'exposition (en variable offset). Pour étudier l’évolution des taux annuels régionaux, nous avons comparé les taux moyens de la période 2008-2010 à ceux de 2011-2013.
Les analyses ont été réalisées au moyen du logiciel SAS® Enterprise Guide, version 7.1.
Résultats
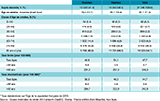
En 2013, 31 346 personnes sont décédées d’un AVC en France, dont 58,5% de femmes (tableau). L’âge moyen au décès était significativement plus élevé chez les femmes (85,1 ans) que chez les hommes (79,4 ans). Près de 5% des femmes et 12% des hommes décédés avaient moins de 65 ans.
Le taux standardisé de mortalité par AVC tous sexes confondus était de 44,7 pour 100 000 personnes. Il était plus élevé chez les hommes que chez les femmes (50,3 vs 40,3/100 000).
 Agrandir l'image
Agrandir l'imageDisparités régionales
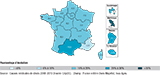
Tous âges confondus, les taux standardisés de mortalité par AVC les plus élevés étaient observés dans les régions ultramarines, avec un maximum à La Réunion et en Guyane (respectivement 73,8 et 72,0/100 000) et, pour la métropole, dans les régions Hauts-de-France et Bretagne (respectivement 52,5 et 50,4/100 000) (figure 1a). L’Île-de-France présentait le taux de mortalité le plus faible (35,9/100 000), près de deux fois plus bas que celui observé à La Réunion.
La carte des disparités régionales différait peu pour la mortalité prématurée, les Hauts-de-France et les régions ultramarines conservant des taux de mortalité jusqu’à trois fois plus élevés que certaines régions. Les taux les plus bas étaient observés en Auvergne-Rhône-Alpes, Occitanie, Pays de la Loire, Île-de-France et Corse (de 4,0 à 4,4/100 000) (figure 1b).
 Agrandir l'image
Agrandir l'imageÉvolutions temporelles
Entre 2008 et 2013, le nombre de décès par AVC est resté stable (+0,07%), autour de 31 000 par an. En revanche, le taux standardisé de mortalité par AVC a diminué globalement de 13,1% dans les deux sexes. La diminution était de 15,1% chez les moins de 65 ans, un peu plus marquée chez les hommes que chez les femmes de cette classe d’âge (-15,6% vs -13,8%), et de 12,9% chez les 65 ans et plus, sans différence selon le sexe. L’analyse des évolutions annuelles moyennes par sexe et par classe d’âge confirme cette baisse chez les hommes et les femmes dans toutes les classes d’âge, excepté chez les femmes âgées de 45 à 64 ans et chez les hommes et les femmes de plus de 85 ans, pour lesquels la mortalité était stable sur la période (figure 2). L’âge moyen au décès a augmenté sur la période d’étude, passant chez les femmes de 83,7 ans à 85,1 ans et chez les hommes de 77,7 ans à 79,4 ans.
 Agrandir l'image
Agrandir l'imageLa baisse du taux de mortalité observée au niveau national reflète des diminutions plus ou moins marquées au niveau régional. Entre les périodes 2008-2010 et 2011-2013, la plus forte baisse était observée en Martinique (-24,8%) et dans les trois autres régions ultramarines (-12,6% à La Réunion, -12,1% en Guyane et -11,8% en Guadeloupe), suivies en métropole par l’Occitanie (-10,5%) (figure 3). La région Provence-Alpes-Côte-d’Azur présentait la baisse la plus faible (-3,1%).
 Agrandir l'image
Agrandir l'imageDiscussion
En France, plus de 31 000 décès par AVC ont été comptabilisés en 2013. Depuis 2008, la mortalité par AVC est restée orientée à la baisse, excepté pour les femmes de 45 à 64 ans et les personnes de plus de 85 ans. De fortes disparités régionales de mortalité subsistaient en 2013 sur le territoire national.
La diminution de la mortalité par AVC dans les deux sexes observée dans notre étude (-13%) est en cohérence avec les résultats observés en France entre 2000 et 2006 (-23%) 4 et dans d’autres pays développés 11,12,13,14. Toutefois, par rapport à la période précédente, la diminution semble s’être ralentie chez les plus âgés. En France, cette diminution ne peut être attribuée à une diminution de l’incidence puisque celle-ci n’a que très légèrement baissé depuis 2002 7,15. Elle serait principalement liée à une baisse importante de la mortalité hospitalière, découlant de la structuration de la filière AVC, du développement des UNV et de l’évolution des techniques médicales (allongement du délai d’administration de la thrombolyse intraveineuse notamment) 4,7,8. De plus, l’amélioration de la prévention tertiaire, avec le développement de la rééducation en soins de suite et de réadaptation (SSR), et l’amélioration des thérapeutiques visant à réduire le risque de récidive d’AVC et de décès, ont contribué à réduire la mortalité 16. Toutefois, une marge de progression demeure, puisque moins d’un patient sur deux était hospitalisé en UNV en 2014 7 et que les délais d’accès aux UNV restent élevés dans certaines zones géographiques. Le développement de la télémédecine, et plus particulièrement de la télé-fibrinolyse, pourrait permettre d’atténuer certaines inégalités territoriales de prise en charge de l’AVC 17. Enfin, les efforts de prévention primaire de l’AVC (détection et prise en charge de l’hypertension artérielle et réduction du tabagisme notamment) doivent être poursuivis, notamment chez les moins de 65 ans, pour juguler l’augmentation observée du taux de patients hospitalisés pour AVC 7.
La stabilisation de la mortalité chez les femmes de 45-64 ans observée dans notre étude pourrait témoigner, en partie, des augmentations importantes de l’incidence de l’AVC ischémique dans ces classes d’âge, en lien avec l’augmentation de la prévalence de facteurs de risque vasculaires (diabète, obésité, tabagisme, consommation de cannabis…) 7,18. Une augmentation de la proportion de femmes âgées de 55 à 64 ans qui fument quotidiennement a été observée en France entre 2005 et 2014 (vs une stabilité chez les hommes de cette classe d’âge) 19. En revanche, l’absence de baisse de la mortalité chez les personnes âgées de 85 ans ou plus est probablement liée à des causes différentes : une hospitalisation en UNV moins fréquente que chez les jeunes adultes, une moindre mobilisation des ressources médicales (scanner cérébral, doppler des troncs supra-aortiques) et la hausse de l’incidence des AVC hémorragiques observée chez les plus de 80 ans 7,10,20.
Malgré la baisse globale de la mortalité par AVC, nous avons mis en évidence des disparités régionales de mortalité importantes, les taux variant du simple au double, voire au triple chez les moins de 65 ans. Ces disparités ont déjà été décrites pour les maladies cérébrovasculaires et plusieurs autres maladies cardiovasculaires 21,22. Elles peuvent s’expliquer par des disparités d’incidence de l’AVC (elles-mêmes liées à une répartition inégale des facteurs de risque), les régions avec les taux de mortalité les plus élevés ayant également des taux de patients hospitalisés pour AVC élevés, ainsi que par des disparités de létalité hospitalière 7,23. Cette hypothèse permet tout particulièrement d’expliquer les disparités de mortalité prématurée observées. En effet, la mortalité prématurée est fortement liée à des comportements individuels défavorables à la santé, accessibles aux actions de prévention primaire (tabagisme, consommation excessive d’alcool, alimentation défavorable à la santé, inactivité physique…). La variabilité régionale de l’offre de soins, notamment la répartition inégale des UNV sur le territoire, pourrait également avoir contribué aux disparités observées. La faible mortalité observée en Île-de-France dans notre étude, comparativement aux autres régions françaises, avait déjà été rapportée pour les maladies cérébrovasculaires et pour l’ensemble des maladies de l’appareil circulatoire pour la période 1998-2000 21. Ce résultat pourrait s’expliquer par l’un des plus faibles taux de létalité hospitalière, en partie lié à une importante offre de soins dans cette région (UNV, soins de suite et de réadaptation, rééducation fonctionnelle) 23,24.
Forces et limites
Les principales forces de notre étude sont l’utilisation de données nationales exhaustives concernant les causes médicales de décès, codées sur la base des recommandations internationales (CIM-10). Elles présentent une certaine homogénéité dans l’espace et dans le temps et sont comparables avec les données internationales. Toutefois, la qualité des données de mortalité, notamment du code I69 « séquelles de maladies cérébrovasculaires » n’a pas été évaluée, mais la prise en compte de ce code ne modifiait pas les tendances observées. De plus, nos résultats peuvent être légèrement surestimés chez les plus âgés du fait d’une surestimation des décès cardiovasculaires, y compris des décès par AVC, chez les plus de 85 ans 25. Nous n’avons pas pu décliner les analyses par type d’AVC en raison de de la part élevée d’AVC non précisés comme étant hémorragique ou par infarctus (I64) (44,4%), alors que la prise en charge des AVC ischémiques et hémorragiques et leur mortalité respective diffèrent. Enfin, les causes médicales de décès permettent d’étudier la mortalité globale par AVC en cause initiale mais pas la mortalité à différents pas de temps après à la survenue de l’AVC. Ainsi, il est difficile d’identifier précisément l’impact respectif des différentes stratégies mises en œuvre pour diminuer le taux de mortalité. Des travaux complémentaires sur la létalité de l’AVC pourraient être menés à cette fin à partir des données du Système national inter-régimes de l’Assurance maladie (Sniiram), qui dispose des dates d’hospitalisation et de décès, voire avec le futur système national des données de santé dans lequel figureront également les causes médicales de décès.
Conclusion
La diminution de la mortalité par AVC, dans le contexte d’une structuration complète de la filière de prise en charge des AVC et de progrès thérapeutiques majeurs au moment de la phase aiguë, est encourageante. Toutefois, la mortalité ne diminue plus chez les femmes de 45 à 64 ans et chez les personnes de plus de 85 ans, et d’importantes disparités persistent au niveau régional. La rapidité de prise en charge étant un élément essentiel pour limiter le risque de décès, les campagnes de sensibilisation aux premiers signes de reconnaissance de l’AVC doivent être répétées et des progrès sont encore nécessaires pour permettre au maximum de patients victimes d’un AVC de bénéficier d’une prise en charge précoce.




