Prise en charge des troubles de l’humeur dans les établissements ayant une activité autorisée en psychiatrie entre 2010 et 2014 en France métropolitaine. Analyse des données du RIM-P
// Hospitalization and ambulatory care FOR MOOD DISORDERS IN PSYCHIATRIC SETTINGS in metropolitan France from 2010 to 2014. Analysis of medico-administrative data from RIM-P
Résumé
Introduction –
L’objectif de l’étude était de décrire la prise en charge des patients atteints de troubles de l’humeur dans les établissements de santé ayant une activité autorisée en psychiatrie en France métropolitaine, à partir de la base nationale de Recueil d’information médicalisée en psychiatrie (RIM-P).
Méthodes –
Ont été incluses dans l’analyse toutes les personnes hospitalisées ou prises en charge en ambulatoire dans des établissements ayant une activité autorisée en psychiatrie entre 2010 et 2014 et pour lesquelles un trouble bipolaire (TB : codes CIM-10 F30 et F31) ou un trouble dépressif (TD : codes CIM-10 F32 à F39) a été noté en diagnostic principal ou associé.
Résultats –
Entre 2010 et 2014, 1 684 663 et 446 867 patients ont été pris en charge, respectivement, pour TD et TB dans les établissements ayant une activité autorisée en psychiatrie. En 2014, les taux de prise en charge pour TD étaient de 564,8 pour 100 000 personnes, plus élevés chez les femmes (698,3 vs 421,5 chez les hommes). Ils ont peu varié au cours de la période étudiée. En 2014, les taux de prise en charge pour TB étaient de 157,1 pour 100 000 personnes (190,3 chez les femmes et 120,8 chez les hommes). Une augmentation annuelle de 2,6% a été observée chez les hommes (p=0,01) et de 3,4% chez les femmes (p<0,001) entre 2010 et 2014. Pour les TB comme pour les TD, les taux les plus élevés étaient retrouvés chez les hommes et les femmes âgés de 50 à 54 ans. Chez les hommes comme chez les femmes, des taux de prise en charge supérieurs de 20% au taux national ont été observés en Bretagne et Bourgogne-Franche-Comté pour les TD et dans le Sud-Ouest pour les TB.
Conclusion –
Ce travail souligne l’importance de poursuivre la surveillance et la mise en place de stratégies de prévention des troubles de l’humeur, qui constituent un problème majeur de santé publique. Des actions de détection et de prise en charge précoce de ces troubles devraient être développées d’afin d’éviter leur chronicisation et le passage à l’acte suicidaire.
Abstract
Introduction –
The aim of this study was to describe patients care in psychiatric facilities for mood disorders through the French national hospital database in psychiatry (RIM-P).
Methods –
All patients hospitalized or managed in ambulatory care in psychiatric facilities between 2010 and 2014 with primary or secondary diagnoses for bipolar disorder (BD, ICD-10 codes F30 and F31) or depressive disorders (DD, ICD-10 codes F32 to F39) were included.
Results –
Between 2010 and 2014, 1,684,663 patients were hospitalized or managed in psychiatric facilities for DD and 446,867 for BD. The rate of health care for DD has not changed over the studied years with a constant female preponderance. In 2014, the standardized rate for DD was 564.8 per 100,000 inhabitants (698.3 in women and 421.5 in men). For BD, there was a significant annual increase of 2.6% in males (p=.01) and of 3.4% in females (p<.001) between 2010 and 2014. In 2014, health care rates for BD were 157.1 per 100,000 inhabitants (190.3 in women and 120.8 in men). For both BD and DD, the highest rates were observed in the middle aged adults (50-54 years). For both males and females, standardized rates of health care 20% higher than the national rate were found in the regions of Brittany and Bourgogne Franche-Comté for DD and in the South West for BD.
Conclusion –
Mood disorders represent a major public health problem, and this work underlines the necessity of pursuing their surveillance and developing prevention strategies. Early detection and management of these disorders should be implemented to prevent their risk of becoming chronic and the risk of suicide.
Introduction
Les troubles de l’humeur se répartissent en deux grandes catégories : le trouble bipolaire (TB) et les troubles dépressifs (TD). Ils entraînent d’importantes répercussions sur la qualité de vie des personnes atteintes, avec une profonde détresse dans leur vie familiale, professionnelle ou sociale, et ont un coût sociétal et économique non négligeable. La présence de ces troubles est avérée dans plus de la moitié des décès par suicide 1.
Anciennement désigné sous le terme de psychose maniaco-dépressive, le TB est une pathologie chronique à début souvent précoce chez l’adolescent ou l’adulte jeune, qui nécessite une prise en charge à vie. Il est caractérisé par des variations anormales de l’humeur, avec des phases dépressives et des phases maniaques ou hypomaniaques, entrecoupées de périodes de stabilité. La prévalence sur la vie entière a été estimée à 1,0% en Allemagne 2 et 1,6% aux États-Unis 3. Une revue de la littérature colligeant 11 études en population générale dans différents pays européens estimait la prévalence médiane du TB au cours des 12 derniers mois à 0,7% 4. En France, aucune enquête en population générale n’a permis de mesurer sa prévalence.
Les TD sont caractérisés par une tristesse de l’humeur et une baisse d’énergie et d’activité, associées le plus souvent à une diminution du plaisir ou de l’intérêt pour la plupart des choses habituellement agréables. D’autres symptômes peuvent aussi être présents, tels que fatigue importante, diminution de la concentration, perturbation du sommeil et de l’appétit, diminution de l’estime de soi, idées de culpabilité et de dévalorisation, pensées de mort et idées suicidaires. Une variation de l’humeur de courte durée ne constitue pas en soi un TD. Pour être considérés comme indicateurs d’un TD, les symptômes doivent être permanents ou répétés pendant plusieurs semaines et causer une souffrance ou constituer un handicap dans un ou plusieurs domaines de la vie quotidienne. Les TD viennent en tête des causes d’années de vie vécues avec une incapacité dans le monde 5. Contrairement au TB, la prévalence des TD a été explorée au travers d’enquêtes en population générale française. La comparaison des Baromètres santé 2005 et 2010, menés auprès des personnes âgées de 15 à 75 ans, montrait une stabilité de la prévalence déclarée des épisodes dépressifs caractérisés dans les 12 derniers mois à 7,8% 6.
Dans le cadre de la surveillance épidémiologique des troubles mentaux, les données déclaratives des enquêtes sont utilement complétées par l’analyse des données nationales issues des bases médico-administratives permettant d’étudier la prise en charge de ces pathologies 7. La présente étude avait ainsi pour objectifs d’une part de compléter les données déclaratives sur les TD par des données sur leur prise en charge et, d’autre part, de présenter pour la première fois des données sur le TB. Ainsi, nous proposons de décrire les patients atteints de TB et TD hospitalisés ou pris en charge en ambulatoire au cours des années 2010 à 2014 au sein des établissements spécialisés en psychiatrie en France métropolitaine.
Matériel et méthode
Le Recueil d’information médicalisée en psychiatrie (RIM-P) enregistre depuis 2007 toutes les activités réalisées dans des établissements de santé ayant une activité autorisée en psychiatrie. Sa montée en charge a été progressive et son exhaustivité est suffisante depuis 2010 pour en analyser les données 8. Sont renseignés dans le RIM-P les séjours en psychiatrie dans les établissements publics ou privés (hospitalisations à temps plein ou à temps partiel) ainsi que les soins ambulatoires en établissement public, en particulier les consultations en centre médico-psychologique.
Dans le RIM-P, les pathologies sont codées selon la 10e révision de la Classification internationale des maladies de l’Organisation mondiale de la santé (CIM-10). Les TB et TD appartiennent aux troubles de l’humeur du chapitre V « Troubles mentaux et du comportement ». Ils ont été regroupés sous les codes F30 à F31 et F32 à F39, respectivement.
Toutes les personnes domiciliées en France métropolitaine hospitalisées ou prises en charge en ambulatoire dans des établissements ayant une activité autorisée en psychiatrie de France métropolitaine entre le 1er janvier 2010 et le 31 décembre 2014 et pour lesquelles un TB ou un TD a été noté en diagnostic principal ou associé ont été incluses dans la présente analyse.
Un numéro d’identification unique permet de relier les différentes hospitalisations et prises en charge ambulatoires d’un même patient. Après exclusion des séjours et consultations dont certaines informations étaient mal ou pas renseignées, cette procédure de chaînage a permis d’extraire les données de 1 684 663 patients atteints de TD et de 446 867 patients atteints de TB.
Dans un premier temps, nous avons quantifié le nombre de patients souffrant de TB et TD pris en charge annuellement dans des établissements ayant une activité autorisée en psychiatrie de France métropolitaine entre 2010 et 2014 et estimé les taux standardisés annuels correspondants. Ces taux ont été calculés par la méthode de standardisation directe en prenant la structure par âge de la population européenne de l’année 2010 comme référence. La tendance et le taux de variation annuelle, ajustés sur le sexe et l’âge, ont été estimés par un modèle de régression binomiale négative qui tient compte de la surdispersion des effectifs 9.
Dans un second temps, nous avons analysé de façon plus détaillée les caractéristiques des patients pris en charge en 2014 selon les variables disponibles dans le RIM-P : sexe, âge et région de résidence.
Résultats
Évolutions entre 2010 et 2014
Chaque année, le nombre de patients pris en charge pour TB se situait entre 80 000 et 95 000, tandis que ceux pris en charge pour TD étaient trois à quatre fois plus nombreux, entre 320 000 et 350 000 (figure 1). Parmi les patients atteints de TD (codes F32 à F39), environ les trois quarts présentaient un épisode dépressif caractérisé (F32), 20% avaient un trouble dépressif récurrent (F33), 3% une dysthymie (F34) et 2% d’autres troubles dépressifs (F38 et F39). Ces répartitions n’étaient pas différentes selon les années.
 Agrandir l'image
Agrandir l'imagePour les TD comme pour le TB, les taux étaient systématiquement plus élevés chez les femmes que les hommes (figure 2). Selon les années, les TD concernaient entre 650 et 690 femmes pour 100 000 et entre 380 et 420 hommes pour 100 000. Les taux annuels de prise en charge des TD étaient stables sur la période (augmentation annuelle de 0,26% chez les hommes, p=0,62, et de 0,5% chez les femmes, p=0,27). Quant au TB, il concernait de 160 à 190 femmes pour 100 000 et de 105 à 120 hommes pour 100 000. Une augmentation significative de la prise en charge du TB était notée chez les hommes (2,6% par an, p=0,01) et les femmes (3,4% par an, p<0,001).
 Agrandir l'image
Agrandir l'imageCaractéristiques des patients pris en charge en 2014
En 2014, 352 348 patients ont été pris en charge pour TD, correspondant à un taux de 564,8 pour 100 000 habitants. Ce taux était 1,7 fois plus important chez les femmes que les hommes, respectivement 698,3 et 421,5 pour 100 000. Concernant les TB, 96 550 patients ont été pris en charge, soit 157,1 pour 100 000 habitants. Ce taux était 1,6 fois plus élevé chez les femmes que les hommes, respectivement 190,3 et 120,8 pour 100 000.
Les types de prise en charge des patients présentant des TB se répartissaient de la façon suivante : hospitalisation exclusive (19,6%), suivi ambulatoire exclusif (55,7%), hospitalisation et suivi ambulatoire (24,7%). Pour les TD, l’hospitalisation exclusive concernait 18,0% des patients, le suivi ambulatoire exclusif 64,8% et l’hospitalisation associée au suivi ambulatoire 17,2%.
Répartition par sexe et âge
La figure 3 présente les taux selon le sexe et l’âge. Avant l’âge de dix ans, la prise en charge pour TD en psychiatrie était relativement rare, concernant un peu plus les garçons que les filles avec respectivement des taux de 56,2 et 35,3 pour 100 000 habitants chez les 5-9 ans. À partir de l’âge de 15 ans et jusqu’à un âge avancé, les femmes étaient entre 1,3 et 2,1 fois plus souvent prises en charge pour TD que les hommes. Chez les hommes comme chez les femmes, le taux de prise en charge augmentait de façon régulière à partir de la classe d’âge des 10-14 ans jusqu’à atteindre un maximum de 950,0 pour 100 000 habitants chez les 50-54 ans (715,4 chez les hommes et 1 175,9 chez les femmes). Le taux de prise en charge pour TD diminuait ensuite avec l’âge chez les femmes, pour atteindre un taux de 516 pour 100 000 chez les 90 ans et plus. Chez les hommes, le taux diminuait aussi avec l’âge pour atteindre un taux de 399,0 pour 100 000 chez les 70-74 ans, mais remontait ensuite jusqu’à un taux supérieur à celui des femmes aux âges de 90 ans et plus (542,2 pour 100 000).
La prise en charge pour TB en psychiatrie était relativement rare avant l’âge de 15 ans et concernait autant les garçons que les filles (figure 3). À partir de l’âge de 15 ans et jusqu’à un âge avancé, les femmes étaient entre 1,2 et 1,8 fois plus souvent prises en charge pour TB que les hommes. Le taux augmentait de façon régulière à partir de la classe d’âge des 10-14 ans jusqu’à atteindre 273,8 pour 100 000 chez les 50-54 ans (202,9 chez les hommes et 342,0 chez les femmes). Il diminuait ensuite avec l’âge jusqu’à 45,1 pour 100 000 chez les 90 ans et plus.
 Agrandir l'image
Agrandir l'imageRépartition par région
Selon les régions, en 2014, les taux standardisés de patients pris en charge pour TD allaient, chez les hommes, de 289,4 pour 100 000 en Corse à 570,8 pour 100 000 en Bretagne et, chez les femmes, de 521,2 pour 100 000 en Corse à 890,8 pour 100 000 en Bretagne (figure 4). Chez les hommes comme chez les femmes, seules les régions Bretagne et Bourgogne-Franche-Comté présentaient des taux de prise en charge de TD supérieurs de 20% au taux national. À l’opposé, la Corse, le Grand-Est, le Centre-Val-de-Loire et les Pays-de-la-Loire, ainsi que l’Île-de-France pour les hommes, présentaient des taux inférieurs de 10% au taux national.
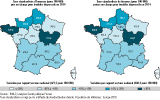 Agrandir l'image
Agrandir l'imageLes taux standardisés de patients pris en charge pour TB variaient chez les hommes de 81,5 pour 100 000 en Hauts-de-France à 162,1 pour 100 000 en Occitanie et, chez les femmes, de 122,4 pour 100 000 en Hauts-de-France à 275,2 pour 100 000 en Nouvelle-Aquitaine (figure 5). Chez les hommes comme chez les femmes, on observe un gradient Nord-Est / Sud-Ouest, avec des taux supérieurs de 20% au taux national dans les deux régions du Sud-Ouest.
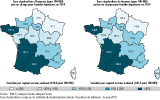 Agrandir l'image
Agrandir l'imageDiscussion
À l’échelle nationale, très peu d’études épidémiologiques ont exploité les données du RIM-P sur les troubles de l’humeur pris en charge dans les établissements ayant une activité autorisée en psychiatrie, exceptés les travaux de Coldefy et Nestringue sur la prise en charge de la dépression en 2011 10 et ceux de Santé publique France et de la Direction de la recherche, des études, de l’évaluation et des statistiques 11. Ce présent travail visait à quantifier et décrire les prises en charge de ces troubles, qui représentent le diagnostic le plus fréquent parmi les patients suivis en psychiatrie 10,12, et contribuer ainsi à guider les actions de surveillance et de prévention.
Au total, entre 2010 et 2014, 80 000 personnes, en moyenne, ont été prises en charge annuellement en France métropolitaine pour TB, et 300 000 personnes pour TD. Des taux stables ont été observés pour la prise en charge des TD tandis qu’une augmentation a été constatée pour celle des TB. Les enquêtes déclaratives du Baromètre santé réalisées en 2005 et en 2010 en population générale française avaient également montré une stabilité de la prévalence des TD déclarés au cours des 12 derniers mois à 7,8% 6. Toutefois, les questionnaires utilisés dans les enquêtes déclaratives ne peuvent pas déterminer si les réponses entrainant la cotation d’un TD correspondent bien à un « cas clinique » avéré et, a fortiori, cette cotation positive n’implique pas forcément qu’il y ait un besoin de soins 13. Ainsi, dans l’enquête Anadep 14, entre 25% et 46% des personnes ayant eu une dépression au cours des 12 derniers mois ont déclaré avoir consulté un professionnel pour raison de santé mentale et, dans moins d’un tiers des cas, ce professionnel consulté était un psychiatre ou un psychologue. Ceci signifierait que lors d’un TD, le recours à un psychiatre ou psychologue n’aurait lieu que dans 8% à 15% des cas. Ce pourcentage très bas se reflète en partie dans la différence importante entre la prévalence des TD mesurée dans différentes enquêtes déclaratives (entre 5% et 8%) et le taux de prise en charge des TD que nous avons mesuré dans le RIM-P (549 pour 100 000 habitants, soit 0,55%). Le rapport de un à dix entre le taux de prise en charge des TD dans le RIM-P et sa prévalence déclarée en population générale semble être cohérent avec le taux de recours au psychiatre pour TD. En effet, le suivi pour TD se fait le plus souvent en consultation libérale chez le médecin généraliste et, dans une moindre mesure, chez le psychiatre 15.
En ce qui concerne les TB, l’augmentation que nous avons constatée au cours de ces dernières années est aussi rapportée dans la littérature. La raison évoquée est que ce diagnostic serait de plus en plus facilement posé par les cliniciens dans les formes cliniques peu spécifiques, par exemple dans les cas subsyndromiques ou encore à la place du diagnostic de psychose 16. De même que pour les TD, la différence relativement importante entre la prévalence des TB retrouvée dans les enquêtes populationnelles (environ 0,7%) et le taux de prise en charge mesuré dans le RIM-P (0,15%) peut probablement être aussi expliquée par une prise en charge prédominante des patients par la médecine libérale.
Quelles que soient les régions du monde, la prévalence des TD est 2 à 3 fois plus importante chez les femmes que chez les hommes 17. Les femmes sont aussi plus susceptibles d’avoir recours aux consultations 14 et hospitalisations 18 pour TD. Nos résultats montrant que la prise en charge pour TD dans des établissements psychiatriques était presque 2 fois plus élevée chez les femmes que chez les hommes sont donc cohérents avec la littérature. De plus, la comparaison de nos données avec celles de Coldefy et coll. 10 montre que la répartition selon le sexe et l’âge des personnes prises en charge pour TD en psychiatrie n’est pas différente entre 2011 et 2014.
La prévalence des TB estimée dans des enquêtes populationnelles est également plus élevée chez les femmes que chez les hommes 4. Dans notre étude, le taux de femmes prises en charge pour TB en établissement psychiatrique était aussi plus élevé. Cette prépondérance des taux féminins d’hospitalisation pour TB a déjà été constatée au Canada 18 et aux États-Unis 19.
Les troubles de l’humeur peuvent toucher tous les âges de la vie. Néanmoins, les taux les plus élevés de prise en charge ont été observés chez les adultes d’âge moyen, en particulier les femmes entre 45 et 59 ans avec, pour les TD, des taux supérieurs à 1 000 pour 100 000 femmes. Ces résultats seraient expliqués par les multiples stresseurs auxquels font face ces femmes dans leur vie professionnelle, familiale ou personnelle 17. Dans notre étude, un taux relativement élevé de TD a aussi été observé chez les personnes au-delà de 70 ans ; il augmentait avec l’avancée en âge chez les hommes. Cette augmentation, non retrouvée chez les femmes, serait expliquée par le deuil, la solitude et l’isolement social moins bien supportés par les hommes âgés que par les femmes, ainsi que par une incapacité fonctionnelle et des polypathologies souvent présentes dans cette classe d’âge 20.
Les disparités régionales dans la prise en charge des TD et des TB par les établissements ayant une activité autorisée en psychiatrie sont importantes, avec des taux allant presque du simple au double. Toutefois, elles ne peuvent être entièrement attribuées à des variations de prévalences selon les régions. Elles peuvent être aussi dues à une différence dans l’offre de soins et dans la prise en charge de ces troubles par des établissements de santé. Enfin, une différence dans les pratiques de codage des troubles ne peut pas être exclue, la concordance diagnostique semblant meilleure pour les TB que pour les TD 21.
Malgré leurs limites, les bases médico-administratives constituent une source intéressante pour la surveillance en santé publique 22. Cependant, le recueil des données sociodémographiques reste limité au sexe, âge et lieu de résidence ; aucune donnée n’est collectée sur l’activité professionnelle, le handicap, le lieu de vie et la situation familiale, susceptibles d’avoir un impact sur les troubles étudiés. Par ailleurs, cette étude n’inclut pas les personnes consultant exclusivement un médecin libéral, généraliste ou psychiatre, pour lesquelles il pourrait s’agir de pathologies moins sévères ou stabilisées. Enfin, l’utilisation des données d’affections de longue durée et de remboursements médicamenteux associée aux données hospitalières est maintenant possible via le Système national d’information inter-régimes de l’assurance maladie (Sniiram). Toutefois, en ce qui concerne les TD, les premières investigations indiquent qu’il est difficile de les individualiser de façon complètement fiable à partir des données du Sniiram et que des études de validation des algorithmes sont nécessaires 12. En effet, la prévalence des TD repérés dans le Sniiram (0,93%) est très inférieure aux prévalences retrouvées dans la littérature 23. En revanche, le Sniiram pourrait être plus approprié pour le repérage des troubles mentaux graves et chroniques tels que le TB. Un algorithme développé par Santé publique France a ainsi estimé à 0,34% la prévalence des TB, ce qui se rapprocherait de la prévalence médiane de 0,7% retrouvée dans la littérature 11.
Conclusion
Les TD et TB représentent un réel fardeau en termes de santé publique. Par conséquent, il est nécessaire de poursuivre et de consolider leur surveillance épidémiologique à partir de l’exploitation des données de prise en charge des patients, ce qui permettra, d’une part, de compléter les informations issues des enquêtes déclaratives et, d’autre part, d’analyser des informations sur les comorbidités associées. Des actions de détection et de prise en charge précoce des troubles de l’humeur devraient être mises en place d’afin d’éviter la chronicisation des troubles et le passage à l’acte suicidaire.
Remerciements
À Catherine Ha pour sa relecture attentive et ses suggestions avisées.




