Épidémies multiples dans des camps d’orpaillage en forêt amazonienne (Guyane française) en 2013 : quelles leçons pour l’accès aux soins et à la prévention ?
// Multiple outbreaks in gold washing camps in the Amazon forest (French Guiana): what are lessons learned to improve access to prevention and care?
Résumé
Début mars 2013, une épidémie de diarrhée avec syndrome respiratoire aigu fébrile, touchant une communauté d’orpailleurs travaillant sur un même site en forêt tropicale, a été signalée aux autorités sanitaires par le Centre délocalisé de prévention et de soins de Maripasoula (Guyane française).
Sur les 34 patients, 12 présentant un tableau clinique sévère ont bénéficié d’une hospitalisation à l’hôpital de Cayenne et ont fait l’objet d’une investigation épidémiologique, clinique et microbiologique. L’enquête épidémiologique évoquait, à partir des premiers résultats biologiques et éléments descriptifs collectés, la possibilité d’une superposition de deux phénomènes épidémiques. L’enquête microbiologique a permis d’étayer cette hypothèse en mettant en évidence la présence intriquée de grippe saisonnière A/H1N1pdm2009 associée à de nombreuses co-infections parasitaires, bactériennes ou virales, avec notamment 3 cas de Shigella flexneri et 8 cas d’ankylostomoses. Tous les patients ont présenté une évolution favorable, avec guérison rapide après prise en charge adaptée.
La présence de ces germes pathogènes et leur association reflètent les conditions de précarité sanitaire et de promiscuité importante existant dans ces camps d’orpaillage. La gravité des tableaux cliniques présentés était principalement due aux co-infections ou à des surinfections. Cette épidémie illustre les besoins et risques sanitaires élevés de cette population et l’intérêt d’un renforcement des mesures d’hygiène et de mesures de prévention ciblées.
Abstract
In early March 2013, an outbreak of diarrheal and acute respiratory syndrome affecting a community of gold washers working on the same site in tropical forest was reported to the local health authorities by the health post of Maripasoula in French Guiana. Twelve out of a total of 34 patients with severe symptoms were hospitalized in Cayenne. An epidemiological, clinical and microbiological investigation was conducted. The epidemiological investigation, from the first biological results and the descriptive elements collected, concluded to the possibility of a superposition of two epidemic events. The microbiological survey supported this assumption as it highlighted the presence of seasonal flu A/H1N1pdm09 associated with numerous parasitic, bacterial or viral co-infections with, in particular, 3 cases of diarrheal disease caused by Shigella flexnieri and 8 cases of ankylostomiasis. All patients presented good and rapid recovery with specific and adapted therapy.
The presence of these pathogens and their associations reflect the precarious health conditions and significant overcrowding existing in these gold washing camps. The severity of the clinical picture was primarily due to co-infections or superinfections. This outbreak highlights the needs and health risks in this population, and the need to implement good hygiene practices and targeted prevention interventions.
Introduction
L’orpaillage est la recherche et l’exploitation de l’or dans des alluvions aurifères. Il représente en Guyane l’une des principales activités industrielles, qu’elle soit légale ou illégale. En effet, depuis quelques années, avec le « boom de l’or », les sites (ou camps) d’orpaillage illégaux se sont multipliés et on assiste à l’installation dans l’espace forestier de groupes de travailleurs clandestins, venus principalement de régions défavorisées du Brésil ou du Surinam voisins. Ces sites se situent dans un vaste espace de forêt tropicale humide difficilement accessible et sauvage où les conditions de vie sont extrêmement précaires (absence d’eau potable, nourriture limitée, conditions de travail très pénibles, éloignement des structures de soins, insécurité, etc.). L’activité d’orpaillage se heurte par ailleurs aux logiques d’utilisation du territoire, pour leurs besoins de subsistance, des populations autochtones (Amérindiens et Noirs marrons), car elle pèse sur le milieu et sur les hommes au travers notamment de la déforestation et de la contamination mercurielle des fleuves qu’elle entraîne.
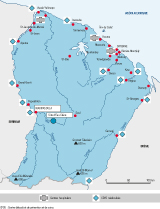
C’est dans ce contexte que, le 12 mars 2013, les autorités sanitaires de Guyane française ont été alertées par le Centre délocalisé de prévention et de soins (CDPS) de Maripasoula du décès, deux jours auparavant, d’un homme en provenance du camp d’orpaillage d'Eau-Claire en Guyane (situé à environ 50 km à l’est de Maripasoula, figure 1), lors de son transport en pirogue vers le CDPS. Le médecin dépêché sur place et le témoignage de la compagne du défunt ont révélé que ce patient présentait un syndrome dysentérique et une toux évolutive depuis plusieurs jours. Le lendemain, deux personnes en provenance du même camp d’orpaillage se sont présentées au CDPS avec des syndromes diarrhéiques et respiratoires aigus fébriles. En raison de la gravité de leur état (oxygénodépendance), elles ont été évacuées vers le Centre hospitalier Andrée Rosemon (CHAR) de Cayenne le 14 mars. Leur évaluation clinico-radiologique initiale objectivait une symptomatologie commune, à savoir un syndrome alvéolo-interstitiel thoracique avec oxygénodépendance associé à des diarrhées importantes entrainant des troubles métaboliques. Le 15 mars, suite à un afflux important de patients orpailleurs présentant une symptomatologie identique, un plan blanc a été déclenché avec tri et isolement des patients au CDPS de Maripasoula et évacuation vers le CHAR pour les plus sévères d’entre eux.
L’investigation clinico-épidémiologique présentée ci-après avait pour objectifs de décrire et valider ce signal, d’identifier l’agent causal de ce phénomène, d’en décrire l’ampleur et la sévérité, puis d’évaluer s’il constituait une menace de santé publique selon les critères définis dans le guide de la veille et l’alerte en France 1, afin de mettre en place les mesures de gestion adéquates.
 Agrandir l'image
Agrandir l'image
Matériel et méthode
Population d’étude
Compte tenu des difficultés logistiques et de sécurité pour se rendre sur le site d’Eau-Claire, la population d’étude a été constituée des orpailleurs en provenance d’Eau-Claire et ayant consulté au CDPS de Maripasoula.
Gestion de l’épidémie
L’alerte locale a été lancée à l’Agence régionale de la santé (ARS) de Guyane, qui a sollicité l’appui de la Cellule de l’Institut de veille sanitaire en régions Antilles-Guyane (Cire AG). Le but était de coordonner l’investigation épidémiologique, en collaboration avec les cliniciens du CHAR. Des unités d’hospitalisation ont étés dédiées à la prise en charge des cas, avec des mesures prophylactiques d’isolement « air et contact » au CDPS de Maripasoula et au CHAR, dans l’attente des résultats microbiologiques.
Une cellule de crise a été mise en place en urgence au CHAR afin de gérer l’évènement, composée de délégués de l’administration, du Samu, du service d’infectiologie, de la coordination des CDPS, de l’ARS, de la Cire AG, de l’Institut Pasteur de la Guyane, des Forces armées de Guyane et du Service départemental d’incendie et de secours.
Définition des cas
Les définitions suivantes ont été utilisées pour les besoins de l’investigation épidémiologique et de la prise en charge (isolement des patients) au cours de l’épidémie :
- « cas suspect» : patient originaire du site d’orpaillage d’Eau-Claire ayant consulté au CDPS de Maripasoula et présentant une fièvre supérieure ou égale à 38,5°C, ou une notion de fièvre dans les 48 dernières heures précédant sa consultation, accompagnée :
- de diarrhées (3 selles/jour ou plus selon la définition de l’Organisation mondiale de la santé 2)
- et/ou de toux, ou de douleurs pharyngées ou d’écoulement nasal ;
- « cas nécessitant un rapatriement et une hospitalisation en unité dédiée » : cas suspect présentant une oxygénodépendance et/ou des troubles métaboliques et/ou neurologiques et/ou une immunosuppression associée.
Collecte des données
Suite à l’alerte lancée le 15 mars 2013, un système de surveillance passif a été mis en place auprès du CDPS de Maripasoula. Une remontée quotidienne des données relatives au nombre de cas recensés, à leur évolution, aux besoins de renforts logistiques et médicaux ainsi qu'à la perception de la population vis-à-vis de cet événement sanitaire rapidement médiatisé, était réalisée à la cellule de crise.
Investigation épidémiologique
En parallèle, une enquête épidémiologique a été menée par les épidémiologistes de la Cire AG à l’aide d’un questionnaire trilingue (brésilien, français et anglais) administré en face à face auprès des patients hospitalisés. Les données recueillies visaient à une description précise des symptômes et de leur évolution ainsi que des conditions de vie sur le site, des activités pratiquées dans le mois précédant les premiers symptômes et des habitudes alimentaires, afin de mettre en évidence des expositions potentielles à des agents pathogènes compatibles avec les tableaux cliniques relevés et émettre des hypothèses quant à l’origine du phénomène observé.
Investigation biologique
Un bilan biologique et diagnostique commun a été effectué chez tous les patients hospitalisés. Par ailleurs, un complément d’investigation biologique a été réalisé en fonction des caractéristiques cliniques, biologiques ou de l’évolution de chaque patient.
Enquête environnementale
Compte tenu de l’impossibilité d’accéder au site, l’interrogatoire des premiers cas sur la description de l’environnement a permis d’élaborer une carte très approximative du site, dont l’objectif était, à ce stade, d’exploiter toute information susceptible d’étayer les hypothèses sur l’origine du phénomène. Dans un second temps, le 18 mars, une mission militaire a été réalisée sur le site d’orpaillage par le Service de santé des armées, au cours de laquelle 5 prélèvements d’eau ont été effectués en vue d’une recherche de toxiques et d’une analyse bactériologique.
Résultats
Description clinique des cas
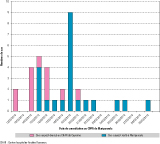
Les données transmises par le CDPS de Maripasoula ont permis de dénombrer 34 patients ayant consulté entre le 12 et le 29 mars 2013 et répondant à la définition de cas suspect (figure 2). Les hommes étaient majoritaires (sex-ratio H/F=1,7) et l’âge médian était de 38,3 ans [min=23 ; max=57]. Parmi ces 34 patients, 12 ont été évacués au CHAR.
Ces 12 patients ont consulté au CDPS de Maripasoula entre le 12 et le 20 mars et ont déclaré avoir présenté les premiers symptômes entre le 5 et le 14 mars, selon les cas. Le délai médian entre la survenue des symptômes et la prise en charge au CDPS de Maripasoula était de 6 jours [min=2 ; max=9]. Le temps passé déclaré à vivre sur le camp était très variable (médiane à 10 mois [1 ; 72]).
La majorité des patients ont présenté un tableau de pneumopathie et syndrome diarrhéique associé (radiographie en faveur d’une pneumopathie bilatérale dans 11 cas sur 12, diarrhée dans 11 cas sur 12). La gravité clinique était liée au caractère hypoxémiant de la pneumopathie (n=4/11) ou aux troubles métaboliques associés aux diarrhées (hyponatrémie sévère n=4/11).
 Agrandir l'image
Agrandir l'image
Résultats biologiques
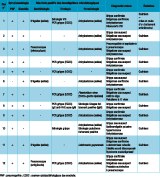
Les résultats des analyses microbiologiques et du typage des agents responsables sont synthétisés dans le tableau.
• Sur le plan virologique : parmi les 12 patients répondant à la définition de « cas suspect », 7 ont été confirmés biologiquement pour la grippe (RT-PCR positive au virus Influenza de type A/H1N1pdm09 dans les expectorations). Par ailleurs, une séropositivité pour le VIH a été découverte chez un patient (CD4 : 225/mm3).
• Sur le plan bactériologique : 3 patients ont présenté des coprocultures positives à Shigella flexneri de sérotype 2a multi-sensible. D’autres co-infections ont été identifiées. Un patient a présenté une hémoculture et une culture sur lavage broncho-alvéolaire positives à pneumocoque sensible, dans un contexte de pneumopathie aiguë bilatérale hypoxémiante. Un autre avait une antigénurie positive, également à pneumocoque, avec la même présentation clinique.
• Sur le plan parasitologique : la réalisation d’un diagnostic de toxoplasmose par RT-PCR et sérologie sur les prélèvements sanguins des 4 premiers cas a permis d’écarter rapidement cette hypothèse (résultats négatifs). Les examens parasitologiques des selles ont mis en évidence une ankylostomose chez 8 patients. Un patient a également présenté une leishmaniose cutanée à Leishmania guyanensis (frottis et culture positive) au niveau du membre inférieur droit. Enfin, le frottis-goutte épaisse réalisé chez une patiente a été positif à Plasmodium vivax et une sérologie palustre était fortement positive pour un cas.
 Agrandir l'image
Agrandir l'image
Prise en charge et évolution
Les 12 cas évacués au CHAR ont bénéficié d’une antibiothérapie par céfriaxone et doxycycline en cas de symptomatologie respiratoire. Un traitement par ofloxacine a été administré en cas de présence de shigelles dans les selles ou de syndrome dysentérique glairo-sanglant.
Tous les patients ont présenté une évolution favorable et ont guéri, avec une durée moyenne d’hospitalisation de 11 jours [5-30].
Description des conditions de vie et des sources d’exposition potentielles à des agents pathogènes
Le nombre total de personnes sur place était estimé entre 300 et 1 000, réparties sur une centaine de campements, chacun composé de 8 à 15 personnes sur un site relativement étendu en pleine forêt tropicale. La vie de camp était organisée autour d’un carbet (abri) principal installé le long d’une crique (ruisseau) et faisant office de cuisine et de lieu de repas. Les ouvriers dormaient pour la plupart dans des hamacs installés autour de ce carbet dans la forêt. Les cas décrivaient également la présence d’un village avec restaurants et cabarets, situé à environ 5 kilomètres des campements et regroupant entre 100 et 3 000 personnes.
Les conditions de vie sur le camp ont révélé une forte promiscuité et une hygiène précaire. Il n’y avait pas de latrines, les personnes déféquaient en amont des campements. Les témoignages faisaient état de pluies provoquant des ruissellements depuis ces zones vers les campements et la crique.
L’eau utilisée pour la boisson ou la cuisine n’était pas systématiquement désinfectée avec des méthodes adaptées : parmi les 12 patients interrogés, 2 ajoutaient quelques gouttes de chlore avant utilisation et 3 la filtraient avec un linge. Les aliments consommés, principalement du riz, des haricots rouges et de la viande ou du poisson, étaient achetés par le chef de camp et préparés sur place.
Parmi les cas, 5 ont déclaré avoir été en contact avec des animaux (d’élevage, sauvages ou domestiques), dont 1 qui rapportait avoir été en contact avec un animal malade (chien) et 1 autre rapportant une morsure récente par chauve-souris.
Aucun foyer épidémique précis n’a été signalé, les cas étant survenus dans les différents campements, éloignés de quelques de centaines de mètres à plusieurs kilomètres.
Enquête environnementale
Aucun des 5 prélèvements d’eau ne pouvait être considéré comme potable pour les paramètres microbiologiques témoins de contamination fécale (coliformes totaux, entérobactéries et Escherichia coli). Enfin, la recherche de salmonelles s’est révélée positive (Salmonella spp) pour les 5 échantillons et celle des shigelles était négative.
La recherche de métaux lourds (plomb, cadmium, chrome, cuivre, nickel et zinc) montrait des résultats inférieurs aux limites de quantification analytique dans 4 des 5 échantillons prélevés sur le site (analyses impossibles sur 1 échantillon). Pour 3 échantillons, les valeurs des prélèvements étaient supérieures aux références de qualité des eaux destinées à la consommation humaine pour au moins une des trois substances suivantes : fer, aluminium et manganèse.
Discussion et conclusions
L’Amazonie est une zone géographique à fort potentiel et à risque d’émergence d’agents pathogènes nouveaux du fait de facteurs environnementaux et sociaux favorisants 3,4. Face à ce regroupement de cas d’infections localisés en pleine forêt tropicale, dans un lieu où aucune évaluation sanitaire directe n’était envisageable, une attitude préventive a été mise en place afin d’évaluer et de limiter d’éventuel risques de dissémination. L’incertitude sur l’origine du phénomène a conduit à évoquer soit la coexistence de plusieurs phénomènes épidémiques, soit la possible émergence d’une pathologie infectieuse inhabituelle, et a contribué à qualifier ce phénomène, au cours de l’évaluation initiale, de menace potentielle de santé publique.
Cette étude a permis de décrire la survenue d’un phénomène épidémique aux causes multiples au sein d’une communauté d’orpailleurs située en pleine forêt amazonienne, qui a touché au minimum 34 personnes dont 12 ayant nécessité une évacuation au Centre hospitalier de Cayenne.
Les premiers résultats biologiques, disponibles huit jours après le signalement, éliminaient l’hypothèse de cas groupés de toxoplasmose amazonienne, fréquente en Guyane après consommation de viande de gibier et à l’origine de pneumopathies graves 4. La présence du virus de la grippe type A/H1N1pdm2009 chez 4 patients, celle de shigelles chez 2 patients et celle d’ankylostomes chez 8 patients étayaient l’hypothèse de la coexistence de deux phénomènes épidémiques, l’un lié au virus de la grippe, l’autre à une gastro-entérite bactérienne chez des patients fragilisés par un parasitisme digestif notamment.
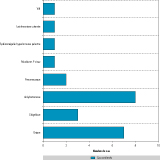
L’exploration étiologique de cette épidémie a permis la mise en évidence de nombreuses autres pathologies infectieuses intriquées et confondantes (figure 3). La prise en charge de ces patients précaires en milieu tropical illustre un processus d’évaluation clinique complexe (explorations microbiologiques exhaustives et prise en charge thérapeutique individualisée) qui interroge sur l’instauration habituelle d’une thérapeutique unique dans un contexte épidémique. Nous rapportons ici par exemple le caractère quasi-systématique d’infection parasitaire à ankylostomes. Comme cela a été précédemment décrit, cette parasitose digestive est fréquente chez les orpailleurs du fait de conditions favorables à la survie des larves (sol humide et eaux boueuses). Elle est liée, à l’échelle mondiale, aux conditions de pauvreté et de précarité 5,6. L’existence de cas groupés de shigellose et d’ankylostomose reflète la promiscuité et les conditions d’hygiène désastreuses présentes sur les sites d’orpaillage. Ces dernières participent probablement à la morbidité des infections grippales chez les patients hospitalisés. De la même façon, les résultats de cette étude nous incitent à rechercher systématiquement, en zone d’endémie et en cas de fièvre, un paludisme associé quelle que soit la symptomatologie présentée.
Le virus de la grippe pandémique à A/H1N1pdm2009, mis en évidence dans cette étude, circule en permanence en Amérique du Sud 7. Ces infections sont décrites comme entraînant une plus forte morbi-mortalité chez les populations précaires 8. La gravité des infections à virus Influenza est souvent liée, comme cela a été précédemment décrit et comme nous le rapportons, aux surinfections bactériennes (surinfection à pneumocoque pour les cas n°3 et n°12) et aux décompensations de pathologies sous-jacentes (asthme décompensé pour le cas n°7) 9. Par ailleurs, la présence d’une diarrhée aqueuse est fréquemment décrite en cas de grippe 10. Des coprocultures ont cependant été réalisées systématiquement chez tous les patients diarrhéiques et ont été positives à Shigella flexneri pour 3 d’entre eux. Il n’est pas surprenant, comme pour le virus de la grippe, de retrouver la présence de Shigella flexneri en Guyane, espèce la plus représentée de shigelles dans les pays en développement et à l’origine d’une grande partie des syndromes diarrhéiques, notamment au Brésil voisin 11,12. Bien que les résultats des analyses des prélèvements d’eau n’aient pas mis en évidence la présence de shigelles, ils ont confirmé l’hypothèse d’une contamination fécale de l’eau consommée.
 Agrandir l'image
Agrandir l'image
La gestion de cette épidémie a conduit à une collaboration organisée et maintenue pendant toute la durée de l’alerte, qui a permis une bonne réactivité de l’action de l’ensemble des partenaires (administrations, institutions sanitaires, forces armées et personnels des centres de santé du CHAR de Cayenne). Cependant, la gestion de cette épidémie n’a pas été sans heurts avec la population locale, celle-ci exprimant de la peur face à un danger de contamination et discutant la légitimité de soigner des personnes en situation irrégulière et qui participent à l’exploitation illégale des ressources guyanaises, portant atteinte à leur environnement 13. L’investigation épidémiologique a été par ailleurs confrontée à la difficulté d’aller sur le terrain du fait de problèmes logistiques et organisationnels majeurs, les différents campements n’étant accessibles que par hélicoptère puis plusieurs heures de marche dans un terrain très accidenté et potentiellement hostile. L’absence de structure d’organisation des camps, la grande mobilité des orpailleurs, la barrière de la langue et la peur des autorités ont compliqué la validation des informations recueillies et limité la description, de fait incomplète, du phénomène.
Le maillage sanitaire géographique guyanais associe des centres hospitaliers côtiers – dont le plus important se situe à Cayenne – à des CDPS situés majoritairement sur les frontières ou en pleine forêt tropicale (figure 1). Le CDPS de Maripasoula, situé en bordure du fleuve Maroni, se trouve à proximité de plusieurs camps d’orpaillages illégaux. Maripasoula est une commune accessible seulement par avion ou après plusieurs jours de pirogue depuis Cayenne. Le site d’orpaillage d’Eau-Claire est lui même à plusieurs heures de pirogue et de marche de Maripasoula. Dans ce contexte, les orpailleurs, dont bon nombre sont des étrangers en situation irrégulière, ont rarement ou tardivement recours aux soins médicaux du fait de leur isolement géographique, de leur absence de couverture sociale, du risque d’expulsion du territoire lors de chaque déplacement, d’une mauvaise connaissance des structures de soins et des difficultés de communication linguistique et logistique. L’existence de camps d’orpaillage dans la forêt tropicale guyanaise est bien connue, mais le nombre de leurs habitants et leurs conditions de vie le sont moins. La dernière évaluation du camp d’Eau-Claire, réalisée par l’armée, faisait état de 3 000 habitants sans aucun dispositif d’accès à l’eau potable ou à des sanitaires 14 et confirme les données recueillies dans notre étude. Dans ce contexte, l’investigation a mis en évidence un retard dans la prise en charge d’une durée moyenne de 6,4 jours entre l’apparition des symptômes et la première consultation. Cependant, aucun décès n’a été rapporté ni chez les patients hospitalisés à Cayenne, ni chez ceux suivis au CDPS de Maripasoula, ce qui est en faveur d’une mise en œuvre correcte et rapide du triage des patients ayant permis une optimisation de leur prise en charge et une limitation des rapatriements.
Malheureusement, aucune mesure préventive spécifique n’a été mise en place à l’intention de ces populations depuis cette épidémie. Quelques mois après (entre septembre 2013 et juillet 2014), une épidémie de béribéri a touché cette même communauté d’orpailleurs illégaux, avec 42 cas rapportés dont 1 décès 15. Cette épidémie était d’origine multifactorielle, associant des carences nutritionnelles à des co-infections multiples. Il n’avait pas été observé de cas groupés de béribéri depuis la fermeture du bagne en Guyane. La réémergence de cette pathologie illustre elle aussi la très grande précarité de cette population. À ce jour, les soignants du CDPS de Maripasoula reçoivent encore des cas tous les mois.
De même, le CDPS de Maripasoula fait face à de nombreux cas de paludisme chez les orpailleurs, qui représentent 68% (n=183/269) de l’ensemble des accès palustres du centre pour les années 2013 et 2014 16,17. L’incidence du paludisme en Guyane est fortement liée à l’activité d’orpaillage 18. La prévalence élevée des infections palustres et la grande proportion de porteurs asymptomatiques, associées à une automédication fréquente chez les orpailleurs, limite les stratégies de contrôle et favorise le risque d’émergence de résistance aux antipaludéens 18.
Stratégies préventives, une urgence à agir, mais comment ?
Les difficultés d’accès aux camps et le caractère illégal de l’activité d’orpaillage rendent difficile la mise en place de stratégies de prévention. D’un point de vue de santé publique, le vrai défi reste d’innover en termes de mesures préventives adaptées à ce type de situation. À cela s’ajoute une difficulté supplémentaire, celle de l’incompréhension, de la part des populations autochtones légales, de la nécessité collective de soigner cette population considérée comme illégitime en Guyane, ainsi que cela a été relayé par la presse locale lors de cette épidémie 13.
La réalisation de missions sanitaires de prévention et de dépistage effectuées au-devant de ces populations mobiles, en forêt et sur leurs lieux d’activités, pourrait être une des solutions les plus efficaces. Celles-ci nécessitent des moyens logistiques importants couplés à l’information et l’acceptation des populations locales et des orpailleurs. Ce n’est qu’à ce prix, et avec la mobilisation de tous les partenaires, qu’un éventuel contrôle de ces épidémies multiples et du paludisme en Guyane pourrait être réalisé.




