Prévalences et statut fonctionnel des cardiopathies ischémiques et de l’insuffisance cardiaque dans la population adulte en France : apports des enquêtes déclaratives « Handicap-Santé »
// Prevalence and functional status of coronary heart diseases and heart failure in the adult population in France: contribution of the “Disabilities and Health” cross-sectional surveys
Résumé
Introduction –
Les cardiopathies ischémiques (CPI) et l’insuffisance cardiaque (IC) sont des pathologies chroniques fréquentes et graves. Les objectifs de cette étude sont d’estimer la prévalence « déclarée » des antécédents de CPI et d’IC dans la population adulte française à partir des enquêtes « Handicap-Santé » et de décrire les restrictions d’activité et de participation sociale, ainsi que la qualité de vie des personnes atteintes de ces pathologies.
Méthodes –
« Handicap-Santé » est un système d’enquêtes déclaratives par entretien en face-à-face comprenant un volet ménages (HSM, réalisée en 2008) et un volet institution (HSI, en 2009) ; 29 931 personnes ont été interrogées pour HSM et 9 104 pour HSI. Les données ont été standardisées sur l’âge pour décrire les restrictions d’activité et de participation sociale des adultes avec antécédent de CPI (mais sans IC) et de ceux avec IC.
Résultats –
La prévalence déclarée des CPI est globalement égale à 3,7% dans la population adulte et celle de l’IC à 2,3%. La qualité de vie des patients est altérée, avec une réduction du score physique moyen plus marquée pour l’IC que pour les CPI. Dans la population ayant déclaré une CPI mais pas d’IC, 35,2% se sont déclarés « fortement limités à cause d’un problème de santé », cette proportion étant de 50,0% pour les personnes avec IC. Parmi les activités élémentaires de la vie quotidienne, ce sont les difficultés pour la toilette et l’habillage qui ont été les plus souvent rapportées, mais avec une fréquence plus élevée pour les personnes avec IC. Entre 25 et 60 ans, l’impact sur l’emploi est notable : le taux d’actifs occupés, égal à 78% dans la population sans CPI ni IC, se limitait à 56,6% pour les personnes avec CPI sans IC et à 38,8% pour celles avec IC.
Discussion-conclusion –
Cette étude décrit le retentissement fonctionnel notable de ces pathologies. Sa principale limite provient de la nature déclarative du recueil d’information dans les enquêtes HSM-HSI. De plus, si l’enquête permet l’étude des associations entre pathologies et restrictions d’activité ou de participation sociale, elle ne permet pas de conclure sur le lien de causalité.
Abstract
Introduction –
Coronary heart diseases (CHD) and heart failure (HF) are common and severe chronic diseases. The objectives of this study were to assess the “self-reported” prevalence of these diseases in the French adult population based on the “Disabilities and Health” cross-sectional surveys, to describe limitations in activities of daily living and social participation, as well as the quality of life of these patients.
Methods –
The “Disabilities and Health” cross-sectional surveys were carried out in France in 2008-2009 to provide estimates of self-reported diseases and disabilities in the whole French population: there were 29,931 face-to-face interviews for the community dwelling section (HSM) and 9,104 for the institution section (HSI). Data were age-standardised to compare disabilities of patients having reported HF to those of CHD (but without HF) patients and to general population without self-reported cardiovascular disease.
Results –
The prevalence of self-reported CHD and HF was respectively 3.7% and 2.3%. Patient quality of life was affected, especially physical scores which were more reduced in HF patients than in CHD patients. More than one third of persons with CHD -without HF- and half of HF patients had strong difficulties carrying out usual activities due to “a health disorder”. Among activity of daily life (ADL), the most frequent reported difficulties by CHD patients were for personal hygiene and dressing, but the frequency was higher in HF patients. There were also noteworthy employment consequences for patients aged between 25 and 60 years, with a rate of working population reduced to 56.6% for CHD patients, and to 38.8% for HF patients (versus 78% in the population without cardiovascular disease).
Discussion-conclusion –
This study describes noteworthy functional consequences of CHD and HF. Its main limit is the declarative design of the surveys which is based on self-reported diagnoses. Moreover, even though the study shows associations between diseases and reductions in activity and social participation, its cross-sectional design makes it impossible to conclude on a causal link.
Introduction
Les cardiopathies ischémiques (CPI) et l’insuffisance cardiaque (IC) sont des pathologies chroniques fréquentes et graves, les premières étant estimées responsables de l’IC dans près de la moitié des cas. Si leur pronostic s’est fortement amélioré du fait des progrès thérapeutiques, avec notamment une forte réduction de la mortalité due à ces deux pathologies, ce sont toujours des causes majeures de recours aux soins, d’hospitalisation et de décès. Ainsi en 2008, 360 000 patients ont été hospitalisés pour CPI ou IC en France (diagnostic principal) et près de 60 000 décès ont été attribués aux CPI ou à l’IC (cause initiale).
Leurs symptômes peuvent avoir un retentissement notable sur les activités de la vie quotidienne, notamment lors d’efforts physiques. À cet égard, l’Organisation mondiale de la santé (OMS) a estimé que les CPI représentent la deuxième cause de pertes d’années de vie en bonne santé (DALYS - années de vie perdues ajustées sur l’incapacité due à la maladie) dans les pays à revenus élevés, et la première en Europe 1. Si la prise en charge thérapeutique vise principalement à éviter les décompensations et à freiner l’aggravation de ces maladies, un enjeu important est également de limiter le retentissement de la maladie sur les activités de la vie quotidienne pour améliorer la qualité de vie des personnes atteintes et favoriser le maintien à domicile.
Dans cette perspective, il est nécessaire de développer en France les connaissances sur les conséquences de ces maladies sur la qualité de vie, comme cela avait été recommandé dans le cadre du Plan « pour l’amélioration de la qualité de vie des personnes atteintes de maladies chroniques 2007-2011 ». Plusieurs travaux ont étudié la qualité de vie des patients coronariens ou insuffisants cardiaques 2,3,4, mais leurs résultats ne sont pas forcément extrapolables à l’ensemble des patients. De plus, il y a peu d’estimations récentes de la prévalence de ces maladies, hormis une étude réalisée en 2002 par les médecins généralistes du réseau Sentinelles® qui avait estimé la prévalence de l’IC à 2,2% dans la population française5.
Le système d’enquêtes déclaratives Handicap-Santé avait pour objectifs d’estimer le nombre de personnes dépendantes ou en situation de handicap en France et de décrire l’état de santé fonctionnelle de la population et les différentes situations de handicap. Cette approche globale de la population constitue une opportunité pour estimer la prévalence « déclarée » de différentes pathologies ou états de santé et décrire leur impact sur les activités de la vie quotidienne et la participation sociale, avec une mise en perspective de différentes situations.
L’objectif de la présente étude est d’estimer la prévalence des CPI et de l’IC dans la population française adulte et de décrire les restrictions d’activités et de participation sociale, ainsi que la qualité de vie des personnes atteintes de ces pathologies.
Méthodologie
Les enquêtes Handicap-Santé
Le système d’enquêtes Handicap-Santé, coordonné par l’Insee et la Drees, explore de façon détaillée les différentes situations de handicap (physique, sensoriel, mental, cognitif). Ce système comprend plusieurs enquêtes complémentaires : « Handicap-Santé Ménages » (HSM), réalisée en 2008 et qui couvre la population vivant en logement ordinaire, et « Handicap-Santé Institution » (HSI), pour la population résidant durablement en institution (2009) (ainsi qu’« Handicap-Santé Aidants » (HSA) non exploitée ici). La couverture géographique est nationale, incluant les départements d’outre-mer. Les objectifs et les plans d’échantillonnage de ces enquêtes sont détaillés dans une précédente publication 6.
HSM a été précédée d’une pré-enquête « vie quotidienne et santé » (VQS) 7 qui a permis de constituer une base de sondage en quatre strates. Le taux de sondage était inégal afin de surreprésenter les personnes en situation de handicap 8. HSM est une enquête déclarative comprenant un entretien en face-à-face, complété par un auto-questionnaire sur lequel figurait un questionnaire de qualité de vie liée à la santé, le SF-12 (forme abrégée du SF-36), et par l’appariement avec les données de remboursement du Système national d'information inter-régimes de l'assurance maladie (Sniiram). Conçue comme un volet complémentaire à HSM, HSI a été réalisée l’année suivante.
Questionnaires
Le questionnaire des entretiens était quasiment identique dans les deux volets. Les antécédents médicaux étaient interrogés par la question « Avez-vous ou avez-vous déjà eu une de ces maladies ou problèmes de santé ? », qui était assortie d’une liste de 51 maladies, parmi lesquelles figuraient - en premier lieu - les maladies ou problèmes « cardiovasculaires » listant, notamment, les « infarctus du myocarde » (IDM), l’insuffisance coronaire sans antécédent d’IDM (« maladies des artères coronaires, angine de poitrine, angor - hors infarctus du myocarde ») et l’« insuffisance cardiaque ». Les patients pouvaient déclarer plusieurs pathologies. Au total, 2 248 adultes ont déclaré un antécédent connu de CPI, et 1 890 un antécédent d’IC.
Méthodes d’analyse
Plusieurs jeux de pondérations ont été calculés par l’Insee et la Drees pour prendre en compte les probabilités inégales d’échantillonnage ainsi que les non-répondants. Toutes les analyses statistiques ont été effectuées avec les procédures adaptées aux plans de sondages complexes prenant en compte les pondérations et la stratification du plan de sondage. Tous les résultats présentés sont pondérés en raison des probabilités inégales de sondage. Les prévalences ont été assorties d’intervalles de confiance à 95% et standardisées sur la structure d’âge de la population adulte française (telle que ressortant de l’enquête). Les pourcentages relatifs aux restrictions d’activité et de participation sociale ont également été standardisés sur l’âge par la méthode directe, mais avec la population ayant déclaré une pathologie cardiovasculaire (CPI ou IC) comme population de standardisation. Compte tenu du caractère complexe du plan de sondage, les tests statistiques utilisés pour les analyses bivariées des variables qualitatives étaient des tests du Chi2 de Rao-Scott. Des analyses multivariées ont été réalisées pour l’étude des associations entre, d’une part, les recours aux soins et le sexe en ajustant sur l’âge (régressions logistiques) et, d’autre part, les scores agrégés du SF-12 ajustés sur le sexe et l’âge et les groupes de pathologies (régressions linaires). Les analyses statistiques ont toutes été réalisées à l’aide du logiciel SAS® Enterprise Guide, version 4.3.
Résultats
Prévalences
Globalement, la prévalence déclarée de l’IC dans la population adulte était égale à 2,3% et celle des CPI à 3,7% (tableau 1). Ces proportions étaient respectivement de 2,2% et 3,6% dans HSM et de 10,0% et 8,0% dans HSI où la population est plus âgée (données non présentées). De fait, les prévalences déclarées de l’IC et de la CPI, toutes deux égales à 0,3% entre 18 et 45 ans, augmentaient fortement avec l’âge, atteignant respectivement 16,3% et 15,1% pour les personnes de 85 ans ou plus. Le ratio hommes/femmes des taux standardisés sur la structure d’âge était égal à 2,6 pour les CPI ; il était de 1,4 pour l’ensemble des personnes avec IC, mais proche de 1 pour l’IC sans antécédent déclaré de CPI (figure 1).
 Agrandir l'image
Agrandir l'image
 Agrandir l'image
Agrandir l'image
Recours aux soins
Parmi les personnes avec CPI, 81,7% se sont déclarées bénéficiaires d’une affection de longue durée (ALD), cette proportion étant égale à 70,7% pour celles avec IC (tableau 2). Les ALD étaient plus fréquentes pour les hommes que pour les femmes et, pour les deux sexes, plus courantes pour les CPI que pour l’IC. Cette proportion était plus faible pour le groupe avec IC, mais sans notion de CPI (65,5% ; donnée non présentée).
 Agrandir l'image
Agrandir l'image
La proportion d’adultes déclarant une hospitalisation au cours des 12 derniers mois (tous motifs confondus) était égale à 31,5% pour les CPI et à 37,0% pour l’IC. Durant cette période, le recours à un cardiologue a concerné 66,1% des personnes avec CPI et 69,6% de celles avec IC. La quasi-totalité avait consulté un médecin généraliste, avec au moins sept consultations dans l’année pour 41% des coronariens et 51,2% des insuffisants cardiaques.
L’augmentation des recours aux soins avec l’âge était relativement limitée dans cette population, avec un ratio des recours des plus âgés sur ceux des plus jeunes qui variait de 1,2 à 1,3 selon la pathologie cardiovasculaire et le recours considéré. Concernant le sexe, l’analyse multivariée ne montrait pas d’association significative avec les hospitalisations, ni pour les CPI, ni pour les IC, contrairement aux recours ambulatoires : les consultations auprès de cardiologues étaient plus fréquentes pour les hommes que pour les femmes, alors que les généralistes étaient plus souvent vus à un rythme soutenu par les femmes.
Qualité de vie et restrictions d’activité
L’état de santé lié à la santé était perçu comme « mauvais » ou « très mauvais » par 35,7% des adultes avec CPI (sans IC) et 52,9% de ceux avec IC (tableau 3). La qualité de vie liée à la santé a été appréciée par le SF-12 (figure 2) : on observe une réduction de la moyenne du score agrégé physique, pour les adultes ayant déclaré une pathologie cardiaque, plus importante pour l’IC. L’impact sur le score agrégé de santé mentale, moins marqué, ne montrait pas de différence significative entre CPI et IC.
Des restrictions d’activité ont été rapportées par les adultes avec antécédent de maladie cardiaque (tableau 3). Globalement, 35,2% des adultes avec CPI et 50,0% de ceux avec IC se sont déclarés « fortement limités à cause d’un problème de santé dans les activités que les gens font habituellement », contre 8,8% dans le reste de la population (soit respectivement 36,3%, 49,0% et 20,8% après standardisation sur la structure d’âge de la population avec pathologie cardiaque). Concernant les activités élémentaires de la vie quotidienne, 1 adulte avec CPI sur 10 et 16,4% de ceux avec IC ont signalé des difficultés pour l’habillage. Ces proportions étaient respectivement égales à 11,2% et 21,9% pour les activités de toilette. Des difficultés ont également été rapportées dans le registre des activités instrumentales de la vie quotidienne (Instrumental Activities of Daily Life, IADL), avec notamment des difficultés pour la préparation des repas (10,0% des adultes avec CPI et 19,0% de ceux avec IC), pour sortir seul du logement (9,1% et 17,4%) et, surtout, pour les tâches ménagères courantes (19,5% et 31,4%) ; à l’exception de la préparation des repas, les difficultés pour les IADL étaient plus fréquemment déclarées par les femmes, y compris après standardisation sur l’âge.
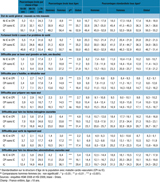 Agrandir l'image
Agrandir l'image
 Agrandir l'image
Agrandir l'image
Participation sociale : activité professionnelle, loisirs et reconnaissance d’un handicap
Entre 25 et 59 ans, une reconnaissance officielle d’un handicap était rapportée par 22,3% des personnes avec CPI et 33,6% de celles avec IC (données non présentées). De fait, la proportion d’actifs occupés, égale à 78,0% dans la population indemne, se limitait à 56,6% pour les insuffisants coronariens et à 38,8% pour les insuffisants cardiaques (figure 3).
 Agrandir l'image
Agrandir l'image
On observait également des associations entre ces pathologies et divers aspects de la vie sociale et des loisirs (tableau 4). Ainsi, les personnes avec pathologie cardiaque avaient moins souvent des repas en famille ou entre amis : 58,3% personnes avec CPI et 52,1% avec IC en relataient au moins un par mois, versus 75,1% en l’absence de pathologie cardiaque. Leurs activités de loisirs tels le bricolage et le jardinage étaient réduites (respectivement 56,4% et 40,9%, versus 66,4%). Enfin, elles partaient moins en vacances (47,1% et 39,8% partaient au moins tous les deux ans, versus 70,2%). Après standardisation sur l’âge, l’amplitude de ces différences est toutefois moins marquée.
 Agrandir l'image
Agrandir l'image
Discussion
HSM-HSI est le premier système d’enquêtes nationales comportant des questions sur la santé et le statut fonctionnel. Il considère l’ensemble de la population et intègre les personnes en institution. Ces enquêtes généralistes constituent une opportunité pour décrire les limitations fonctionnelles, les restrictions d’activité, le retentissement sur la participation sociale et les besoins associés à différentes situations de handicap. Elles offrent la possibilité de comparer différents groupes de patients, entre eux et avec la population générale. Elles présentent aussi l’intérêt de considérer le point de vue des patients sur leur propre situation.
Prévalences déclarées
Un adulte sur 20 a affirmé souffrir de CPI ou d’IC. La prévalence déclarée des cardiopathies ischémiques a été estimée à 3,7% dans la population adulte française (hommes : 5,1% ; femmes 2,4%), ce qui représentait 1 800 000 personnes en 2008. Celle de l’IC est plus faible, soit 2,3% (1 100 000 personnes). Ces prévalences augmentent de façon marquée avec l’âge, dépassant 15% dans la population de 85 ans ou plus. Les différences par sexe sont plus marquées pour les CPI que pour l’IC, conformément aux données de la littérature. Les ratios des prévalences standardisées sur l’âge étaient égaux à 2,6 pour les CPI et à 1,4 pour l’IC, ces valeurs étant toutefois légèrement plus basses que celles relevées, en 2008 également, pour les hospitalisations (2,8 pour les IDM et 1,7 pour l’IC) 9,10.
La prévalence déclarée des CPI est plus basse qu’en Angleterre (5,7% pour les hommes et 3,5% pour les femmes dans la population âgée d’au moins 16 ans en 2011) et qu’aux États-Unis (6,4% chez les 20 ans et plus) 11,12. Ce résultat est cohérent avec les observations du projet Monica sur le faible niveau d’incidence des infarctus du myocarde et des décès coronaires en France. En revanche, la prévalence de l’IC est comparable à celle relevée pour la population adulte américaine dans des conditions similaires d’enquête (2,1% pour la période 2007-2010) et, pour la population âgée de 65 ou plus, dans l’étude de Rotterdam (prévalences égales à 4,0% entre 65 et 74 ans, 9,7% entre 75 et 84 ans et 17,4% pour les plus âgés 13.
Toutefois, ces prévalences déclarées ne prennent en compte que les pathologies connues des patients ; elles ne reposent pas sur des critères diagnostiques précis. Différentes études ont montré les limites de la validité des études déclaratives, tant en termes de sensibilité que de valeur prédictive positive et ce, surtout pour l’IC 14. À cet égard, la proportion de personnes avec CPI parmi celles avec IC est plus faible que dans les études françaises réalisées en milieu spécialisé lors d’hospitalisations (33% en 1997, 37% en 2008 pour une étude réalisée dans la Somme, 43,6% pour l’étude OFICA) 15,16,17, sans doute en raison d’une propension à ne privilégier qu’un seul diagnostic de pathologie cardiaque, CPI le plus souvent, mais parfois l’IC lorsque les patients accordent davantage d’importance à ce diagnostic. Néanmoins, la prévalence de l’IC ressortant d’HSM-HSI est cohérente avec l’estimation nationale établie à partir des consultants du réseau Sentinelles® de médecins généralistes (2,2% dans la population française en 2002) 5. Cette étude avait en outre relevé une prévalence très élevée dans la population âgée (20,7% pour les personnes de 80 ans ou plus).
Recours aux soins
Le recours aux soins est fréquent, particulièrement pour les personnes avec IC. Le suivi annuel est assuré en premier lieu par les médecins généralistes, avec au moins 7 consultations dans l’année pour 41% des patients CPI et 51,2% des patients IC. Le recours annuel au cardiologue est moins systématique (66,1% et 69,6%). Concernant les différences des taux de consultation spécialisée par sexe, des études réalisées à partir du Sniiram par la Caisse nationale d’assurance maladie des travailleurs salariés (CnamTS) ont également observé un taux brut de recours au cardiologue un peu plus faible pour les femmes que pour les hommes 18,19. Les hospitalisations dans l’année (tous motifs confondus) sont relativement fréquentes, atteignant 37,0% dans la population IC (versus 11,8% pour l’ensemble de la population sans IC ni CPI). Cette proportion est un peu plus faible que celle de l’étude française de 2002 5, mais similaire à celle de l’étude « ESC-HF pilot » pour les patients avec IC chronique vus en ambulatoire dans les pays de l’Ouest de l’Europe (37,7%) 20.
La proportion de patients bénéficiaires d’une ALD, estimée par appariement des données d’enquête avec le Sniiram, était plus basse pour l’IC que pour les CPI. Ce résultat est cohérent avec les observations de la CnamTS, établies dans les suites d’un événement aigu hospitalisé, qui ont estimé à 89% et à 73,9%, respectivement, les proportions de patients en ALD après infarctus du myocarde et première hospitalisation pour IC. Ces constats pourraient témoigner d’une moindre propension du corps médical à reconnaître l’IC comme motif de demande de mise en ALD.
Qualité de vie
L’impact des CPI et de l’insuffisance cardiaque sur la qualité de vie et l’autonomie a fait l’objet de nombreux travaux, avec diverses échelles génériques éventuellement assorties d’échelles spécifiques des pathologies cardiovasculaires 21. Mais dans une enquête généraliste comme HSM-HSI, seule une échelle générique de qualité de vie, courte et permettant des comparaisons internationales, était pertinente ; c’est le SF-12 qui a été utilisé, dont les scores agrégés sont très corrélés à ceux du SF-36 pour les pathologies cardiaques, tant en termes de moyennes que de valeur pronostique ou de capacité de discrimination 3,22.
L’étude montre une altération du score agrégé de santé physique pour les personnes présentant une atteinte cardiaque, avec un gradient de gravité croissante entre populations sans IC ni CPI, avec CPI et avec IC et des écarts plus marqués avant 75 ans. Ce dernier constat pourrait être lié à une plus grande tolérance à la maladie des plus âgés, plus souvent enclins à accepter les restrictions d’activité, considérant ces difficultés comme des conséquences du vieillissement (ou des éventuelles comorbidités), alors que les plus jeunes accepteraient plus difficilement une limitation brutale de leurs capacités physiques. L’impact sur le score agrégé de santé mentale est en revanche de moindre amplitude, alors que de nombreux travaux ont observé une association entre pathologies cardiovasculaires chroniques et dépression 23.
Il est moins habituel de présenter l’impact de cette maladie selon l’approche de la classification internationale du fonctionnement, du handicap et de la santé (CIF) de l’OMS. Cette approche a été mise en œuvre dans l’étude Euro Heart Failure Survey II, qui a montré une fréquence élevée de difficultés pour les activités usuelles, les soins personnels et la marche chez les personnes avec IC 24. De fait, les gradients entre les trois populations comparées soulignent différents aspects de la santé fonctionnelle, plus souvent impactés pour les personnes atteintes de CPI ou d’IC, des limitations fonctionnelles aux restrictions d’activités (ADL - particulièrement les activités de toilette - et IADL) et de participation sociale (emploi, loisirs, vie sociale). Aux âges d’activité professionnelle, le taux d’actifs occupés est particulièrement faible pour les IC et intermédiaire pour les coronariens ; pour ces derniers, ce taux a peu évolué au cours du temps malgré les progrès thérapeutiques accomplis 25. L’ensemble de ces observations pointent des besoins d’aide susceptibles de varier selon l’état de santé fonctionnelle et l’environnement.
Limites
HSM-HSI est une enquête généraliste sur le handicap centrée sur la perception par la population de ses maladies et conditions de vie. C’est une enquête très riche qui décrit l’ensemble des situations de handicaps et ce, sur de très nombreux aspects. Mais, comme souligné plus haut, la nature déclarative du recueil d’information constitue également sa principale limite pour l’estimation des prévalences des CPI et de l’IC, d’autant qu’il y a eu réponse par un proche pour 16,1% des adultes enquêtés. Il est probable qu’une seule pathologie ait été déclarée lorsque les deux sont présentes, particulièrement aux grands âges, ce dont témoigne l’écart assez faible entre les âges médians des populations déclarant une CPI avec ou sans IC associée (respectivement 71,0 et 74,1 ans). Une seconde limitation vient de l’impossibilité d’imputer les limitations fonctionnelles et restrictions d’activité aux pathologies, de fait souvent multiples aux grands âges ; l’enquête ne permet que leur description, ainsi que des comparaisons entre populations atteintes ou indemnes des pathologies étudiées. Enfin, on ne peut exclure un biais de participation. À cet égard, il faut toutefois noter que les taux de participation sont relativement élevés (77% dans HSM et 91% dans HSI) et que cette enquête a été réalisée à la suite d’une enquête filtre qui a permis de redresser sur la non-réponse. Cette étude donne un premier éclairage sur le retentissement de ces pathologies dans la population française qui devrait être approfondie et confirmé par des études spécialisées avec expertise cardiologique.
Conclusion
Les enquêtes HSM-HSI ont permis d’estimer la prévalence déclarée de l’insuffisance cardiaque dans la population adulte française à 2,3% et celle des cardiopathies ischémiques à 3,7%. L’état de santé était perçu comme mauvais par 35,7% des personnes avec CPI et 52,9% de celles avec IC. Dans ces deux groupes, il y a une réduction du score agrégé physique du SF-12. La proportion d’adultes se déclarant fortement limités dans les activités habituelles s’élevait à 35,2% pour les premiers et à 50% pour les seconds. La standardisation sur l’âge montrait une plus grande fréquence de difficultés pour les activités de la vie quotidienne pour les adultes avec CPI et surtout ceux avec IC, comparativement à la population générale. Parallèlement, les adultes atteints déclaraient moins d’activités de loisirs, de repas en famille ou entre amis et de séjours de vacances ; dans les classes d’âge concernées, la proportion d’actifs occupés était diminuée. Ces résultats témoignent du retentissement important de ces pathologies sur la vie quotidienne. L’ampleur de ce fardeau plaide pour la poursuite de la recherche d’optimisation de la prévention, la prise en charge, l’éducation thérapeutique et la réadaptation de ces pathologies.




