Attentats de 2015 et de 2016 en France : quel impact sur les hospitalisations pour maladies cardiovasculaires ?
// Terrorist attacks in France in 2015 and 2016: what consequences on hospital admissions for cardiovascular diseases?
Résumé
Introduction –
En 2015 et 2016 la France a subi trois vagues d’attaques terroristes d’une ampleur sans précédent sur son territoire. Leur nature et leur violence, ainsi que le relais médiatique continu qui a suivi, ont conduit à une augmentation du niveau d’anxiété et de stress dans la population, y compris dans celle non directement exposée aux attentats. Or, le stress est un facteur favorisant la survenue de certaines maladies cardiovasculaires. L’objectif était d’étudier, au niveau national et régional, l’impact à court terme des attentats de 2015 et de 2016 sur les hospitalisations pour maladies cardiovasculaires.
Méthodes –
Les données d’hospitalisation ont été extraites du PMSI-MCO de 2009 à 2016. Les hospitalisations complètes avec un diagnostic principal de syndrome coronaire aigu (SCA), d’accident vasculaire cérébral (AVC) ou d’insuffisance cardiaque (IC) ont été sélectionnées. Le nombre quotidien d’hospitalisations par cause et par lieu d’hospitalisation (Île-de-France/hors Île-de-France et Alpes-Maritimes/hors Alpes-Maritimes) a été analysé à l’aide de modèles de Poisson additifs généralisés, ajustés sur les variations à court terme, les variations saisonnières et les tendances à long terme. L’augmentation des hospitalisations a été modélisée à l’aide de splines cycliques des jours encadrant la survenue des attentats.
Résultats –
Dans les 15 jours qui ont suivi les attaques, le nombre brut d’hospitalisations pour AVC et IC a été supérieur au nombre moyen d’hospitalisations lors des mêmes périodes pour les autres années de l’étude. Cette tendance n’était pas observée pour les hospitalisations pour SCA. Ces différences disparaissaient après ajustement sur les tendances à court, moyen et long termes. Les augmentations du risque d’hospitalisation dans les 15 jours suivant les attaques étaient inférieures à 6% et non significatives, quels que soient la pathologie, l’épisode d’attentat et la zone géographique étudiée.
Conclusion –
Notre étude n’a pas mis en évidence d’augmentation à court terme des hospitalisations pour maladies cardiovasculaires suite aux attaques terroristes de 2015 et de 2016. Néanmoins, les effets à plus long terme sur l’incidence et la mortalité devront être évalués.
Abstract
Aims –
France experienced three waves of unprecedented terrorist attacks in 2015 and 2016. Their nature and violence, as well as the ensuing media coverage, led to an increase in the level of anxiety and stress in the population, including in people not directly exposed to the attacks. Given that acute emotional stress is a well-known trigger for cardiovascular disease, we investigated whether these attacks had any short-term impact nationally and regionally on hospitalizations for acute cardiovascular disease in France.
Methods –
Annual hospital discharge data from 2009 to 2016 were extracted from the French Hospital Discharge Database (PMSI-MCO). All hospitalizations with a primary diagnosis of acute coronary syndrome, heart failure or stroke were selected. The daily number of hospitalizations by cause and location (in and outside Ile-de-France, and in and outside Alpes-Maritime regions) was analyzed using generalized additive Poisson models, adjusted on short-term variations, seasonal variations and long-term trends. The increase in hospitalizations following the attacks was modeled using cyclical splines of the days around the occurrence of the attacks.
Results –
The daily mean number of hospitalizations for heart failure and stroke was higher in the 15 days following each attack compared with the same days of the year for the other years of the study. This trend was not seen for ACS. After adjustment for usual short-term, seasonal and long-term variations no significant variation in the risk of hospitalization in the days following the attacks was found. Increases in the risk of hospitalization within 15 days after the attacks were less than 6% and not significant whatever the pathology, the episode of attack and the geographical area studied.
Conclusion –
The 2015 and 2016 terrorist attacks do not seem to have had any measurable short-term impact on hospitalizations for cardiovascular disease. However, longer-term effects on the incidence and mortality need to be evaluated.
Introduction
Récemment, la France a subi plusieurs attaques terroristes sur son territoire, d’une ampleur sans précédent. Les attentats de Charlie Hebdo, de Montrouge et du magasin Hyper Casher du 7 au 9 janvier 2015, les multiples attaques du 13 novembre 2015 à Paris et l’attentat du 14 juillet 2016 à Nice ont causé 233 morts et plusieurs centaines de blessés. L’ampleur et la violence des attaques, ainsi que le relais médiatique continu qui s’en est suivi, ont conduit à une augmentation du niveau d’anxiété et de stress dans la population, y compris chez les personnes non directement impactées par les attentats. Ainsi, dans les jours suivant les épisodes de 2015, une augmentation importante des passages aux urgences et des appels à SOS Médecins pour stress et anxiété a été observée non seulement en Île-de-France, mais aussi dans tout le reste de la France 1 (voir aussi encadré en fin d’article sur les études I.M.P.A.C.T.S et ESPA).
Un stress émotionnel aigu est un déclencheur reconnu de pathologies cardiovasculaires 2,3. Physiologiquement, le lien entre stress émotionnel intense et développement de pathologies cardiovasculaires est tangible. En effet, la décharge hormonale de catécholamines induite par un stress brutal peut se traduire par une tachycardie, une élévation de la pression artérielle, une ischémie par élévation brutale de la consommation d’oxygène et parfois une arythmie auriculaire ou ventriculaire. Ces effets peuvent se traduire, dans certains cas, par des événements cliniques (angor, infarctus du myocarde, accident vasculaire cérébral) 4. Une augmentation de l’incidence et de la mortalité par maladies cardiovasculaires a ainsi été rapportée dans diverses situations ayant généré un stress émotionnel aigu (catastrophes naturelles, événements sportifs majeurs, guerres ou attentats terroristes) 4.
Le stress subi par la population française à la suite des attentats terroristes de 2015 et de 2016 a pu s’accompagner d’une augmentation d’évènements cardiovasculaires et donner lieu à une augmentation des hospitalisations associées. C’est notamment ce qui a été rapporté dans une clinique de Toulouse, où une augmentation importante du nombre de cas d’infarctus, d’insuffisances cardiaques (IC) et d’accidents vasculaires cérébraux (AVC) a été observée après les attentats de janvier 2015 5.
Dans ce contexte, l’objectif de notre étude était d’investiguer, a un niveau local et national, l’impact à court terme du stress généré par les attentats de 2015 et de 2016 sur les hospitalisations pour maladies cardiovasculaires en tirant parti de l’exhaustivité des données d’hospitalisation du Programme de médicalisation des systèmes d’information (PMSI) sur le territoire.
Méthodes
Source de données
Les données d’hospitalisation ont été extraites des bases nationales du PMSI en médecine, chirurgie et obstétrique (PMSI MCO) pour les années 2009 à 2016. Nous avons sélectionné sur la période les résumés de sortie anonymes (RSA) de chaque patient domicilié en France métropolitaine qui comportaient un diagnostic de syndrome coronaire aigu (SCA), d’IC ou d’AVC. Les trois pathologies ont été définies à partir des codes de la classification internationale des maladies, 10e révision (CIM-10) selon les algorithmes suivants :
–SCA : I20.0 ou I21-I24 en diagnostic principal ;
–IC : I50, I11.0, I13.0 ou I13.2 en diagnostic principal ou I13.9, J81, K76.1 en diagnostic principal si I50, I11.0, I13.0 ou I13.2 était codé en diagnostic associé ou relié ;
–AVC : I60 à I64 en diagnostic principal ou G46 en diagnostic principal si I60-I64 était codé en diagnostic associé ou relié.
Les données individuelles ont été agrégées pour chaque jour de l’étude en un nombre quotidien d’admissions pour SCA, IC et AVC, pour deux zones géographiques distinctes, la région Île-de-France versus le reste de la France métropolitaine pour les attentats de 2015 et les Alpes-Maritimes versus le reste de la France métropolitaine pour l’attentat de 2016.
Analyses statistiques
Analyse descriptive
Le nombre total d’hospitalisations, l’âge moyen et le sexe-ratio (homme/femme) des patients hospitalisés a été calculé par cause d’hospitalisation et zone géographique sur la période 2009-2016. Ces statistiques ont également été produites pour les 15 jours suivant les attentats (du 7 au 20 janvier 2015, du 13 au 26 novembre 2015 et du 14 au 27 juillet 2016) et pour ces mêmes périodes pour les autres années disponibles.
Pour chaque année de 2009 à 2016, la différence relative entre le nombre quotidien d’hospitalisations pendant les mois des attentats (janvier, novembre et juillet) et le nombre moyen d’hospitalisations journalières de l’année a également été calculée par pathologie et zones géographiques et présentée sous formes de graphiques. Sur ces représentations, les séries ont été décalées dans le temps afin que les mêmes jours de la semaine correspondent à la même abscisse, quelle que soit l’année, pour tenir compte des variations importantes du nombre quotidien d’hospitalisations cardiovasculaires selon le jour de la semaine, les week-ends en particulier.
Modélisation
Le nombre quotidien d’hospitalisations a été analysé en ayant recours à des modèles de séries temporelles de données écologiques usuellement utilisés pour l’étude des effets aigus de la pollution atmosphérique 6. Ces modèles présentent l'avantage de pouvoir décomposer les variations journalières des séries en variations « habituelles » à court, moyen et long termes (effet jour de la semaine, jour férié, vacances, effet saisonniers…) 7. Une fois les séries ajustées sur ces variations « habituelles », il est possible de regarder si des variations additionnelles « inhabituelles » sont observées les jours suivant les attentats, et d’en mesurer l’ampleur 8.
Plus précisément, dans chaque zone géographique et pour chaque évènement cardiovasculaire, H(t) – nombre d’hospitalisations un jour t – est supposé suivre une loi de Poisson, possiblement sur-dispersée, dont la moyenne μ(t) est modélisée, dans un modèle additif généralisé (gam), à l’aide de deux fonctions : S(t) et Att(t). La première, S(t), mesure les variations « habituelles » des hospitalisations (variations à court terme : jour de la semaine, jour férié, vacances scolaires ; variations saisonnières et tendance à long terme). La deuxième, Att(t), mesure l’effet post-attentat par une spline couvrant les trois jours avant l’attentat et les 14 jours le suivant. Cette spline était contrainte à avoir un minimum de trois degrés de liberté.
L’analyse a été menée en distinguant les zones géographiques autour desquelles les attentats ont été commis du reste de la France : en Île-de-France versus le reste du territoire métropolitain pour les attentats de 2015, dans les Alpes-Maritimes versus le reste du territoire métropolitain pour les attentats de 2016.
La validité du modèle a été étudiée par un examen visuel des résidus et de leur autocorrélation. En cas d’autocorrélation substantielle, une structure autorégressive additionnelle était prise en compte dans le modèle par l’introduction d’effets aléatoires autocorrélés (modèles gamm 7).
Les variations d’hospitalisations dans les 15 jours suivant les attentats étaient estimées par la différence relative entre le nombre total d’hospitalisations attendu avec le modèle et le nombre total d’hospitalisations attendu avec le modèle si les effets des attentats Att(t) valaient 0.
Les analyses ont été réalisées avec le logiciel R 9, et les modèles gam et gamm estimés avec le paquet mgcv 7.
Résultats
Sur la période 2009-2016, plus de 3 843 000 hospitalisations pour SCA, IC et AVC ont été dénombrées en France, dont environ 15% en Île-de-France et 2% dans les Alpes-Maritimes. Le nombre quotidien moyen d’hospitalisations était respectivement de 396, 599 et 335 pour les SCA, IC et AVC. Les hospitalisations pour SCA concernaient deux fois plus d’hommes que de femmes, alors que le ratio était proche de 1 pour les autres causes (données non montrées).
La différence relative entre le nombre quotidien et le nombre annuel d’hospitalisations cardiovasculaires le mois des attentats (janvier, novembre et juillet) montrait des variations importantes en fonction des jours de la semaine pour les trois pathologies et les trois zones géographiques (figure 1). Cependant, le profil des hospitalisations dans les jours suivant les attentats en 2015 et 2016 ne différait pas de manière visible avec le profil des autres années. Un effet saisonnier marqué était également observé avec un nombre quotidien d’hospitalisation pour les trois pathologies cardiovasculaires plus élevé en hiver, quelle que soit l’année (données non montrées). Enfin, une tendance à la hausse des hospitalisations quotidiennes entre 2009 et 2016 était observée pour les IC et les AVC.
 Agrandir l'image
Agrandir l'imageAprès modélisation, aucune variation significative du risque d’hospitalisation n’était observée dans les 15 jours suivant les attentats de janvier 2015 pour les trois pathologies, ni dans les zones géographiques où s’étaient produits les attentats, ni en dehors. Des résultats semblables étaient observés après les attentats de novembre 2015 et de juillet 2016 (figure 2). La variation de risque d’hospitalisations la plus importante était observée pour l’IC en Île-de-France dans les 15 jours suivant les attentats de Charlie Hebdo (5,9% [-0,6;13,1]) mais n’était pas significative (tableau).
 Agrandir l'image
Agrandir l'image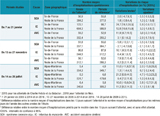 Agrandir l'image
Agrandir l'imageDiscussion
Notre étude n’a pas mis en évidence d’augmentation significative du nombre d’hospitalisations quotidiennes pour syndrome coronaire aigu, infarctus du myocarde et accident vasculaire cérébral dans les 15 jours ayant suivi les attentats de janvier et novembre 2015 et celui de juillet 2016, quelle que soit la zone géographique considérée.
Ces résultats vont à l’encontre de ceux observés à un niveau local dans une clinique toulousaine, qui montraient une augmentation de 75% des hospitalisations pour maladies cardiovasculaires et de 180% spécifiquement pour les infarctus du myocarde avec sus-décalage du segment ST 5. Néanmoins, compte tenu du faible nombre de patients hospitalisés dans cette étude (moins de 10 cas/jour en moyenne) et de l’approche essentiellement descriptive adoptée, ce résultat pourrait souffrir d’un manque de robustesse et un lien de causalité entre cette observation et les attaques semble discutable. Après les attentats du 11 septembre 2001 aux États-Unis, plusieurs études ont rapporté une augmentation des troubles du rythme cardiaque 10,11. Cependant, les résultats concernant les hospitalisations pour maladies cardiovasculaires sont plus contrastés. Chi et coll. n’ont pas mis en évidence d’augmentation des hospitalisations pour maladies coronaires à New-York dans les jours ayant suivi ces attentats 12. Néanmoins, une autre étude américaine a rapporté une hausse des hospitalisations pour infarctus du myocarde, dans le Massachusetts, les 11 et 12 septembre 2001 13. Des effets à long terme ont également été décrits chez des patients ayant présenté un stress post-traumatique ou ayant été exposés au nuage de poussière lié à l’effondrement des tours du World Trade Center 14,15.
La principale hypothèse pour expliquer nos résultats serait que le stress émotionnel généré par les attentats et leur suivi médiatique chez les personnes non directement touchées ne serait pas suffisant pour déclencher un événement cardiovasculaire aigu. Cette hypothèse avait également été avancée après les attentats du 11 septembre 12. Cependant, on ne peut exclure, par cette analyse, que le stress émotionnel généré par les attentats ait pu conduire à une augmentation des morts subites d’origine cardiaque. En effet, certaines études ont montré qu’un stress émotionnel aigu pouvait provoquer ou précipiter ce type d’événement 16,17. Ainsi, une hausse de la mortalité pré-hospitalière pourrait expliquer l’absence d’impact observable sur les hospitalisations cardiovasculaires. Les résultats sur la mortalité restent néanmoins contrastés, aucune augmentation n’ayant été observée après les attentats du 11 septembre à New-York 18. Enfin, une désorganisation du système de soins, avec un engorgement des services du Samu ou de certains hôpitaux parisiens ou niçois, pourrait avoir conduit à l’hospitalisation de certains cas en dehors de la zone ciblée par notre étude.
Forces et limites
La principale force de notre étude est le nombre important d’observations, du fait de l’utilisation de la base du PMSI-MCO qui enregistre de manière exhaustive les hospitalisations sur le territoire français. Ainsi, dans notre étude, la puissance estimée était de 80% pour détecter une augmentation du risque d’hospitalisation de 20% dans la semaine suivant les attentats en Île-de-France. Malgré cette exhaustivité, les zones géographiques délimitées autour du lieu des attentats devaient être assez larges pour avoir un minimum de puissance statistique. Il n’a ainsi pas été possible d’étudier l’impact des attentats à un niveau plus fin, sur les populations directement en prise avec les attentats, pour lesquelles le niveau de stress a pu être plus important.
Le modèle statistique utilisé permettait de prendre en compte les fluctuations « habituelles » du nombre quotidien d’hospitalisations pour détecter d’éventuels effets spécifiquement liés aux attentats. De plus, une grande attention a été portée à la validité du modèle statistique, avec notamment une analyse des résidus et une prise en compte de l’autocorrélation. Néanmoins, certains effets de confusion potentiels comme la pollution atmosphérique ou la température n’ont pas été pris en compte dans le modèle 19,20. Ces effets devraient malgré tout rester limités, les conditions climatiques et de pollution atmosphérique n’ayant pas été remarquables lors des attentats de 2015 et de 2016.
Conclusion
Les attaques terroristes de 2015 et 2016 ne semblent pas avoir eu d’impact notable à court terme sur les hospitalisations pour maladies cardiovasculaires aussi bien dans les régions directement impactées (Île-de-France ou Alpes-Maritimes) que dans le reste de la France. Les effets à court terme sur la mortalité cardiovasculaire devront être évalués avec une méthodologie similaire.
Références
Citer cet article
Suite aux attentats qui ont frappé la France en 2015, Santé publique France a mis en place, en partenariat avec l’Université Paris 13, deux enquêtes épidémiologiques pour mesurer les conséquences des événements auprès des personnes impliquées (prévalence des troubles psycho-traumatiques et facteurs associés) et analyser leurs parcours de soins et d’accompagnement :
–l’étude I.M.P.A.C.T.S (Investigation des manifestations traumatiques post-attentats et de la prise en charge thérapeutique et de soutien), avec l’Agence régionale de santé Île-de-France,
–et ESPA 13 novembre 2015 (Enquête de santé publique post-attentats) suite aux attentats survenus à Paris et à Saint-Denis.
Ces enquêtes concernent l’ensemble des personnes impliquées, qu’il s’agisse de blessés, de personnes directement menacées et de leurs proches, de personnes endeuillées et de témoins directs, ou d’intervenants (pompiers, policiers, professionnels de santé, etc.). Elles montrent l’importance d’une prise en charge médico-psychologique précoce pour prévenir les effets à court et moyen termes sur la santé mentale, la nécessité d’un repérage et d’une proposition d’accompagnement médico-psychologique de toutes les victimes, ainsi que d’une sensibilisation des professionnels de santé.
Par ailleurs, une dernière enquête est en cours pour évaluer l’impact psychosocial et sanitaire des attentats en population générale.
Des informations sur ces enquêtes et leurs premiers résultats sont disponibles dans le dossier thématique « Actes terroristes » sur le site de Santé publique France, à l’adresse : http://invs.santepubliquefrance.fr/Dossiers-thematiques/Populations-et-sante/Actes-terroristes




