La démarche d’évaluation d’impact sur la santé : un outil de réduction des inégalités ?
// Health impact assessment: a tool to reduce health inequalities?
Résumé
Le secteur de la santé a pour mission de promouvoir la santé de la population et, cependant, la majorité des déterminants de santé dépendent d’autres secteurs de la vie publique comme les transports, l’urbanisme, le travail… L’évaluation d’impact sur la santé (EIS) est un outil d’aide à la décision qui permet l’engagement d’autres secteurs pour la prise en compte de la santé et de l’équité. L’EIS vise à anticiper les effets positifs et négatifs d’un projet sur la santé de la population et des groupes qui la composent à l’aide d’informations scientifiques et contextuelles. Elle a pour but d’informer les décideurs sur la teneur des impacts potentiels et de proposer des recommandations pour les atténuer. L’EIS répond aux valeurs de démocratie, d’équité et de développement durable, qui orientent sa pratique et fondent son approche sur la réduction des inégalités sociales de santé (ISS).
Les modalités de prise en compte des ISS sont illustrées dans cet article à partir d’une EIS menée en Île-de-France sur les transports. Sa méthodologie s’appuie sur des guides pratiques de l’EIS. La prise en compte des inégalités repose sur l’identification d’impacts différentiels dans différents groupes de la population et sur l’organisation d’une participation des habitants éloignés de la parole publique et fragilisés relativement à l’utilisation des transports. Les recommandations à l’intention des décideurs ont été pour partie co-construites avec les habitants et un processus d’empowerment a été initié. L’efficacité de l’EIS sur la réduction des inégalités dépend de la modification des projets par les décideurs tenant compte des recommandations.
Abstract
The role of the health sector is to promote the health of the population; however most health determinants are impacted by other sectors such as transportation, urbanism, employment, etc. Health impact assessment (HIA) is a decision making tool allowing others sectors to engage in paying attention to health and health equity. HIA aims to anticipate positive and negative effects of a project on the health of a population and the distribution of those effects within the population, based on scientific and contextual information. The objectives of a HIA is to inform decision makers about the potential impacts and to propose recommendations to mitigate them. The values of a HIA are democracy, equity, sustainable development which are the base for its approach of reducing social health inequalities. The ways to take into account health inequalities are illustrated in the present article from a HIA on transportation carried out in greater Paris. The methodology was based on the use of practical guidelines on HIA. Identification of differential impacts on different sub-groups of the population and community participation are the main approaches to take into account inequalities. Community participation included people most isolated from participating in social life and most vulnerable in terms of transportation. Recommendations, intended for policy makers, were partly developed with the community and an empowerment process was initiated. The effectiveness of this HIA on reducing health inequalities will depend on whether the recommendations to modify the transportation project are being taken into account by policy makers.
Introduction
Parmi les stratégies de réduction des inégalités sociales de santé (ISS), l’intervention sur les déterminants structurels et intermédiaires et sur les politiques publiques concernées apparaît décisive 1. Intervenants en promotion de la santé et décideurs sont donc en recherche d’outils spécifiques, validés et dépassant les déclarations de principe.
L’évaluation d’impact sur la santé (EIS) est une démarche souvent décrite comme outil de réduction des inégalités. Elle permet d’identifier, à l’aide d’informations scientifiques et contextuelles, les éléments d’une politique ou d’un projet qui pourraient avoir des effets sur la santé de la population. Son but est d’informer les décideurs sur la teneur des impacts potentiels sur la santé des personnes affectées par leurs projets, et de leur recommander des solutions pour en maximiser les effets positifs et en atténuer les effets négatifs, avant leur mise en œuvre 2. L’EIS permet ainsi l’engagement d’autres secteurs que celui de la santé pour définir des politiques publiques qui promeuvent et protègent un bon état de santé de la population. Cet engagement des autres secteurs et des parties prenantes dans la gouvernance de l’EIS différencie la démarche d’autres actions de promotion de la santé, notamment le plaidoyer. L’EIS permet une plus grande efficacité dans la modification de la distribution des déterminants des inégalités de santé 3.
L’Île-de-France est caractérisée par des inégalités de santé majeures, en lien notamment avec des déterminants socio-urbains tels que l’habitat, la ségrégation urbaine, l’enclavement de certains territoires. C’est pourquoi la stratégie de réduction des ISS doit interroger l’ensemble des acteurs de ces domaines. Dans ce cadre, l’Agence régionale de santé d’Île-de-France (ARS-IDF) souhaite développer les EIS, parmi d’autres outils permettant d’intégrer la santé dans toutes les politiques, tels les Contrats locaux de santé.
L’objectif de cet article est de montrer comment les ISS sont prises en compte dans la démarche EIS. Pour ce faire, sont présentés plus précisément les fondements théoriques de l’EIS, puis cette démarche sera illustrée par un exemple concret d’une EIS menée en Île-de-France sur les transports.
Comment sont prises en compte les ISS dans les démarches d’EIS
Fondements théoriques
Si l’origine de la démarche d’EIS est reliée à l’évaluation d’impact environnemental, dont elle étend le champ de la santé étudié, son approche a, toutefois, davantage à voir avec les sciences politiques et la littérature sur la santé dans toutes les politiques qu’avec l’évaluation des risques pour la santé 4. On peut aussi dire que l’EIS a émergé de trois champs historiques de la santé publique : la santé environnementale, une vision sociale de la santé et l’équité en santé 5. Le consensus de Gothenburg (Organisation mondiale de la santé, OMS) définit l’EIS et introduit d’emblée une notion d’inégalités par la référence aux impacts différentiels : « l’EIS est un ensemble de procédures, méthodes et outils qui visent à identifier les impacts positifs ou négatifs d’une politique ou d’un programme sur la santé de la population et leur distribution dans les différents groupes qui la composent » 6. Si la réduction des inégalités de santé n’est pas mentionnée en tant que telle, la mise en évidence des écarts entre groupes ouvre la possibilité de les réduire. Par ailleurs, l’EIS répond à un certain nombre de valeurs : démocratie (droit des citoyens à participer à l’élaboration de projets qui les concernent er donc participation à l’EIS), équité (étude des effets sur l’ensemble de la population mais aussi sur des groupes spécifiques), développement durable (effets à court et à long termes) et rigueur, neutralité et transparence dans la collecte des informations, avec un accès égal à l’information pour tous les acteurs 2,6. Ce sont ces valeurs qui fondent l’approche réduction des inégalités de santé de l’EIS, en s’appuyant sur un modèle holistique de la santé qui inclut l’ensemble des déterminants socio-environnementaux.
Fondées sur ces principes et valeurs, de nombreuses publications scientifiques ont, depuis son émergence à la fin des années 1990, présenté l’EIS comme un outil de réduction des inégalités sociales de santé 3,7,8,9.
Parmi les nombreux guides pratiques de l’EIS publiés, ceux qui abordent la question des inégalités de santé le font par une approche sur l’équité. Les buts d’une politique d’équité en santé ne sont pas d’éliminer tous les écarts de santé de façon à ce que chacun ait le même niveau de santé, mais plutôt de réduire ou éliminer ceux qui résultent de facteurs considérés comme évitables et injustes 10. Prendre en compte l’équité dans l’EIS revient à identifier des impacts différentiels sur certains groupes de la population, c’est-à-dire les bénéfices ou désavantages qui seraient minorés ou majorés dans certains groupes. C’est évaluer en quoi ces différences seraient significatives en termes de santé et juger du caractère inéquitable, soit évitable et injuste, de ces impacts potentiels. Enfin, il s’agit d’examiner comment le projet pourrait être modifié pour éliminer ou réduire les impacts potentiels 11.
L’autre valeur de l’EIS mobilisée pour réduire les inégalités concerne la participation citoyenne. Celle-ci est orientée vers des groupes marginalisés pour prendre en compte l’avis des personnes qui n’ont en général pas l’opportunité de s’exprimer 12.
Les valeurs de l’EIS et sa pratique sont en adéquation avec le modèle d’intervention de l’OMS qui propose, pour lutter contre les ISS, trois stratégies prioritaires : des politiques pour agir sur les déterminants structurels et intermédiaires, une action intersectorielle et la participation citoyenne et l’empowerment 1.
Évolution des méthodologies pour prendre en compte l’équité
Dès les années 2000 et à plusieurs occasions, les praticiens de l’EIS se sont posés la question d’un outil spécifique pour renforcer la prise en compte de l’équité dans l’EIS 5,13,14,15. Un séminaire organisé en 2000 par l’Observatoire de santé publique de Liverpool concluait que toutes les évaluations d’impact sur la santé devaient s’intéresser aux inégalités sans pour autant nécessiter un outil spécifique 7. Cependant, un programme de recherche a été mené en Australie en 2004 pour définir avec des experts internationaux un outil pour prendre en compte l’équité de façon structurée dans le cadre de l’EIS 14.
En effet, si l’équité est au cœur de l’EIS, certains auteurs relèvent une discordance entre la théorie et la pratique 10,12. Une méta-synthèse de littérature scientifique et grise (recherches, commentaires, guides méthodologiques), examinant la prise en compte de l’équité dans les évaluations d’impact tous types, ne retrouve que peu de références (N=42/579 dont 71% d’EIS) 10. Des mécanismes explicites et implicites d’intégration de l’équité dans les EIS sont mis en évidence 10,12. Les mécanismes explicites reposent d’une part sur l’application des principes et valeurs de l’EIS qui ont été largement décrits, d’autre part sur l’utilisation de guides pratiques de l’EIS formalisant les différentes étapes. Les mécanismes implicites de prise en compte de l’équité sont l’utilisation d’une définition large de la santé qui comprend l’ensemble des déterminants socio-environnementaux et la participation citoyenne 10,12.
Un exemple de prise en compte des ISS dans une EIS
À l’initiative de l’ARS-IDF, et en collaboration avec la communauté d’agglomération de Plaine Commune (Seine-Saint-Denis) et de l’Institut national de prévention et d’éducation pour la santé (Inpes) (1), une première EIS a été menée en 2013 en Île-de-France sur trois projets de transports, dans un territoire prioritaire quant à la réduction des inégalités de santé. L’étude a été coordonnée scientifiquement par l’ARS et l’Observatoire régional de santé (ORS) d’Île-de-France, et accompagnée méthodologiquement par le groupe IMPACT de l’Université de Liverpool 16.
Dans cette étude, la prise en compte des inégalités s’appuie sur l’utilisation de guides pratiques de l’EIS et sur le modèle d’action de l’OMS pour agir sur les déterminants sociaux de la santé 1. Deux guides ont été utilisés : le Merseyside guidelines d’IMPACT 12 et le guide australien de l’Université de Nouvelle-Galles du Sud 11. Les modalités citées pour cette prise en compte sont, d’une part, l’identification d’impacts différentiels sur certains groupes de la population 11 et, d’autre part, la participation citoyenne, en particulier des personnes les plus éloignées d’une parole publique et les plus fragilisées ou marginalisées par rapport au projet étudié 11,12.
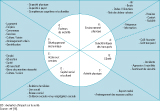
La démarche EIS comprend cinq étapes qui se déroulent de façon itérative (figure 1). Nous présentons les modalités de prise en compte de l’équité dans chacune des étapes.
Dans la phase de sélection, six critères ont été définis par le comité de pilotage de l’EIS (rassemblant les parties prenantes des projets : voir encadré en fin d’article) pour choisir trois projets parmi une quarantaine. Figuraient : l’ajustabilité des transports desservant des populations défavorisées, la desserte banlieue-banlieue, l’existence de points noirs environnementaux, la connectivité/intermodalité, une phase de travaux longue et contraignante. Ainsi, deux des trois projets de transport étudiés permettaient un désenclavement de quartiers d’habitat social et de populations défavorisées dans le nord du territoire.
La phase de cadrage, conçue par l’équipe d’évaluation, définit le périmètre de l’étude en termes géographique et de population ainsi que les éléments méthodologiques, dont le modèle de la santé utilisé. C’est au cours de cette phase qu’est réalisée la description du profil de la population concernée, permettant de mettre en évidence les différents facteurs d’inégalités sociales, sanitaires et environnementales. Des groupes vulnérables ont ainsi été identifiés: des jeunes de 15 à 24 ans en difficultés scolaires ou d’accès à l’emploi, des demandeurs d’emploi, des publics issus de l’immigration, des personnes âgées, des personnes en situation de handicap, des ménages pauvres et des femmes seules avec enfants.
Les modalités de la participation citoyenne sont aussi définies à cette phase. Cette participation a été organisée sous forme de focus groupes, afin de recueillir l’avis des personnes les plus éloignées de la parole publique et particulièrement fragilisées par rapport à l’accès aux transports. Ces focus groupes étaient composés de personnes issues des groupes vulnérables définis en amont dans le profil de population. Ils ont permis d’affiner ce profil et d’identifier d’autres groupes vulnérables quant à l’usage des transports : les femmes issues de l’immigration présentant des difficultés linguistiques et de cognition dans l’espace, les personnes pénalisées par la fracture numérique (inégalités d’accès et d’usage des technologies de l’information et de la communication), les travailleurs en horaires décalés.
C’est au cours de l’étape d’analyse qu’a été affiné le modèle des déterminants sociaux et environnementaux de la santé, afin de mettre en exergue les principaux déterminants pouvant être concernés par le projet. Il a été construit progressivement au cours de l’EIS en s’appuyant conjointement sur l’analyse des projets, la littérature sur les transports et la santé, le profil de la population concernée et la prise en compte de la parole des habitants. Le modèle socio-environnemental de la santé résultant reposait sur huit grandes catégories de déterminants répartis en sous-déterminants (figure 2). Des déterminants comme la capacité à payer le transport, l’accès aux services de santé ou à l’éducation, les agressions et incivilités, le développement économique de commerces de proximité, très présents dans le discours des habitants, ont permis de finaliser et de valider le pré-modèle construit grâce à cette expertise citoyenne. Ce modèle faisait ainsi ressortir les axes principaux sur lesquels le projet pouvait avoir des impacts potentiels négatifs ou positifs.
L’évaluation des impacts des projets sur la santé repose sur une « triangulation » des données, méthode qui combine plusieurs sources de données pour mieux appréhender un phénomène 11. Elle a été réalisée à partir de la littérature scientifique, des données du contexte local et du profil de la population et de l’avis d’experts et des participants aux focus groupes. On distinguait, lorsque cela était nécessaire, les impacts sur l’ensemble de la population et ceux sur les groupes de population les plus affectés ou affectés négativement selon les déterminants (tableau). Par exemple, pour le déterminant « Information » (des usagers), les groupes de personnes pénalisées par la fracture numérique et les femmes issues de l’immigration étaient affectés négativement, alors que le reste de la population l’était positivement (tableau).
 Agrandir l'image
Agrandir l'image
Puis des recommandations ont été élaborées, par l’équipe d’évaluation, après une priorisation des impacts sur différents critères (sévérité, probabilité, taille de la population affectée) mais aussi sur l’existence d’impacts différentiels. Les recommandations ont été ensuite co-construites, pour une partie d’entre elles, avec les habitants et discutées avec le comité de pilotage.
Par exemple, une recommandation sur la réduction des barrières financières pour l’accès aux transports est exemplaire d’une prise en compte des impacts différentiels (figure 3). Les habitants ont évoqué dans tous les focus groupes le coût trop élevé des transports, avec le coût du forfait mensuel contraignant, ou l’achat de tickets à l’unité non utilisables pour différents trajets de bus. De plus, des ménages en grande difficulté, en particulier en insécurité alimentaire, affirmaient que le coût du transport jouait sur le contenu du panier alimentaire. Ces obstacles financiers à la mobilité ont des impacts potentiels négatifs sur la santé de certains groupes, avec à court terme un risque d’aggravation de l’insécurité alimentaire, mal-être physique et psychologique, une limitation de l’accès aux soins et, sur le long terme, une dégradation de la santé physique et mentale et un accroissement du risque de mortalité 16. La recommandation qui vise à améliorer l’accès à la tarification sociale et à faciliter l’intermodalité des personnes les plus défavorisées peut contribuer à la réduction des effets négatifs sur la santé d’une entrave à la mobilité.
La dernière pièce du projet de réduction des inégalités en lien avec l’EIS, plus générale, est celle du processus d’empowerment. Ont été mis en œuvre une réunion de co-construction des recommandations, puis un accompagnement à l’appropriation des recommandations par les habitants, de façon à préparer un échange public avec les décideurs.
La prise de parole en réunion publique a permis aux habitants, individuellement et collectivement, de prendre confiance dans leur capacité d’agir et ainsi d’envisager une poursuite de la mobilisation. Concrètement, pour illustrer ce début d’empowerment, une brochure de quatre pages sur l’EIS a été rédigée avec eux, afin de continuer à promouvoir leurs positions et revendications sur ces nouveaux projets de transport.
Discussion
Cette première EIS en Île-de-France a bénéficié d’une volonté politique forte de l’ARS et de la communauté d’agglomération de Plaine Commune, ainsi que d’un soutien financier de l’Inpes ayant permis un appui méthodologique par IMPACT.
Elle a permis de partager une nouvelle vision de la santé et du rôle de ses déterminants avec les membres du comité de pilotage des parties prenantes, favorisant une collaboration intersectorielle au moment de l’étude et ultérieurement entre différents secteurs. Ainsi, de nouvelles collaborations se sont développées depuis entre l’ARS et les secteurs des transports (Société du Grand Paris, Syndicat des transports d’Île-de-France), de la rénovation urbaine (Agence nationale de la rénovation urbaine) et de l’environnement et de la maîtrise de l’énergie (Ademe).
Les modalités d’organisation de la participation citoyenne dans cette EIS ont été au-delà de la concertation avec une implication et une collaboration d’habitants peu habitués à donner leur avis. Le niveau de participation, selon l’échelle de l’Association internationale de la participation du public 17, qui comprend cinq degrés (information, consultation, implication, collaboration, empowerment), se situe dans les catégories supérieures. Il est assez élevé relativement aux EIS publiées en France à ce jour 18,19, pour lesquelles le degré de participation se situe au niveau de la consultation, et en général dans la littérature internationale (le plus fréquent est le niveau implication) 20. La participation n’a cependant concerné que certaines étapes de l’EIS et devrait à l’avenir être mise en œuvre dès la phase de sélection.
Il ne faut pas sous-estimer les difficultés de la participation citoyenne : impliquant un « partage du pouvoir », elle peut être difficile à accepter par les décideurs ou autres parties prenantes dans un comité de pilotage. Par ailleurs, sa mise en œuvre peut être compliquée sur le terrain par des phénomènes de compétition avec d’autres démarches de démocratie participative des collectivités ou autres opérations type rénovation urbaine. La participation citoyenne est coûteuse en temps et en ressources, elle nécessite des méthodes et des compétences spécifiques 11.
L’efficacité de cette EIS en matière de réduction des inégalités dépendra de la modification des projets par les décideurs, comme préconisé par les recommandations. Pour l’EIS de Plaine Commune, même si les décideurs (élus et transporteurs) ont manifesté en séance publique la volonté d’en intégrer un certain nombre, un suivi précis en 2016 permettra d’en rendre compte 16.
Conclusion
Les EIS semblent pouvoir contribuer à la réduction des ISS selon deux types d’arbitrage. D’une part, le processus décrit sur les transports de Plaine Commune illustre les modes de prise en compte des inégalités au sein même du processus d’évaluation, répondant aux questionnements de la littérature. Il s’agit là de choix méthodologiques engageant à la fois le commanditaire et l’évaluateur de l’EIS, mais qui doivent être explicités. De nombreuses EIS laissent de côté cette question comme le montre l’analyse de la littérature, bien que l’équité représente une des valeurs de l’EIS 13. On notera qu’ici la précision de l’analyse des mécanismes inégalitaires a ouvert des perspectives d’action publique au-delà même du thème de l’EIS : une meilleure compréhension de certains mécanismes constitutifs de la précarité alimentaire (interaction avec les dépenses familiales de transports), et surtout de l’extension de ce phénomène à des groupes locaux numériquement importants, devrait conduire à des programmes locaux ou régionaux dans ce domaine.
D’autre part, la contribution ou non des démarches d’EIS à une stratégie globale de réduction des ISS est aussi conditionnée, en amont de la conduite de chaque étude, par le contexte et la sélection de telle ou telle étude. On constate des mécanismes qui concourent à réduire l’impact de cette démarche : processus d’évitement de thématiques (peu d’EIS sont menées sur des politiques potentiellement inductrices d’inégalités fortes, politiques fiscales ou éducatives par exemple), localisme (les EIS se mènent à des échelles de proximité, identifiées comme plus facilement influençables mais avec peu d’effets sur des déterminants structuraux de la santé), et logiques socio-politiques (les groupes et quartiers les plus défavorisés sont moins entendus dans le débat public, donc moins à même de demander des approches qualitatives de ce type). Si cette dernière difficulté ne concerne pas l’expérience rapportée (l’ensemble du territoire de Plaine Commune est défavorisé ou très défavorisé), il importe d’y prêter attention de façon générale, à l’heure où la démarche EIS semble revendiquée dans de nombreux processus d’aménagement urbain.
Le comité de pilotage de l’EIS
|
Le Comité de pilotage regroupe toutes les parties en lien avec les projets sélectionnés. Il comprend : • les commanditaires : Plaine Commune et ARS ; • les parties prenantes, dont les promoteurs des projets transport – la Société du Grand Paris (SGP), la SNCF, la RATP, le Syndicat des transports d’Île-de-France (STIF),mais aussi les institutions intéressées au développement de ces projets – la délégation territoriale de l’ARS en Seine-Saint-Denis (93), le Conseil de développement de Plaine Commune (représentants de la société civile), le club des directeurs des ressources humaines de Plaine Commune Promotion, l’association des usagers des transports de Plaine Commune (AUT), l’association de défense de l’environnement « Environnement 93 » ; • des observateurs : l’Institut national de prévention et d’éducation pour la santé (Inpes), un expert d’IMPACT (International Health Impact Assessment Consortium) de l’université de Liverpool. |
L’équipe d’évaluation est sous la responsabilité scientifique de deux évaluateurs – ARS et Observatoire régional de santé (ORS). Elle comprend : • un chargé d’études de l’ORS, deux chargés d’études de l’Institut d’aménagement et d’urbanisme (IAU) d’Île-de-France ; • un sous-groupe dédié à la participation citoyenne, la directrice de Profession Banlieue (Centre de ressources en politique de la ville de Seine-Saint-Denis), des représentants des services politiques de la ville ou santé des trois villes sélectionnées, un représentant de la communauté d’agglomération en charge de la participation citoyenne et une chercheuse en sciences sociales sur les démarches participatives – Centre d’études et d’expertise sur les risques, l’environnement, la mobilité et l’aménagement (Cerema) ; • un expert d’IMPACT. |