Disparités régionales de la mortalité prématurée par maladie cardiovasculaire en France (2008-2010) et évolutions depuis 2000-2002
// Regional disparities of premature cardiovascular mortality in France (2008-2010) and trends since 2000-2002
Résumé
Introduction –
Les maladies cardiovasculaires représentent la 3e cause de mortalité prématurée en France. L’objectif de cette étude était de décrire les disparités régionales de mortalité cardiovasculaire prématurée pour les cardiopathies ischémiques (CPI), les maladies cérébrovasculaires (MCV), l’insuffisance cardiaque (IC) et l’embolie pulmonaire (EP), en 2008-2010, et d’étudier les évolutions temporelles.
Méthodes –
Les données ont été extraites des bases nationales des causes médicales de décès. Pour chaque pathologie, les taux annuels moyens régionaux de 2008-2010 ont été standardisés puis comparés au taux national. Leurs évolutions depuis 2000-2002 ont été analysées par des régressions de Poisson.
Résultats –
D’importantes disparités régionales ont été observées. Les régions Nord-Pas-de-Calais, Picardie, Haute-Normandie, Champagne-Ardenne, Auvergne et Limousin présentaient des taux de mortalité prématurée plus élevés que la moyenne nationale pour les quatre pathologies considérées. La mortalité prématurée par MCV, EP et IC était plus élevée dans les départements d’outremer qu’en métropole. Depuis 2000-2002, la mortalité prématurée a diminué de manière hétérogène selon la région et la pathologie.
Discussion –
Malgré une diminution de la mortalité prématurée par maladie cardiovasculaire durant la dernière décennie, des disparités régionales demeurent. Elles sont possiblement liées à une variabilité géographique des principaux facteurs de risque et de la prise en charge. La contribution respective de ces différents facteurs reste à établir.
Abstract
Introduction –
Cardiovascular diseases (CVD) are the third cause of premature death in France. The aim of this study was to describe regional disparities of cardiovascular premature mortality for ischaemic heart diseases, cerebrovascular diseases, heart failure and pulmonary embolism in 2008-2010 and to analyze trends over the past decade.
Methods –
Data were extracted from the French Epidemiology Center on medical causes of death. For each pathology, regional average annual rates corresponding to the 2008-2010 period were standardized and compared to national rates. Time trends since 2000-2002 were studied using Poisson regressions.
Results –
Significant regional variations were observed. The premature mortality rates in Nord-Pas-de-Calais, Picardie, Haute-Normandie, Champagne-Ardenne, Auvergne and Limousin were higher than the national rate for the 4 diseases selected. The premature mortality by cerebrovascular diseases, pulmonary embolism and heart failure was higher in the French oversea territories than in metropolitan regions. Since 2000-2002, the decrease of premature mortality has been heterogeneous and depending on region and pathology.
Discussion –
Despite a significant reduction in premature mortality from CVD over the past decade in all regions, disparities remain. They are probably related to variability in the distribution of the main risk factors and health care. The respective contribution of these factors has yet to be assessed.
Introduction
Parce qu’elle est la conséquence précoce de comportements individuels défavorables à la santé comme la consommation excessive d’alcool, le tabagisme, les mauvaises habitudes alimentaires ou l’inactivité physique, la mortalité prématurée (avant 65 ans) constitue un indicateur pertinent de l’état de santé de la population, permettant de mesurer l’efficacité des actions de prévention primaire 1. En France, les taux de décès prématurés sont nettement plus élevés que dans les autres pays européens, alors que les niveaux de mortalité y sont plutôt plus favorables chez les personnes âgées 2. La France se caractérise en effet par des comportements à risque plus marqués, mais aussi par un système de soins relativement efficace. Les pathologies cardiovasculaires représentent la 2e cause de mortalité et la 3e cause de mortalité prématurée, avec environ 15 000 décès par an 3. La mortalité due à ces pathologies a diminué de manière régulière et de près de 40% depuis le début des années quatre-vingt 4. Cette diminution peut être attribuée à un meilleur contrôle des principaux facteurs de risque cardiovasculaire tels que l’hypertension artérielle (HTA), l’obésité, les dyslipidémies, le diabète, la consommation de tabac ou d’alcool, et à une amélioration de la prise en charge des patients lors de la phase aiguë d’une part, et de la prévention des récidives et des complications d’autre part. Il existe en revanche peu de données épidémiologiques sur l’évolution récente de la mortalité cardiovasculaire prématurée, alors que cette dernière représente 10% de la mortalité cardiovasculaire et qu’une part importante de ces décès prématurés pourrait être évitée par une prévention mieux adaptée 4.
La dernière étude disponible portait sur les années groupées 1998-2000 et n’incluait ni les départements d’outremer (DOM), ni les évolutions temporelles régionales récentes 5. Elle mettait en évidence des disparités régionales avec une surmortalité dans le Nord-Est et dans les régions Corse, Auvergne et Limousin. L’objectif de notre étude était de fournir une description actualisée, France entière (métropole et DOM), des disparités régionales et des évolutions, au cours de la dernière décennie, de la mortalité cardiovasculaire prématurée toutes causes et pour les pathologies cardiovasculaires suivantes : les cardiopathies ischémiques (CPI), les maladies cérébrovasculaires (MCV), l’insuffisance cardiaque (IC) et l’embolie pulmonaire (EP). Ces pathologies représentent un poids important en termes de fréquence, de gravité et de morbi-mortalité et sont, au moins en partie, évitables avant 65 ans.
Méthodes
Bases de données
Données de mortalité
Les données de mortalité ont été extraites des bases sur les causes médicales de décès du Centre d’épidémiologie sur les causes médicales de décès (CépiDc-Inserm) pour les années 2000 à 2010. L’étude de la mortalité prématurée inclut les décès survenus avant 65 ans de personnes domiciliées en France métropolitaine et dans les DOM, à l’exception de Mayotte.
Dans chaque base annuelle, nous avons sélectionné les décès cardiovasculaires à partir des codes de la 10e révision de la classification internationale des maladies (CIM-10). Nous avons ainsi retenu les codes I00 à I99 en cause initiale pour la mortalité par maladie cardiovasculaire, les codes I20 à I25 en cause initiale pour la mortalité par CPI, les codes I60 à I69 en cause initiale pour la mortalité par MCV, les codes I50, I110, I130, I132, I139, J81 et K761, en cause initiale ou associée, pour la mortalité liée à l’IC, et le code I26, en cause initiale ou associée, pour la mortalité liée à l’EP.
Données de population
Les données de population utilisées pour le calcul des taux sont celles délivrées par l’Institut national de la statistique et des études économiques (Insee). Les populations moyennes nationales et régionales (âge en années révolues) par sexe, classe d’âge inférieur à 65 ans et années considérées ont été utilisées dans nos analyses 6. Les effectifs des populations annuelles des trois années consécutives 2000-2002 et 2008-2010 ont été regroupés pour le calcul des taux annuels moyens régionaux.
Analyses statistiques
Les décès des années 2000 à 2002 et 2008 à 2010 ont été regroupés afin de limiter les fluctuations annuelles des effectifs et garantir des effectifs régionaux suffisants. Des taux bruts annuels moyens ont ainsi été estimés pour la France entière (par sexe et sexes confondus) et pour chaque région (sexes confondus). Les taux standardisés sur l’âge ont été obtenus par la méthode de standardisation directe (utilisation des classes d’âge quinquennales avant 65 ans) à partir de la structure d’âge de la population française de 2006. L’écart entre le taux standardisé régional et le taux standardisé national a été calculé en pourcentage de variation [(taux standardisé régional–taux standardisé national)/taux standardisé national]. Les évolutions temporelles entre 2000-2002 et 2008-2010 sont présentées en pourcentage de variation. Leur significativité a été analysée par des régressions de Poisson dans les différentes régions pour les années regroupées 2000-2002, 2004-2006 et 2008-2010, avec le logarithme des populations moyennes régionales des années correspondantes en variable offset.
Les analyses statistiques et les cartes ont été réalisées avec le logiciel SAS® Entreprise Guide, version 4.3.
Résultats
Mortalité prématurée cardiovasculaire au niveau national en 2008-2010
En 2008-2010, la mortalité prématurée par maladie cardiovasculaire (44 107 décès France entière) représentait 10,0% de la mortalité cardiovasculaire globale et variait de 5,6% pour l’IC à 17,3% pour l’EP. Le taux standardisé de mortalité prématurée était de 25,7 pour 100 000 habitants pour l’ensemble des maladies cardiovasculaires. Ce taux était 3 fois plus important chez les hommes que chez les femmes (39,0 vs. 13,0/100 000). Ce sexe-ratio (hommes/femmes) différait en fonction des pathologies, variant de 5,7 pour les CPI à 1,5 pour l’EP (tableau 1).
Disparités régionales en France en 2008-2010
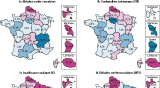
En 2008-2010, d’importantes disparités ont été observées entre les régions (figure 1). Les régions Nord-Pas-de-Calais, Haute-Normandie et Picardie présentaient les taux de mortalité prématurée les plus élevés par rapport à la moyenne nationale, que ce soit pour l’ensemble des maladies cardiovasculaires ou pour les quatre pathologies prises individuellement. Pour l’ensemble des maladies cardiovasculaires, les écarts à la moyenne pour ces trois régions étaient respectivement de +44,5%, +19,9% et +17,2% (figure 1a). À l’inverse, les régions Rhône-Alpes (-20,2%), Île-de-France (-16,7%), Pays de la Loire (-17,1%) et Midi-Pyrénées (-13,9%) affichaient des taux inférieurs à la moyenne nationale.
Les disparités géographiques de mortalité prématurée par CPI et liée à l’IC étaient similaires (figure 1b et 1c). Cependant, une plus grande hétérogénéité apparaissait pour l’IC : quatre régions affichaient des écarts supérieurs à +20% pour l’IC contre une pour les CPI, et trois régions enregistraient des écarts inférieurs à -20% pour l’IC contre une seulement pour les CPI. Contrairement à ce qui a été observé pour les autres maladies cardiovasculaires, une surmortalité prématurée par MCV était observée dans les régions Poitou-Charentes (+13,2%), Bretagne (+11,7%) et Limousin (+24,8%) (figure 1d). L’Alsace et, dans une moindre mesure, la Bourgogne se singularisaient par une surmortalité liée à l’EP (respectivement +24,2% et +11,3%), alors que la mortalité prématurée pour les autres maladies cardiovasculaires y était similaire à la moyenne nationale (figure 1e). Pour l’EP, les écarts étaient également plus importants en Haute-Normandie (+40,6%), Auvergne (+28,0%), Paca (-22,0%) et en Corse (-54,1%) que pour les autres pathologies.
Dans les DOM, une surmortalité prématurée par maladie cardiovasculaire, allant de +29,5% en Martinique à +82,1% à La Réunion, a été observée (figure 1). Cette surmortalité concernait surtout les MCV, l’IC et l’EP. Les disparités de mortalité liée à l’IC étaient similaires à celle de l’ensemble des pathologies cardiovasculaires. Pour les MCV, les écarts par rapport à la moyenne nationale excédaient 100% dans tous les DOM.
Les CPI se distinguaient des autres pathologies cardiovasculaires avec une mortalité plus faible que la moyenne nationale, en Martinique (-34,3%), en Guyane (-24,8%) et, dans une moindre mesure, en Guadeloupe (-2,1%).
 Agrandir l'image
Agrandir l'image
Évolution de la mortalité régionale entre 2000-2002 et 2008-2010
Entre 2000-2002 et 2008-2010, une diminution importante de la mortalité prématurée par maladie cardiovasculaire était observée, avec une réduction au niveau national de 21,7% pour l’ensemble des pathologies cardiovasculaires (tableau 2). Les CPI, les MCV et l’IC affichaient une baisse similaire de plus de 20%, tandis que la mortalité liée à l’EP n’avait diminué que de 9,3% sur la même période.
En métropole, les régions Rhône-Alpes et Alsace se distinguaient par les plus fortes évolutions, de l’ordre de -30%, pour les CPI, les MCV et l’IC. À l’opposé, six régions n’enregistraient pas d’évolution significative pour les MCV (Auvergne, Basse-Normandie, Bourgogne, Corse, Franche-Comté et Poitou-Charentes) et quatre pour l’IC (Champagne-Ardenne, Corse, Franche-Comté et Poitou-Charentes). Pour les CPI, la diminution était significative dans toutes les régions.
Concernant la mortalité prématurée liée à l’EP, les évolutions étaient assez hétérogènes. Seules les régions Île-de-France, Centre, Bourgogne, Midi-Pyrénées et Limousin affichaient des réductions significatives, la plus importante étant observée dans le Limousin (-42,6%).
Certaines régions présentaient des évolutions variables selon la maladie considérée. C’est le cas du Poitou-Charentes, avec une importante diminution de la mortalité prématurée par CPI (-28,5%) et des évolutions non significatives pour les MCV et l’IC, ou de la Bourgogne, avec une évolution importante pour les CPI (-29,9%), l’IC (-35,8%), l’EP (-19,2%), mais non significative pour les MCV.
Dans les DOM, l’évolution des taux standardisés de mortalité prématurée était hétérogène, mais marquée par des réductions globales assez importantes, notamment pour les MCV. La Réunion affichait une diminution globale de -32,0% et des évolutions favorables pour les différentes pathologies, à l’exception de l’EP. En Guadeloupe et Martinique, la diminution était significative uniquement pour les MCV (-33,8% et -19,8% respectivement). Aucune évolution significative n’était observée en Guyane.
 Agrandir l'image
Agrandir l'image
Discussion
Disparités régionales de mortalité prématurée
La mortalité prématurée par maladie cardiovasculaire était de 25,7/100 000 en France en 2008-2010 et représentait 10% de la mortalité globale pour ces pathologies. Au niveau régional, des disparités importantes ont été mises en évidence sur le territoire, aussi bien au niveau des taux de mortalité que de leurs évolutions récentes. L’hétérogénéité observée en métropole est proche de celle observée dans l’étude de la Fédération nationale des observatoires régionaux de santé (Fnors) réalisée sur des données regroupées de 1998-2000, avec une surmortalité cardiovasculaire prématurée dans un croissant au nord de la France, ainsi qu’en Corse, Auvergne et Limousin, et des taux réduits en Île-de-France, Pays de la Loire, Midi-Pyrénées et Rhône-Alpes 5. La Lorraine, qui présentait une surmortalité cardiovasculaire prématurée toutes causes en 1998-2000, semblait moins impactée en 2008-2010 5. Nos résultats concernant les CPI sont en partie cohérents avec les données des trois registres MONICA, qui montraient un gradient Nord-Sud important de l’incidence, de la morbidité et de la mortalité des évènements coronaires. Par ailleurs, nos analyses ont mis en évidence une surmortalité prématurée par CPI dans le Languedoc-Roussillon (+16,4%) 7,8.
Différentes hypothèses peuvent être avancées pour expliquer ces disparités régionales. L’existence de variations régionales d’incidence et de létalité, elles-mêmes liées à une répartition inégale des facteurs de risque (âge, niveau de revenu, HTA, diabète, dyslipidémie, obésité, tabac, alcool…) et à la variabilité de l’offre de soins et de la qualité de la prise en charge, constitue la principale de ces hypothèses 1,9. Les facteurs de risque des quatre pathologies suivies dans notre étude sont nombreux et leur association avec les pathologies étudiées est variable, ce qui rend l’interprétation des disparités régionales délicate. Néanmoins, les régions pour lesquelles nous avons mis en évidence une surmortalité prématurée pour au moins une des pathologies cardiovasculaires retenues (Nord-Pas-de-Calais, Haute-Normandie, Picardie, Champagne-Ardenne, Lorraine, Alsace, Limousin et les quatre DOM) présentaient les plus fortes prévalences d’individus cumulant les traitements pharmacologiques pour l’HTA, le diabète et la dyslipidémie, ou pour au moins l’un de ces trois facteurs de risque 10. Ces estimations, calculées à partir des données de remboursements d’antihypertenseurs, d’antidiabétiques (oraux ou insuline) et d’hypolipémiants du régime général de l’assurance maladie, ne tiennent en revanche pas compte de la part méconnue (car non diagnostiquée) ou non traitée pharmacologiquement (traitements par régime seul) de ces facteurs de risque. En 2006-2007, cette part méconnue atteignait 50% pour l’HTA et 20% pour le diabète 11,12.
Concernant l’obésité, certaines concordances entre les données régionales de l’enquête Obépi 2009 et la mortalité prématurée sont observées. En effet, les régions Nord-Pas-de-Calais, Picardie, Lorraine et Champagne-Ardenne, pour lesquelles la mortalité prématurée étaient élevée, enregistraient également une prévalence élevée de l’obésité 13. De même, les régions présentant les taux de mortalité prématurée les plus bas (Rhône-Alpes, Pays de la Loire, Midi-Pyrénées) enregistraient les plus faibles prévalences de l’obésité. Cependant, les données de l’enquête Obépi étaient déclaratives et n’étaient pas standardisées sur l’âge. De plus, ces données concernaient toutes les tranches d’âge et n’étaient pas limitées aux moins de 65 ans. Les données régionales disponibles sur la consommation de tabac et d’alcool du Baromètre santé 2010 sont peu concordantes avec les données régionales de mortalité prématurée 14. S’il n’existe pas d’association forte entre la mortalité par EP et la consommation de tabac ou d’alcool, le lien avec la mortalité par CPI, MCV et IC est établi et une meilleure coïncidence avec la mortalité prématurée était attendue. Cependant, les données régionales de consommation d’alcool et de tabac sont soumises aux mêmes limites que celles mentionnées pour les données d’obésité.
Enfin, la variabilité géographique de la mortalité prématurée est probablement liée à des inégalités sociales entre les régions 9,15. La proportion de bénéficiaires de la couverture maladie universelle complémentaire (CMUc) constitue un indicateur du contexte socioéconomique régional. La carte régionale des taux de bénéficiaires de la CMUc en 2005 montre des similarités avec la carte de la mortalité cardiovasculaire prématurée. Les régions Nord-Pas-de-Calais, Picardie, Champagne-Ardenne, Lorraine, Haute-Normandie, Languedoc-Roussillon et les DOM, qui avaient les taux de bénéficiaires les plus élevés, présentaient également une surmortalité cardiovasculaire prématurée 16.
Évolution nationale et régionale de la mortalité prématurée
Une diminution significative de la mortalité cardiovasculaire totale a été mise en évidence. La diminution était du même ordre pour les CPI, les MCV et l’IC, mais de moindre importance pour l’EP. La consultation des bases de données d’Eurostat 17 met en évidence une réduction plus importante de la mortalité prématurée par maladie de l’appareil circulatoire en Europe durant la dernière décennie (-33,8% pour les 15 premiers pays de l’Union européenne), y compris pour les CPI (-37,7%) et les MCV (-36,4%). Aux États-Unis, la diminution était de l’ordre de 30% pour les CPI et de 22,5% pour les MCV, soit un taux proche de celui observé dans notre étude 18. Les évolutions plus faibles observées en France par rapport aux autres pays Européens et aux États-Unis pourraient s’expliquer par des niveaux de base de mortalité prématurée déjà très bas en France pour ces pathologies. Concernant l’EP et l’IC, les comparaisons sont rendues difficiles par le manque de données relatives à la mortalité prématurée dans les autres pays.
Au niveau national, selon les données des registres des CPI, une réduction de plus de 15% de l’incidence des maladies coronaires a été observée entre 2000 et 2007 chez les 35-74 ans 8. Par ailleurs, le taux standardisé de patients de moins de 65 ans hospitalisés pour infarctus du myocarde a diminué de 8,1% entre 2002 et 2008 19. Ces évolutions pourraient expliquer une part de la diminution de la mortalité prématurée observée dans notre étude. L’amélioration des préventions primaire et secondaire et de la prise en charge des patients lors de la phase aiguë a certainement contribué à cette diminution, qui s’inscrit dans une tendance à la baisse plus ancienne 20,21,22,23. Pour les MCV, l’amélioration de la prise en charge grâce à une réorganisation des filières de soins, avec notamment la création des unités neurovasculaires, a probablement contribué de manière conséquente à la diminution de la mortalité observée. Entre 2000 et 2006, une diminution de la létalité hospitalière par accident vasculaire cérébral de 13,5% a été enregistrée et pourrait avoir contribué à cette baisse 24. Cette diminution de la mortalité prématurée par MCV ne peut être attribuée à une diminution du taux de patients de moins de 65 ans hospitalisés pour ces pathologies, puisque celui-ci a augmenté de plus de 10% sur la même période 25. Pour l’IC, la diminution de l’incidence n’a pas été mise en évidence chez les moins de 65 ans 26 et ne peut donc pas expliquer la réduction de la mortalité prématurée. Les CPI, et particulièrement l’infarctus du myocarde, étant des causes fréquentes d’IC 27, les incidences de ces pathologies sont corrélées et permettent d’expliquer pour partie la réduction de la mortalité prématurée liée à l’IC. Cette baisse s’explique également par une amélioration de la prévention, du diagnostic et de la prise en charge tant des pathologies à l’origine de l’IC (CPI, valvulopathies, cardiomyopathies, HTA) que de l’IC elle-même 28. Ces améliorations ont été accompagnées du développement de nouvelles thérapies efficaces (médicaments et éducation thérapeutique) 27. Enfin, pour l’EP, la moindre réduction de la mortalité pourrait être liée à une augmentation de l’incidence des EP chez les patients de moins de 65 ans entre 2002 et 2010. Cette augmentation de l’incidence résulte en partie de l’amélioration des moyens diagnostics, mais elle pourrait également être reliée à une augmentation de la prévalence de certains facteurs de risque comme l’obésité, ainsi qu’à une meilleure survie des polytraumatisés et des patients atteints de cancer, deux facteurs de risque majeurs d’EP. De plus, l’amélioration de la détection des EP a pu contribuer à un renseignement plus fréquent de l’EP sur les certificats de décès. Ces différents facteurs pourraient avoir contrebalancé, en partie, la baisse de la mortalité liée à une amélioration de la prise en charge des patients.
Au niveau régional, les évolutions étaient hétérogènes et n’étaient pas toujours corrélées au niveau de base de mortalité prématurée. La région Rhône-Alpes, par exemple, avait une mortalité prématurée déjà basse en 2000-2002 et présentait des évolutions parmi les plus importantes pour toutes les pathologies prises en compte dans les analyses. De plus, il est difficile d’interpréter les évolutions de la mortalité prématurée puisque les données concernant les évolutions régionales des hospitalisations et de la létalité pour ces pathologies n’ont pas fait l’objet d’analyse à ce jour. Seules les données des registres apportent une information locale sur l’évolution de l’incidence et de la létalité. Pour les évènements coronaires chez les 35-74 ans, une réduction de 12% de l’incidence a été observée à Lille entre 2000-2003 et 2004-2007, contre -18% à Strasbourg et -22% à Toulouse 8. La létalité tend à se stabiliser sur cette période dans ces trois centres. Pour les CPI, ces évolutions ne concordent pas avec les disparités régionales mises en évidence dans notre étude. En revanche, pour les AVC, les taux d’incidence observés à Dijon sont globalement restés stables entre 1985 et 2004 29,30. Ceci est cohérent avec l’évolution non significative de la mortalité prématurée par MCV en Bourgogne.
Les données concernant l’évolution de l’obésité et du diabète traité sont peu concordantes avec les évolutions régionales observées 13,31. En effet, le Nord-Pas-de-Calais et la Picardie, qui avaient pourtant affiché une diminution marquée de la mortalité cardiovasculaire prématurée, présentaient l’augmentation la plus forte de la prévalence du diabète en métropole (+80%). À l’inverse, d’après les données Obépi, la Basse-Normandie enregistrait l’augmentation la plus importante de la prévalence de l’obésité entre 2000 et 2009. Or, il s’agit de la région ayant affiché la baisse la plus faible de la mortalité prématurée par maladie cardiovasculaire (-11,0%) et CPI (-14,4%). Enfin, entre 2000 et 2009, la prévalence du diabète traité a augmenté de façon significative dans toutes les régions de France, quelle que soit la classe d’âge.
Limites
Outre l’approche écologique, notre étude présente plusieurs limites méthodologiques. Premièrement, nous avons choisi de considérer la mortalité prématurée par maladie de l’appareil circulatoire, CPI et MCV en cause initiale, alors que pour l’IC et l’EP, la mortalité en causes multiples a été préférée. Ceci peut rendre difficile les comparaisons entre pathologies. Cependant, la prise en compte de la mortalité prématurée par EP et IC, à la fois en cause initiale et associée, fait aujourd’hui consensus dans la littérature 32. De plus, dans certaines régions peu peuplées, les effectifs de décès prématurés par pathologie cardiovasculaire sont faibles et les évolutions temporelles non significatives. Dans ces régions, les comparaisons interrégionales et les évolutions nécessitent donc d’être interprétées avec précaution. On ne peut également exclure la possibilité d’une variation de la certification des causes de décès par les médecins sur les 10 ans de la période d’étude, avec l’amélioration des outils diagnostics, en particulier pour l’EP. Ces variations pourraient avoir un impact sur les évolutions entre 2000 et 2010. Enfin, l’analyse des disparités régionales de mortalité prématurée par juxtaposition des cartes avec celles des facteurs de risque est une autre limite inhérente à l’utilisation de données agrégées à une échelle régionale, entité administrative et large. D’autres paramètres, très liés aux facteurs de risque, comme les facteurs socioéconomiques ainsi que la distribution géographique de l’offre de soins, sont également reconnus pour avoir un impact important sur la mortalité prématurée et méritent probablement d’être mieux pris en compte dans les analyses ultérieures des disparités régionales 15,33.
Conclusion
Cette étude fournit une cartographie récente des disparités régionales de mortalité prématurée pour quatre pathologies cardiovasculaires pour la France métropolitaine et les DOM. Cette analyse a mis en évidence une surmortalité dans les DOM, le Nord-Est, les régions Auvergne, Limousin et Corse. Une diminution importante de la mortalité prématurée pour toutes les pathologies a été observée entre 2000 et 2010. Cette diminution, de moindre ampleur pour l’EP, n’était pas homogène entre les régions. La prévalence élevée de certains facteurs de risque cardiovasculaires et les disparités d’offre de soins permettraient d’expliquer une part importante de la surmortalité prématurée dans certaines régions, même si on ne peut exclure des variations régionales de la qualité de la prise en charge lors de la phase aiguë. D’autres études à une échelle plus fine, prenant en compte d’autres facteurs comme les caractéristiques socioéconomiques ou l’offre de soins, sont nécessaires afin de mieux comprendre les facteurs contextuels impliqués. Des efforts supplémentaires de prévention primaire nécessitent d’être portés dans les régions les plus touchées afin de réduire les inégalités territoriales de mortalité prématurée par pathologie cardiovasculaire.





