Tuberculose
Traitement et prévention
La tuberculose est transmise de personne à personne par les gouttelettes de Pflügge contenant les bacilles tuberculeux générées lors de la toux par les patients atteints de tuberculose pulmonaire. Après assèchement, ces gouttelettes donnent naissance à un aérosol de particules solides qui sont transportées par les mouvements d'air et se dispersent rapidement à l'intérieur d'une pièce et à l'extérieur de celle-ci selon le flux d'air. Une personne partageant l'air de la chambre d'un malade contagieux, risque d'inhaler des particules contaminées et de s'infecter : ce risque d'infection augmente avec le temps passé dans la chambre. En cas de chambre en surpression par rapport au service de soins, les personnes présentes dans les couloirs, pièces et chambres exposées au flux d'air provenant de la chambre risquent d'être infectées par les bacilles mis en circulation. Si certaines des personnes exposées sont des patients immunodéprimés (patients V.I.H. + et autres immunodépressions), on pourra voir survenir des épidémies de "tuberculose-maladie", du fait du passage rapide de l'infection à la maladie chez les immunodéprimés.
Si l'on induit et active, par la ventilation, un flux d'air suffisant de la chambre vers l'extérieur du bâtiment, on pourra éliminer rapidement les particules infectantes en suspension dans l'air [1] [2]. Si ce flux d'air crée une dépression suffisante de la pièce pour que l'air circule constamment du couloir vers la chambre et l'extérieur du bâtiment, la diffusion des particules infectantes, vers le couloir et le reste du service, sera considérablement réduite [1] [2]. On pourra aussi, à l'aide de rayons ultraviolets, désinfecter l'air, soit au niveau de la pièce, soit au niveau du système de ventilation [2] [3]. Ces deux principes, a priori simples, sont à la base des mesures environnementales de prévention de la transmission de la tuberculose lieux de soins.
Les mesures environnementales que nous décrivons en détail dans la partie suivante du document sont complexes. Si leur efficacité théorique ne fait pas de doute, leur efficacité épidémiologique, sur le terrain, n'a pas été évaluée et chiffrée. En effet, les études réalisées lors d'épidémies nosocomiales n'ont pas pu étudier le rôle protecteur de ces mesures car, aucune des chambres d'hospitalisation n'était en dépression et/ou les ultraviolets n'étaient pas utilisés.
Ces mesures environnementales n'ont donc réellement de sens que si les mesures usuelles de prévention de la transmission de la tuberculose sont prises. Ces mesures prioritaires élémentaires sont : (i) l'identification et le traitement précoces des patients tuberculeux contagieux ; (ii) l'hospitalisation en chambre seule des patients suspects de tuberculose et des malades pendant les 2 premières semaines de traitement ; cette hospitalisation sera prolongée pour les malades pour lesquels une résistance multiple est suspectée ou documentée ; (iii) port du masque (idéalement de classe de protection P1) par le personnel soignant dans les chambres des patients contagieux ; (iv) investigations des personnes contacts d'un cas contagieux de tuberculose [1].
La ventilation adéquate des chambres où sont hospitalisés les patients contagieux permet de réduire sensiblement le risque de contamination à l'intérieur de la chambre elle-même et, surtout, d'éviter la propagation des particules contaminées vers les couloirs, parties communes et autres pièces et services du bâtiment. Il faut toutefois savoir que la mise en place d'une telle installation est une opération complexe qui nécessite la prise en compte de nombreux paramètres et qui doit impérativement faire l'objet d'une étude approfondie, menée par un ingénieur qualifié [1] [2] [4] [5] [7] [8].
L'objectif de la ventilation est la mise en dépression de la chambre hébergeant le patient contagieux par rapport aux parties adjacentes du bâtiment, de manière à ce que tout mouvement d'air s'effectue toujours vers la chambre depuis les locaux voisins et, de ce fait, empêche la diffusion des aérosols contaminés [l]. Par ailleurs, l'évacuation régulière de l'air de la chambre et des particules infectées en suspension réduira sensiblement le risque de contamination des personnes pénétrant dans la pièce.
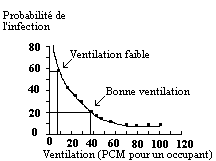
Les gouttelettes qui forment l'aérosol vecteur de la tuberculose ont un diamètre approximatif de l à 5 microns [1] et suivent les mouvements de l'air dans lesquels elles sont en suspension. On partira du principe que le patient peut évoluer librement dans sa chambre, ce qui exclut toute technique de ventilation par captage localisé (plus efficace) et conduit à opter pour une solution de ventilation générale qui opère par balayage du local par introduction d'air propre et extraction de l'air contaminé. Le renouvellement d'un volume d'air égal à celui de la pièce réduit en moyenne le niveau de contamination de 63 % [3] [7]. Cependant, la relation entre la décontamination de l'air de la chambre où séjourne le malade, et le nombre de renouvellements de l'air de la pièce, n'est pas linéaire, le niveau de décontamination n'augmentant que très peu après un certain niveau de ventilation [3] [7] (fig. 1). Un seuil de renouvellement horaire de 6 mouvements par heure est habituellement recommandé [1].
Figure 1. L'effet de la ventilation sur la probabilité
d'infection
Relation entre la probabilité d'infection aérienne et la ventilation de la pièce
exprimée en pieds cubes par minute (P.C.M.) d'air frais par occupant (d'après
Nardell) [6]
 |
Ce seuil est un compromis entre une efficacité relative (donc décontamination incomplète) et les effets indésirables de la ventilation (courant d'air, pertes thermiques, bruit du ventilateur...) [7]. L'air propre renouvelé peut être, soit de l'air introduit dans le local (air extérieur, réchauffé en période froide ou air provenant d'un couloir ou d'un local adjacent), soit de l'air du local filtré et remis en circulation dans celui-ci. D'une manière générale, on proscrira l'emploi exclusif de la technique de recirculation de l'air après filtration (brassage), qui n'opère qu'une épuration partielle et ne peut conduire qu'à une augmentation de la concentration en aérosol contaminé dans la pièce. Cette technique est, par contre, applicable dans une cabine de soins de faibles dimensions, après un captage à proximité des voies respiratoires du patient et filtration avec un filtre à très haute efficacité (EU l0 à 14 selon la classification Eurovent reprise dans la norme NF X 44-012 [4]). Elle peut également servir de technique annexe d'assainissement, en complément à un système de ventilation générale.
Sur le plan économique, en considérant le coût relatif du matériel de
ventilation rapporté à une chambre, il sera toujours plus intéressant d'équiper
un groupe de chambres contiguës plutôt qu'un nombre égal de chambres isolées
car une partie du matériel (ventilateur, épurateur) sera commun. Chaque
chambre ou chaque groupe de chambres de ce type doit être rendu indépendant
en matière de ventilation, à savoir :
- chaque local doit être équipé d'un dispositif d'extraction et d'un
dispositif d'introduction de l'air assurant sa mise en dépression par
rapport au reste du bâtiment, tels que ceux définis ci-après ;
- la porte d'accès au local devrait être équipée d'un système assurant
son maintien en position fermée (la mise en place d'un sas d'entrée à 2
portes est une solution encore meilleure) ;
- tous les ouvrants donnant sur l'extérieur ou sur d'autres locaux,
devraient être condamnés ou maintenus fermés ;
- dans les bâtiments climatisés, il paraît souhaitable de neutraliser
toute circulation d'air commune avec les autres locaux (arrivées et sorties
d'air), plutôt que de chercher à filtrer l'air extrait de la pièce à
l'aide d'un filtre à très haute efficacité qui va créer une perte de
charge élevée sur le circuit, en déséquilibrant toute l'installation et
en aboutissant à la mise en surpression du local (plus d'air entrant que
d'air sortant) ; en période froide, le chauffage sera alors assuré par un
système propre au local.
La ventilation, au rythme de 6 renouvellements d'air par heure, ne permet pas une décontamination complète de l'air d'une chambre occupée par un malade contagieux (fig. 1) [6] [7]. Il s'agit, par ailleurs, d'une technologie complexe qui doit tenir compte de l'architecture, de l'infrastructure et du système de climatisation du service de soins et doit être surveillée régulièrement [7]. Le mouvement d'air des couloirs vers les chambres et des chambres vers l'extérieur, créé par le système de ventilation, peut aussi être rompu par l'ouverture des portes, des fenêtres et par tout dysfonctionnement d'un des éléments du système de ventilation.
La désinfection de l'air par les ultraviolets
Du fait des limites de la ventilation exposées ci-dessus, l'utilisation du pouvoir germicide des U.V. C a été proposé pour réduire le risque de transmission nosocomiale de M. tuberculosis. En effet, et sous certaines conditions, l'utilisation des U.V. C peut pallier ces insuffisances [2] [3] [7] [8].
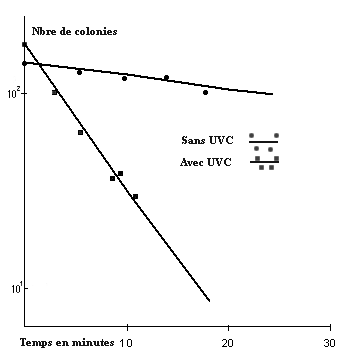
Un traitement germicide de l'air par un rayonnement U.V. de 254 nanomètres de longueur d'onde (U.V. C) permet une destruction des germes en suspension [6] [7] [8]. Les U.V. C sont très efficaces contre les bactéries et les virus, beaucoup moins contre les spores [8]. Bien que la sensibilité de M. tuberculosis à l'encontre des U.V. C soit moindre en comparaison des autres bactéries, leur destruction par les U.V. C est effective, pour peu que ces derniers ne soient pas englobés dans des particules sèches volumineuses (ces particules volumineuses ne restant pas en suspension dans l'air ne constituent pas ou peu de risque de transmission) [8]. Des expériences utilisant le bacille de Calmette et Guérin indiquent que la désinfection de l'air par les U.V. C est très rapide (fig. 2) [7]. Une lampe à U.V. de 254 nm de 30 watts installée correctement dans une pièce de 60 m2 équivaut, en terme d'assainissement de l'air, à une ventilation avec 20 renouvellements d'air par heure [3] [7] [8].
Figure 2. Effet de l'évaluation ultraviolet C sur un aérosol
de bacille de Calmette et Guérin
Evolution d'un aérosol de bacille de Calmette dans l'air d'une chambre avec ou
sans ultraviolet C (lampe de 17 watt3) d'après Riley et Nardell [3] .
 |
Les effets secondaires des ultraviolets sont, en théorie, un inconvénient à leur utilisation [1] [7]. Cependant, pour les U.V. C. ces effets secondaires sont limités [7] [8]. Une exposition prolongée aux U.V. C peut entraîner une rougeur cutanée et/ou conjonctivale. Les risques de brûlures, de photokératoconjonctivite, de cataracte et de cancers cutanés sont surtout le fait des U.V. B [7]. Néanmoins, on ne peut pas affirmer que le risque de cancer soit nul pour les U.V. C. Sur la base de travaux expérimentaux sur des modèles animaux, un risque d'immunosuppression et d'activation du V.I.H. induit par les U.V. a été évoqué. Cependant, à ce jour, aucune observation humaine n'abonde dans ce sens [9]. Par ailleurs, les ultraviolets altèrent les peintures en les faisant vieillir prématurément et certaines les réfléchissent. Toutefois, ces effets secondaires peuvent être sensiblement réduits en installant la source émettrice à au moins 2,1 m de hauteur et en dirigeant le flux d'U.V. de manière légèrement oblique vers le plafond (ce qui évite le contact avec les yeux et la peau) [3] [7] [8].
Les lampes à ultraviolets peuvent être installées dans les chambres,
les salles d'attente, les salles d'administration d'aérosol, de
fibroscopie, les couloirs ayant une hauteur minimale de 2,7 m. Il s'agit
d'un complément aux mesures de ventilation. Pour une pièce de 60 m2, une
lampe de 30 watts ou 2 lampes de 15 watts sont nécessaires [7] [8]. Le coût
en est limité (800 F H.T. pour une lampe de 30 watts avec son ballast), de
même que leur entretien. Les ampoules émettrices (tubes) doivent être
remplacées une fois l'an (1 ampoule = 200 à 300 F) et l'orientation du
flux d'U.V. doit être vérifiée régulièrement. Une lampe se présente
sous la forme d'une unité quadrangulaire ou cylindrique. Les unités
quadrangulaires se fixent sur un mur alors que les unités cylindriques
peuvent être installées dans un coin de la pièce.
Les U.V. peuvent aussi être utilisés pour la désinfection de l'air
extrait de la pièce par le système de ventilation ou dans les tuyaux de
ventilation [1].
Les effets secondaires des U.V. C ont été discutés au paragraphe précédent. Il faut aussi considérer les contraintes qu'impose l'utilisation des U.V. C au système de ventilation : en effet, pour obtenir un rendement optimum des propriétés germicides des U.V., il est souhaitable que l'air circule du bas vers le haut afin que les particules en suspension puissent rencontrer les U.V. C dans la partie supérieure de la pièce. Dans cette situation le dispositif d'entrée d'air devrait donc se situer au bas d'une porte ou d'un mur et le dispositif d'extraction en hauteur sur le mur opposé : dans ce cas de figure l'organisation du système de ventilation s'oppose donc à celle préconisée au paragraphe "Ventilation". Il est aussi recommandé que la circulation de l'air au niveau de la partie supérieure de la pièce ne soit pas trop rapide pour que le temps d'exposition des particules contaminantes aux U.V. C soit suffisant [7] [8] [10]. De plus, la hauteur minimale de la pièce où sont utilisés les U.V. C doit être de 2,7 m et la source d'U.V. C placée à 2,1 m du [7] [8] [10]. L'effet germicide des U.V. C est aussi très réduit si l'hygrométrie de l'air est supérieure à 70 %.
La complexité des mesures environnementales décrites ci-dessus, leur coût et l'entretien des installations sont autant d'éléments qui limitent leur faisabilité et acceptabilité. Ces éléments doivent donc être confrontés aux besoins réels du ou des services de soins concernés.
Dans un premier temps, le risque de transmission nosocomiale potentiel de
M. tuberculosis doit être évalué pour chaque service où il peut
se poser. Cette évaluation se fera en relation avec le Comité de lutte
contre les infections nosocomiales de l'établissement. L'évaluation
quantitative et qualitative de ce risque prendra en compte 4 paramètres :
- le nombre de patients suspects ou atteints de tuberculose bacillifère
hospitalisés dans le service, chaque année ;
- le risque d'émergence et de transmission de cas de tuberculose multirésistante
(antécédent d'isolement de M. tuberculosis multirésistants,
nombreux patients peu observants au traitement, patients nés dans un pays où
la prévalence de la résistance est élevée, patient V.I.H.+ tuberculeux
ayant résidé dans une région où la prévalence de la multirésistance
est élevée (New York...)) ;
- le recours à certaines techniques à risque de transmission nosocomiale
de M. tuberculosis (aérosols de pentamidine, fibroscopie, toux forcée...).
Sur la base de la revue des facteurs de risque listés au paragraphe précédent,
on pourra classer le risque comme suit :
- faible : rares patients bacillifères hospitalisés et pas de
patients immunodéprimés ;
- modéré : nombreux patients bacillifères ou nombreux patients
V.I.H.+ ou immunodéprimés ;
- important : nombreux patients bacillifères hospitalisés, patients
nés dans un pays de haute prévalence de multirésistance et nombreux
patients V.I.H.+ ou immunodéprimés et recours à des techniques à risque
de transmission.
Question 1 : les mesures générales de prévention sont-elles bien
appliquées ?
Il est nécessaire de vérifier l'application de ces mesures et, le cas
échéant, de les renforcer.
Question 2 : les chambres où les patients suspects ou atteints de
tuberculose bacillifère sont hospitalisés, sont-elles soumises à un
renouvellement correct de l'air ?
Un renouvellement correct consiste en une ventilation générale
assurant 6 renouvellements d'air par heure.
Question 3 : est-on certain que l'air issu des chambres où les
patients suspects ou atteints de tuberculose bacillifère sont
hospitalisés n'est pas remis en circulation ?
En effet, les techniques de recirculation d'air sont imparfaites, même
après filtration (brassage), et n'opère qu'une épuration partielle.
Ces techniques pouvant entraîner une dissémination d'un aérosol
contaminé sont à proscrire.
Question 4 : les chambres où les patients suspects ou atteints de
tuberculose bacillifère sont hospitalisés, sont-elles mises en dépression
par rapport aux parties adjacentes du bâtiment ?
En effet, le principe absolu de la non-dispersion de la contamination
est basé sur la mise en dépression du local hébergeant le patient
contagieux par rapport aux parties adjacentes du bâtiment, de manière
à pouvoir contrôler que tout mouvement d'air s'effectue toujours vers
la chambre depuis les locaux voisins.
Dans la négative, si le risque est modéré ou important, on
envisagera, selon les besoins du service, soit d'équiper une chambre grâce
à un système individuel, soit d'équiper un groupe de chambres contiguës
avec une partie du matériel en commun (ventilateur, épurateur).
Idéalement : 1. La porte d'accès à la chambre ou au local devrait être équipée d'un système assurant son maintien en position fermée ; 2. Les ouvertures donnant sur l'extérieur ou sur d'autres locaux doivent être maintenues fermées. C'est probablement dans les services susceptibles d'héberger des tuberculeux peu observants et donc à risque de tuberculose multirésistante, que l'équipement de chambres avec sas doit être envisagé.
Question 5 : des techniques favorisant la transmission sont-elles
utilisées ?
Dans les services de maladies infectieuses ou de patients V.I.H.+ et de
pneumologie, des dispositifs particuliers doivent être envisagés pour
les salles d'aérosols et de fibroscopie. Dans ces situations, on pourra
envisager un système opérant par captage à proximité des voies
respiratoires du patient et filtration avec un filtre à très haute
efficacité (EU 10 à 14 selon la classification Eurovent reprise dans
la norme NF X 44-012) [4]
Question 6 : l'unité de soins où une chambre ou un groupe de
chambres sont mis en dépression accueille-t-elle des patients immunodéprimés
possiblement aplasiques ?
Ces patients, très réceptifs à la moindre infection, ne doivent en
aucun cas être hospitalisés dans une chambre en dépression mais dans
une chambre en surpression. Les services recevant à la fois les 2 types
de patients devraient disposer de chambres avec sas dont la régulation
d'air pourrait être réglée selon les circonstances.
Aucune mesure de désinfection particulière n'est nécessaire si les mesures de prévention sont respectées. En effet, si le patient a été mis sous traitement depuis 1 ou 2 semaines et que celui-ci est bien suivi et efficace, la contagiosité diminue rapidement. Il conviendra alors, après la sortie du patient, de laisser le système de ventilation fonctionner, chambre vide pendant au moins 2 heures. En l'absence de système de ventilation, aérer largement la chambre vide par l'ouverture des fenêtres pendant 2 heures. En cas de patient ayant une tuberculose multirésistante, on peut conseiller l'utilisation d'une lampe à U.V. C portable laissée dans la chambre vide pendant 2 heures.
Afin d'évaluer l'efficacité des mesures de prévention et de détecter d'éventuelles défaillances de ces mesures de prévention, il convient de mettre en place une surveillance épidémiologique des cas de tuberculose d'une part, et des mesures de prévention mises en place d'autre part. Celle-ci doit être simple, rapide, faisable et susceptible d'être maintenue en continu en routine.
![]() Références bibliographiques
Références bibliographiques
![]() Retour au sommaire
Retour au sommaire
| Mise à jour le 20 août 1997 | CONTACTS |